Что такое синдром позиционного сдавливания нижних конечностей
Синдром позиционного сдавления – травма, связанная с продолжительным сдавливанием конечности тяжелым весом. Такие травмы встречаются достаточно часто в результате аварий, при землетрясениях, а также обвалах зданий. Названный синдром связан со сложнейшими травмами, лечение которых достаточно длительное и трудоемкое.
Причины синдрома
Помимо аварийных ситуаций, синдром позиционного сдавления можно получить в результате продолжительного пребывания в неудобной позе, когда конечности сдавливаются весом собственного тела. В результате этого может наступить некроз тканей с выделением токсинов. Это может произойти, если человек на протяжении длительного времени находится в бессознательном состоянии или в статическом положении (более 12 часов).

Результат проведения лечения во многом будет зависеть от того, насколько долго человек находился в описанном положении, от правильности проведения диагностики и назначенных методов лечения. Если же диагноз был поставлен неправильно или человек получил неполное лечение, а также не была оказана первая помощь, то прогноз неутешительный, так как у больных, как правило, наблюдаются необратимые трофические и неврологические последствия.
Основные виды
Синдром позиционного сдавления классифицируется сразу по нескольким критериям:
- виду компрессии;
- локализации;
- повреждению других органов;
- наличию осложнений;
- степени тяжести.
По степени тяжести этот синдром подразделяется на легкую, среднюю и тяжелую:
- Легкая степень характеризуется тем, что площадь повреждения и его глубина небольшие. Общие проявления интоксикации незначительные, также наблюдаются небольшие расстройства почек, которые быстро восстанавливаются. Моча на протяжении некоторого времени имеет красно-бурый оттенок. Все показатели нормализуются после 5-7 дней интенсивного лечения в стационаре.
- Средняя степень характеризуется наличием более обширных повреждений. Интоксикация при этом умеренно выраженная. Анализ крови показывает повышение уровня остаточного азота и мочевины. При несвоевременном оказании первой помощи, на этом этапе может наблюдаться возникновение серьезных осложнений и развитие инфекции.
- Третья степень характеризуется значительным поражением нескольких зон, а сильная интоксикация может привести даже к летальному исходу.

Что происходит в организме при продолжительном сдавлении
При передавливании определенной части тела происходит нарушение кровоснабжения тканей ниже этой области. Зачастую страдают конечности. Ткани сильно повреждаются, наблюдается кислородное голодание, затекшая нога или рука теряет свою чувствительность и постепенно начинается некроз с выделением множества токсических веществ.
Зачастую еще в момент травмирования происходит сильное разрушение мышечной ткани, возможны переломы костей, повреждение сосудистой системы, в результате чего происходит кровотечение. Также человек ощущает сильную боль, в результате чего может возникнуть даже травматический шок.
Симптомы синдрома
Симптомы синдрома позиционного сдавления напрямую зависят от времени сдавливания и от объема пострадавших тканей. Например, при сдавливании области предплечья на протяжении 2-3-х часов, острой почечной недостаточности наблюдаться не будет, хотя может отмечаться снижение выработки мочи. Нет также и проявлений интоксикации. Такие больные очень быстро выздоравливают без каких-либо последствий.
На этой стадии наблюдается бледность, сильная слабость, тахикардия. Наиболее опасным в таком случае будет извлечение пострадавшего человека из-под обломков, так как при нормализации кровообращения, происходит интенсивная выработка калия, что может спровоцировать остановку сердца. Для первоначального периода характерны такие признаки как:
- затекшая нога или рука не функционирует;
- кожные покровы бледные и холодные;
- имеются пузырьки;
- пульс практически отсутствует.
Помимо этого, часто диагностируются и переломы костей.
Длительное сдавление, продолжающееся до 6 часов приводит к возникновению нарушений средней тяжести. В таком случае отмечаются яркие проявления интоксикации и нарушение почечных функций на протяжении недели. Прогноз болезни во многом зависит от периода оказания первой помощи и своевременности и качества проведения последующей терапии.
При более чем 6-часовом сдавлении происходит тяжелое отравление токсическими веществами, а почки выключаются полностью. Без проведения мощной интенсивной терапии и гемодиализа человек умирает.
Проведение диагностики
Определить наличие проблемы можно сразу же на месте происшествия. Если у пострадавшего наблюдается болевой шок, то он может быть в бессознательном состоянии. Объективные данные позволяют поставить диагноз с достаточно большой вероятностью.

При проведении лабораторных исследований можно получить всю требуемую информацию относительно сгущения крови, электролитных нарушениях, повышения уровня глюкозы, мочевины, билирубина. Биохимический анализ крови поможет определить снижение концентрации белка.
При проведении первоначальных исследований, в моче могут отсутствовать изменения, однако постепенно она начинает приобретать несколько буроватый окрас, а также наблюдается повышение плотности, а в ней появляется белок. При микроскопическом исследовании, определяются лейкоциты, эритроциты и цилиндры.
Первая помощь
Первая помощь при синдроме сдавления зависит во многом от того, кто ее оказывает, а также доступности требуемых мероприятий, наличия квалифицированного медицинского персонала. Профессиональные доктора и спасатели своими действиями улучшают прогноз для больного.

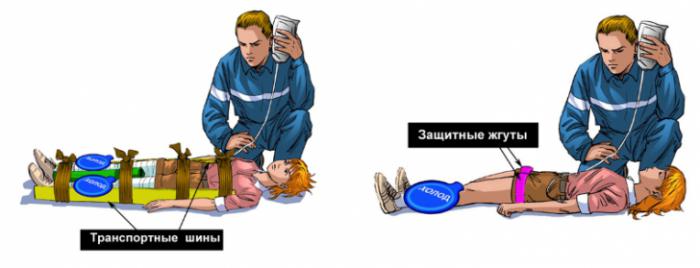
Прежде всего, пострадавший должен быть доставлен в безопасное место. Выявленные при поверхностном осмотре ссадины и раны нужно обработать и наложить на них специальные асептические повязки. При наличии кровотечения нужно принять меры для его остановке, на переломы наложить иммобилизирующие шины или другие подручные средства. Если на этом этапе невозможно обеспечить введение внутривенной инфузии, то больного нужно обеспечить обильным питьем.
Жгут нужно наложить на пострадавшую конечность еще до момента высвобождения человека из-под завалов, чтобы предотвратить активное высвобождение калия. Затем вводится обезболивающее средство и больного нужно доставить в больницу для проведения дальнейшего лечения.
К какому доктору обратиться
При подозрении на наличие синдрома длительного сдавления, нужно сразу же обратиться за консультацией к травматологу. Дополнительно может понадобиться обследование у нефролога, кардиолога, дерматолога и невропатолога. Так как патология приводит к различным осложнениям, то больному нужно провести комплексную диагностику.
Проведение лечения
Лечение должно быть комплексным, и особенность его зависит от продолжительности протекания болезни. Обязательно проводится вливание замороженной плазмы, а также детоксикационных средств. В период острой почечной недостаточности проводится ежедневный гемодиализ. Также показано соблюдение специальной диеты с ограничением питьевого режима и исключения из привычного рациона фруктов. Обязательно нужно соблюдать меры профилактики возникновения гнойных осложнений и сепсиса.
У больных возможны осложнения со стороны многих внутренних органов и систем, развитие необратимой ишемии конечностей, гнойно-септические осложнения, тромбоэмболия. Но основным осложнением считается острая почечная недостаточность. Именно она зачастую приводит к смерти пациента.
Источник
Всем знакомо чувство: пробуждение ночью с полностью онемевшей рукой. Возникает тревога и паника. А что, если рука онемела навсегда? Волноваться не стоит, конечность скоро «отойдет». Произошла легкая степень позиционного сдавления. Однако, так бывает не всегда. Рука была передавлена туловищем. В организме есть четкая система на уровне бессознательных рефлексов: если происходит сдавление тканей, нарушение кровотока, организм будит сам себя. Если это произошло не во сне, человек начинает энергично растирать конечность, восстанавливая кровоток.
Кстати, один из видов позиционного сдавления — пролежни. Человек часто в сознании, но не может поворачиваться из-за травмы (травм). Часто пролежни возникают на ягодицах, крестце, нижних конечностях, туловище.
Определение понятия
Синдром позиционного сдавления — разновидность синдрома длительного сдавления (раздавливания). Это более глобальное, обширное понятие.
При длительном раздавливании происходит сдавление части тела инородным предметом (дерево, плита, камень).
При позиционном сдавлении — часть тела придавливается своим собственным телом (рука, нога — туловищем). Позиционное сдавление бывает не только рук, ног, но и самого туловища, ягодиц, лица, плечевого пояса.
Чаще всего, позиционное сдавление возникает у лиц в состоянии глубокого алкогольного опьянения, граничащего с алкогольной комой. В данном случае, человек долгое время остается в неподвижном состоянии. Засыпать умудряются в самых неестественных, вычурных позах. Создаются все предпосылки для позиционного сдавления. Конечность или участок тела передавливается, но организм не реагирует из-за резкого торможения рефлексов алкоголем.
Глубокое опьянение — 3,5 промиле (3 бутылки, 1,5 л водки). Все, что больше, перерастает в алкогольную кому. В подавляющем большинстве случаев, алкогольная кома заканчивается смертью. То же самое относится к наркотической или коме от отравления угарным газом.
Что происходит в передавленной конечности
Возникает омертвение тканей. При длительном сдавлении инородным предметом, освобождение конечности влечет за собой быструю смерть из-за резкого вброса продуктов разложения мертвых тканей в кровь и развития острой почечной недостаточности из-за закупоривания почечных клубочков. При позиционном сдавлении все патологические процессы происходит гораздо медленнее.
Разделяют синдром длительного сдавления и позиционное сдавление. Но исход, если не лечить, один и тот же: острая почечная недостаточность и смерть. Отличаются и методы лечения: при раздавливании применяют наложение жгута на сдавленную конечность. (Потом она подлежит обязательной ампутации для спасения жизни). При позиционном сдавлении, конечности не ампутируют. Как правило, больные обращаются за помощью с большим опозданием, с развитой клинической картиной и ампутировать конечность попросту нецелесообразно.
Еще одно отличие. Как только конечность ампутирована, условий для возникновения осложнений от длительного сдавления — нет. Мертвые ткани удалены. Продукты распада не попадут в кровь. Исключения делаются очень редко. При позиционном сдавлении, продукты уже попали в кровь, нужно бороться с неизбежно развивающейся острой почечной недостаточностью.
Периоды
В клиническом течении синдрома позиционного сдавления выделяют 3 периода:
- Ранний период. Период местных изменений в мягких тканях (1−3 сутки).
- Промежуточный период или период острой почечной недостаточности и осложнений со стороны других органов и систем (от 5 до 25 суток).
- Поздний или восстановительный период, когда на первый план выходят инфекционные осложнения.
Симптомы
Очнувшись после глубокого опьянения, больной чувствует онемение в сдавленной конечности, возможно чувство распирания. Активное растирание пораженного участка тела, успеха не приносит. День-два-три больной не обращается за медпомощью. Когда конечность (или иной участок тела) окончательно теряет чувствительность, резко ограничиваются движения, нарастает отек, происходит отслойка кожи с образованием пузырьков (фликтен), больные обращаются к врачам.
В местах сдавления могут отмечаться гиперемированнные участки кожи, с багрово-синюшным оттенком. Обнаруживаются геморрагические высыпания, ссадины, гематомы. Пульсация артерий отсутствует, или резко ослаблена.
Изменения в мягких тканях уже в раннем периоде сопровождается тяжелой интоксикацией, которая усугубляется по мере увеличения изменений в сдавленных тканях.
Проявляется, вялостью, заторможенностью, сухостью во рту, недомоганием тошнотой, рвотой, повышением температуры тела до 38 градусов и выше.
Диагностика
Диагностика совсем не представляет трудностей: тщательный сбор анамнеза и яркая клиническая картина, позволяют поставить правильный диагноз сразу же.
Дифференциальную диагностику необходимо проводить только с укусом ядовитой змеи. Клинические картины абсолютно схожи (и там и там деревянистый отек, кровоизлияния, кровоподтеки, не встречаемый более ни при каких заболеваниях). Тщательный сбор анамнеза позволит не ошибиться в диагнозе.
Лечение
Выделяют консервативный и оперативный методы лечения.
Консервативное лечение:
- Массивная инфузионная терапия (физраствор, глюкоза) до 3−4 литров в день;
- Введение диуретиков (фуросемид);
- Средства, улучшающие реологию крови (текучесть) и сосудорасширяющие препараты: платифиллин, мексидол, циннаризин, трентал, папаверин;
- Витамины группы В (восстанавливают миелиновую оболочку нервных стволов) и С (улучшает состояние сосудистой стенки, уменьшает ее проницаемость);
- Наложение гипса для покоя конечности;
- В случае нарастания острой почечной недостаточности — гемосорбция и плазмаферез (очищение крови через специальные фильтры или лазером);
- Лечение сопутствующей патологии (инфекционных осложнений, пневмонии);
Оперативное лечение:
- Послабляющие продольные разрезы на конечности (необходимо разрезать фасции и мышцы, чтобы из-за отека окончательно не нарушился кровоток);
- Некротомия, иссечение некроза на пораженной конечности (участке тела). Большие фликтены (пузырьки с жидкостью) вскрываются;
- Ампутация конечности, когда спасти ее невозможно;
Данное решение принимает всегда консилиум (минимум три-четыре врача), так как ампутация конечности во имя спасения жизни, приведет к инвалидизации больного.
Спасибо за ознакомление со статьей. Мы рассмотрели вопрос о позиционном сдавлении. Мы выяснили причины, симптомы, диагностику и лечение. Надеемся, статья помогла разобраться в таком понятии, как позиционное сдавление. Помимо данной статьи, на сайте представлено множество другого интересного и качественного материала. Постоянно добавляются свежие статьи. Будем рады новой встрече.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 6 февраля 2020;
проверки требуют 2 правки.
Травматический токсикоз, или Синдром длительного сдавливания (синдром длительного сжатия) — синдром длительного сокрушения тканей — возникает при длительном сжатии участков тела тяжелыми предметами или при длительном пребывании в одном положении на твердой поверхности.
История[править | править код]
Одно из первых описаний синдрома сделал французский хирург Кеню (Е. Quenu, 1918) во время Первой мировой войны: «Один французский офицер находился в убежище, когда в него попала граната. Во время взрыва бревно упало на его ноги и придавило их таким образом, что он не мог двигаться. Через довольно длительный промежуток времени спасательный отряд нашел раненого, причем было обнаружено, что обе ноги ниже того места, где лежало бревно, были темно-красного цвета. Раненый находился в хорошем состоянии и энергично направлял деятельность отряда по его спасению. Но едва только бревно было снято с ног, как немедленно развился шок, от которого он впоследствии и погиб».
В 1941 г., во время Второй мировой войны, британский ученый Байуотерс (Е. Bywaters), принимая участие в лечении жертв бомбардировок Лондона немецкой авиацией, изучил и выделил этот синдром в самостоятельную нозологическую единицу (он отмечался у 3,5 % пострадавших)[1].
Патогенез[править | править код]
Н. Н. Еланский (1958) объясняет развитие клинической картины при синдроме длительного раздавливания всасыванием токсических продуктов из раздавленных мышц. Установлено, что поврежденная мышечная ткань теряет 75 % миоглобина, 70 — креатинина, 66 — калия, 75 % фосфора. После освобождения от сдавливания эти вещества поступают в кровеносное русло, возникает ацидоз, тяжелые общие и, в первую очередь, гемодинамические расстройства. Следует подчеркнуть, что клинические проявления возникают только после устранения фактора сдавливания.
Происходит глубокий некроз тканей, ведущий к самоотравлению организма продуктами распада тканей и тяжёлому состоянию пострадавшего.
Клиническая картина[править | править код]
Формы сдавления:
- лёгкая форма (сдавление сегмента конечности в течение 4-х часов)
- средняя форма (сдавление всей конечности 6 часов)
- тяжёлая форма (сдавление конечности 7—8 часов)
- крайне тяжёлая форма (обе конечности 6 часов)
После освобождения от сдавления, как правило, развивается шок. Начиная с 3—4-го дня, проявляются местные симптомы: плотный отёк, бледность, нарушение функции конечности и почечная недостаточность, олигурия, переходящая в анурию. Из-за того, что в первые дни заболевания симптомы не выражены, проводят малоэффективное запоздалое лечение.
Особой формой краш-синдрома является позиционное сдавление — сдавление части тела при длительном сне в состоянии алкогольного и наркотического опьянения или в бессознательном состоянии. Ранние симптомы стёрты, на 3—4-й день начинаются острые клинические проявления, развивается острая почечная недостаточность.
В клиническом течении травматического токсикоза различают 3 периода:
- период нарастания отека и сосудистой недостаточности, продолжающийся 1—3 дня;
- период острой почечной недостаточности, продолжающийся с 3-го по 9—12-й день;
- период выздоровления.
В первом периоде сразу после освобождения конечности от давления больные отмечают боль и невозможность движений конечности, слабость, тошноту. Общее состояние их может быть удовлетворительным, кожные покровы бледные, отмечаются небольшая тахикардия, артериальное давление в пределах нормы.
Однако быстро в течение нескольких часов нарастает отек раздавленной конечности, одновременно учащается пульс, снижается артериальное давление, повышается температура тела, кожные покровы становятся бледными, больной отмечает выраженную слабость, то есть развивается клиническая картина шока. При осмотре конечности сразу после извлечения пострадавшего из-под обломков определяются её бледность, множество ссадин, кровоподтеков. Отек конечности быстро нарастает, значительно увеличивается её объем, кожа приобретает неравномерную багрово-синюшную окраску, на ней появляются кровоизлияния, пузыри с серозным или серозно-геморрагическим содержимым. При пальпации ткани деревянистой плотности при надавливании пальцем на коже не остается вдавлений. Движения в суставах невозможны, попытки произвести их вызывают резкие боли. Пульсация периферических артерий (в дистальных отделах конечности) не определяется, все виды чувствительности утрачены. Очень быстро, иногда сразу же, уменьшается количество мочи, до 50—70 мл в сутки. Моча приобретает лаково-красную, а затем темно-бурую окраску, содержание белка высокое (600—1200 мг/л). При микроскопии осадка мочи определяется много эритроцитов, а также слепки канальцев, состоящие из миоглобина. Отмечается сгущение крови — увеличение содержания гемоглобина, эритроцитов и высокий гематокрит, прогрессирует азотемия.
Переход болезни в период острой почечной недостаточности характеризуется восстановлением кровообращения и прогрессированием почечной недостаточности. В этот период боли уменьшаются, артериальное давление становится нормальным, остается умеренная тахикардия— пульс соответствует температуре 37,5—38,5 °С. Несмотря на улучшение кровообращения, прогрессирует почечная недостаточность, нарастает олигоурия, переходящая в анурию, уровень мочевины высокий. При обширном поражении тканей лечение может быть неэффективным, в таких случаях на 5—7-й день развивается уремия, которая может привести к смерти больного.
При благоприятном течении заболевания и эффективности проводимого лечения наступает период выздоровления. Общее состояние больных улучшается, уменьшается азотемия, увеличивается количество мочи, в ней исчезают цилиндры и эритроциты. На фоне улучшения общего состояния появляются боли в конечности, которые могут носить выраженный жгучий характер, уменьшается отек конечности, восстанавливается чувствительность. При осмотре пораженной конечности определяются обширные участки некроза кожи, в рану выпирают некротизировавшиеся мышцы, которые имеют тусклый серый вид, могут отторгаться кусками, нарастает атрофия мышц, тугоподвижность в суставах.
Лечение[править | править код]
На месте обязательное наложение жгута на сдавленную конечность выше повреждённого места, иммобилизация конечности, холод на повреждённый участок. Дальнейшее лечение направлено на восстановление кровообращения в поврежденной конечности (реперфузию), борьбу с токсемией, острой почечной недостаточностью. Из хирургических методов лечения применяют фасциотомию, в тяжёлых случаях проводят ампутацию повреждённого сегмента конечности. Прогноз при развитии острой почечной недостаточности неблагоприятный.
При правильном и своевременном лечении к 10—12 дню явления почечной недостаточности постепенно стихают. В дальнейшем отёк, и боли в повреждённой конечности постепенно уменьшаются и к концу первого месяца лечения полностью исчезают.
Полного восстановления функции конечности обычно не бывает, что обусловлено повреждениями крупных нервных стволов и мышечной ткани. Со временем большая часть мышечных волокон гибнет, замещаясь соединительной тканью, что приводит к развитию атрофии.
Примечания[править | править код]
Ссылки[править | править код]
- Синдром длительного раздавливания
- Синдром длительного раздавливания
Источник
