Что такое синдром фиолетового пальца

Варфарином называют вещество, которое относится к антикоагулянтам с непрямым механизмом действия. Впервые он был выделен из сладких сортов клевера. Было обнаружено, что коровы, евшие испорченное сено из этого растения, погибали от кровотечений, возникавших даже после незначительных ран.

Исследователи данной эпидемии быстро нашли причину, и занялись изучением свойств клевера. Они установили, что его употребление приводит к снижению функции протромбина, однако, долго не удавалось выделить действующее вещество, дающее такой эффект. Лишь в середине 20-го века были получены первые миллиграммы чистого антикоагулирующего препарата, который был назван дикумаролом.
Он являлся продуктом превращения кумарина, который метаболизируется разнообразными грибами, и превращается в антикоагулянт. Кумарин же присутствует во многих растениях, имеющих сладковатый запах, и особенно много его в доннике, или сладком клевере. Позже было начато применение этого вещества в медицине, с целью препятствования образованию тромбов и эмболии сосудов.
Механизм действия препарата
Препарат Варфарин относится к антикоагулянтам, которые имеют непрямой механизм действия. Это означает, что он не влияет на факторы свертывания непосредственно в крови, зато выступает как антагонист фермента в их синтезе.
Механизм действия заключается в том, что препарат ингибирует действие фермента эпоксил редуктазы, в следствии чего он подавляет синтез биологически активных факторов свертывания крови, в котором принимает участие витамин К.
В ходе активации системы гемостаза, в норме происходит карбокслирование остатков глутаминовых кислот, что позволяет факторам свертывания взаимодействовать с фосфолипидами, расположенным на эндотелии кровеносных сосудов. В случае применения Варфарина снижается уровень печеночного синтеза протромбина и проконвертина, а также ряда других факторов.
Эта реакция происходит благодаря ферменту гамма-глутамил карбоксилазе. Однако превращение идет лишь до тех пор, пока фермент присутствует восстановленный витамин К, который является кофактором этой реакции. Он отвечает за синтез полноценных, с функциональной точки зрения, факторов свертывания. В ходе превращения он окисляется, образовывая неактивную форму К-эпоксид.
Именно его обратному восстановлению и препятствуют антикоагулянты непрямого действия, блокируя фермент эпоксил редуктазу, и блокируя его обратное превращение. Снижение концентрации факторов свертывания в плазме наступает не сразу, у них имеется определенный латентный период. Это объясняется тем, что после введения этих лекарств в крови продолжают циркулировать синтезированные ранее нормальные факторы свертывающей системы.
| Препарат | Мишень | Механизм действия | Путь введения | Быстрота действия | Длительность действия | Длительность назначения | Антагонисты |
| Антикоагулянты прямые | Кровь | Нарушение превращения протромбина в тромбин | Парентеральный | Секунды | Часы | Часы, дни | Протамин сульфат |
| Антикоагулянты непрямые | Печень | Нарушение синтеза протромбина | Ентеральный, парентеральный | Часы | Дни | Недели | Витамин К |
Цели применения лекарства
Основной целью, с которой применяют препараты данного ряда, является длительная профилактика и снижение риска развития тромбоза или тромбоэмболии. Причем их используют и в хирургической и в терапевтической практике. Хорошие результаты дает лечение Варфарином инфаркта миокарда и рецидивирующих тромбозов.
Важно понимать, что препарат действует на многие белки, и затрагивает и другие процессы в организме. Из этого вытекает что побочные эффекты Варфарина могут быть крайне разнообразны, и, иногда, не связанны с свертываемостью крови.
Показания к применению
Показания к применению этого вещества разнообразны. Наиболее часто назначение Варфарина происходит при:
- Тромбофлебит
- Тромбоэмболия легочной артерии
- Инфаркты миокарда
- Стенокардия, особенно нестабильная
- Ревматические пороки сердца
- Послеоперационные тромбозы
- Трепетание предсердий
- Показан пациентам с протезированными клапанами сердца или сосудов
При назначении нужно учитывать тот факт, что варфарин, как и другие непрямые антикоагулянты, обладает «отложенным действием». Его эффект наступает через 2-4 дня после начала применения. Поэтому в тех случаях, когда необходимо быстро снизить свертываемость крови (инфаркт, тромбоэмболия, стенокардия с подозрением на тромбоз коронарных артерий) целесообразно применять гепарин или другой прямой антикоагулянт, в сочетании с кумаринами.

Противопоказания к назначению Варфарина
Данные препараты противопоказаны при любых болезнях и патологических состояниях, которые несут риск развития кровотечения, опасность которых возрастает, если возникнет передозировка Варфарина:
- Гематурия любого генеза
- Язвенная болезнь желудка и двенадцатиперстной кишки
- Язвенный колит
- Мочекаменная болезнь
- Мочекаменный диатез
- Беременность (кроме высокого риска маточных кровотечений опасаться стоит тератогенного эффекта, которым обладает Варфарин)
С осторожностью следует применять это лекарственно средство у пациентов с патологией печени. Во-первых, оно само по себе снижает ее функцию, может вызывать повреждения печени. Во-вторых, на фоне печеночной патологии может иметься недиагностированная недостаточность витамина К, что затрудняет подбор дозы препарат, и увеличивает риск передозировки.
Побочные эффекты Варфарина
Побочные действия Варфарина типичны для этой группы препаратов. Чаще всего могут возникать спонтанные кровотечения, увеличиваться кровоточивость десен. Увеличивается время до прекращения кровотечения.
При этом их локализация может быть чрезвычайно разнообразной, они могут быть связаны с предшествующими патологиями, или возникать без видимых причин. Наиболее часто они наблюдается в желудочно-кишечном тракте, мочеполовом тракте и центральной нервной системе:
- Могут развиваться диспепсические расстройства, и изменения вкуса;
- Стул может приобретать черный цвет, становится похожим на деготь;
- Возможно угнетение функции печени, что отображается в биохимических анализах крови таких пациентов;
- Может развиваться лейкопения, аллергические реакции и даже некроз кожи.
Очень важно помнить, что Варфарин способен проходить сквозь гематоплацентарный барьер, и обладает тератогенным действием.

Варфариновый некроз
Это достаточно редкое осложнение, которое, чаще всего, обнаруживается у женщин. Развивается оно через несколько суток после введения препарата. На коже выявляется бляшка красного цвета и округлой формы, имеющая плотную консистенцию и четкие границы.
Довольно быстро развивается ее некротизация, она становится фиолетовой или черной. На этом фоне могут появляться пузыри, имеющие геморрагическое содержимое, язвы или струпы, которые очень медленно заживают. Наиболее часто поражается кожа на ягодицах, молочных железах и бедрах. Причиной такого явления врачи называют дефицит протеинов С, который является противосвертывающим белком, зависящим от витамина К. Варфарин же – его антагонист.
Такая патологическая реакция наблюдается у лиц, с наследственным снижением уровня данного белка, так как его время полураспада быстрее чем у других факторов свертывания, поэтому его недостаточность развивается еще до начала действия Варфаринов. По этой же причине отмена препарата не помогает в случае некроза.
В сосудах развивается кратковременная гиперкоагуляция, что приводит к тромбозу мелких капилляров и ишемии кожи с последующим ее инфарктом.
Варфарин индуцированный остеопороз
Учеными была выявлена связь между применением Варфарина, и последующим развитием остеопороза у таких больных. Связано это явление с тем, что препарат вызывает нарушение минерализации костей.
Путем анализа множества историй болезней было подтверждено, что при применении антикоагулянтов возрастал риск перелома ребер, хребта и других костей. Это связано с снижением уровня витамина К, что приводит к недостаточному карбкосилированию некоторых белков, отвечающих за процессы минерализации.
Синдром фиолетового пальца
Эта патология относится к ранним осложнениям лечения, возникает в течении первых недель лечения препаратом. Согласно теории, происходит множественное отложение мелких гранул холестерина в капиллярных сосудах кожи нижних конечностей, из-за чего она приобретает характерный синюшно-фиолетовый цвет, становится болезненной и отечной. Чаще всего изменения затрагивают большой палец и собственно стопу.
Передозировка препаратом
Варфарин, как лекарство, может быть довольно опасен, если использовать его без контроля, и не проверять правильность исполнения врачебных назначений.
Передозировка Варфарином развивается если доза вещества рассчитана неправильно, нарушены правила его введения, и неправильном контроле за свертываемостью крови.
При небольшом превышении дозы могут развиваться маленькие кровотечения – из носа, из десен, в кишечнике. Больной может не замечать их, или не придавать этому значения. Это ведет к появлению анемии постгеморрагического типа.
Лечебная тактика в случае передозировки

При назначении Варфарина необходимо проводить контроль свертывающей функции крови. С этой целью должна проводиться регулярная оценка коауголграммы, в частности – протромбинового индекса и протромбинового времени. Последнее должно держаться на уровне до 5%. При этом если данные показатели выходят за пределы нормы, то следует отменить лекарство.
В случае развития кровотечений при передозировке нужно немедленно вводить главный антагонист варфарина – витамин К, что позволит восстановить активность коагуляцию крови.
Обеспечив поступление в организм восстановленной формы данного вещества можно восстановить синтез нормальных факторов свертывания, и улучшить реологическое состояние крови. Нужно помнить о том, что для этого может потребоваться определенное время.
Обычная кровеостанавливающая терапия бывает малоэффективна, но применять ее все равно необходимо.
Источник
20-е годы XX века. Северная Америка. Эпидемия неизвестного заболевания среди… крупного рогатого скота. Смерть быков от кровотечения при проведении кастрации и после удаления рогов. Спонтанные кровотечения при дойке у коров. Всему виной — заплесневелый клевер.
В 1921 году местный ветеринар Фрэнк Шолфилд заметил, что все эти животные кормились силосом сладкого клевера (Melilotus), который покрылся плесенью в сырости. Шолфилд провел серию экспериментов на кроликах и подтвердил свою гипотезу: кролики действительно умирали от кровотечений после кормления плесневелым донником.
Группа кроликов, поедавших незараженное сено, была жива, активна и здорова. Заменить корм фермерам не позволяло финансовое положение, а ситуация оставалась плачевной и кровоточивой. Американский ветеринар Л. М. Родерик в 1929 году установил, каким именно образом кровь перестает сворачиваться: это связано с дисфункцией II фактора свертывания — протромбина. Что за вещество влияет на свертываемость, выяснили лишь спустя 11 лет, и заслуга эта по праву принадлежит исследовательской группе университета Висконсина под руководством профессора Карла Линка.Один из исследователей, Гарольд Кэмпелл, выделил дикумарол.
Дикумарол — производное растительного кумарина, запах которого мы ощущаем рядом со свежескошенной травой. Однако сам кумарин на коагуляцию не влияет, а приобретает антикоагулянтные свойства только после брожения (метаболизма грибов родов Fusarium, Stachybotrys, Aspergillus, Monopodium и бактерий Clostridium Perfrigens, Escherichia Coli), что и произошло с плесневелым клевером. В результате получается полноценный микотоксин — дикумарин.
Впервые о нем, как о лекарственном средстве, заговорили в 1941 году. Карл Линк, тот самый профессор из Висконсина, решил получить денежную выгоду со своих трудов и зарегистрировать новый крысиный яд, очень востребованный в фермерских хозяйствах в то время. Специально с этой целью в 1948 году синтезировали новый антикоагулянт и назвали его варфарином, не забыв отразить в названии группу первооткрывателей (Wisconsin Alumni Research Foundation). Окончание «-арин» намекает на кумарин, разумеется, чьим производным он и является (4-оксикумарин). И только через 6 лет он стал использоваться в медицинских целях. Механизм действия долго был неизвестен, но на сегодняшний день мы можем полноценно его описать.
Варфарин называется антагонистом витамина К, так как нарушает синтез витамин К-зависимых факторов свертывания крови, а это II (протромбин), IX (фактор Кристмаса), VII (проконвертин), X (фактор Стюарта-Прауэра), а также протеинов С (витамин К-зависимый протеолитический фермент) и S (плазменный гликопротеин). Перечисленные факторы свертывания зависят от витамина К функционально: эпоксидная (окисленная) форма витамина К под действием фермента витамин К-эпоксидредуктазы восстанавливается в его гидрохиноновую форму (восстановленный витамин К). Окисление в эпоксидную форму (обратно) происходит с помощью гамма-глутамилкарбоксилазы. Именно этот фермент превращает неактивные формы факторов свертывания в биологически активные путем карбоксилирования их глутаматных остатков. После карбоксилирования факторы свертывания могут взаимодействовать с фосфолипидами эндотелия сосудов и участвовать в гемостатическом каскаде (рис. 1).
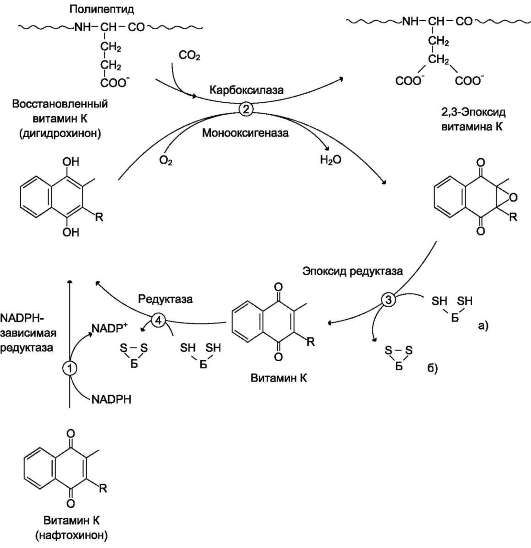
Рисунок 1 | Механизм действия варфарина
Но тут врывается варфарин и необратимо блокирует фермент витамин К-эпоксидредуктазу, следовательно, не происходит восстановления витамина К, и весь цикл превращений прекращается. Гамма-глутамилкарбоксилаза не активирует факторы свертывания. Последние циркулируют в крови в функционально неактивной форме, им даже дано специальное название PIVKA (proteins induced by vitamin K absence).
Например, второй фактор, заблокированный варфарином, содержащийся в крови в неактивной форме, называется PIVKA-II. Другие антикоагулянты непрямого действия (фениндион, аценокумарол, неодикумарин) также работают по этому механизму, но в кардиологическую практику прочно вошел только варфарин как препарат выбора для профилактики тромбозов.
Так как все эти процессы происходят в печени, на системном уровне, воссоздать эффект действия препарата in vitro, как в случае с гепарином, не представляется возможным. По той же причине эффект гипокоагуляции наступает не сразу (через 5–6 дней для варфарина, 4–5 суток для аценокумарола), а когда в крови истощаются запасы активных факторов свертывания.
Фармакокинетика
Препарат используется преимущественно для приема внутрь, так как хорошо всасывается из ЖКТ (80–90 %) — следовательно, он удобен для длительного самостоятельного приема, но применяется и в виде внутривенных инъекций.
Биодоступность при пероральном приеме достигает 100 %. Максимальная концентрация в крови — через 4 часа. Способен к кумуляции как материальной (в печени, особенно при ее патологии), так и функциональной, снижая скорость синтеза факторов свертывания.Важный аспект состоит в том, что варфарин связывается с альбуминами плазмы на 97–99 %, а свое действие препарат оказывает только в свободном виде.
Таким образом, необходимо быть осторожным при комбинации варфарина с другими лекарствами, также активно связывающимися с белками крови, так как они могут вытеснять варфарин из связи с белком, что повышает содержание свободного (активного) варфарина в плазме, а следовательно, повышается и риск кровотечений.
Другие препараты, повышающие риск кровотечений при совместном применении с варфарином:
- Антидепрессанты (ингибиторы обратного захвата серотонина). Они блокируют агрегацию тромбоцитов, их назначение совместно с варфарином увеличивает риск кровотечений.
- Антибиотики, угнетающие кишечную микрофлору, синтезирующую витамин К,
- Ацетаминофен. Его активный метаболит (N-ацетилбензохинонилин) блокирует витамин-К карбоксилазу даже в терапевтической дозе, что отражается при измерении МНО.
На 99 % препарат подвергается биотрансформации в печени, и это очередной острый вопрос, касающийся комбинации препаратов. Варфарин, в частности его активная S-форма, метаболизируется в печени при участии цитохрома P450.
Некоторые лекарственные препараты (например, котримоксазол, метронидазол, ципрофлоксацин, норфлоксацин, пефлоксацин, амиодарон и др.) блокируют цитохром P450 и препятствуют биотрансформации варфарина в печени, в результате чего увеличивается его концентрация в крови и возрастает риск кровотечений.
Но есть и препараты, повышающие активность цитохрома, например, рифампицин, при приеме которого происходит обратное: варфарин активно метаболизируется и выводится из организма, вследствие чего повышается риск тромбоза. Метаболиты не обладают антикоагулянтной активностью и выводятся почками (90 %) и с желчью (10 %). Препарат проникает через плаценту и, как вы поняли, мы еще вернемся к этому моменту в разделе «противопоказания».
Минутка персонализированной медицины
Ген CYP2C9 кодирует фермент, участвующий в метаболизме варфарина — цитохром P450. Некоторые аллели этого гена (CYP2C9*2 и CYP2C9*3) определяют низкую активность фермента, а значит, медленный метаболизм варфарина, высокую концентрацию препарата в крови и длительное его там нахождение, следовательно, сильный антикоагулянтный эффект. Таким пациентам требуются более низкие дозы препарата для обеспечения терапевтического эффекта.
Также известен ген VKORC1, кодирующий фермент витамин К-эпоксидредуктазу, «мишень» варфарина. У пациентов с заменой G на A в 1639 положении полинуклеотида экспрессируется меньше фермента и они более чувствительны к варфарину,а потому и им показаны более низкие дозы препарата.
Кажется, что клинического применения в современных реалиях это не находит, однако цифры поразительно разнятся: 95 % населения азиатских стран имеют аллель А и чувствительны к малым дозам, в то время как среди африканцев его имеют только 14 %. Мутации этого гена могут привести к полной резистентности к варфарину.
Показания
Препарат применяют для профилактики тромбозов и тромбоэмболий. Четыре патологии — абсолютные показания к применению варфарина для профилактики тромбоэмболических осложнений:
- Фибрилляция предсердий;
- Венозный тромбоз;
- ТЭЛА;
- Протезированные клапаны сердца.
Также возможно применение в сочетании с антиагрегантами для профилактики тромбоэмболических осложнений у больных с перенесенным инфарктом миокарда. Применяется в том числе и у больных с ФП после стентирования в виде тройной антиагрегантной терапии в сочетании с ацетилсалициловой кислотой и ингибитором Р2Y12 (клопидогрел/тикагрелор).
Однако последние исследования показывают, что замена в ТАТ варфарина на дабигатран в комбинации аспирин + клопидогрел/тикагрелор имеет неоспоримые преимущества в связи со снижением риска развития массивных или клинически значимых малых кровотечений.
Режим дозирования
Для подбора дозы и контроля эффективности и безопасности используют международное нормализованное отношение (МНО). Это метод оценки, основанный на сравнении показателей протромбинового времени пациента с нормой, что выражается отношением (прим. — МИЧ — международный индекс чувствительности, заводской показатель активности тромбопластина, написан на этикетке реактива):

Протромбиновое время, как нам известно из курса нормальной физиологии — это время, за которое образуется сгусток фибрина в крови при добавлении к ней хлорида кальция и тромбопластина, благодаря чему можно оценить внешний путь гемостаза и активность факторов I, II, V, VII и Х, три из которых как раз и блокирует варфарин.
Норма МНО здорового человека, не принимающего варфарин — 0,8–1,2.
Целевые значения МНО при приеме варфарина для каждой патологии разные: при фибрилляции предсердий целевой диапазон МНО = 2–3, для пациентов с протезированным клапаном МНО = 2,5–3,5.
Стоит помнить, что при повышении МНО выше рекомендуемых цифр велика вероятность кровотечений, при снижении МНО ниже 2 возникает риск тромбоза, поэтому при терапии непрямыми антикоагулянтами необходим его строжайший контроль.
Так как непрямые антикоагулянты раскрывают свой терапевтический потенциал примерно на 4-е сутки приема, для предупреждения тромбоза после сердечно-сосудистых катастроф рекомендуется его сочетание с НМГ (эноксапарином) по следующей схеме:
При бессимптомной угрозе кровотечений действуют по следующей схеме:
- МНО = 3,5–4,0: уменьшить разовую дозу приема препарата на четверть таблетки, проконтролировать МНО через 1 сутки;
- МНО = 4,0–5,0: уменьшить дозу на половину таблетки, контроль МНО через сутки;
- МНО более 5: отмена препарата на сутки, контроль через один день, начать терапию при МНО менее 3,5; в дальнейшем доза уменьшается на 1 таблетку.
При необходимости перехода на терапию НОАК необходимо довести МНО до значения < 2 (отмена препарата и ежедневный контроль МНО). Для вашего удобства, дорогие подписчики, предлагаем вам ознакомиться с двумя алгоритмами назначаения варфарина: британским и американским.
Побочные эффекты варфарина
- Кровотечения (преимущественно из ЖКТ, мочеполовой системы и даже в желудочки головного мозга)
- Нарушения функций печени;
- Аллергические реакции;
- Некроз кожи конечностей на фоне тромбозов в первые дни приема препарата (антикоагулянтная активность появляется на 4 день применения, поэтому необходимосочетание низкомолекулярных гепаринов и непрямых антикоагулянтов по вышеуказанной схеме);
- Синдром фиолетового пальца (большого пальца ноги) — считается, что непрямые антикоагулянты способствуют отложению холестерина в венах конечностей, вследствие чего нарушается кровоток, происходит застой крови и отек мягких тканей;
- Тератогенный эффект (варфарин проникает через плаценту, может оказывать влияние на плод, так как блокирует остеокальцин, что приводит гипоплазии костей черепа, в частности, носа);
- Выкидыши, маточные кровотечения, кровотечения у плода: все это — жуткие последствия приема варфарина во время беременности.
Противопоказания к приему варфарина
- Беременность;
- Эрозивные заболевания ЖКТ (эрозивный гастрит, ЯБЖ и ДПК, язвенный колит), совместное применение варфарина с НПВС при перечисленных патологиях повышает вероятность кровотечений из ЖКТ;
- Мочекаменная болезнь, гематурия;
- С осторожностью — при патологии печени;
- Возраст старше 80 лет;
- Геморрагический инсульт.
Однако возможно использование варфарина при хронической болезни почек любой стадии, в отличие от НОАК. При массивном кровотечении (часто это бывают желудочно-кишечные кровотечения) необходимо переливание свежезамороженной плазмы.
Также при передозировке варфарином применяют препараты витамина К. При внимательном изучении механизма действия варфарина напрашивается вопрос: блокируется не витамин, а фермент, его восстанавливающий — как прием витамина К может изменить ситуацию?
Дело в том, что кроме витамин К-эпоксид редуктазы эпоксид может восстанавливать и ДТ-диафораза, для действия которой нужно значительно большее количество витамина К, что мы и обеспечим, введя препарат витамина К, например, викасол (менадион) или фитоменадион.
Викасол вводят внутримышечно в дозе 10–15 мг 2–3 раза в день, возможен пероральный прием 15–30 мг три раза в день. Также его применяют за три дня перед хирургическим вмешательством для профилактики массивных кровотечений. Фитоменадион принимают внутрь по 0,01–0,02 мг 3–4 раза в день. Необходим строгий контроль МНО для профилактики тромбозов.
В заключение хотелось бы отметить, что несмотря на то, что варфарин является препаратом выбора для профилактики тромбоэмболических осложнений сердечно-сосудистых катастроф, он несовершенен во многих аспектах: узость терапевтического окна, частый лабораторный контроль, влияние пищи и других препаратов на антикоагулянтный эффект, медленное начало и конец действия.
На смену им пришли НОАК, но так и не вытеснили из употребления: варфарин экономически выгоден, его можно использовать при ХБП любой стадии и есть возможность оценки уровня коагуляции и подбора дозы, несмотря на обязанность их частого контроля.
Источники:
- Wardrop D., Keeling D. The story of the discovery of heparin and warfarin //British journal of haematology. – 2008. – Т. 141. – №. 6. – С. 757-763.
- Kester M., Karpa K. D., Vrana K. E. Elsevier’s Integrated Review Pharmacology E-Book: with Student consult Online Access. – Elsevier Health Sciences, 2011.
- Кукес В. Г., Мосолов С. Н. Клиническая фармакология. – 2004.
- Richard D. H. et al. Lippincott’s illustrated reviews: Pharmacology //Philadelphia. – 2006. – Т. 3. – С. 413-415.
- Харкевич Д. А. Фармакология. – ГЭОТАР-МЕД, 2003.
- Dean L. Warfarin therapy and the genotypes CYP2C9 and VKORC1. – 2016.
- Juurlink D. N. Drug interactions with warfarin: what clinicians need to know //Canadian Medical Association Journal. – 2007. – Т. 177. – №. 4. – С. 369-371.
- Марцевич С. Ю., Лукина Ю. В. Варфарин и его значение в эру новых оральных антикоагулянтов. Вопросы контроля эффективности и безопасности лечения //Рациональная фармакотерапия в кардиологии. – 2017. – Т. 13. – №. 5.
Источник
