Что характерно для синдрома фазы распада характерно
Кавернозный туберкулез лёгких — форма туберкулеза лёгких, при которой обнаруживаются каверны. Развивается в тех случаях, когда прогрессирование других форм (первичный комплекс, очаговый, инфильтративный, гематогенный диссеминированный туберкулёз) приводит к формированию каверны, то есть стойкой полости распада лёгочной ткани[1]</ref> Протекает без очагов отсева и без развития перифокального воспаления.[источник не указан 3311 дней]
При данном заболевании каверна представляет собой патологическую полость, ограниченную трёхслойной капсулой, внутренний слой которой состоит из неотторгнувшихся казеозных масс, средний слой — слой специфических грануляций, наружный слой — фиброзный слой.[источник не указан 3313 дней]
Патогенез[править | править код]
В большинстве случаев данная форма заболевания — это следствие инфильтративного туберкулеза. Изначально инфильтрат включает в себя фокус воспаления, в центре которого имеются казеозные массы (некротизированная лёгочная ткань), а в перифокальном инфильтрате — большое количество лимфоцитов, лейкоцитов и макрофагов. В результате гибели этих клеток высвобождается большое количество протеаз, которые с лёгкостью расплавляют казеоз. Жидкий казеоз начинает вытекать через дренирующий бронх, и образуется полость распада. В таком случае выставляется диагноз инфильтративный туберкулёз в фазе распада. В ходе лечения перифокальная инфильтрация вокруг зоны распада начинает рассасываться и остаётся полость, около которой всегда имеются элементы продуктивного воспаления, которые постоянно трансформируются в казеозную ткань. Каверна формируется при рассасывании перифокального воспаления и фиброзирования.
Другой вариант патогенеза — трансформация туберкуломы в каверну.
Появление каверны изменяет характеристики туберкулёзного процесса в неблагоприятную сторону. Создаются условия для бронхогенного заноса инфицированной мокроты из полости через дренирующий бронх в здоровые отделы лёгких. Заживление каверны затруднено вследствие того, что эластическая тяга лёгкого или воспалительное уплотнение в её окружности мешают заживлению полости и сохраняют наличие воздуха в ней, поступающего под давлением через дренирующий бронх при глубоких вдохах и кашле. Носитель каверны выделяет с мокротой туберкулёзные микобактерии[1].
Рентгенологически при кавернозном туберкулёзе обнаруживается просветление округлой формы с четкими границами, располагающееся среди очаговых тканей, в центре тени инфильтрата или в пределах капсулы бывшей туберкуломы в зависимости от того, какая форма туберкулёза предшествовала появлению каверны. Реже каверна определяется изолированно, на чистом лёгочном поле, без наличия в лёгких других изменений туберкулёзного характера. Это бывает при полном выкрашивании казеоза туберкуломы из изолированной туберкуломы или при тотальном распаде изолированного инфильтрата[1].
Клинические проявления[править | править код]
Для кавернозного туберкулёза типичным симптомокомплексом является «синдром фазы распада»:
- кашель с наличием мокроты,
- хрипы в лёгких,
- кровохарканье,
- бактериовыделение.
Диагностика[править | править код]
Основным методом выявления кавернозных полостей является рентгенография в частности линейная томография. Кавернозный туберкулёз лёгких может характеризоваться наличием:
- эластической каверны,
- ригидной каверны,
- фиброзной каверны.
Чаще всего наблюдаются эластическая и ригидная каверны. Фиброзная полость может быть лишь у некоторой группы больных, систематически подвергающихся химиотерапии, когда сохраняется каверна, но нет тех признаков, которые типичны для фиброзно-кавернозного туберкулёза. В современных условиях кавернозный туберкулёз характеризуется сравнительно малосимптомным течением.
Бактериовыделение у больных кавернозным туберкулёзом зависит от эффективности химиотерапии. Постоянное бактериовыделение даже при клиническом благополучии, при отсутствии клинически выраженных вспышек должно расцениваться как признак активного туберкулёза. Продолжающееся бактериовыделение — чаще всего результат неадекватной химиотерапии или результат лекарственной резистентности микобактерий.
Большое значение при обследовании больного кавернозным туберкулёзом имеет изучение в динамике лейкограмм. Такие признаки, как увеличение СОЭ, сдвиг влево, лимфопения, даже при клиническом благополучии являются признаками активного туберкулёза, обострения болезни, поэтому повторное исследование крови имеет большое значение.
Все больные с кавернозным процессом нуждаются в проведении бронхоскопии из-за того, что нередко такой процесс сопровождается эндобронхитом, а сопутствующий эндобронхит может препятствовать заживлению каверны даже при наличии эластической полости. Кроме того, при эндобронхите тактика лечения несколько меняется.
Лечение[править | править код]
Лечение проводится противотуберкулёзными препаратами в стационаре или санатории не менее чем тремя препаратами на протяжении года и более (до заживления).
С конца XIX века до появления антибиотиков для лечения кавернозного туберкулёза применялся метод схлопывания каверн с помощью искусственного пневмоторакса. Метод изобрёл итальянский врач Карло Форланини (итал. Carlo Forlanini) в 1882 году. После изобретения оргстекла пустоту в грудной клетке стали заполнять шариками из этого нейтрального материала[2][3].
Примечания[править | править код]
Литература[править | править код]
- Арутюнов, А. И. Справочник по клинической хирургии / А. И. Арутюнов, Н. Я. Васин, В. Л. Анзимиров. — М. : Медицина, 1967. — С. 234. — 520 с. — 100 000 экз.
Источник
Глава 14:1 — 5; 2 — 2; 3 — 2; 4 — 3; 5 — 5; 6 — 2; 7 — 1; 8 — 2; 9 — 4; 10 — 1; 11 — 5; 12 — 4; 13 — 1; 14 — 2; 15 — 4; 16 — 2; 17 — 3; 18 — 3; 19 — 4; 20 — 5; 21 — 2; 22 — 3; 23 — 5; 24 — 2; 25 — 3; 26 — 2; 27 — 2; 28 — 5; 29 — 2; 30 — 3; 31 — 3; 32 — 4; 33 — 5; 34 — 1.
1. Для впервые выявленного кавернозного туберкулеза характерно:
1) двухслойная стенка каверны;
2) обилие полиморфных очагов в ткани, расположенной ниже каверны;
3) наличие секвестра в каверне;
4) грубый перикавитарный фиброз;
5) отсутствие выраженных перикавитарных инфильтративных изменений.
2. Среди впервые выявленных больных туберкулезом кавернозная форма составляет около:
1) 1%;
2) 3%;
3) 5%;
4) 7%;
5) 10%.
3. Кавернозной форме туберкулеза чаще непосредственно предшествует:
1) очаговый туберкулез;
2) инфильтративный туберкулез;
3) диссеминированный туберкулез;
4) первичный туберкулезный комплекс;
5) туберкулез внутригрудных лимфатических узлов.
4. Кавернозной форме туберкулеза может предшествовать:
1) милиарный туберкулез;
2) цирротический туберкулез;
3) первичный туберкулезный комплекс;
4) хронический диссеминированный туберкулез;
5) фиброзно-кавернозный туберкулез.
5. Стенка свежей туберкулезной каверны отличается:
1) широким фиброзным слоем;
2) широким и непрерывным фиброзным слоем;
3) отсутствием фиброзного слоя;
4) тонким фиброзным слоем;
5) тонким и прерывистым фиброзным слоем.
6. Кавернозный туберкулез отличается от инфильтративного туберкулеза в фазе распада:
1) наличием эмфиземы;
2) наличием полостного образования, окруженного трехслойной стенкой;
3) выраженными фиброзными изменениями в зоне поражения;
4) наличием очагов бронхогенной диссеминации;
5) распространением МБТ лимфогематогенным путем.
7. Для кавернозной формы туберкулеза характерно наличие:
1) тонкостенной каверны;
2) толстостенной каверны;
3) выраженного плевропневмофиброза на стороне каверны;
4) викарной эмфиземы в базальных отделах;
5) множественных полиморфных очагов в обоих легких.
8. Длительность кавернозного туберкулеза не превышает:
1) 6 мес;
2) 1 года;
3) 2 лет;
4) 3 лет;
5) 5 лет.
9. Клинические проявления у впервые выявленного больного кавернозным туберкулезом, как правило:
1) чаще отсутствуют;
2) изменяются волнообразно;
3) нередко резко выражены;
4) выражены слабо или умеренно;
5) появляются внезапно среди полного благополучия.
10. У больных кавернозным туберкулезом над зоной поражения дыхание чаще:
1) везикулярное;
2) амфорическое;
3) металлическое;
4) жесткое;
5) пуэрильное.
11. У больных кавернозным туберкулезом исследование мокроты на МБТ:
1) малоинформативно;
2) высокоинформативно;
3) наиболее информативно при окраске по Цилю-Нельсену;
4) наиболее информативно при окраске люминесцентными красителями;
5) наиболее информативно при культуральном исследовании.
12. У больных кавернозным туберкулезом чаще отмечают:
1) отсутствие мокроты, МБТ-;
2) большое количества гнойной мокроты, МБТ+/-;
3) небольшое количества крошковатой мокроты, МБТ+/-;
4) небольшое количество слизистой мокроты, МБТ+/-;
5) большое количество слизисто-гнойной мокроты, МБТ+.
13. Более частая локализация туберкулезных каверн:
1) II сегмент;
2) III сегмент;
3) IV сегмент;
4) V сегмент;
5) IX сегмент.
14. Толщина стенки каверны при кавернозном туберкулезе обычно не превышает:
1) 1 мм;
2) 2-3 мм;
3) 3-5 мм;
4) 5-10 мм;
5) 10-20 мм.
15. Рентгенологические признаки свежей каверны:
1) четкость внутренних и наружных контуров;
2) неровность внутренних и размытость наружных краев;
3) равномерная кальцинация по всей окружности кольцевидной тени;
4) четкость внутренних и размытость наружных контуров;
5) размытость внутренних и наружных контуров.
16. Для кавернозного туберкулеза характерным рентгенологическим признаком является:
1) очаговая тень;
2) кольцевидная тень;
3) патология корня легкого;
4) ограниченное затемнение;
5) распространенное затемнение.
17. Наиболее информативным методом выявления каверны в легком является:
1) бронхоскопия;
2) УЗИ органов грудной клетки;
3) КТ органов грудной клетки;
4) исследование мокроты на МБТ;
5) обзорная рентгенограмма органов грудной клетки.
18. При благоприятном исходе на месте каверны формируется:
1) очаг Гона;
2) кальцинат;
3) очаг или рубец;
4) очаг Ашоффа-Пуля;
5) очаг Абрикосова.
19. Прогрессирование кавернозного туберкулеза чаще приводит к формированию:
1) внелегочных очагов поражения;
2) диссеминированного туберкулеза;
3) хронического очагового туберкулеза;
4) фиброзно-кавернозного туберкулеза;
5) туберкулемы.
20. Лечение впервые выявленного больного кавернозным туберкулезом чаще проводят в условиях:
1) санатория;
2) амбулаторного наблюдения в противотуберкулезном диспансере;
3) дневного стационара;
4) круглосуточного фтизиохирургического стационара;
5) круглосуточного фтизиотерапевтического стационара.
21. Формированию кавернозного туберкулеза способствует:
1) широкое применение лечения в условиях стационара;
2) несвоевременное выявление и позднее начало лечения;
3) использование комбинированной химиотерапии;
4) широкое применение амбулаторной химиотерапии;
5) большое разнообразие организационных форм, применяемых для лечения больных туберкулезом.
22. Фиброзно-кавернозный туберкулез легких характеризуется:
1) преимущественно симметричным поражением верхних отделов обоих легких;
2) локализацией специфического поражения преимущественно в нижних отделах;
3) выраженными фиброзными изменениями в легком на стороне каверны;
4) наличием тонкостенной каверны в малоизмененной легочной ткани;
5) наличием каверны с широкой стенкой и милиарной диссеминацией в окружающей ткани.
23. Удельный вес фиброзно-кавернозного туберкулеза легких среди больных, умерших от туберкулеза:
1) 20%;
2) 30%;
3) 40%;
4) 50%;
5) 80%.
24. Фиброзно-кавернозный туберкулез легких отличается от кавернозного туберкулеза:
1) отсутствием эмфиземы;
2) наличием широкого и непрерывного фиброзного слоя в стенке каверны;
3) смещением органов средостения в здоровую сторону;
4) расширением межреберных промежутков над каверной;
5) сетчатым фиброзом в обоих легких.
25. Клиническая картина фиброзно-кавернозного туберкулеза легких, как правило:
1) характеризуется преобладанием симптомов локального поражения;
2) характеризуется преобладанием симптомов интоксикации;
3) зависит от фазы туберкулезного процесса;
4) определяется биологическим видом возбудителя туберкулеза;
5) определяется наличием внелегочных очагов поражения.
26. Над фиброзной каверной чаще выслушивают:
1) шелест целлофана;
2) бронхиальное дыхание;
3) единичные сухие хрипы;
4) усиленное везикулярное дыхание;
5) ослабленное везикулярное дыхание.
27. У больных фиброзно-кавернозным туберкулезом легких исследование мокроты на МБТ:
1) малоинформативно;
2) высокоинформативно;
3) информативно только при посеве на среду Левенштейна-Йенсена;
4) информативно только при окраске методом Циля-Нельсена;
5) информативно только при окраске люминесцентными красителями.
28. У больных фиброзно-кавернозным туберкулезом легких при обострении чаще отмечают выделение:
1) крошковатой мокроты, МБТ+;
2) гнойной мокроты, МБТ+;
3) слизистой мокроты, МБТ+;
4) серозной мокроты, МБТ+;
5) слизисто-гнойной мокроты, МБТ+.
29. Изменения общего анализа крови, характерные для больных кавернозным и фиброзно-кавернозным туберкулезом в фазе инфильтрации:
1) моноцитоз, лейкоцитоз;
2) лейкоцитоз, лимфопения;
3) лейкоцитоз, лимфоцитоз;
4) лейкоцитоз, нейтропения;
5) эозинофилия, лейкоцитоз.
30. Типичным рентгенологическим признаком фиброзно-кавернозного туберкулеза легких является:
1) наличие уровня жидкости в кольцевидной тени;
2) тонкая стенка кольцевидной тени;
3) широкая стенка кольцевидной тени;
4) бугристые очертания наружного контура;
5) широкая дорожка к увеличенному корню легкого.
31. При прогрессировании инфильтративного туберкулеза в фазе распада фиброзно-кавернозный туберкулез формируется в течение:
1) 0,5-1 года;
2) 1-1,5 лет;
3) 1,5-2 лет
4) 3-4 лет;
5) 5 лет.
32. Фиброзно-кавернозный туберкулез легких чаще осложняется:
1) амилоидозом;
2) эмпиемой плевры;
3) туберкулезом кишечника;
4) легочным кровотечением;
5) спонтанным пневмотораксом.
33. Наиболее частая причина смерти при фиброзно-кавернозном туберкулезе легких:
1) почечная недостаточность;
2) печеночная недостаточность;
3) туберкулез мозговых оболочек;
4) тромбоэмболия легочной артерии;
5) легочно-сердечная недостаточность.
34. При фиброзно-кавернозном туберкулезе легких наряду с химиотерапией обычно более эффективно применение:
1) хирургического вмешательства;
2) физиотерапии;
3) климатотерапии;
4) коллапсотерапии;
5) патогенетической терапии.
Источник
Тесты по фтизиатрии с элементами рентгенодиагностики.
Хотелось бы послушать и комментарии по поводу приведенных тестов наших уважаемых коллег.
129. Какая особенность отличает первичный туберкулез от вторичного?
1. Выраженная интоксикация.
2. Сниженная чувствительность к туберкулину.
+ 3. Поражение лимфатических узлов.
4. Деструкция легочной ткани.
5. Распространение по бронхиальным путям.
134. Какая форма туберкулеза легких относится к первичному периоду туберкулезной инфекции?
1. Очаговый туберкулез.
2. Инфильтративный туберкулез.
3. Туберкулема.
4. Все перечисленное верно.
+ 5. Все перечисленное неверно.
136. При какой форме туберкулеза рентгенологические изменения в органах дыхания отсутсвуют?
+ 1. Туберкулезная интоксикация.
2. Туберкулез внутригрудных лимфатических узлов.
3. Первичный туберкулезный комплекс.
4. Очаговый туберкулез.
5. Туберкулезный плеврит.
137. При какой форме туберкулеза тень в легком сливается с тенью расширенного средостения?
1. Инфильтративный туберкулез.
2. Туберкулез внутригрудных лимфатических узлов.
+ 3. Первичный туберкулезный комплекс.
4. Очаговый туберкулез.
5. Казеозная пневмония.
138. При какой форме туберкулеза на рентгенограмме расширена тень корня легкого, нарушена его форма и структура?
1. Инфильтративный туберкулез.
+ 2. Туберкулез внутригрудных лимфатических узлов.
3. Туберкулезная интоксикация.
4. Диссеминированный туберкулез.
5. Туберкулема.
139. Перифокальное воспаление каких лимфатических узлов чаще выявляется на прямой рентгенограмме легких?
1. Паратрахеальных.
2. Трахеобронхиальных.
3. Аортальных.
+ 4. Бронхопульмональных.
5. Бифуркационных.
140. Какой метод исследования лучше выявляет увеличение внутригрудных лимфатических узлов?
1. Обзорная рентгенография.
2. Боковая рентгенография.
3. Прицельная рентгенография.
+ 4. Компьютерная томография.
5. Бронхоскопия.
144. В какой фазе возможна уточненная диагностика туберкулеза внутрибрюшных лимфатических узлов при обзорной рентгенографии?
1. Инфильтрации.
2. Распада.
3. Обсеменения.
4. Уплотнения.
+ 5. Кальцинации.
147. В какой фазе выявляют рентгенологический симптом биполярности при первичном туберкулезном комплексе?
1. Инфильтрации.
2. Распада.
+ 3. Рассасывания.
4. Уплотнения.
5. Петрификации.
148. Через какое время обычно выявляют положительную рентгенологическую динамику при лечении больного первичным туберкулезным комплексом?
1. 1 — 2 недели.
+ 2. 1 — 2 месяца.
3. 3 — 4 месяца.
4. 5 — 6 месяцев.
5. 7 — 8 месяцев.
149. Какую форму первичного туберкулеза трудно отличить от пневмонии?
1. Туберкулез внутригрудных лимфатических узлов.
+ 2. Первичный туберкулезный комплекс.
3. Туберкулезная интоксикация.
4. Хронически текущий первичный туберкулез.
5. Все перечисленное верно.
152. При какой форме туберкулеза чаще показана бронхоскопия?
+ 1. Туберкулез внутригрудных лимфатических узлов.
2. Очаговый туберкулез.
3. Туберкулема.
4. Цирротический туберкулез.
5. Плеврит.
153. Что относится к вариантам туберкулеза внутригрудных лимфатических узлов?
1. Инфильтративный бронхоаденит.
2. Туморозный бронхоаденит.
3. Малые формы бронхоаденита.
+ 4. Все перечисленное верно..
5. Все перечисленное неверно.
155. Какую клиническую форму первичного туберкулеза у детей чаще диагностируют?
1. Первичный туберкулезный комплекс.
+ 2. Туберкулез внутригрудных лимфатических узлов.
3. Туберкулезная интоксикация.
4. Туберкулезный плеврит.
5. Милиарный туберкулез.
156. Какое осложнение редко бывает у больных первичным туберкулезным комплексом?
1. Экссудативный плеврит.
2. Нарушение проходимости бронхов.
3. Туберкулез бронхов.
+ 4. Туберкулез кишечника.
5. Лимфогематогенная диссеминация.
161. При какой форме туберкулеза клинико-рентгенологически не выявляется увеличение внутригрудных лимфатических узлов?
+ 1. Малая форма бронхоаденита.
2. Инфильтративный бронхоаденит.
3. Первичный туберкулезный комплекс.
4. Диссеминированный туберкулез, осложнивший первичный комплекс.
5. Туморозный бронхоаденит.
Источник
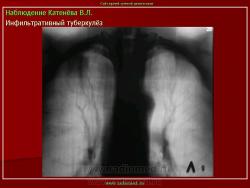
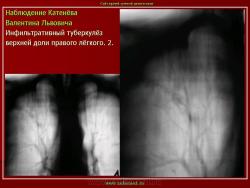
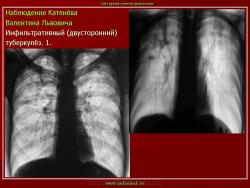
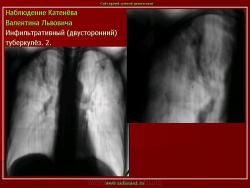
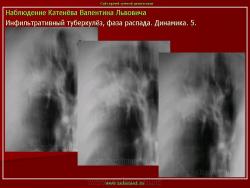
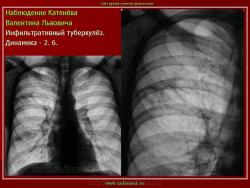
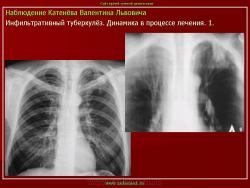
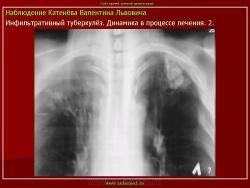
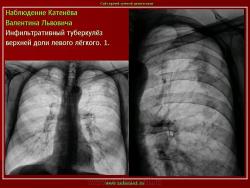
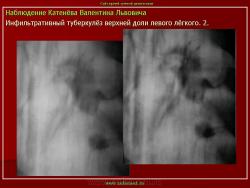
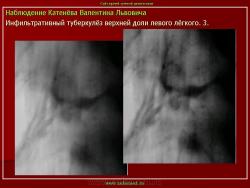
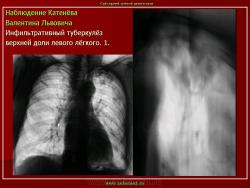
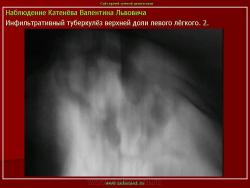
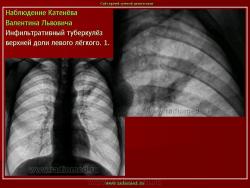
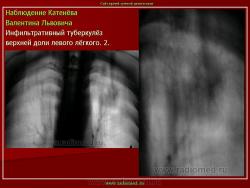
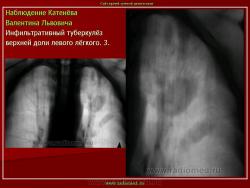
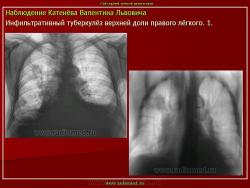
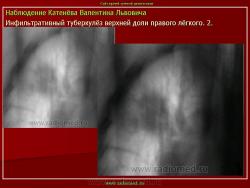
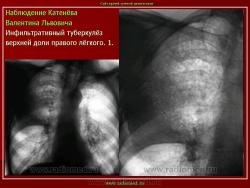
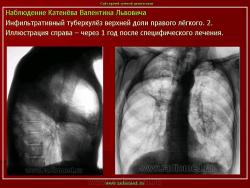
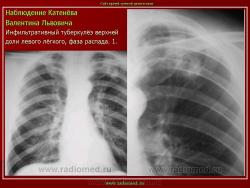
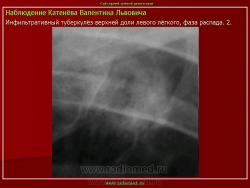
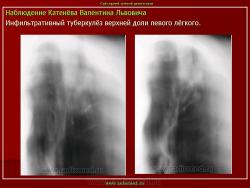
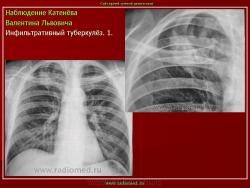
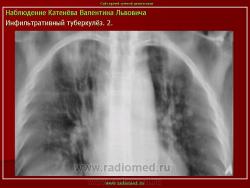
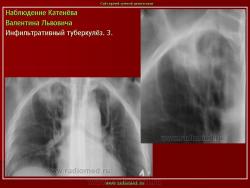
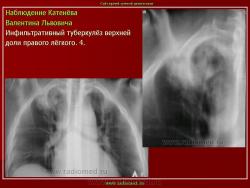
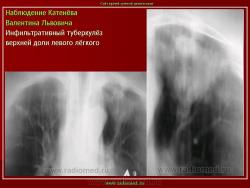
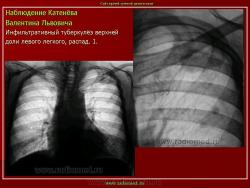
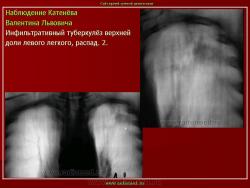
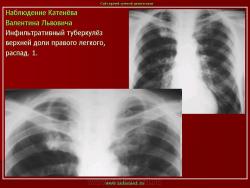
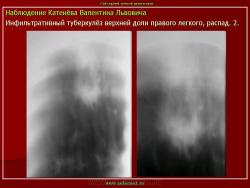
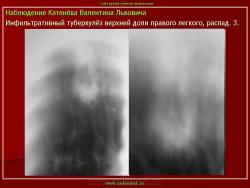
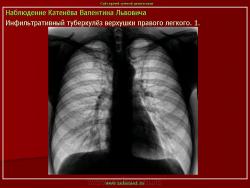
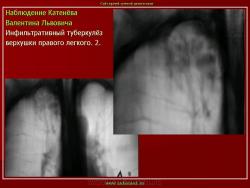
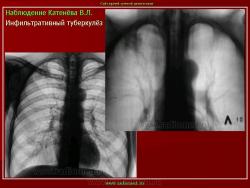
Инфильтративный туберкулез легких.
ИТЛ — вторичная форма ТБ, распространенное поражение легких, возникающее на фоне специфической гиперсенсибилизации легочной ткани и значительного усиления экссудативной тканевой реакции в зоне воспаления.
Патогенез: прогрессирование очагового ТБ и развитием перифокального воспаления вокруг очага с формированием инфильтрата (поэтому локализуются чаще в I, II, VI сегментах легкого) при ИДС (эндогенная реактивация) или массивном экзогенном суперинфицировании.
Патоморфология:
а) при преобладании экссудативной реакции и незначительном снижении иммунитета специфическое воспаление распространяется за пределы дольки (бронхолобулярный инфильтрат — 2-3 легочные дольки);
б) при умеренных нарушениях иммунитета и формировании экссудативно-пролиферативной реакции — инфильтрат в пределах сегмента (округлый)
в) при резком нарушении иммунитета и формировании экссудативно-альтеративной реакции — поражение нескольких сегментов (облаковидный инфильтрат)
Перисциссурит — инфильтрат по ходу главной или добавочной междолевой щели.
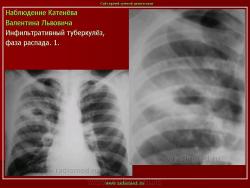
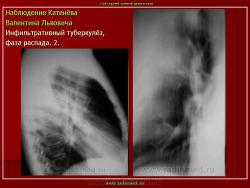
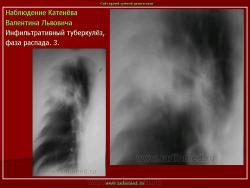
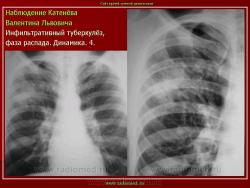
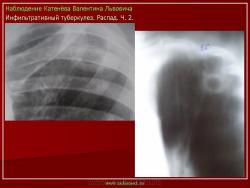
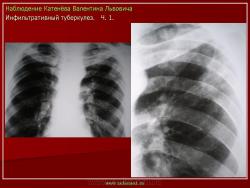
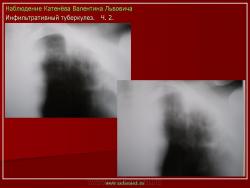
г) при дальнейшем снижении иммунитета и формировании альтеративно-экссудативной реакции — поражение всей доли с образованием в ней множественных полостей распада (лобит), из которых инфекция вновь распространяется бронхогенным путем
Клиника:
а) бронхолобулярный и округлый инфильтраты: слабо выраженны с-мы, астеновегетативный с-м, выявляются случайно при ФГ; пораженная половина ГК отстает в акте дыхания, плеврит с напряжением дыхательных мышц, напряжение и болезненность мышц надплечья (с-м Воробьева-Поттенджера)
б) облаковидный и перисциссурит: острое начало, выраженная интоксикация, небольшой продуктивный кашель, иногда кровохарканье
в) лобит: резкое усиление интоксикации и кашля, увеличение мокроты; интоксикация периодически возрастает и уменьшается (за счет появления новых бронхогенных очагов отсева)
При б+в: + притупление легочного звука, усиление голосового дрожания, везикулобронхиальное дыхание, мелкопузырчатые (над зоной поражения) и среднепузырчатые (над полостью распада) хрипы
Зоны тревоги — места наиболее частых локализаций инфильтратов: над- и подключичные пространства, надлопаточная, межлопаточная, подмышечная области
Диагностика:
1. Проба Манту (нормергическая при бронхолоб. и округл., гиперергическая при облаков., перисцисс, в начале лобита)
2. Бактериологическое исследование: массивное бактериовыделение (максимальное при лобите), хорошие результаты МиСк и посева
3. Исследование мокроты: свежие эластические волокна (зн. полость распада), обызвествленные эласт. волокна, соли кальция (зн. обострение старых ТБ очагов)
4. Рентгендиагностика:
а) бронхолобулярный инфильтрат: ограниченное затемнение полигональной формы чаще в кортикальной зоне I, II, IV сегментов до 3 см, малая интенсивность, размытые контуры, вытянуто по направлению к корню
б) округлый: ограниченное затемнение округлой формы, средняя интенсивность, ясные не резкие контуры (в подключичной области — инфильтрат Ассманна-Редекера); от медиальных отделов затемнения к корню иногда отходит воспалительная дорожка (с-м «тенисной ракетки»); при распаде — полости в центре
в) облаковидный — неравномерное затемнение в пределах нескольких сегментов, контуры без ясных границ («растворяются» в окружающей ткани); несколько полостей распада, реже одна крупная
г) перисциссурит: затемнение треугольной формы с отчетливой нижней границей, основание — кнаружи (треугольник Сержана)
д) лобит: синдром распространенного затемнения с подчеркнутыми листками плевры (при поражении средней доли — треугольное затемнение вершиной кнаружи)
5. Лабораторные показатели: соответствуют объему поражения и интоксикации
Исходы : рассасывание, рубцовые тяжи, очаговые тени; каверна, пневмофиброз, туберкулема
Осложнения: казеозная пневмония, кровохарканье, пневмоторакс, ателектаз, туберкулезный менингит, плеврит.




Источник
