Бурсит большого пальца стопы код по мкб

Содержание
- Описание
- Дополнительные факты
- Причины
Названия
Название: Бурсит стопы.
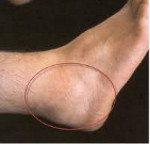
Бурсит стопы
Описание
Бурсит стопы. Воспаление одной из синовиальных сумок (бурс) стопы. Чаще поражаются бурсы, расположенные в области I плюснефалангового сустава, ахиллова сухожилия и нижней поверхности пяточной кости. Причиной развития являются микротравмы, чрезмерная нагрузка, плоскостопие, врожденные аномалии развития, артриты, инфекционные болезни, эндокринные заболевания и обменные нарушения. Проявляются болями и отеком мягких тканей. Возможна местная гиперемия. При инфицировании боли становятся более интенсивными, присоединяются симптомы общей интоксикации. Течение обычно хроническое, хотя встречаются и острые формы. Диагноз бурсит стопы выставляется на основании клинической картины, данных рентгенографии, МРТ и КТ. Лечение консервативное: ограничение нагрузки, НПВС, физиотерапия, блокады, ношение ортопедической обуви. В ряде случаев проводятся операции для устранения сопутствующей патологии.
Дополнительные факты
Бурсит стопы – группа воспалительных заболеваний, при которых поражается одна из синовиальных сумок, расположенных на стопе. Чаще воспаляются бурсы в области ахиллова сухожилия (ахиллобурсит), нижней поверхности пяточной кости (подпяточный бурсит) и I плюснефалангового сустава (бурсит I пальца стопы). Бурситы стопы нередко сочетаются с другими патологическими состояниями (Hallux valgus — вальгусной деформацией I плюснефалангового сустава, подошвенным фасциитом, пяточной шпорой). Обычно страдают люди среднего и пожилого возраста, исключение – ахиллобурсит, который часто выявляется у спортсменов. Диагностикой и лечением бурситов стопы занимаются ортопеды и травматологи.
Бурса или синовиальная сумка – полое анатомическое образование в виде мешочка с небольшим количеством жидкости. Бурсы располагаются вблизи суставов, в местах, подверженных наибольшему давлению и трению. Их предназначение – оберегать мягкие ткани. При воспалении (бурсите) внутренняя оболочка бурсы начинает выделять большое количество жидкости, и сумка увеличивается в объеме. Этому процессу сопутствуют другие воспалительные проявления: боль и отек окружающих мягких тканей. Обычно бурсит стопы имеет асептический характер, то есть, протекает без участия микробных агентов и образования гноя. Несмотря на это, болевой синдром при бурситах стопы может быть очень интенсивным, что обусловлено раздражением синовиальной сумки при движениях и значительной нагрузкой на воспаленные ткани при опоре на стопу.
Бурсит I плюснефалангового сустава.
Бурсит стопы в этой области обычно развивается при вальгусной деформации I плюснефалангового сустава. Из-за слабости поперечных связок стопы сустав постепенно «изгибается» под углом, открытым в сторону V пальца. Повышенное давление и трение в области сустава становится причиной постоянной травматизации мягких тканей. Кожа краснеет, уплотняется, в местах наибольшего давления появляются мозоли и натоптыши. Синовиальная сумка воспаляется, что, наряду с раздражением кожи и развитием артрозных изменений в суставе, становится причиной развития болевого синдрома.
Вначале пациента беспокоят боли после длительной ходьбы и ношения неудобной обуви. Затем болевой синдром становится более интенсивным, возникает после незначительной нагрузки или в покое, в том числе – и в ночное время. При осмотре выявляется распластанность стопы и видимая деформация в области I плюснефалангового сустава – костная «шишка», окруженная уплотненными мягкими тканями. I палец расположен под углом к остальным, и в ряде случаев «лежит» на II пальце. При пальпации и движениях определяется нерезкая болезненность, боль усиливается при максимальном тыльном сгибании. Возможно ограничение движений. Для уточнения диагноза назначают рентгенографию стопы, КТ и МРТ стопы.
На ранних стадиях лечение консервативное. Больному рекомендуют носить широкую обувь на низком каблуке, использовать специальные стельки и вкладыши и выполнять упражнения для укрепления стопы. В период обострения назначают нестероидные противовоспалительные препараты местного и общего действия, УВЧ и магнитотерапию. В фазе ремиссии пациента направляют на индуктотермию, озокерит, парафин, электрофорез с новокаином или фонофорез с гидрокортизоном. При выраженной деформации выполняют корригирующие операции.
Ахиллобурсит.
Ахиллобурсит – воспаление синовиальной сумки, расположенной по задней поверхности пятки, в области прикрепления ахиллова сухожилия. Из-за чрезмерных нагрузок болезнь обычно возникает у спортсменов и людей с излишним весом (страдающих ожирением). Пациентов беспокоят боли в области пяточной кости и задней поверхности голени. Боль усиливается в утреннее время и при попытке «встать на носочки». При осмотре выявляется отек и местная гиперемия по задней поверхности пятки. Пальпация болезненна. Движения ограничены из-за боли.
Диагноз выставляют на основании клинических симптомов. При необходимости назначают рентгенографию и МРТ голеностопного сустава. При подозрении на обменные нарушения и эндокринные заболевания (обычно – у пациентов с излишним весом) показана консультация эндокринолога и более детальное обследование, включающее в себя биохимические анализы крови и другие исследования. Лечение бурсита стопы консервативное, включает в себя НПВС общего и местного действия, фонофорез с гидрокортизоном, электрофорез с новокаином, УВЧ, парафин и озокерит. При интенсивном болевом синдроме выполняют блокады с гидрокортизоном. Больному рекомендуют ограничить нагрузку, носить удобную обувь, использовать специальные подпятники или подкладывать мягкую ткань под пораженную область.
Подпяточный бурсит.
Подпяточный бурсит стопы сочетается с подошвенным фасциитом и пяточной шпорой. Подошвенный фасциит – воспаление фасции стопы, возникающее вследствие ее недостаточной эластичности в сочетании со значительными нагрузками (длительным бегом у спортсменов, продолжительной ходьбой или постоянным пребыванием на ногах у людей определенных профессий). Из-за недостаточной эластичности в ткани фасции возникают микроразрывы. Воспалительный процесс распространяется на синовиальную сумку, расположенную по нижней поверхности пяточной кости. Со временем в области наибольшей болезненности образуется костный вырост – пяточная шпора.
Пациента с бурситом стопы беспокоят боли в области пятки при опоре и ходьбе. Боль возникает неожиданно, беспричинно, может быть очень интенсивной (больные сравнивают ее с вонзившимся в пятку гвоздем) и обычно локализуется по подошвенной поверхности стопы, немного дистальнее пяточной кости. Отмечается стартовый характер боли – болевой синдром достигает максимума во время первых шагов после сна или отдыха. Затем пациент «расхаживается», и боль уменьшается, но может снова усиливаться к вечеру, после прекращения ходьбы.
Подпяточный бурсит стопы имеет хроническое течение, длится несколько лет и доставляет больному значительные неудобства. На высоте болевого синдрома пациент теряет возможность опираться на пятку, что существенно затрудняет стояние и ходьбу, особенно при двустороннем бурсите стопы. Через некоторое время после формирования пяточной шпоры боли уменьшаются и постепенно исчезают. Диагноз выставляется на основании жалоб, данных осмотра, результатов рентгенографии пяточной кости, МРТ стопы и УЗИ стопы. При этом следует учитывать, что выраженность рентгенологических изменений не всегда коррелирует с интенсивностью болевого синдрома. Возможны как резкие боли при нормальной рентгенологической картине, так и слабая болезненность при наличии сформировавшейся пяточной шпоры.
Лечение консервативное. Больному рекомендуют носить ортопедические стельки, подпятники или специальную ортопедическую обувь. Назначают теплые ванночки с морской солью, ЛФК, электрофорез с новокаином, фонофорез с гидрокортизоном, озокерит и парафин. При выраженном болевом синдроме проводят блокады с гидрокортизоном.
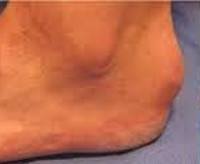
Бурсит стопы
Причины
Причиной развития бурситов стопы обычно становятся повторные микротравмы вследствие чрезмерной физической нагрузки и/или различных патологических состояний сопровождающихся нарушением биомеханики стопы (плоскостопие, косолапость, вальгусная деформация ). Предрасполагающими факторами являются избыточный вес, старение организма, уменьшение толщины слоя подкожной жировой клетчатки в местах расположения бурс, артроз близлежащих суставов, ношение неудобной обуви, а также патология позвоночника, в результате которой происходит перераспределение нагрузки на стопу (нарушения осанки, болезнь Шейермана-Мау, пояснично-крестцовый остеохондроз ). Кроме того, в некоторых случаях бурситы стопы развиваются при ревматоидных заболеваниях и болезнях обмена веществ (например, подагре). В последнем случае причиной возникновения бурсита стопы становится отложение солей в тканях синовиальной сумки.
Источник

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
От бурсита большого пальца стопы лечение поможет только в случае строгого соблюдения всех рекомендаций доктора. Обязательным условием является регулярная сдача анализов.

Краткая информация о патологии
Бурсит — это воспаление суставной сумки (фото 1). Эта сумка ограничивает суставную полость. Внутри покрыта синовиальной оболочкой, которая продуцирует смазку для сустава. Под влиянием различных факторов иногда происходит воспаление сумки сустава большого пальца стопы. Вследствие чего происходят изменения в функционировании, наступает деформация первого плюснефалангового сустава.
Бурсит большого пальца носит код по МКБ 10-М20.1 — наружное искривление большого пальца. Это приобретенная деформация фаланги ноги.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
МКБ 10 — это международная классификация болезней десятого пересмотра. Так называется нормативный документ, в котором собрана общепринятая статистическая классификация медицинских диагнозов, болезней и проблем со здоровьем.
Опираясь на международный список классификаций заболеваний, в зависимости от клинического течения болезни, различают такие типы бурсита:

- Острый период. Он характеризуется локализованной отечностью ровной круглой формы. Размер ее зависит от количества скопившейся жидкости в суставе.
- Подострый — определяется сильной чувствительностью к воспалительным процессам.
- Хронический тип переходит из вышеописанных. Симптомы могут быть разной степени тяжести. Изменения в сумке часто являются незначительными, жидкости скапливается небольшое количество. Могут быть серьезные признаки — утолщение стенок синовиальной сумки, а также их разрастания вокруг полости.
- Рецидивирующий тип. Периодически появляются обострения.
Методы лечения
Этим заболеванием страдают чаще всего женщины. В месте соединения большого пальца и плюсны появляется шишка, которая периодически воспаляется и болит, постоянно причиняет дискомфорт. Со временем она окостеневает. Поступают постоянные жалобы, трудности в подборе обуви. Пациентки называют ее «шишкой», «косточкой». Но это не что иное, как бурсит пальца ноги.
Лечение делится на консервативные, хирургические, народные методы.
Консервативные методы лечения
 Важную роль в лечении деформации сустава играют гигиенические мероприятия. Необходимо правильно подбирать обувь. Она должна быть удобной, соответствовать размеру стопы, ее ширине. Женщинам нужно отказаться от любимого высокого каблука. При бурсите показано ношение специальной ортопедической обуви с анатомическими стельками и мягкой подкладкой под большой палец.
Важную роль в лечении деформации сустава играют гигиенические мероприятия. Необходимо правильно подбирать обувь. Она должна быть удобной, соответствовать размеру стопы, ее ширине. Женщинам нужно отказаться от любимого высокого каблука. При бурсите показано ношение специальной ортопедической обуви с анатомическими стельками и мягкой подкладкой под большой палец.
Для снятия воспаления, обезболивания стоит пользоваться мазями, содержащими нестероидные противовоспалительные препараты. Это может быть Диклофенак, Диклак, Вольтарен, Найз и др.
При скоплении жидкости в полости сустава назначают пункцию. Сумку прокалывают иглой, затем откачивают экссудат. Потом в полость вводят стероидный, гормональный, противовоспалительный препараты.
Если воспаление сопровождается скоплением гноя, назначают курс антибиотиков.
Во время периода восстановления используют такие физиотерапевтические процедуры:
- электрофорез;
- парафин;
- озокерит.

Они не считаются основным лечением. Это только вспомогательное средство.
Если бурсит является последствием и симптомом другого, основного заболевания, то в первую очередь проводят терапию первопричины.
Бывает, что патология образуется из-за колебаний количества кальция в организме. При его недостатке назначают препараты кальция. При избытке проводят мероприятия по выведению излишка минерала.
Стоит по возможности чаще ходить босиком. При отсутствии ортопедических стелек их функцию могут выполнять супинаторы. Возможно, боль они снимать будут не так эффективно, как первые, но помочь все же способны.
 На перекошенный палец можно наложить лангету. Они бывают двух видов: дневные, которые можно фиксировать днем под обувь, и ночные, которые используются перед сном. Их применяют при болезненных состояниях и выраженной гипертрофии пальца.
На перекошенный палец можно наложить лангету. Они бывают двух видов: дневные, которые можно фиксировать днем под обувь, и ночные, которые используются перед сном. Их применяют при болезненных состояниях и выраженной гипертрофии пальца.
Необходимы достаточные нагрузки на ноги. Это не даст бурситу прогрессировать и послужит профилактикой при предрасположенности к таким болезням суставов.
Народные способы лечения
Нелишним будет использование народных методов в комплексе с основной терапией:

- В равных частях необходимо смешать такое высушенное сырье, как корень лопуха, трава тысячелистника и зверобоя. Затем 1 ст. л. сбора нужно поместить в банку, залить 1 стаканом кипятка. Настоять в течение 5 минут. Применять в виде примочек.
- Неплохо помогают компрессы из меда и уксуса. Нужно взять и смешать по 1 ч. л. каждого вещества.
- Взять мед и измельченное на терке хозяйственное мыло в равных частях. В смесь добавить перетертую среднюю луковицу. Прикладывать на воспаленный участок.
- Сухое тепло. Хорошо прогреть небольшое количество песка или соли на сухой и чистой сковороде, затем высыпать в плотный хлопковый мешочек. Прикладывать к больному месту. Если слишком горячо, можно замотать мешочек слоем махрового полотенца.
При использовании народных методов необходимо проконсультироваться с доктором, так как они являются не основной терапией, а сопутствующим лечением.
Также стоит проверить, нет ли у организма аллергических реакций на мед, травы, другие компоненты.
Хирургическое решение
 Если консервативное лечение не действует на болезнь, происходит усиление дискомфорта, увеличивается угол искривления сустава, сильно меняется походка, то назначают хирургическое вмешательство. Малотравматичным и эффективным методом является бурсэктомия. Суть операционной манипуляции в удалении окостеневшего нароста и деформированной области плюсневой кости. В проблемной зоне делают надрез, через него вводят специальный хирургический электронож, которым срезают костное образование.
Если консервативное лечение не действует на болезнь, происходит усиление дискомфорта, увеличивается угол искривления сустава, сильно меняется походка, то назначают хирургическое вмешательство. Малотравматичным и эффективным методом является бурсэктомия. Суть операционной манипуляции в удалении окостеневшего нароста и деформированной области плюсневой кости. В проблемной зоне делают надрез, через него вводят специальный хирургический электронож, которым срезают костное образование.
При очень запущенном состоянии бурсита проводят процедуру остеомию — пластику стопы. Для осуществления такой операции делают несколько надрезов на большом пальце, на нижней части стопы. Благодаря определенной методике врача проводят сдвижение кости пальца и первичной плюсневой кости. Затем их фиксируют при помощи металлической конструкции. Результатом такой операции должна стать полная ликвидация дефекта либо же максимальное уменьшение вальгусного угла.
В течение следующих 1,5-2 месяцев необходимо тщательно выполнять гигиенические процедуры, включая туалет ран. Нужно избегать переохлаждения, лишней влаги. Стоит носить комфортную обувь по размеру. Также рекомендован курс несложных упражнений, контроль уровня кальция в организме.
Важно соблюдать правила профилактики появления заболевания большого пальца стопы.
Екатерина Юрьевна Ермакова
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
Поперечное плоскостопие
Различные деформации стопы, которые приводят к уплощению ее сводов, являются самым распространенным ортопедическим заболеванием. По статистике каждый второй человек в той или иной степени страдает от плоскостопия. Многие считают, что подвержены этой патологии только дети. Но поперечное плоскостопие является приобретенным состоянием и появляется в основном после 35 лет. Особенно часто оно встречается у женщин, что связано со слабостью мышечно-связочного аппарата и особенностью их образа жизни.
Это заболевание широко распространено, и код по МКБ 10 у него М21.4. Такая деформация стопы еще называется вальгусной, а в народе она известна, как «шишка» или «косточка» на ноге. Она доставляет много страданий и неудобств, поэтому пациенты стараются избавиться от патологии любыми способами.
Этим часто пользуются недобросовестные производители, обещая чудесное исчезновение «косточки». Но дело в том, что лечение поперечного плоскостопия возможно только при 1 степени. А все «чудодейственные» средства могут только замедлить деформацию или снять боль.
Характеристика заболевания
В норме стопа имеет два свода – поперечный и продольный. Они нужны, чтобы перераспределять нагрузку при ходьбе и удерживать равновесие. Это естественные амортизаторы, которые защищают суставы и позвоночник от ударов и тряски.
Поперечное плоскостопие образуется, если уплощается поперечный свод стопы, расположенный под пальцами. В норме человек при ходьбе должен опираться на 1 и 5 суставы пальцев, а между ними образуется пространство для амортизации. Если же оно уменьшается или исчезает, то говорят о развитии вальгусной деформации стопы или поперечного плоскостопия.
Механизм развития этой патологии заключается в том, что при ослаблении связок, удерживающих плюсневые кости в правильном положении, они отдаляются друг от друга. Особенно это становится заметно на положении первого пальца, который сильно отклоняется кнаружи. Это приводит к перераспределению нагрузки на пальцы ноги и уплощению поперечного свода стопы. Нога при этом становится короче и шире, пациент испытывает проблемы с выбором обуви, а также боли при ходьбе.
У взрослых такую деформацию исправить почти невозможно, поэтому заболевание считается неизлечимым. С помощью различных методов можно только облегчить состояние больного и замедлить деформацию.
Различают три стадии развития поперечного плоскостопия. При деформации 1 степени большой палец отклоняется не более чем на 20 градусов, «косточка» еще небольшая, воспаления и боли почти нет. 2 степень характеризуется отклонением до 35 градусов, при этом растет шишка, которая сильно мешает и болит. При 3 степени поперечного плоскостопия большой палец заходит на остальные, его наклон составляет более 35 градусов, наблюдается сильная деформация остальных пальцев, огрубение кожи на стопе, ограничение подвижности.
Обычно поперечно-вальгусное плоскостопие известно людям, как «косточка». Такая шишка на суставе большого пальца ноги образуется из-за того, что 1 плюсневая кость направлена наружу, а сам палец наклоняется внутрь. Сустав соприкасается с обувью, образуется костно-хрящевой нарост – экзостоз, который часто воспаляется.
Почему появляется поперечное плоскостопие
По статистике в 8 из 10 случаев поперечное плоскостопие развивается у женщин. Основной причиной этого является слабость мышц и связок из-за наследственной предрасположенности или малоподвижного образа жизни.
Поэтому нагрузки, которые испытывают женские ноги, приводят к деформации стопы. Это стоячая работа, лишний вес, а также неудобная обувь или высокие каблуки. Именно последний фактор чаще всего вызывает появление «косточки» на большом пальце. Ведь вальгусная деформация, еще называемая «поперечно-распластанной стопой», возникает из-за повышенной нагрузки на переднюю часть стопы из-за высоких каблуков.
У мужчин и детей такая деформация встречается намного реже, в основном из-за травм или перенесенных заболеваний. Это могут быть нарушения в работе эндокринной системы, рахит, полиомиелит, занятие спортом, связанным с бегом или прыжками. В таком случае развивается комбинированное плоскостопие, характеризующееся уплощением продольного и поперечного свода стопы.
Симптомы поперечного плоскостопия
Консервативное лечение этого заболевания эффективно только на начальной стадии, когда «косточка» еще не сильно выпирает. Поэтому очень важно обратиться к ортопеду сразу, как появились первые симптомы. Это может быть быстро наступающая усталость мышц ног, легкое недомогание. Врач использует специальные методы исследования, а при подтверждении диагноза назначит лечение.
Когда началась деформация стопы, исправить ее можно только с помощью операции. Но даже в этом случае прогноз не всегда благоприятный. Поэтому необходимо знать какие существуют первые признаки вальгусной деформации стопы:
- боли в стопах после нагрузки или в конце дня;
- быстро нарастающая усталость;
- судороги икроножных мышц;
- отеки в области стоп и лодыжек;
- передняя часть стопы увеличивается в размере, становится шире;
- вместо поперечного свода под пальцами образуется валик, кожа уплотняется.
Если лечение не начато вовремя, к проблемам со стопами присоединяются другие нарушения. Отсутствие амортизации при ходьбе вызывает повышенную нагрузку на суставы нижних конечностей и позвоночник. Поэтому на 2 и 3 стадии поперечного плоскостопия у пациента могут наблюдаться такие симптомы:
- частые боли в спине;
- разрушение коленных и тазобедренных суставов;
- сильная деформация пальцев ног: большой палец отклоняется, а средние из-за повышенной нагрузки приобретают молотообразную форму;
- на подошве образуются мозоли, напоптыши.
Как диагностировать заболевание
Чтобы точно определить, что проблемы со стопами происходят из-за поперечного плоскостопия, необходимо обратиться к врачу-ортопеду. После беседы и осмотра пациента, он назначит специальные методы обследования. Прежде всего, это рентген, который поможет исключить другие патологии костного аппарата стопы. Для уточнения состояния тканей назначается компьютерная или магнитно-резонансная томография.
Самые простые способы определить, есть ли плоскостопие – это плантография и подометрический тест. Лучше всего сделать их у врача, но можно провести самостоятельно. Плантография – это исследование отпечатка стопы. Сделать его можно на обычной бумаге, предварительно намазав подошву жирным кремом или красящим веществом. Потом стать прямо на лист обеими ногами.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Подометрический тест Фринлянда – это вычисление подометрического индекса. Для этого нужно измерить высоту стопы, умножить ее на 100 и разделить на длину стопы. Если результат получился ниже 28, необходимо обратиться к врачу.
Особенности лечения поперечного плоскостопия
В отличие от деформации продольного свода, поперечное плоскостопие вылечить намного сложнее. Причем, лечение эффективно только на начальной стадии заболевания. Так как уплощение свода стопы происходит за счет ослабления связок и деформации положения костей, то из консервативных методов помочь могут только гимнастика или массаж.
Кроме того, эффективно использование специальных стелек при поперечном плоскостопии. Они останавливают деформацию и предотвращают осложнения. Хорошо помогают специальные межпальцевые вкладыши, которые фиксируют пальцы в нужном положении. В тяжелых случаях врач также рекомендует носить специальную ортопедическую обувь, которая подбирается индивидуально.
Все остальное лечение направлено на снятие боли и воспаления. Это физиотерапевтические процедуры, народные методы или наружные лекарственные средства. Если развился артроз суставов, назначаются нестероидные противовоспалительные препараты.
При плоскостопии 2 и 3 степени пациент обычно испытывает серьезные неудобства при ходьбе, сильные боли в ногах и нарушения в работе всего организма. Поэтому в этих случаях может помочь только хирургическое лечение.
Основные правила поведения при деформации стопы
Если человеку поставлен диагноз «поперечное плоскостопие», ему нужно постараться ограничивать нагрузки на стопу. Желательно избегать длительного стояния, а также не набирать вес. Обувь должна быть удобной, каблук не выше 4 см.
Хорошо помогают специальные стельки при поперечном плоскостопии. Они замедляют деформацию и облегчают состояние пациента. Такие стельки или ортопедические вкладыши необходимо использовать постоянно. Кроме того, очень важно соблюдать все рекомендации врача. Ведь лечение этого заболевания зависит, прежде всего, от усилий самого пациента.
Последствия поперечного плоскостопия
На начальных стадиях вальгусной деформации стопы пациенты испытывают трудности в выборе обуви, а также эстетические неудобства. Отзывы женщин с выпирающей «косточкой» говорят о том, что уже невозможно носить красивые открытые туфли, стыдно разуться в гостях, в бассейне или на пляже.
Позже, если заболевание не лечить, деформация вызывает более серьезные проблемы. Это развитие бурсита или артроза на суставе первого пальца ноги. Воспаленная «косточка» мешает не только надевать любую обувь, но даже ходить. Это часто приводит к ограничению подвижности и снижению работоспособности.
Деформация пальцев стопы увеличивается. Постоянная нагрузка на ранее почти не участвующие в ходьбе 2-4 головки плюсневых костей приводит к их утолщению, известному, как молотообразная деформация. Частая травматизация мышц и сухожилий из-за подвывихов суставов, находящихся в неестественном положении, вызывает развитие контрактур. Пальцы со временем совсем перестают двигаться.
Наиболее выраженные симптомы поперечного плоскостопия наблюдаются в области первого пальца. Он не только отклоняется, «заходит» на второй палец, но из-за того, что сустав выпирает, в нем развивается остеоартроз. Частыми последствиями поперечного плоскостопия являются нарушение походки, появление пяточной шпоры.
Страдают также другие органы и системы пациента. Могут появиться такие заболевания, как артроз коленных или тазобедренных суставов, искривление осанки, остеохондроз, радикулит, смещение или грыжи межпозвоночных дисков. Часто развивается варикозное расширение вен, пяточная шпора или нарушение работы сердца и сосудов.
Особенно сильно отражается на состоянии здоровья двустороннее поперечное плоскостопие. Отсутствие амортизации при ходьбе вызывает постоянное сотрясение мозга. Это вызывает сбои в его работе, частые головные боли. Пациент испытывает постоянный стресс, что приводит к раздражительности и неврозам.
Профилактика деформации стопы
Вылечить плоскостопие у взрослых полностью невозможно. Все терапевтические методы направлены на снятие боли и замедление деформации. Поэтому основным способом избежать страданий становится профилактика:
- с детства необходимо формировать правильную походку;
- укреплять мышцы и связки, занимаясь спортом;
- избегать повышенных статических или однотипных динамических нагрузок, например частых прыжков;
- стараться не набирать вес;
- носить только удобную обувь, избегать зауженных носков и высоких каблуков;
- летом чаще ходить босиком по траве или песку.
Поперечное плоскостопие – это серьезная патология. Несмотря на то, что многие пациенты даже не обращаются к врачу и не лечат такую деформацию, но она приводит ко многим серьезным последствиям. Поэтому плоскостопие является противопоказанием для службы в армии. Это говорит о том, что человек с этим заболеванием не обладает такой выносливостью и работоспособностью, как здоровый. Поэтому очень важно беречь свои стопы от деформации, а при появлении первых признаков плоскостопия начинать лечение.
Добавить комментарий
Моя спина.ру © 2012—2019. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
Источник
