Болезнь и синдром иценко кушинга отличие

Под названием болезнь и синдром Иценко-Кушинга объединяют два заболевания, они абсолютно одинаковы по проявлениям, но имеют разные причины развития. Болезнь связана с поражением гипофиза или его регуляции со стороны гипоталамуса.
Причины развития заболевания:
- Синдром. Чаще всего связано с нарушением приема гормонов при аутоиммунных патологиях. Также бывает и при аденоме или карциноме коры надпочечников. Реже обнаруживают гормонопродуцирующие опухоли других локализаций. У алкоголиков, при тяжелой депрессии встречается псевдо-синдром, который внешне похож на Иценко-Кушинга, но не связан с гормональными нарушениями.
- Болезнь. Обнаруживают именно форму болезни у 80% пациентов. Ее причина – это опухоль гипофиза, преимущественно аденома (доброкачественная). Ей могут предшествовать: менингит, менингоэнцефалит, энцефалит; травма черепа; тяжелые вирусные, бактериальные инфекции, отравления; колебания гормонов в климактерическом периоде, при беременности, после родов.
Симптомы у детей и взрослых проявляются внешними признаками, поражением сердца, сосудов, почек, опорно-двигательной, пищеварительной системы. Нарушается работа половых органов, нередко происходят психические расстройства.
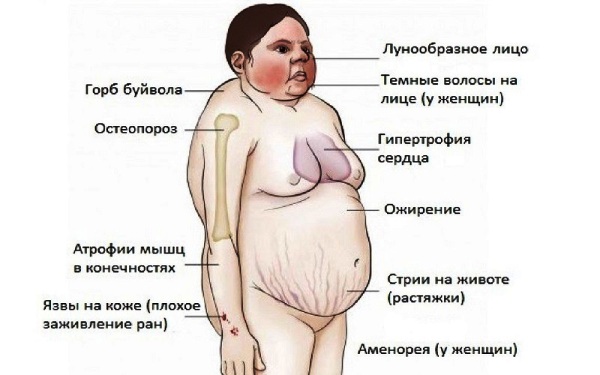
Кушингоидная внешность – у больных происходит неравномерное отложения жира. Преимущественно он откладывается на лице (лунообразное), шее и плечах (жировой «горб» в зоне 7 шейного позвонка), молочных железах, верхней части спины, животе. Ноги у пациентов остаются тонкими, что образно описывают – «колосс на глиняных ногах». Цвет лица приобретает красный или багровый оттенок, кожа сухая, шелушится. На бледном фоне живота, молочных желез и плеч формируются растяжки, образуются кровоизлияния при незначительных ударах. Места, которые подвергаются трению одеждой, становятся темными («грязными»).
Костная система и мышцы страдают, нарушается образование витамина Д, что приводит к хрупкости костей – остеопорозу. Это проявляется переломами, болью в костях, задержкой роста, искривлениями позвоночника. Из-за нарушений белкового обмена страдают и мышцы, снижается сила и тонус. Это сопровождается внешними изменениями: атрофированные, скошенные ягодицы, тонкие бедра, ноги, руки, выпирающий живот, грыжи белой линии из-за расхождения прямых мышц.
Поражения сердца и сосудов: стероидная кардиомиопатия, недостаточность кровообращения, артериальная гипертензия, нарушения.
Пищеварительная система: стойкий гастрит с повышенной кислотностью, стероидные желудочные язвы, эрозии на слизистой оболочке кишечника, желудочно-кишечные кровотечения.
Мочеполовая система у женщин: рост усов, бакенбардов и бороды; оволосение груди; развитие угревой сыпи, фурункулов; задержки месячных или их прекращение; бесплодие. У мужчин выпадают волосы на лице и теле, снижается половое желание и потенция, атрофируются яички, растут молочные железы. У ребенка отмечается задержка появления формирования молочных желез у девушек, изменения голоса и роста волос на лице у юношей. Дети отстают в росте от сверстников.
Диагностика состояния включает биохимию крови, анализ мочи, гормоны в крови, рентгенографию черепа, МРТ и КТ головного мозга, УЗИ, МРТ надпочечников .
Лечение болезни Иценко-Кушинга включает медикаменты, блокирующие гипофиз (Парлодел, Резерпин),
снижающие ответ на АКТГ (Низорал, Мамомит, Митотан). Показано симптоматическое лечение остеопороза, нарушений работы сердца, нервной системы. Лучевая терапия для подавления активности гипофиза, хирургическое лечение – удаляется аденома, один из надпочечников или оба с пожизненной заместительной терапией (при осложненном течении).
Синдром лечится по-другому. Если причина – это длительное применение препаратов, то их постепенно отменяют. Если имеется опухоль надпочечников, то ее удаляют, при невозможности – вместе с надпочечником или обоими. Для закрепления результата проводится облучение гипофиза, которое подавляет образование АКТГ.
Читайте подробнее в нашей статье о болезни и синдроме Иценко-Кушинга, их лечении.
Отличия болезни и синдрома Иценко-Кушинга
Под названием болезнь и синдром Иценко-Кушинга объединяют два заболевания, которые абсолютно одинаковы по проявлениям, но имеют разные причины развития. Болезнь связана с поражением гипофиза или его регуляции со стороны гипоталамуса. То есть нарушения локализуются в головном мозге. Адренокортикотропный гормон гипофиза (АКТГ) стимулирует надпочечники, а они в ответ повышают синтез кортикостероидов.
При синдроме избыточное поступление гормонов надпочечников связано с опухолью их коркового слоя или введением аналогов (препаратов) извне при длительном лечении. Реже клетками, синтезирующими кортизол, бывают новообразования яичников, легочной ткани, кишечника, поджелудочной, щитовидной железы.
Рекомендуем прочитать статью о нарушении работы гипофиза. Из нее вы узнаете о причинах нарушения работы гипофиза, какие заболевания возникают при изменениях, симптомах у женщин и мужчин, а также о методах диагностики и лечения данной патологии.
А здесь подробнее об аденоме гипофиза.
Причины развития заболевания
Возникновение синдрома и болезни Иценко-Кушинга провоцируют разные факторы.
Синдром
Чаще всего развитие патологии связано с нарушением приема гормонов при аутоиммунных патологиях, которые требуют длительной терапии гидрокортизоном, преднизолоном или дексаметазоном. Также бывает и при аденоме или карциноме коры надпочечников. Реже обнаруживают гормонопродуцирующие опухоли других локализаций.
У алкоголиков, при тяжелой депрессии встречается псевдо-синдром, который внешне похож на Иценко-Кушинга, но не связан гормональными нарушениями.
Болезнь
Обнаруживают именно форму болезни у 80% пациентов. Ее причина – это опухоль гипофиза, преимущественно аденома (доброкачественная). Ей могут предшествовать:
- менингит, менингоэнцефалит, энцефалит;
- травма черепа;
- тяжелые вирусные, бактериальные инфекции, отравления;
- колебания гормонов в климактерическом периоде, при беременности, после родов.
В ряде случаев причиной является поражение гипоталамуса и увеличение им образования кортикотропного рилизинг-фактора, либерина (дословный перевод – «освободитель»). Это соединение стимулирует гипофиз, и он продуцирует в избытке адренокортикотропный гормон.
Механизм гормональных нарушений
Все проявления болезни или синдрома связаны с цепью биологических реакций, которые запускает в организме АКТГ. В надпочечниках увеличивается образование глюкокортикоидных гормонов (кортизол, кортизон), половых гормонов (андрогены, мужские) и альдостерона. Их эффекты проявляются в:
- распаде белков (уменьшается объем мышечной и соединительной ткани, в том числе и миокарда);
- расщеплении гликогена до глюкозы (недостаток инсулина, сахарный диабет);
- накоплении жира (ожирение);
- активизация ренина, превращение ангиотензина в активную форму (высокое давление крови, задержка жидкости и натрия, выведение калия);
- разрушение костей и препятствие всасыванию кальция в пищеварительной системе (остеопороз);
- нарушение работы яичников у женщин под влиянием мужских половых гормонов (усиленный рост волос на лице, теле, бесплодие);
- угнетение иммунитета (частые вирусные и бактериальные инфекции, бронхит, пневмония, туберкулез).
Смотрите на видео о синдроме Иценко-Кушинга:
Симптомы у детей и взрослых
Гормональные изменения приводят к типичным внешним признакам, поражению сердца, сосудов, почек, опорно-двигательной, пищеварительной системы. Нарушается работа половых органов, нередко происходят психические расстройства.
Кушингоидная внешность
Жировая клетчатка в организме отличается разной степенью чувствительности к гормонам надпочечников. Поэтому у больных происходит неравномерное отложения жира. Преимущественно он откладывается на лице (лунообразное), шее и плечах (жировой «горб» в зоне 7 шейного позвонка), молочных железах, верхней части спины, животе. Ноги у пациентов остаются тонкими, что образно описывают – «колосс на глиняных ногах», то есть величественный только с виду, слабый.
Цвет лица приобретает красный или багровый оттенок, кожа сухая, шелушится. На бледном фоне живота, молочных желез и плеч формируются растяжки. Их появление связано с распадом белков под действием гормонов, они красно-фиолетового цвета, чего не бывает при обычном ожирении или при беременности.
Из-за повышенной ломкости капилляров и тонкой кожи у пациентов образуются кровоизлияния при незначительных ударах. Места, которые подвергаются трению одеждой, становятся темными («грязными»). Чаще всего – это шея, локти, область подмышек, паховых складок.
Костная система и мышцы
Повышенное образование кортизола изменяет структуру кости:
- препятствует синтезу коллагена, одного из основных белков костной матрицы;
- стимулирует разрушение костей;
- не дает возможности формировать новые клетки (остеобласты);
- вымывает кальций.
Также нарушается образование витамина Д, что также приводит к хрупкости костей – остеопорозу. Он охватывает конечности, позвоночник, кисти рук, область турецкого седла, где расположен гипофиз. Это проявляется переломами, болью в костях, задержкой роста, искривлениями позвоночника.
Из-за нарушений белкового обмена страдают и мышцы. В них снижается сила и тонус. Это сопровождается внешними изменениями: атрофированные, скошенные ягодицы, тонкие бедра, ноги, руки, выпирающий живот, грыжи белой линии из-за расхождения прямых мышц.
Поражения сердца и сосудов
Потеря солей кальция и мышечная слабость приводят к стероидной кардиомиопатии, развитию недостаточности кровообращения (отеки, тахикардия, увеличение печени). Нарушения выведения жидкости и натрия, образование сосудосуживающих веществ (ангиотензина 2) вызывают стойкую артериальную гипертензию, нарушения ритма (экстрасистолы, фибрилляция, трепетание предсердий).
Пищеварительная система
Гормоны надпочечников стимулируют образование соляной кислоты клетками желудка. В результате появляется:
- стойкий гастрит с повышенной кислотностью,
- стероидные желудочные язвы,
- эрозии на слизистой оболочке кишечника,
- желудочно-кишечные кровотечения.
Мочеполовая система
Мужские половые гормоны стимулируют у женщин:
- рост усов, бакенбардов и бороды;
- оволосение груди;
- развитие угревой сыпи, фурункулов;
- задержки месячных или их прекращение;
- бесплодие.
Под их действием у мужчин выпадают волосы на лице и теле, снижается половое желание и потенция, атрофируются яички, растут молочные железы. Если болезнь возникает у ребенка, то отмечается задержка появления формирования молочных желез у девушек, изменения голоса и роста волос на лице у юношей. Дети отстают в росте от сверстников.
Поражения почек проявляются:
- хроническим пиелонефритом;
- камнями в почках;
- сморщиванием органов (нефросклероз);
- ослаблением фильтрационной способности вплоть до тяжелых форм уремии (отравления продуктами обмена белков).
Неврологические и психические расстройства
Клиническая картина дополняется изменениями со стороны нервной системы:
- некоординированные движения,
- шаткость при ходьбе,
- патологические рефлексы,
- асимметрия лица,
- потеря четкости речи,
- раздражительность,
- тревожность,
- постоянная слабость,
- судорожные приступы,
- депрессия,
- потеря памяти,
- снижение интеллектуальных способностей,
- склонность к суициду.
Степени тяжести
В зависимости от выраженности симптоматики выделены три варианта заболевания:
- При легком течении сохраняется работа половых органов, симптомы остеопороза начальные или отсутствуют.
- При среднетяжелом есть проявления со стороны внутренних органов, диабет, дисфункция яичников, бесплодие, но они поддаются терапии.
- Тяжелая форма протекает с осложнениями.
По скорости нарастания признаков гиперкортицизма (усиленной работы надпочечников) нарушения бывают:
- прогрессирующими – за год или 6-8 месяцев у пациента обнаруживают патологические изменения работы всех систем и органов;
- торпидными – болезнь медленно развивается, полиорганные расстройства появляются за 5-10 лет от времени первых признаков.
Смотрите на видео о болезни Иценко-Кушинга:
Осложнения гиперкортицизма
Тяжелое и прогрессирующее течение патологии может привести пациента к смерти из-за возникновения осложнений:
- сердечная недостаточность с декомпенсацией;
- острое нарушение мозгового кровообращения (инсульт);
- присоединение инфекции и распространение ее по всему организму (сепсис, фурункулез, очаги гноя, грибковые поражения);
- почечная недостаточность;
- множественные переломы костей, позвоночника;
- криз с нарушением сознания, падением давления, сахара и натрия в крови, избытком калия, болью в животе, рвотой.
Диагностика состояния
При обнаружении у пациента внешних признаков избыточного образования гормонов надпочечников назначается лабораторное и инструментальное обследование. Оно проводится для выявления причины патологии, а также степени нарушения работы органов-мишеней. Минимальный план включает:
- биохимию крови – повышен холестерин, глобулины, натрий, глюкоза, снижены – калий, фосфаты, альбумины и щелочная фосфатаза;
- анализ мочи – обнаруживают глюкозу, белок, эритроциты и цилиндры, которых не должно быть в норме, повышены 17-КС (продукт обмена стероидных половых гормонов) и кортизол (выше в 3-4 раза);
- гормоны в крови – высокий кортизол, АКТГ;
- рентгенография черепа – деформация турецкого седла при крупной аденоме гипофиза;
- МРТ и КТ головного мозга – находят мелкие опухоли, при необходимости применяется контрастирование;
- УЗИ, МРТ надпочечников – двустороннее разрастание ткани, если только с одной стороны – то чаще опухоль (глюкостерома).
Аденома гипофиза (кортикотропинома) обнаруживается при томографии, даже с контрастированием примерно в 73-77% случаев, ее размеры от 1,5 до 8 мм у большинства больных. Поэтому для того, чтобы установить источник стимуляции надпочечников проводится лекарственная проба. Болезнь Иценко-Кушинга проявляется повышением 17-ОКС в моче после приема Метопирона и снижением их выведения после Дексаметазона. При синдроме результаты анализа не меняются.
Лечение болезни и синдрома Иценко-Кушинга
При этих заболеваниях подходы к терапии отличаются.
Болезнь
Используется комплекс мероприятий:
- медикаменты, блокирующие гипофиз (Парлодел, Резерпин), снижающие ответ на АКТГ (Низорал, Мамомит, Митотан). Назначают перед операцией или после нее. Показано симптоматическое лечение остеопороза, нарушений работы сердца, нервной системы;
- лучевая терапия нужна для подавления активности гипофиза – облучение протонами, гамма-лучами. Через несколько месяцев после сеанса нормализуется вес, давление, менструальный цикл, улучшается структура костей;
- хирургическое лечение – удаляется аденома, один из надпочечников или оба с пожизненной заместительной терапией (при осложненном течении).
Синдром
Если причина – это длительное применение препаратов, то их постепенно отменяют. Если имеется опухоль надпочечников, то ее удаляют, при невозможности – вместе с надпочечником или обоими. Для закрепления результата проводится облучение гипофиза, которое подавляет образование АКТГ.
Симптоматическая терапия включает:
- гипотензивные препараты (Пренеса, Амприл);
- мочегонные средства (Верошпирон, Триампур);
- таблетки для снижения глюкозы в крови (Глюкофаж, Диабетон);
- медикаменты для укрепления костей (Миакальцик, Фосамакс, Витамин Д3 и кальций, Остеопан).
Прогноз для больных
Хорошие результаты лечения отмечаются в молодом возрасте, при раннем выявлении и легкой форме болезни. Если таким пациентам проведена комплексная терапия, то у них достаточно высокие шансы на стойкую ремиссию или выздоровление. Если нарушения гормонального фона имеют длительное развитие, то изменения костей, миокарда, почек и эндокринных желез становятся необратимыми.
При радикальном удалении аденомы пациенты сохраняют жизнь, но их работоспособность существенно снижается.
При запущенных формах болезни присоединяются инфекции, нарушается функция почек, что может окончиться смертью от сепсиса или уремии.
При синдроме Иценко-Кушинга прогноз определяется также временем начала лечения. Медикаментозные случаи удается компенсировать, также удовлетворительного состояния добиваются при доброкачественной опухоли надпочечника и ее своевременном удалении. При злокачественных новообразованиях больные живут в среднем около 1,5 лет.
Рекомендуем прочитать статью о токсической аденоме. Из нее вы узнаете о причинах развития токсической аденомы, симптомах нарушения работы щитовидной железы, диагностике органа, а также о лечении без операции и вариантах хирургического удаления.
А здесь подробнее об узловом зобе щитовидной железы.
Болезнь и синдром Иценко-Кушинга имеют одинаковую клиническую картину. Она определяется повышением образования гормонов надпочечников. При болезни источником является гипофиз, гипоталамус, а непосредственным фактором – АКТГ. При синдроме поражены сами надпочечники или гормоны длительно поступают в виде препаратов.
Диагноз ставится на основании типичных внешних проявлений, анализов крови, мочи, лекарственных тестов, МРТ головного мозга и надпочечников. Для лечения назначают препараты, облучение гипофиза и операцию.
Источник
Синдром Иценко-Кушинга – это патологический симптоматический комплекс, который появляется в результате гиперкортицизма, проявляется повышенной продукцией корой надпочечников гормона кортизола.

Данное нарушение отражается на работе всего организма, поскольку глюкокортикоидные гормоны участвуют во всех обменных процессах. Чаще встречается у женщин в возрасте 25-40 лет, реже – у детей и мужчин. Результативность лечения зависит от своевременности диагностики.
Причины
Болезнь Иценко-Кушинга и синдром Иценко не являются синонимами. Хотя они имеют одинаковые симптомы, но есть отличие в причине появления. Патогенез развития болезни Иценко-Кушинга заключается в нарушении работы гипоталамо-гипофизарной системы, из-за чего и развивается гиперфункция коры надпочечников.
Основные причины заболевания:
- Повышение секреции АКТГ микроаденомой гипофиза (болезнь Кушинга). Вторичный гиперкортицизм становится причиной в 80% случаев. Микроаденома – небольшое, до 2 см в диаметре, доброкачественное образование, которое продуцирует адренокортикоидный гормон.
- Опухоли надпочечников. Аденома, аденоматоз или аденокарцинома становятся причиной синдрома гиперкортицизма в 14-18% случаев.
- Другие опухоли, которыми вырабатывается АКТГ. Кортикотропные гормоны могут продуцироваться новообразованиями в яичниках, яичках, тимусе, щитовидной или поджелудочной железе. Данная причина встречается редко, у 1-2% пациентов.
- Лечение системных заболеваний глюкокортикоидами.
- Синдром Кушинга у родственников. Данное заболевание не передается по наследству, но у таких пациентов увеличивается риск эндокринной неоплазии, а соответственно и опухолей коры надпочечников.
Также существует понятие «псевдо-синдрома Кушинга». Оно диагностируется у пациентов, злоупотребляющих алкоголем или людей, которые находятся в депрессивном состоянии.
Гиперкортицизм у детей возникает редко, более часто – у подростков. Чем меньше возраст ребенка, тем опаснее последствия болезни.
Симптомы
Гиперпродукция кортизола сопровождается катаболическим эффектом – распадом белковых соединений костей, мышц, кожи и внутренних органов. Это приводит к дистрофии и атрофии тканей.
Нарушается не только белковый, но также углеводный и жировой обмен. Это проявляется ожирением в одних участках тела и атрофией в других из-за разной чувствительности к гормонам.
Симптомы синдрома Кушинга у детей аналогичные, что и у взрослых. Симптоматический комплекс при Иценко-Кушинга обширный. Заболевание приводит к изменению внешнего вида и нарушению работы внутренних органов. Симптомы гиперкортицизма, которые затрагивают внешние изменения:
- Ожирение. Вес набирается очень быстро, несмотря на то, что рацион не был изменен. Жировые отложения преимущественно откладываются на шее, вокруг подбородка, на руках, груди, животе. Нижняя часть тела, в отличие от верхней, наоборот, худеет. Это связано с тем, что мышцы атрофируются.
- Избыточный рост волос на теле.
- Ухудшение состояния кожи и волос. Из-за быстрого набора веса появляются растяжки. Кожа становится сухой, шелушится, меняется естественный цвет на багрово-мраморный. Из-за истончения кожного покрова видны сосуды. Кожа подвержена воспалительно-гнойниковым поражениям. На лице появляется угревая сыпь, на теле – гнойники, фурункулы, раны, которые плохо заживают. Волосы теряют силу, становятся тонкими и ломкими.
- Уменьшение роста на 10 см.
Болезнь Кушинга у детей проявляется замедлением роста. В результате остеопороза высока вероятность переломов костей.
Заболевание приводит к ухудшению психологического здоровья. Если поставлен диагноз Кушинга, симптомы такие:
- ухудшение интеллекта и памяти;
- апатия и депрессия;
- суицидальное поведение.
Также появляются нарушения со стороны сердечно-сосудистой и эндокринной системы, почек, ЖКТ. На фоне Кушинга развивается артериальная гипертензия, сахарный диабет, остеопороз, иммунодефицит, энцефалопатия, миопатия.
В 95% синдрома Кушинга поражаются кости, поэтому изменяется форма кистей, стоп, позвоночника и черепа.
При первых симптомах нужно пройти диагностику, не нужно ждать тяжелых изменений.
У мужчин
У мужчин с синдромом Кушинга появляются проблемы с потенцией.
У женщин
Синдром Кушинга у женщин проявляется изменением внешности. Лицо становится полным (лунообразным), в области шеи на спине появляется «буйволиный горб», живот обвисает, руки и ноги становятся тоньше.
Из-за нарушения уровня женских половых гормонов повышается рост волос по мужскому типу. Они появляются на груди, спине, лице. Кроме этого, нарушается менструальный цикл. Иногда месячные вовсе прекращаются. Снижается либидо, женщина может становится фригидной или, наоборот, излишне чувствительной.
Классификация
Синдром Кушинга по характеру клинических проявлений бывает легкой, средней и тяжелой степени тяжести. В зависимости от течения, может быть прогрессирующим (симптомы проявляются за 6-12 месяцев) или постепенным (симптоматика нарастает в течение нескольких лет).
При вялотекущем развитии синдрома первые симптомы могут появиться спустя 2-10 лет.
Какой врач лечит Синдром Кушинга?
Лечением болезни Иценко-Кушинга занимается эндокринолог. Обращаться к специалисту нужно немедленно, как только появились первые признаки.
Диагностика
Патологию диагностируют при помощи таких методик:
- общий и биохимический анализы крови и мочи;
- тесты или пробы на гормоны;
- МРТ головного мозга;
- рентгенография позвоночника;
- КТ или МРТ органов грудной клетки и брюшной полости.
Иногда диагностика проводится с участием невролога, гастроэнтеролога, кардиолога, уролога и нефролога.
Во время лабораторного исследования при синдроме Кушинга удается выявить такие нарушения:
- повышение уровня белка в плазме, кортизола, АКТГ и ренина;
- белок, эритроциты и повышенное выделение кортизола в моче;
- снижение активности щелочной фосфотазы, уровня альбумина, калия, фосфатов;
- увеличение уровня натрия и хлора.
Дифференциальная диагностика проводится с целью выявления болезнь это или синдром. При диагностировании применяются пробы с дексаметазоном и метопироном. При отсутствии реакции речь идет о синдроме. Если экскреция 17-ОКС изменяется, тогда диагностируется болезнь Иценко.
Лечение
Наиболее эффективным методом является облучение и оперативное вмешательство. При опухолях проводится удаление новообразований или надпочечников. После оперативного лечения для профилактики хронической надпочечниковой недостаточности проводится заместительная гормональная терапия.
При отсутствии опухоли гипофиза используется лучевая терапия гипоталамо-гипофизарной области. На начальной стадии прибегают к медикаментозной терапии. Лечение медикаментами болезни Иценко-Кушинга предполагает применение препаратов, уменьшающих выработку гормонов – Резерпин, Митотан, Аминоглютетимид.
Если заболевание вызвано длительным приемом глюкокортикоидных средств, например, Преднизолоном, необходимо прекратить гормональную терапию.
В лечении болезни Иецнко-Кушинга применяются симптоматические препараты. Лекарственная терапия выглядит так: сахароснижающие средства, мочегонные и седативные препараты, антидепрессанты, биостимуляторы и иммуномодуляторы, витамины. Применяются бисфосфонаты и другие лекарства для лечения остеопороза, препараты калия и кальция. Важно восстановить белковый, минеральный и углеводный обмен.
Осложнения
Заболевание имеет довольно тяжелые осложнения. Последствия:
- стероидная форма диабета;
- гипокалиемия и гипернатриемия;
- артериальная гипертензия;
- сепсис;
- пиелонефрит, хроническая почечная недостаточность, нефросклероз;
- мочекаменная болезнь, образование оксалатных и фосфатных камней в почках;
- надпочечниковый криз;
- остеопороз в тяжелой стадии, для которого характерны множественные переломы, в том числе позвоночника и ребер.
Синдром Кушинга приводит к дистрофическим процессам во всех мышечных тканях, страдает даже сердечная мышца. Развивается кардиомиопатия, аритмия, сердечная недостаточность и инсульт.
Больные с кушингоидным синдромом склонны к инфекционным заболеваниям, так как кортизол угнетает защитные силы организма. Пациенты часто страдают от гнойно-воспалительных и грибковых поражений кожи.
Если гиперкортицизм диагностируется у беременных, то чаще беременность заканчивается выкидышем.
Больной нуждается в экстренной медицинской помощи при возникновении таких признаков:
- боль в животе;
- тошнота, рвота;
- артериальная гипертензия;
- превышение натрия;
- нарушение сознания;
- метаболический ацидоз.
Это признаки надпочечникового криза. Без экстренной медицинской помощи шансы выжить минимальны.
Прогноз
Прогноз при синдроме Кушинга благоприятный, если лечение начато до появления тяжелых осложнений. При соблюдении всех рекомендаций врача возможно полное выздоровление.
Запущенные формы синдрома Кушинга даже при длительном лечении приводят к нарушению работы разных систем и органов. При отсутствии терапии летальность составляет 40-50%.
Если причиной нарушения стала злокачественная кортикостерома, пятилетняя выживаемость только в 20-25% случаев. Остальные 75% пациентов живут не более года.
Профилактика
Пациенты, которые перенесли синдром Кушинга, должны регулярно наблюдаться у эндокринолога, кардиолога, невролога, гинеколога и других специалистов. Необходимо избегать физических нагрузок, соблюдать режим дня, высыпаться. Нужно укреплять иммунитет, чтобы часто не болеть ОРВИ.
Синдром Кушинга может развиваться стремительно, поэтому нельзя терять время. Последствия, как и причины появления Иценко-Кушинга небезобидные.
Автор: Оксана Белокур, врач,
специально для Nefrologiya.pro
Полезное видео про синдром Иценко-Кушинга
Источник
