Болевой синдром при кишечной непроходимости

Своевременная диагностика и лечение острой кишечной непроходимости, в том числе профилактика непроходимости путем эндоскопической установки стентов, позволяет сохранить высокое качество жизни у пациентов с онкологическими заболеваниями органов брюшной полости, а в ряде случаев и спасти жизнь.
Что такое острая кишечная непроходимость?
Острая кишечная непроходимость – грозное, опасное для жизни осложнение многих заболеваний желудочно-кишечного тракта, в том числе опухолей собственно кишечника, а также опухолей других органов брюшной полости и забрюшинного пространства.
Несмотря на успехи медицины, при неоказании своевременной медицинской помощи в первые 4-6 часов развития от острой кишечной непроходимости гибнет до 90% больных.
Пациентам с раком толстой и тонкой кишки, особенно на поздних стадиях заболевания, при наличии массивных метастазов в области ворот печени, важно знать первые признаки развития острой кишечной непроходимости, чтобы своевременно обратиться за медицинской помощью в лечебное учреждение.
Суть острой кишечной непроходимости состоит в быстром прекращении нормального физиологического прохождения (пассажа) пищи по пищеварительному тракту.
Кишечная непроходимость бывает полной или частичной. При частичной непроходимости пассаж пищи резко ограничен. Так, например, при стенозе (сдавлении) опухолевым конгломератом толстой кишки ее диаметр может уменьшиться до 1-3 мм. В результате через такое отверстие может проходить только небольшое количество пищи. Диагностируется такое поражение при проведении гастроскопии или колоноскопии, в зависимости от места развития сужения кишки.
Для прогноза лечения и исхода этого острого осложнения онкологического заболевания крайне важно знать, произошло ли нарушение пассажа пищи до или после связки Трейца, образованной складкой брюшины, подвешивающей двенадцатиперстную кишку. Соответственно поэтому выделяют высокую (тонкокишечную) и низкую (толстокишечную) непроходимость.

Также прогноз лечения острой кишечной непроходимости определяется наличием или отсутствием механического препятствия. Если нет препятствия пассажу пищи в виде полного сдавления кишечной трубки, кишечная непроходимость называется динамической, которая в свою очередь бывает паралитической или спастической.
При наличии механического препятствия на пути пищи (чаще опухоли, отека прилежащих тканей, обусловленных опухолью, или спайки, в том числе возникшей вследствие ранее проведенных операций хирургического лечения рака), такая кишечная непроходимость называется механической (синоним — обтурационной).
При сдавлении брыжейки (складки брюшины, поддерживающей кишку, в которой проходят сосуды и нервы) кишечная непроходимость называется странгуляционной.
При динамической кишечной непроходимости назначают консервативное лечение в условиях хирургического стационара. При механической и странгуляционной кишечной непроходимости лечение только хирургическое.
Почему развивается острая кишечная непроходимость?
Среди факторов, предрасполагающих к механической кишечной непроходимости, наиболее часто встречаются:
- Спаечный процесс в брюшной полости (как следствие взаимодействия между опухолью и окружающими тканями, и как осложнение после операций по удалению первичного очага опухоли).
- Индивидуальные особенности строения кишечника (долихосигма, подвижная слепая кишка, дополнительные карманы и складки брюшины),
- Грыжи передней брюшной стенки и внутренние грыжи.
Механическая (обтурационная) кишечная непроходимость может возникнуть также вследствие сдавления кишечника опухолью извне или сужения просвета кишечника в результате воспаления. Важно знать, что механическая кишечная непродоходимость может развиться не только при опухолях кишечника, но и при раках других локализаций, например, раке почки, раке печени, раке мочевого пузыря, раке матки.
Паралитическая непроходимость может быть результатом травмы, перитонита, существенных нарушений обмена веществ, например, при низком уровне калия в крови. У онкологических больных паралитическая кишечная непроходимость может быть обусловлена декомпенсацией функции печени и почек, нарушением углеводного обмена при наличии таких сопутствующих заболеваний, как сахарный диабет и ряде других состояний.
Спастическая кишечная непроходимость развивается при поражениях головного или спинного мозга, отравления солями тяжёлых металлов (например, свинцом) и некоторых других состояниях.
Признаки кишечной непроходимости
Ранний и обязательный симптом острой кишечной непроходимости — боль в животе. Боль может возникнуть внезапно без каких-либо предвестников, быть «схваткообразной», обычно она не зависит от приёма пищи. Приступы боли при острой кишечной непроходимости первое время повторяются примерно через равные промежутки времени и связаны с физиологическим волнообразным движением кишечника — перистальтикой. Спустя некоторое время боль в животе может стать постоянной.
При странгуляционной непроходимости боль сразу постоянная, с периодами усиления во время волны перистальтики. При этом стихание болей нужно расценивать как сигнал тревоги, поскольку говорит о прекращении перистальтической деятельности кишечника и возникновении пареза (паралича) кишечника.
При паралитической кишечной непроходимости боли в животе чаще тупые распирающие.
Симптомы разнятся в зависимости от высоты нарушения проходимости пищи – в области пищевода, желудка, двенадцатиперстной кишки или толстого кишечника. Задержка стула, включая его отсутствие с течение нескольких часов, отсутствие отхождения газов — это ранние симптомы низкой кишечной непроходимости.
При расположении механического сдавления, пареза или сужения в области верхних отделов кишечника, преимущественно в начале заболевания, при частичной проходимости кишечной трубки, под влиянием лечебных мероприятий, у пациента может быть стул за счёт опорожнения кишечника, расположенного ниже препятствия. Часто наблюдается тошнота и рвота, иногда многократная, неукротимая, усиливающаяся с нарастанием интоксикации.
Иногда отмечаются кровянистые выделения из заднего прохода.
При внимательном осмотре можно заметить существенное вздутие и выраженную асимметрию живота, видимую на глаз перистальтику кишок, которая затем постепенно угасает — «шум вначале, тишина в конце».
Общая интоксикация, слабость, снижение аппетита, апатия — эти симптомы наблюдаются у большинства больных с постепенным прогрессированием кишечной непроходимости от частичной до полной.
Чем опасна кишечная непроходимость?
Кишечная непроходимость приводит к обезвоживанию организма, выраженным сдвигам водно-электролитного и кислотно-щелочного баланса организма. В основе лежит нарушение поступления пищи, ее переваривания и всасывания, а также прекращения секреции желудочного и кишечного соков в просвет желудочно-кишечного тракта.
Поскольку ткани и клетки организма чувствительны к малейшим изменениям в химическом постоянстве внутренней среды, то такие сдвиги вызывают дисфункцию практически всех органов и систем. Наряду с жидкостью и электролитами при кишечной недостаточности за счёт голодания, рвоты, образования воспалительного экссудата теряется значительное количество белков (до 300 г/сут), особенно альбумина, играющего важную роль в гомеостазе. Наличие метастазов в области печени, которые угнетают белково-синтетическую функцию печени, дополнительно уменьшает уровень белка в крови, снижает онкотическое давление плазмы крови, что вызывает развитие стойких отеков.
Общая интоксикация организма при постепенном развитии кишечной непроходимости дополнительно ухудшается тем фактом, что в содержимом приводящего отдела кишечника начинаются процессы разложения и гниения, в содержимом просвета кишечника начинает размножаться патогенная микрофлора, накапливаются токсические продукты. При этом физиологические барьеры, в норме препятствующие всасыванию токсинов из кишечника, не работают и значительная часть токсических продуктов поступает в кровоток, усугубляя общую интоксикацию организма. В стенке кишки начинает развивается омертвение (некроз), итогом которого является гнойный перитонит из-за излития кишечного содержимого в брюшинную полость. При этом токсичные продукты распада тканей, микробные токсины, тяжелые метаболические сдвиги могут привести к сепсису и полиорганной недостаточности и гибели пациента.

Что необходимо предпринять, чтобы спасти человека при кишечной непроходимости?
Развитие кишечной непроходимости – показание к срочной госпитализации в хирургический стационар, где безотлагательно производится:
- рентгенография брюшной полости,
- ультразвуковое исследование органов брюшной полости
- ирригография — рентгенологическое исследование с контрастной бариевой взвесью, вводимой в кишечник с помощью клизмы.
В нашей клинике мы часто используем жидкий контраст для лучшего контурирования кишечника и во избежание попадания бария в брюшинную полость во время последующей операции. При подтверждении диагноза и/или наличии выраженных клинических симптомов перитонита после очень короткой предоперационной подготовки проводится экстренное хирургическое вмешательство.
В отсутствие симптомов раздражения брюшины (перитонита) некоторое время (до суток) под наблюдением хирурга проводится консервативная терапия:
- регидратация,
- введение белковых растворов, электролитов,
- введение антибиотиков,
- освобождение верхних отделов пищеварительного тракта путем зондового промывания желудка,
- промывание кишечника,
- обезболивание и пр.
При отсутствии эффекта от консервативного лечения требуется выполнить операцию в плановом порядке. При возможности удалить причину непроходимости проводится диагностическая лапаротомия с резекцией кишечника. Во время операции обязательно проводится ревизия брюшной полости для уточнения причины развития острой кишечной непроходимости и определения общего объема операции.
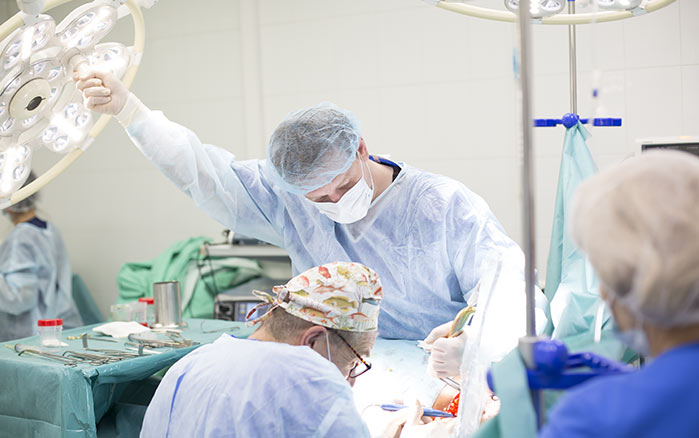
При обнаружении во время ревизии органов брюшной полости спаек, заворота, узлов петель, инвагинаций, производится их устранение. По возможности выполняется циторедуктивная операция по удалению первичного опухолевого очага, вызвавшего развитие острой кишечной непроходимости.
По существующим правилам удаление кишки при непроходимости должно проводиться на определенном расстоянии выше и ниже места непроходимости (обтурации). Если диаметр соединяемых отрезков ненамного отличается, выполняют анастомоз «конец в конец», при значительном различии диаметров приводящего и отводящего участков анастомоза — «бок в бок». В нашей клинике мы используем как классические методики ручного шва для формирования аностозов, так и современные сшивающие аппараты типа степлеров.
При тяжелом общем состоянии больного или невозможности формирования первичного анастомоза по другим причинам, например, из-за далеко зашедшего опухолевого процесса, формирования «опухолевого панциря», большой протяженности участка резецируемого кишечника, скопления большого объема жидкости в брюшной полости (асцита), на передней брюшной стенке формируется отверстие – колостома, в которую выводятся приводящий и отводящий отрезки кишки — «двухствольная стома».
В зависимости от участка кишки, из которого производится формирование колостомы данное оперативное вмешательство имеет различное наименование:
- наложение илеостомы – при выведении тонкой кишки,
- цекостома — слепой,
- асцендо-, десцендо- и трансверзостомы – соответственно восходящей, поперечный и нисходящий участки поперечноободочной кишки,
- при сигмостомии – из сигмовидной кишки.
При операции на сигмовидной кишке, называемой «операцией Гартмана» отводящий отрезок толстой кишки всегда ушивается наглухо и погружается в брюшную полость.
Всегда ли необходимо выведение стомы во время операции по поводу кишечной непроходимости?
Помимо наложения стомы, альтернативным способом восстановления прохождения пищи по кишечнику является создание обходного межкишечного анастомоза. Операции называются по названию соединяемых отделов кишечника, например:
- Операция на правых отделах толстого кишечника называется наложением обходного илеотрансверзоанастомоза.
- Наложение анастомоза между начальным отделом тонкой и конечным отделом тощей кишок называется наложением обходного илеоеюноанастоза.
Каждое из этих вмешательств может быть временным, производимым для подготовки больного к последующим этапам или окончательным при невозможности проведения радикальной операции.
Основной задачей, решаемой во время хирургического лечения острой кишечной непроходимости, является спасение жизни пациента от угрозы прорыва кишечного содержимого в брюшинную полость с развитием острого перитонита и смертью пациента.
Что происходит с выведенной стомой?
В течение 2-3-х недель после выполненной операции по поводу острой кишечной непроходимости при условии улучшении общего состояния, ликвидации последствий интоксикации организма может быть выполнена повторная операция по восстановлению естественного пассажа пищи. В таких случаях выполняется наложение кишечного анастомоза, который погружается внутрь брюшной полости.
В остальных случаях к колостоме присоединяется калоприемник для сбора кишечного содержимого. Современные разновидности калоприемников позволяют поддерживать приемлемое качество жизни даже при их использовании в течение нескольких месяцев.
Возможно ли помочь больному без операции?
Часто в тяжелых случаях и при неоперабельных опухолях у больных в тяжелом состоянии с частичной кишечной непроходимостью декомпрессия желудочно-кишечного тракта достигается путем эндоскопической установкой стента в толстую кишку. В этом случае хирургическая операция выполняется через естественный просвет кишечника – под контролем колоноскопа в просвет толстой кишки per rectum вводится первоначально баллон, расширяющий суженный (стенозированный) участок, а затем устанавливается стент.
Своевременная профилактическая установка стента в просвет кишечника позволяет продлить жизнь и существенно повысить ее качество за счет уменьшения интоксикации, а также избежать вероятного оперативного вмешательства у больных при 4 стадии ракового процесса. Аналогичным образом может выполняться стентирование участков двенадцатиперстной кишки.
Мы устанавливаем стенты в толстый кишечник у больных раковым поражением кишечника и с высоким классом анестезиологического риска из-за наличия сопутствующих заболеваний, в том числе ишемической болезни сердца, сахарного диабета и ряда других. Это позволит длительно поддерживать проходимость кишечника и избежать оперативного вмешательства.
Запись
на консультацию
круглосуточно
Источник
Острая кишечная непроходимость – патологическое состояние, для которого характерно нарушение продвижения поступающей пищи по желудочно-кишечному тракту человека. Причины возникновения болезни могут быть динамическими, функциональными и механическими. Закупорка кишки чаще всего провоцируется инородными телами, новообразованиями, спазмами или грыжами. Но на самом деле причинных факторов довольно много и патогенез острой кишечной непроходимости сложен.
На сегодняшний день медицинская статистика такова, что непроходимость кишечника диагностируется у девяти процентов от общего числа пациентов, поступающих в медицинское учреждение с острой хирургической патологией органов, расположенных в брюшной полости. Чаще всего недуг выявляется у людей из старшей и средней возрастной категории (от 25 до 50 лет). Но не исключено, что симптомы острой кишечной непроходимости проявятся и у детей. У них же чаще диагностируют механическую непроходимость, обусловленную перекрытием просвета кишки инородным телом, которое малыш мог проглотить, или же инвагинацию. В целом же, от патологии чаще страдают представители сильной половины человечества. По МКБ-10 (международная классификация болезней) острая кишечная непроходимость имеет собственный код — К56.6.
Острая кишечная непроходимость относится к экстренным состояниям, поэтому её диагностику важно провести в наиболее краткие сроки и сразу же оказать помощь пострадавшему. Стоит отметить, что консервативные методики эффекта не приносят, поэтому лечить недуг можно только при помощи операции. В противном же случае велик риск не только развития серьёзных осложнений, но также и летального исхода.
Классификация острой кишечной непроходимости основывается на причинах, которые провоцируют её возникновение, а также на патогенезе. В зависимости от этого, патология делится на две большие группы:
- динамическая острая кишечная непроходимость. Подразделяется на несколько подгрупп в зависимости от того, какие причины спровоцировали закупорку кишки. Чаще всего этот вид непроходимости развивается вследствие нарушения функционирования других органов в теле человека. К примеру, часто бывает так, что клиника острой кишечной непроходимости проявляется после проведения операбельного вмешательства, в качестве рефлекторной реакции организма на поражение спинного или головного мозга, прочее. Стоит отметить, что более подвержены этому типу болезни люди пожилого возраста;
- механическая острая кишечная непроходимость. Подразделяется на два вида – обтурационную непроходимость и странгуляционную. Патогенез острой кишечной непроходимости первого типа проявляется вследствие перекрытия просвета кишки инородными телами, каловыми камнями, скоплением глистов, желчными камнями. Странгуляционная форма характеризуется заворачиванием и ущемлением кишечника, что становится причиной нарушения в нём микроциркуляции и развития очагов некроза.
Клиника острой кишечной непроходимости развивается чаще всего из-за следующих причин:
- формирование в просвете кишки новообразования доброкачественного или же злокачественного характера. В таком случае острая кишечная непроходимость лечение предполагает хирургическое, но также в план могут включать лучевую терапию и химиотерапию;
- ущемление грыжи;
- заворот кишок или же образование узлов;
- перекрытие просвета кишки спайками, которые сформировались вследствие ранее проведённого хирургического вмешательства на органах брюшной полости;
- инвагинация кишечных стенок. Данное патологическое состояние характеризуется тем, что определённый участок одной кишки втягивается в другую;
- перекрытие просвета кишки каловыми и желчными камнями, инородными предметами или же скоплением глистов.
Как было сказано выше, динамическая форма непроходимости часто развивается вследствие ранее проведённого операбельного вмешательства, перитонита, отравления организма.
Способствовать прогрессированию болезни могут ещё несколько этиологических факторов:
- анатомически удлинённая сигмовидная кишка;
- открытая или закрытая травма брюшной полости;
- дивертикулярная болезнь толстого кишечника;
- формирование грыжи передней брюшной стенки;
- протекание в органах, локализованных в брюшной полости, воспалительных процессов.

Механизм образования острой кишечной непроходимости
Клиника острой формы непроходимости проявляется очень ярко – постепенное нарастание интенсивности симптомов для недуга не характерно. Болезнь выражается симптомами нарушения функционирования кишечника:
- тошнота и рвотные позывы;
- интенсивный болевой синдром;
- метеоризм и усиление перистальтики (кишечник пытается сам протолкнуть преграду, которая перекрывает его просвет);
- нарушение выделения каловых масс и газов. У человека обычно наблюдается запор.
Болевой синдром при острой кишечной непроходимости выражен очень интенсивно. Боль локализуется в области пупка, но не иррадиирует. Имеет схваткообразный характер. В момент приступа человек принимает вынужденное положение, которое позволяет ему немного уменьшить проявление боли. У больного могут проявиться в этот период признаки шока – учащение ЧСС, бледность кожного покрова, выделение холодного и липкого пота, прочее. Уже при выражении этого признака требуется доставить больного к врачу и провести диагностику, которая даст возможность определить истинную причину состояния.
Второй симптом – рвота. По её характеру врач может даже сказать, на каком уровне произошло перекрытие просвета кишки. К примеру, если рвота обильная и в ней просматриваются частички пищи, которую человек употреблял накануне, то в таком случае поражён тонкий кишечник. Но бывает и так, что сначала выделяются рвотные массы с пищевыми частицами, затем они становятся жёлтыми из-за примеси желчи, а после тёмно-зелёными – каловая рвота. Это говорит о поражении толстого кишечника.
Нарушение выделения каловых масс и газов. Сначала этот процесс может быть не нарушен, так как рефлекторно опорожняются нижние участки кишечника. Но после этого формируется стойкий запор и вздутие живота. При визуальном осмотре можно выявить, что живот больного увеличен, но асимметрично. Кроме этого, на нём можно отметить усиленную перистальтику.
При выражении таких признаков медлить нельзя – требуется доставить больного в медицинское учреждение к врачу хирургу, который сможет провести полноценную диагностику и лечение острой кишечной непроходимости.
Квалифицированному доктору выявить наличие непроходимости кишечника в острой форме не составит труда. Предположить такой диагноз можно уже при первичном опросе и осмотре пациента. Врачу важно уточнить, когда именно впервые проявились симптомы, насколько они интенсивны, не проводилось ли ранее операбельное вмешательство на брюшной полости. Далее выполняется физикальный осмотр. Из-за сильного болевого синдрома не всегда удаётся провести полноценную пальпацию живота.
В стандартный план диагностики при подозрении на непроходимость кишечника входят следующие анализы и обследования:
- анализ крови и урины общеклинический;
- биохимия крови;
- обзорная рентгенография брюшной полости. Может проводиться как с применением контрастного вещества, так и без него. Если у доктора есть подозрение на возможное прободение кишки, то в таком случае стандартная бариевая смесь заменяется на водорастворимое контрастное вещество;
- ультразвуковое обследование органов брюшной полости;
- компьютерная томография;
- ректороманоскопия или колоноскопия (если пациент ребёнок, то ему такого рода диагностическое вмешательство выполняется под общим наркозом).
На основании полученных результатов ставится диагноз, и врач подбирает наиболее эффективный способ устранения непроходимости.
Лечение острой кишечной непроходимости проводится в три этапа. На первом важно нормализовать состояние больного и восполнить в его теле водный баланс. С этой целью внутривенно вводятся изотонические растворы. В этот период могут также вводиться и дополнительные лекарственные средства, в частности антибактериальные препараты.
Второй этап – эвакуация содержимого из пищеварительного тракта. Важно полностью очистить кишечник от скопившегося в нём содержимого. Для этой цели используется специальный назогастральный зонд.
Третий этап – хирургическое вмешательство. Выполняется под общим обезболиванием. Применяется лапаротомия. Врач-хирург, после вскрытия передней брюшной стенки, производит устранение инвагинации, если такая имеется, а также непосредственной причины непроходимости – рассекаются спайки, удаляются доброкачественные новообразования, выводится инородный предмет. Если имеются очаги с некротизированными тканями, то обязательно производится их резекция.

Резекция при острой кишечной непроходимости
После проведения операции на протяжении нескольких недель существует вероятность развития послеоперационных осложнений. В этот период больному назначаются определённые лекарственные средства для стабилизации его состояния. Кроме этого, очень важно соблюдать диету, предписанную лечащим врачом. На протяжении нескольких дней после вмешательства может потребоваться парентеральное кормление. Постепенно человека будут переводить на нормальное питание. Стоит отметить, что диету потребуется соблюдать не только в послеоперационном периоде, но и на протяжении некоторого времени после него. Из рациона полностью исключаются:
- алкогольные напитки;
- газированные напитки;
- кофе и крепкий чай;
- острые, солёные и жирные блюда;
- пряности;
- маринады и соленья;
- грибы;
- сдобная выпечка, сладости;
- жирное мясо и рыба, прочее.
Вместо этого, в рацион нужно включить:
- диетическое мясо и рыбу, приготовленные на пару, в духовке или отваренные;
- печёные фрукты и овощи;
- отвары и компоты;
- супы на овощном бульоне;
- нежирные молочные продукты и прочее.
Точную диету, которую потребуется соблюдать пациенту, должен расписать его лечащий врач. Он же и скажет, на протяжении какого периода времени нужно соблюдать её. Человеку, который был прооперирован по поводу непроходимости кишечника, потребуется периодически (два раза в год) наблюдаться у гастроэнтеролога.
Источник
