Болевой синдром и его переживание
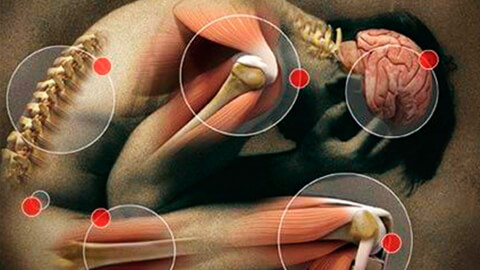
Болевой синдром, или альгосиндром – это сложный комплекс болезненных ощущений различной степени тяжести. Обычно располагается в области основной патологии – травмы, места сосудистого спазма, больного органа, сустава; реже имеет неясный или блуждающий характер.
Внимание! Боль – это защитная реакция на патологическое воздействие, которая сигнализирует об угрозе здоровью. Даже незначительное проявление дискомфорта игнорировать нельзя, так как болевой синдром – основной маркер проблем с организмом.
При травматических болях следует обращаться к травматологу или хирургу, при внутренних (органных) – к терапевту или узкому специалисту. Диагностикой и лечением альгосиндромов неясной этиологии или с поражением нервной системы занимается врач-невролог.
Классификация
По субъективным проявлениям боль может быть колющей, режущей, тянущей, пульсирующей, давящей, ноющей и т.п. Вне зависимости от причины, проявление может быть острым и хроническим.
Острый болевой синдром сопровождает острые патологические процессы и длится не более 2-3 месяцев. По истечение этого срока он либо проходит вместе с причиной его вызывающей, либо переходит в хроническую стадию. Это совсем не обязательно сильная и резкая (острая) боль, и ее легко можно устранить анальгетиками и анестетиками.
Хронический болевой синдром может длиться годами. Часто является единственным признаком патологии и плохо поддается медикаментозному купированию. Со временем провоцирует депрессию, беспокойство, апатию – вплоть до полной деградации личности.
На заметку! И острая, и хроническая форма могут иметь различную степень интенсивности – от легкой до нестерпимой. Многое зависит от причины, расположения и субъективных особенностей пациента.

В зависимости от локализации можно выделить широкий спектр альгосиндромов. Основные из них:
- миофасциальный – связан с перенапряжением мышц и фасций, не имеет четкой привязки к органу, связан с травмами и физическими перегрузками;
- абдоминальный – объединяет патологии брюшной полости, в первую очередь в области ЖКТ;
- вертеброгенный – в медицине известен как корешковый болевой синдром; проявляется при сжатии или травмировании спинномозговых отростков;
- анокопчиковый – формируется в нижнем отделе позвоночного ствола и задней стенки малого таза с вовлечением прилежащих органов – толстой кишки, половой системы;
- пателлофеморальный – является следствием артрозных изменений в коленном суставе;
- нейрогенный – связан с поражением нервных структур, в первую очередь – головного и спинного мозга.
Болевой синдром: причины возникновения
Основные причины боли – травмы, спазмы, нарушения кровообращения, инфекции, отравления, ожоги и переохлаждения, деформации и деструкции различных участков опорно-двигательной системы (позвоночника, суставов).
С учетом особенностей происхождения различают 2 большие группы альгосиндромов – ноцицептивный и нейропатический.
Ноцицептивная боль
Возникает при воздействии раздражителей непосредственно на болевые рецепторы, расположенные в тканях по всему организму. Может быть легкой или нестерпимой, но в любом случае легко купируется анальгетиками и быстро проходит при устранении причины. В зависимости от типа и расположения этих рецепторов, ее подразделяют на 2 подвида:
- соматическая боль – имеет поверхностное проявление с четкой локализацией; характерна для воспалительного процесса, отеков, травматических повреждений (ушибы, переломы, разрывы, растяжения и т.п.), а также некоторых нарушений метаболизма и кровообращения;
- висцеральная боль – появляется при повреждении внутренних органов; имеет более глубокое залегание и плохо просматриваемую локализацию; в качестве примера можно привести кардиомиалгию, почечную колику, язвенную болезнь.
Механизм ноцицептивного синдрома связан с выработкой специальных медиаторов боли – ацетилхолина, гистамина, брадикининов, простагландинов. Накапливаясь в области повреждения, они раздражают ткани, вызывая неприятные ощущения. Дополнительный эффект исходит от факторов воспаления, вырабатываемых лейкоцитами.
Нейропатическая боль
Возникает при воздействии непосредственно на функциональные структуры периферической и центральной нервной системы – нервные отростки, а также отделы головного и спинного мозга. Иногда сопровождается патологическим возбуждением нейроструктур с формированием аномальной реакции на неболевые раздражители (простое прикосновение). Часто проявляется как хроническая боль, поэтому может плохо поддаваться купированию.
Имеет 2 разновидности:
- периферическая – при поражении нервных отростков в виде невралгий, невропатий, невритов, туннельных синдромов;
- центральная – развивается как следствие острого нарушения мозгового кровообращения, спинномозговых травм, миелопатий, рассеянного склероза;
- дисфункциональная – проявляется как несоответствие между силой воздействия раздражителя и ответной реакцией организма; является следствием дисфункции ЦНС.
На заметку! В качестве отдельной группы выделяют психогенный альгосиндром. В этом случае повреждения организма отсутствуют, а характерные для него хронические боли являются следствием фантазий и страхов самого пациента. Он может развиваться как вариант нейропатической боли или при вынужденном длительном существовании с сильными ноцицептивным болевым синдромом.
Симптоматика
Основной признак болевого синдрома – постоянная или периодическая боль определенной, мигрирующей или неясной локализации. При этом ощущения могут быть резкими или тянущими, колющими, ноющими, пульсирующими. Все остальные признаки зависят от причины и характера недуга. Среди них:
- дискомфорт при движении, стихающий в состоянии покоя;
- болезненные ощущения в неподвижном положении;
- иррадиация в другие части тела;
- повышение температуры в области болезненных ощущений;
- проявление альгосиндрома при незначительном прикосновении (характерно для нейропатий);
- нарушение чувствительности в прилегающей зоне.
Болевой синдром может сопровождаться отечностью и покраснением поврежденных тканей, а также слабостью, повышенной утомляемостью, общей подавленностью.
Диагностика

Последовательность действий при диагностике причин болевого синдрома зависит от его расположения, характера и сопутствующих симптомов. При болях невыясненной локализации первоочередное внимание уделяют инструментальным методам – УЗИ, рентгенографии, МРТ, КТ, ЭКГ, гастродуоденоскопии и т.п. Список тестов и анализов назначает травматолог, терапевт, хирург или другой узкий специалист.
Для оценки интенсивности болевого синдрома используют 2 системы градации – упрощенную и расширенную.
Упрощенная «шкала переносимости» включает 3 стадии:
- легкая боль – не мешает движению и выполнению повседневных дел;
- сильная боль – нарушает нормальный ритм жизни, не позволяет выполнять обычные действия;
- нестерпимая боль – спутывает сознание, способна спровоцировать обморок и шоковое состояние.
Расширенная градация подразумевает использование визуальной шкалы субъективной оценки – от 0 до 10, где «десятка» означает сильный болевой шок. В процессе обследования пациенту предлагают самому оценить интенсивность боли, потому результат может не соответствовать реальности.
Внимание! Интенсивность боли не всегда свидетельствует о тяжести патологического процесса, поэтому «прощаться с жизнью» при сильных болях, так же как и недооценивать легкую болезненность, не стоит.
Только установив причину боли, ее интенсивность и характер, врач назначит подходящие обезболивающие препараты. Это связано с отличиями в механизме действия у разных групп анальгетиков – что подходит при ноцицептивном синдроме совершенно не эффективно при нейропатическом.
Особенности терапии болевого синдрома
Лечение напрямую зависит от причины боли и ее характера (ноцицептивный, нейропатический). В арсенале средств присутствуют как консервативные методики с использованием медикаментозных средств и физиотерапии, так и радикальные хирургические методы.
Лекарственная терапия:
- обезболивающие – анальгетики, анестетики;
- противовоспалительные – преимущественно НПВС, реже – инъекции кортикостероидов;
- миорелаксанты;
- спазмолитики;
- седативные препараты.
Внимание! Самостоятельный прием обезболивающих средств без воздействия на причину недуга может затруднить диагностику, усугубить ситуацию и сделать дальнейшее лечение неэффективным.
Методы физиотерапии улучшают усвоение медикаментозных средств, снимают воспаление, отечность, спазмы, повышают регенерацию, расслабляют мышцы, успокаивают нервную систему.

На практике применяют:
- УВЧ;
- токовую терапию;
- грязевые компрессы;
- электрофорез;
- массаж;
- иглоукалывание;
- гирудотерапию.
При нарушениях опорно-двигательной системы широко применяют метод иммобилизации поврежденных участков – шины, гипсовые повязки, корсеты, воротники, бандажи.
Хирургическое лечение является крайней мерой и применяется только в том случае, если консервативные методы неэффективны.
На заметку! Боль – универсальный симптом для патологических процессов, поэтому его лечением занимаются врачи самых различных специальностей – терапевты, невропатологи, гастроэнтерологи и др. В экстренных случаях, при остром болевом синдроме может потребоваться срочная помощь реаниматологов, травматологов, хирургов.
Профилактические меры
В целях предотвращения ангиосиндрома, придерживайтесь некоторых общих рекомендаций:
- избегайте травм, в особенности с поражением позвоночника, черепа, суставов;
- следите за своей осанкой – тренируйте, но не перегружайте мышцы спины;
- практикуйте умеренные физические нагрузки – гиподинамия, также как и перенапряжение, плохо влияет на состояние опорно-двигательной системы, вызывая со временем артралгию и/или невралгию;
- при наличии заболеваний (острых, хронических) обеспечьте их своевременное лечение;
- поддерживайте нормальный вес тела, не допускайте ожирения или дистрофии тканей;
- откажитесь от неудобной одежды и обуви – они вызывают боли, связанные с нарушением кровообращения и деформацией скелета;
- избегайте длительных нервных стрессов и психологических перегрузок;
- регулярно проходите профилактические осмотры в клинике по месту жительства.
Очень важно обращаться к врачу при первых же признаках болевого синдрома. Решение перетерпеть или заняться самолечением может дорого обойтись вашему здоровью!
Источник
Годами накопленные внутренние переживания рано или поздно трансформируются в болезнь. Наши мысли влияют на состояние нашего организма, и боль — это сигнал. Тело кричит о том, чтобы на него обратили внимание и предприняли меры!
Физиологи не просто так относят болевой синдром к защитным реакциям нашего организма. Именно почувствовав подобный сигнал, человек обращается к врачу, начинает лечение. Психологи рекомендуют не ограничиваться утверждением, что болит только из-за физиологических реакций. Порой боль — это только верхушка айсберга под названием «я создал себе болезнь» и анализ эмоциональных переживаний действительно раскрывает многогранный мир болевого синдрома нашей души.
Локализация болевых ощущений с точки зрения психосоматического анализа
Немного физиологии
Болевой синдром формируется в центральной нервной системе в результате объединения процессов, начинающихся в рецепторных образованиях, заложенных в коже или внутренних органах, импульсы от которых по специальным проводящим путям попадают в подкорковые системы мозга, вступающие в динамическое взаимодействие с процессами коры его больших полушарий. Сложно, но нужно.
Двигаемся дальше.
Боль – это также ноцицептивный сигнал, свидетельствующий о нарушении гомеостаза, равновесия систем или органов, частей тела, его тонких тел: эфирного, эмоционального и ментального, проявляющаяся как симптом или синдром. Боль всегда возникает в результате воспаления (первая и вторая фаза), является продуктом биохимической метаболической местной реакции.
В «Сказочном ключе», в Песне потерянных Веков, у Сатпрема есть удивительная цитата, звучащая, как: «есть нечто, что пронзает наши жизни болью без имени».
Теперь давайте объединим, что же такое боль? Посмотрим чуть шире, боль это:
- психическое, мультифакториальное состояние, возникающее в результате сверхсильных или разрушительных воздействий на организм при угрозе его существованию или целостности;
- сенсорное и эмоциональное переживание, связанное с истинным или потенциальным тканевым повреждением;
- вид чувства, своеобразное неприятное ощущение;
- аффективная реакция на нарушение телесной, функциональной, психической, личностной и индивидуальной целостности человека;
- клинический симптом нарушения нормального течения физиологических процессов;
- физическое или душевное страдание;
- белок, произведенный мутировавшей версией гена под названием SCN9A, остающийся открытым больше, чем нормальный, названный учёными как ген боли;
- множество взаимодействий в области синапса (место контакта между двумя нервными клетками) – воротная теория боли.
Невропатическая боль
Возникает нейропатическая боль в результате патологического возбуждения нейронов в периферийной или центральной нервной системе, отвечающих за реакцию на физическое повреждение организма (обычную боль).
Данная боль, известная нам, как «невралгия», характеризуется различными симптомами, индивидуальными в каждом конкретном случае. Это и онемение, и простреливающие боли, и жжение, и покалывание, и ползание мурашек и др.
В этиологии возникновения нейропатической боли могут быть различные факторы, среди которых и диабетическое поражение нервов, герпесная инфекция, боль, связанная с травмами спинного мозга, постинсультная боль, дискогенная боль (корешковый синдром), как следствие после хирургических операций.
Патологическая боль
Даже не знакомым с медицинской терминологией читателям, слово патология недвусмысленно указывает на наличие очага проблемы в организме, имеющего, кроме прочего, хронический характер.
Наличие такой боли – результат дезадаптации организма, в основе которого – расстройство функций ЦНС, а также психические и эмоциональные нарушения.
На примере данной боли мы можем проследить тонкую грань между физическим и психическим в человеке, и осознать тесную обусловленность физических нарушений, маскирующих эмоциональные и ментальные деструктивные факторы.
Психогенная или психосоматическая боль
Название данной боли говорит само за себя. Психическая травма и / или психическое расстройство лежит в основе психогенной боли. Её вполне можно отнести к душевной боли с точки зрения психологии, ибо психология – наука о душе или психике и психических переживаниях.
В основе психогенной боли лежат деструктивные эмоциональные проявления тревоги, страха, гнева, раздражения, ненависти, как аффективной реакции, либо подавленной или вытесненной в подсознание негативной вовлечённости.
Головная боль, резкая или продолжительная боль в спине, спазм в грудной клетке или животе, чаще всего возникают без изменений со стороны органов и систем, но как эмоционально – физиологическая реакция.
Заключение
Современная физиология все теснее переплетается с психологией и психосоматикой. Умный врач понимает, что человек — это не просто набор клеток, а сложное энергетическое существо, каждая молекула которого работает в одной связке с другими. Поэтому после того, как проведено лечение, купирован болевой синдром и наступила ремиссия основного заболевания, необходимо уделить время душевных ранам.
Источник
Исследования последних лет, проведенные в России, странах Европы, США свидетельствуют о том, что от боли страдает от 7 до 64% населения, при этом на долю хронических болевых синдромов (ХБС) приходится до 45% случаев. По данным Европейского медицинского центра (ЕМС), в США людей с хронической болью больше, чем людей с диабетом, сердечно-сосудистыми заболеваниями и раком вместе взятыми.
Чаще всего ХБС характеризуется болью внизу спины, в области шеи, возвращающейся к человеку даже после массажа и таблеток. Это заболевание требует паллиативной (ЛФК и медикаменты) и психологической терапии, что во многом роднит его с депрессией. Но в России его часто принимают за другие болезни и пытаются «лечить» до победного конца — как врачи, так и пациенты. «Такие дела» поговорили с пациентом, который страдает от боли уже несколько лет, а врачи каждый раз ставят ему новый диагноз, а также выяснили у специалистов, как людям с синдромом минимизировать страдания.
Муки диагностики
Жителя Омска Павла Плотникова боль мучает уже четыре года. За это время врачи не смогли поставить мужчине точный диагноз. Боли в спине начались в 2015 году из-за «нового матраса кровати», как изначально (и ошибочно) думал Павел. Поэтому он не уделил боли должного внимания — думал, пройдет сама. Затем мужчина начал принимать обезболивающие — самостоятельно и без похода к врачу. «Такой я человек», — говорит Павел.
Мужчина рассказывает, что в сентябре 2017 года боль перешла в бедро. Ему стало сложно ходить, тем более бегать. Уже через три месяца, на новогодние праздники, Павел встал со стула и не смог двинуться дальше. Боль была настолько сильная, что Павел не мог шевелиться. «Как будто ногу протыкают много-много иголок», — описывает мужчина. Дальше игнорировать врачей было невозможно — сильно снизилась рабочая продуктивность.
После МРТ нижней части тела врачи заподозрили у Павла сакроилеит, но точно ничего сказать не смогли. В частной клинике ему диагностировали «растяжение» и выписали «очень дорогие таблетки и лечебную гимнастику». Но после курса лечения боли вернулись.
Павел сделал МРТ и верхней, и нижней части тела уже в другом учреждении. В этот раз сакроилеит уже не нашли. Позже, когда он попал в больницу, врачи сказали, что воспаление было и за это время развилось в следующую стадию. При третьем МРТ помимо сакроилеита обнаружили протрузию межпозвоночного диска и грыжу. Ревматолог отправил Павла сдавать анализы на болезнь Бехтерева.
Мужчина со слов врачей объясняет, что проведенные анализы показали наличие антигена заболевания, но саму болезнь — нет. К тому же, говорит Павел, анализы, которые могли бы опровергнуть заболевание, не делали. Итоговый диагноз мужчины звучал так — серонегативный спондилоартрит.
«Тогда меня и смутило отношение врачей к моему заболеванию. Я подумал о хроническом болевом синдроме в тот момент, когда симптомы сопоставил. Я не утверждаю, а только хочу диагностировать, есть ли у меня что-то подобное или нет», — говорит Павел.
Мужчина объясняет, что после всех консультаций, осмотров и анализов у него сложилось ощущение, что «спасение утопающих — дело рук самих утопающих». По его словам, врачи толком не говорят, что делать, как избавиться от постоянной боли. Мужчина говорит, что хочет получить верный диагноз и грамотное лечение.
Взгляд врача
Куратор «Союза пациентов с хронической болью» Антон Лобода на тематическом мероприятии «Междисциплинарного центра реабилитации» (МЦР), посвященного вопросам боли, рассказал, что врачи часто принимают хронический болевой синдром за остеохондроз. В 2017 году австралийские врачи общей практики представили доклад, который показал, что только у 5-10% пациентов с этим диагнозом действительно был остеохондроз. «Следует вопрос: а что болит у 95%?» — говорит Лобода.
«Самый частый болевой синдром — головная, шейная боль, боль внизу спины. В эти 95% может входить боль мышечного каркаса в любой из этих частей организма. Или же боль в суставах от недостаточного мышечного тонуса. Или же дисфункция крестцово-подвздошного сочленения. Тот остеохондроз, который был раньше, уже не подходит. Надо называть это как-то по-другому. Но как?» — говорит врач.
Честнее всего, по мнению Лободы, назвать это неспецифичными болями внизу спины. У 80% людей эти боли проходят самостоятельно, даже если ничего не делать, в течение двух месяцев. Острая боль — от одной до четырех недель. Острая хроническая боль — длящаяся более двух или трех месяцев. Разница между этими болями, объясняет врач, заключается в том, что острая боль предполагает определенный эволюционный механизм — мы знаем, где травма, и не используем эту область, чтобы повреждение нормально зажило. Такая боль даже стимулирует заживление тканей в поврежденных областях и, когда все заживает, боль проходит.
Хроническая же боль остается, когда все уже зажило. «Жизнь обычного человека состоит из работы, семьи, личных интересов, хобби и прочего. И вдруг в жизни человека появляется боль и начинает по кусочку отъедать эти части, со временем становясь доминирующей силой, водителем его жизни», — объясняет эксперт.
По словам Лободы, из-за боли человек утрачивает возможность работать как раньше, волнуется, что не сможет прокормить семью. Это приводит к переживаниям и потере сна, что переходит в депрессию и тревожно-депрессивное расстройство. К этому моменту, отмечает врач, та, первичная травма, из-за которой болела спина, уже давно забыта.
«Происходит переворот биопсихосоциальной пирамиды — когда первичная травма влияет на психологическое состояние человека, что влияет на его социальную жизнь. Здесь же травма уже давно зажила, и социальные, психологические переживания становятся в основу боли», — описывает Лобода.
Человека нужно лечить уже не от каких-то повреждений и самой боли, а помогать ему психологически, менять отношение к боли, учить заново нормально спать, не волноваться по поводу своего будущего и так далее. В отличие от острой боли, хроническая требует кардинально другого подхода к диагностике и лечению, подчеркивает куратор «Союза пациентов с хронической болью».
эмоциональная реакция отражается на телесном состоянии, создавая боль
Хроническая боль предполагает, что у человека есть склонность к ней, так называемые предикторы. Как правило, отмечает Лобода, это тревожные люди, люди в депрессии, принимающие психоактивные вещества, склонные к самолечению, пациенты с нарушенными ожиданиями — те, кто считают, что можно принять таблетку и боль пройдет, и ждут чудесного и быстрого избавления от боли. Такие ожидания дают обратный эффект хронизации боли. Это крайне важный момент, поскольку врач не всегда объясняет пациенту, что избавление от боли будет поэтапным.
«Проблема хронического болевого синдрома — не в самой боли, а в ее восприятии. Представьте, что вы едете в машине, и боль сначала сидит в багажнике, потом перелезает на заднее сиденье, затем на переднее, а затем меняется с вами местами и начинает определять вашу жизнь», — объясняет Лобода.
Психология боли
Если тема психологических расстройств значительно стигматизирована в российском обществе, то тема воздействия боли и хронического болевого синдрома на душевное здоровье как будто и вовсе под запретом. Мало кто из пациентов с травматическими диагнозами пойдет не только к профильному специалисту, но и к психологу, констатирует клинический психолог МЦР Владислав Валеев.
«Нормальная мысленная реакция на резкую боль — непечатная. А теперь попробуйте растянуть эту реакцию на месяц — что будет происходить с вашими мыслями? Скорее всего, это будет одна-единственная мысль — когда же ты пройдешь», — предполагает Валеев. И даже с этой мыслью человек идет не к психологу, а к любому другому врачу.
Один из пациентов из практики Валеева утратил способность работать одной из рук из-за острой боли. Он прошел огромное количество реабилитационных центров с четкой целью восстановить работоспособность руки. Врачи-коллеги Валеева честно сказали ему, что могут предложить только качественную заботу, уход и психологическую поддержку. Но пациенту нужна была его рука — и он полетел в следующий центр, уже в Швейцарию.
Оттуда он позвонил своим предыдущим врачам: «Проблема решена». «Что, рука заработала?» — удивились они. «Нет, но проблема решена», — ответил пациент. Швейцарским врачам удалось изменить его отношение к боли как к чему-то постыдному, вносящему дисфункцию, что нужно перетерпеть или пересилить.
Бывает также, напоминает психолог, и катастрофизация боли, когда пациент преувеличивает возможные последствия болевого синдрома и его переживания становятся разрушительнее, чем сама боль. Создается ощущение безвыходности ситуации. Это вызывает самостоятельную эмоциональную реакцию: страх, тревогу, чувство стыда. А эмоциональная реакция, отмечает психолог, отражается на телесном состоянии, создавая боль, или по крайней мере ее предвкушение в тех областях, где она возникает сама собой, — замкнутый круг. Для таких случаев важна грамотная «оценка» уровня боли — этим и занимается работающий с болью психолог.
«Очень важны как сложные рассуждения человека о собственной боли, так и автоматические мысли, вроде непечатных, о которых мы говорили ранее. Именно с помощью этой информации мы деконструируем боль, чтобы она перестала быть для человека чем-то ужасным», — рассказывает Валеев.
В его методе первая встреча с пациентом — «образовательная», когда психолог и пациент выясняют контекст боли, в каких ситуациях она действительно беспокоит человека: дома, перед сном, все время. Следующий момент — запись тех самых автоматических мыслей и через них выяснение отношения человека к боли. Наконец, выясняется поведение человека в контексте боли — что он делает, чтобы справляться с ней? И не вызывает ли его поведение обратный эффект? В задачу психолога входит выявление и устранение такого неадекватного поведения, говорит Валеев.
«Когда нам удается поменять психоэмоциональное восприятие боли, следующий шаг — изменение телесных ощущений, а там — и поведения. Меняя отношение к нашей боли, мы можем поменять и всю жизнь», — заключает психолог.
Источник
