Bl мочевого пузыря код мкб

Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Классификация
- Симптомы
- Диагностика
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Рак мочевого пузыря.
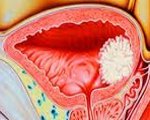
Рак мочевого пузыря
Описание
Рак мочевого пузыря — это злокачественная опухоль, которая развивается в мочевом пузыре. Его симптомы которого имеют сходство по части проявлений с циститом, проявляется в несколько раз чаще у мужчин, чем у женщин, встречается он преимущественно у лиц обоих полов в возрасте от 40 до 60 лет.
Классификация
Клинико-морфологическая классификация рака мочевого пузыря. По морфологическому строению злокачественные опухоли мочевого пузыря с подавляющей частотой имеют эпителиальное происхождение. Переходноклеточный рак встречается с частотой 80-90 %, аденокарцинома — 3 %, плоскоклеточный рак — 3 %, папиллома — 1 %, саркомы различного происхождения — 3 %.
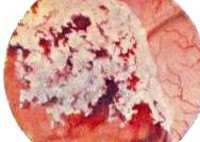
Рак мочевого пузыря
Симптомы
Клиническая картина рака мочевого пузыря зависит от стадии опухоли. Новообразования Та-Т1 обычно протекают бессимптомно. Одним из первых клинических проявлений бывает макрогематурия или микрогематурия, которая может появиться однократно, а затем долгое время не беспокоить больного.
Массивная или длительно продолжающаяся макрогематурия может вызвать тампонаду мочевого пузыря — состояние, при котором сгустки крови практически полностью заполняют мочевой пузырь.
Другой опасностью продолжающейся гематурии является снижение уровня гемоглобина и анемизация больного. Нередко это угрожающее жизни состояние заставляет предпринимать экстренное оперативное вмешательство.
По мере роста опухоли начинают присоединяться и другие симптомы, часто связанные с присоединением инфекции. Могут проявляться различные расстройства мочеиспускания — дизурия.
Признаком прорастания опухоли в мышечный слой может быть появление боли над лоном. Сначала она связана с актом мочеиспускания, а затем, по мере прорастания мышечной стенки мочевого пузыря и инфильтрацией соседних органов, боль становится постоянной.
Разрастание опухоли мочевого пузыря нередко приводит к сдавлению устьев мочеточников, что нарушает пассаж мочи из почек. У таких пациентов появляется тянущая боль в поясничной области, нередко по типу почечной колики. Часто на этом фоне возникает атака острого пиелонефрита.
Гиперкальциемия. Изменение аппетита. Изменение веса. Истощение. Ломота в мышцах. Нарушение терморегуляции. Отсутствие аппетита. Потеря веса. Слабость. Увеличение СОЭ.
Диагностика
Нередко при распространенном раке можно определить опухоль у женщин при бимануальной пальпации через влагалище и переднюю брюшную стенку, у мужчин — через прямую кишку. В анализах мочи при раке мочевого пузыря отмечается повышение количества эритроцитов, в анализах крови — снижение уровня гемоглобина, указывающее на продолжающееся кровотечение.
Одним из способов диагностики рака мочевого пузыря является цитологическое исследование мочи, которое обычно проводится несколько раз. Выявление в моче атипичных клеток является патогномоничным для новообразования мочевого пузыря. В последние годы появился еще один лабораторный метод диагностики, так называемый ВТА (bladder tumor antigen) тест. С помощью специальной тест-полоски проводится исследование мочи на наличие специфического антигена опухоли мочевого пузыря. Данная методика обычно применяется как метод скрининг-диагностики.
Большое значение в диагностике рака мочевого пузыря имеет ультразвуковая диагностика. Трансабдоминальное исследование позволяет выявлять опухоли более 0,5 см с вероятностью 82%. Наиболее часто визуализируются образования, расположенные на боковых стенках. При локализации опухоли в шейке мочевого пузыря информативным может быть применение трансректального исследования. Новообразования небольших размеров лучше диагностировать с помощью трансуретрального сканирования, проводимого специальным датчиком, введенным по уретре в полость мочевого пузыря. Недостатком этого исследования является его инвазивность. Необходимо помнить, что УЗИ больного с подозрением на опухоль мочевого пузыря должно обязательно включать исследование почек и верхних мочевых путей с целью выявления дилатации чашечно-лоханочной системы как признака сдавления опухолью устья мочеточника.
Опухоли больших размеров выявляются посредством экскреторной урографии или ретроградной цистографии. Повысить информативность исследования помогает осадочная цистография по Кнайзе-Шоберу. Спиральная и мультиспиральная компьютерная томография с контрастированием имеет большое значение в диагностике рака мочевого пузыря. С помощью этих методик можно установить размер и локализацию образования, отношение его к устьям мочеточников, прорастание в соседние органы, а также состояние почек и верхних мочевых путей. Однако данный метод может применяться в том случае, если больной в состоянии накопить полный мочевой пузырь и удерживать мочу в течение времени исследования. Другим недостатком КТ является недостаточная информативность в выявлении глубины прорастания опухоли в мышечный слой в связи с малой возможностью визуализации слоев стенки мочевого пузыря.
Магнитно-резонансная томография также применяется в диагностике новообразований мочевого пузыря. В отличие от КТ, с намного большей точностью можно оценить инвазию опухоли в мышечный слой мочевого пузыря или соседние органы.
Несмотря на информативность высокотехнологичных методов, основным и окончательным способом диагностики рака мочевого пузыря является цистоскопия с биопсией. Визуализация опухоли, заключение морфолога о злокачественной природе, строении и степени дифференцировки новообразования мочевого пузыря являются ведущими в выборе метода лечения.
Повысить информативность цистоскопии может флюоресцентная цистоскопия. Особенность данной методики в том, что после обработки слизистой оболочки мочевого пузыря раствором 5-аминолевулиновой кислоты при цистоскопии с использованием светового потока синефиолетовой части спектра опухолевая ткань начинает флюоресцировать. Это связано с повышенным накоплением клетками новообразования флюоресцирующего агента. Применение этой методики позволяет выявлять образования небольших размеров, которые зачастую нельзя обнаружить никаким другим методом.
Причины
Окончательно этиология и звенья патогенеза рака мочевого пузыря не установлены. Выявлены отдельные факторы риска, с большой вероятностью вызывающие возникновение рака. Так, например, больше 100 лет известно, что люди, работающие с анилиновыми красителями, гораздо чаще страдают раком мочевого пузыря. Это обусловлено тем, что продукты распада анилиновых красителей, выводимые с мочой, оказывают выраженное канцерогенное действие на слизистую оболочку мочевого пузыря. Таким образом, в группе риска оказываются художники, маляры, дизайнеры интерьеров.
В группе риска находятся шоферы. Это связано с канцерогенным действием продуктов сгорания бензина, а также с привычкой употреблять мало жидкости и долго задерживать мочу. В 2-5 раз повышен риск заболеть раком мочевого пузыря у курильщиков. При этом вероятность увеличивается со стажем курения.
Прослеживается тесная связь злокачественных образований и хронических заболеваний мочевого пузыря, а также заболевании, вызывающих уростаз: гиперплазия предстательной железы, стриктура уретры и.
Лечение
Основным способом лечения рака мочевого пузыря является хирургический. При удалении мочевого пузыря решается вопрос об отведении (деривации) мочи. В настоящее время все варианты операций можно разделить на следующие группы:
1. Операция, после которой моча выделяется постоянно и больные нуждаются в мочеприемнике, — уретерокутанеостомия.
2. Операции, при которых используется внутреннее отведение мочи, — устья мочеточников открываются в кишечник.
3. Операции с созданием резервуара, из которого моча выделяется по желанию больного.
Консервативные методы лечения рака мочевого пузыря включают: лучевую терапию — дистанционное и контактное облучение системную или местную внутрипузырную химиотерапию и местную иммунотерапию вакциной БЦЖ. Все эти методики могут применяться как адьювантная или неоадьювантная терапия, либо как паллиативное лечение у пациентов, общее состояние которых не позволяет прибегнуть к оперативному вмешательству.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Злокачественное образование, возникающее в мочевом пузыре, преимущественно поражает людей старшего возраста – большинство больных от 40 до 60 лет. При этом код по МКБ 10 рак мочевого пузыря считается весьма распространенной патологией. Мужская часть населения подвержена ей в большей степени, нежели женская.
Классификация недуга
Международная классификация болезней 10 просмотра подразумевает не только раковое образование в мочевом пузыре, но и в почках и мочеточнике, а также неуточненных органах, ввиду осложнения постановки диагноза. Онкологический процесс в мочевом пузыре развивается на фоне эпителиальных, тканевых и мышечных изменений. На основании этого зависит и разновидности опухолей. На сегодняшний день медицина выделяют следующие виды злокачественных образований в данном органе:
- непосредственно рак;
- миксосаркома;
- ретикулосаркома;
- фибросаркома;
- миосаркома.

В зависимости от своего происхождения, опухоль может развиваться очень быстро, проникая в органы малого таза, или же наоборот – медленно распространяться по тканям мочевого пузыря, из-за чего выявить такой процесс на ранних стадиях весьма проблематично. Быстрая инфильтрация сопровождается поражением соседних тканей и лимфатических узлов. На фоне этого состояние пациента очень быстро ухудшается. Распространение злокачественного процесса на друге органы происходит на поздних стадиях развития рака.
Метастазы преимущественно наблюдаются из-за попадания раковых клеток в лимфоузлы и кровь, благодаря чему они разносятся по всему организму.
Согласно проведенным наблюдениям, они локализуются в печени, спинном мозгу и легких. Также поражается и кровеносная система.

Чтобы избежать серьезных проблем, с учетом сложности данного заболевания, настоятельно рекомендуется регулярно посещать врача, и проходить соответствующие диагностические исследования. Также очень важно обращать внимание на возникающие симптомы, так как рак мочевого пузыря имеет достаточно выраженное проявление.
К основной симптоматике данного недуга относится:
- постоянное повышение температуры тела до субфебрильных значений или выше;
- появление устойчивого болевого синдрома в области паха, мошонки, крестце, который иррадирует в поясницу и даже ноги;
- признаки общей интоксикации организма – повышенная потливость, бледность кожных покровов, головные боли. Также отмечается сильная утомляемость и слабость, из-за чего больной не может делать элементарные вещи. Пропадает аппетит, и на этом фоне происходит быстрая потеря веса (один из главных симптомов любого вида рака);
- проблемы с функцией мочеиспускания – чувство неполного опорожнения мочевого пузыря, резь при мочеиспускании, учащенные позывы (как днем, так и ночью) или наоборот – невозможность опорожнить мочевой пузырь. В большинстве случаев в мочи появляются сторонние примеси, преимущественно кровь.
При появлении любого из вышеперечисленных симптомов следует немедленно обратиться к врачу.
Причины заболевания
Рак мочевого пузыря МКБ 10, как правило, возникает на фоне длительного воздействия определенных факторов риска, а именно:
- отравления канцерогенными веществами – химические и биологические вещества различного происхождения, генномодифицированная пища, промышленные канцерогены, попадающие в организм на вредном производстве, радиоактивные вещества, табак и т.д.;
- наследственность – известно, что риск заболеть раком намного выше, если кто-то в роду уже имел проблемы со злокачественными процессами;
- врожденные аномалии – рак может развиться на фоне проблем с органами, тканями и клетками, присутствующими еще с момента рождения. Такие пациенты изначально находятся в группе повышенного риска;
- бесконтрольное употребление гормональных препаратов, что может нарушить целый ряд физиологических процессов в организме;
- хронические инфекции и прочие заболевания мочеполовой системы;
- венерические болезни репродуктивной системы.
Большую роль играют также и заболевания, которые называются предраковыми. Почти в половине случаев они маниглизируются, то есть, перерождаются в злокачественные образования. Самыми распространенными недугами такого типа считается цистит, аденома простаты, эндометриоз матки, лейкоплакия, папиллома.

Доброкачественные образования, такие как вышеупомянутая папиллома или киста, справедливо считаются предвестниками маниглизации. Именно поэтому даже такие опухоли в обязательном порядке следует удалять. Связано это с тем, что в доброкачественных новообразованиях нарушается процесс роста новых клеток. Количество мутированных клеток становится все больше, а это прямой путь к онкологии.
Диагностика и лечение
С помощью современной медицины можно не только оперативно диагностировать данную проблему, но и эффективно справиться с ней. На данный момент прибегают к трем основным способам диагностики, которые дают стопроцентно верный результат исследования:
- УЗИ – ультразвук поможет выявить любые проблемы, присутствующие в мочеполовой системе, вне зависимости от их этимологии. Опухоль, как и другие, менее заметные патологические процессы, будут детально рассмотрены опытным врачом-узистом. Все дальнейшие методы направлены на то, чтобы оценить степень риска и стадию развития недуга, так как это очень важно для назначения адекватного лечения.
- Цистоскопия – инвазивный метод исследования, заключающийся во введении в мочеиспускательный канал специального инструмента для изучения состояния мочевого пузыря. На конце вводимого в уретру шланга есть маленькая камера, благодаря чему врач сможет собственными глазами увидеть, что происходит в данном органе. Цистоскопия – очень популярный способ, он постоянно развивается, и с каждым годом становится все более безопасным и, что немаловажно, менее болезненным и неприятным.
- Биопсия – это метод забора тканей прямо с пораженного органа для дальнейшей отправки образца на гистологическое исследование. Биопсия в данном случае нужна для того, чтобы определить тип опухоли. Это касается не только ее вида, но и этимологии. Вполне вероятно, что речь идет о доброкачественном новообразовании. Если это не так, то биопсия гарантированно подтвердит злокачественность данного процесса.

В отличие от доброкачественных опухолей, злокачественные можно лечить исключительно хирургическим путем. Операция заключается в полном удалении пораженного органа, а также близлежащих тканей – в зависимости от того, есть ли метастазы. Особое внимание также уделяют и возрасту пациента.
Тем не менее, хирургическое вмешательство во многих случаях является лишь частью терапии, которую нужно будет пройти онкобольному. Прежде чем хирург иссечет пораженный мочевой пузырь, пациенту может быть назначена лучевая или химиотерапия. Это нужно для того, чтобы попытаться уменьшить объем опухоли, путем разрушение раковых клеток. Химиотерапия заключается в прохождении курса лечения специальными лекарственными препаратами.
Что касается лучевой терапии, то в данном случае используется радиоактивное облучение места, где находится опухоль. Обе процедуры сложны и длительны, кроме того, наносят серьезный урон человеческому организму, и выпадение волос – лишь один из самых незначительных побочных эффектов. Но избежать этого, если конечно пациент хочет жить, вряд ли удастся.
После операции лечение рака мочевого пузыря продолжается. Очень важно добиться полного угнетения всех раковых клеток, которые не были извлечены из организма вместе с пораженным органом, ведь это практически всегда приводит к рецидиву. Для этого пациенту назначаются дополнительные сеансы лучевой терапии, а также цитостатические лекарственные препараты.
Если рак был выявлен не на поздних сроках своего развития, а также если операция была проведена успешно, то прогноз для большинства пациентов будет благоприятным. Это касается и сохранения ими своей трудоспособности.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 1 апреля 2020;
проверки требуют 3 правки.
Рак мочево́го пузыря́ (РМП) — заболевание, при котором в слизистой оболочке или в стенке мочевого пузыря возникают злокачественные новообразования.
Общие сведения[править | править код]
Рак мочевого пузыря составляет 3 % рака всех локализаций. В группу риска попадают люди, организм которых подвергается воздействию ароматических аминов, а также страдающие хроническим циститом.
Более половины случаев рака мочевого пузыря среди мужчин связаны с курением (у женщин — около трети)[3]. Исследователи утверждают, что есть прямая связь между курением и риском, в то время как прекращение курения понижает риск[4].
Самой распространённой формой рака мочевого пузыря является переходноклеточный рак (развивающийся из переходного эпителия мочевых путей), более редко встречаются плоскоклеточный рак и аденокарцинома (опухоль, происходящая и построенная из железистого эпителия). Болезнь может проявляться в виде папиллярных разрастаний (нелинейные пристеночные включения) с малигнизацией или солидной, изъязвлённой, инвазирующей опухоли. Различают рак мочевого пузыря in situ, поверхностный рак (Т1-2) и рак, инвазирующий мышечный слой и окружающие ткани (ТЗ-4).
Основной очаг папиллярной формы рака мочевого пузыря нередко даёт множественные метастазы. Поверхностный же рак мочевого пузыря образует метастазы значительно реже. В ходе прогрессирования заболевания поражаются тазовые (N1-2), забрюшинные лимфатические узлы (N3-4), а также происходит метастазирование в лёгкие, печень, кости.
Симптомы[править | править код]
Один из первых признаков рака мочевого пузыря — гематурия (появление крови в моче), хотя она может быть вызвана и другими причинами. Свертывание крови в полости мочевого пузыря может привести к развитию острой задержки мочи.
Другим распространенным симптомом заболевания является частое болезненное мочеиспускание. Возможно также появление боли над лоном. Сдавление устьев мочеточников опухолью приводит к нарушению оттока мочи из почек, вследствие чего могут развиться пиелонефрит или хроническая почечная недостаточность.
Известен случай недельного приапизма, который, как потом выяснилось, был симптомом заболевания[5].
Диагностика[править | править код]
Основными методами диагностики рака мочевого пузыря считаются цистоскопия с биопсией.
Дополнительные методы диагностики — экскреторная урография, компьютерная томография, ультразвуковое исследование и т. д.
Всегда обязательно бимануальная пальпация, но растущие внутрь пузыря, небольшие опухоли обычно не прощупываются. Пальпируемое образование свидетельствует о распространённом проникающем поражении пузыря.
Для уточнения степени инфильтрации стенки пузыря и перехода её на окружающие ткани иногда прибегают к рентгенологическому исследованию в условиях двойного контрастирования, при котором в пузырь и в окружающую клетчатку вводят кислород. На фоне газа можно увидеть утолщение стенки пузыря и участки выхода опухоли за его пределы.
Для определения или исключения метастазов в лёгкие проводят рентгенографию органов грудной клетки. При подозрении на метастазы в кости проводят рентгенографию костей.
Генетические маркеры[править | править код]
Генетический аппарат клеток человеческого организма обладает сложной системой контроля деления, роста и дифференцировки клеток. В настоящее время выявлены ряд сигнальных путей, вовлечённых в регулирование клеточного цикла и приводящих в случае их нарушения к онкогенезу или прогрессированию рака мочевого пузыря, а также молекулярно-генетические маркеры таких нарушений. Наиболее исследованы происходящие при РМП изменения в клеточном цикле. Здесь среди генетических маркеров надо выделить[6]:
- ген-супрессор опухоли ТР53, расположенный в локусе р13.1 17-й хромосомы и кодирующий транскрипционный фактор p53 (утрата указанного локуса ведёт к потере супрессивной функции белка p53 и к прогрессированию РМП);
- ген CDKN1A, локализованный в локусе р21.1 на 6-й хромосоме и кодирующий ингибитор циклин-зависимой киназы р21 (работа последнего регулируется белком p53);
- ген MDM2, расположенный в локусе q14.3-q15 12-й хромосомы и кодирующий белок MDM2 — природный ингибитор p53 (при РМП обнаружено увеличение числа копий указанного гена);
- ген INK4a, расположенный в локусе p21 9-й хромосомы и кодирующий одновременно два негомологичных ядерных белка — P16INK4a и P14ARF (продукты альтернативных рамок считывания; второй из них способен стабилизировать и активировать белок p53, так что нормальная работа указанного гена обеспечивает сдерживание онкогенеза).
Классификация по системе TNM[править | править код]
Данная классификация (Европейская ассоциация урологов, 2009 год) использует числовое обозначение различных категорий для обозначения распространения опухоли, а также наличия или отсутствия локальных и отдалённых метастазов.
T — от лат. tumor ‘опухоль’. Описывает и классифицирует основной очаг опухоли.
Та — неинвазивная папиллярная карцинома
Tis — карцинома in situ (плоская опухоль)
Т1 — опухоль распространяется на субэпителиальную соединительную ткань
Т2 — опухолевая инвазия мышечного слоя
Т2а — опухолевая инвазия поверхностного мышечного слоя (внутренняя половина)
Т2b — опухолевая инвазия глубокого мышечного слоя (наружная половина)
Т3 — опухоль распространяется на паравезикальную клетчатку
Т3а — микроскопически
Т3b — макроскопически (экстравезикальный конгломерат)
Т4 — опухолевая инвазия любого из перечисленных органов: предстательная железа, матка, влагалище, стенка таза, брюшная стенка
Т4а — распространение опухоли на предстательную железу или матку, или влагалище
T4b — опухолевая инвазия стенки таза или брюшной стенки
N — от лат. nodulus ‘узел’. Описывает и характеризует наличие регионарных метастазов, то есть метастазов в регионарные лимфатические узлы.
Nx — регионарные лимфатические узлы не могут быть оценены
N0 — нет метастазов в регионарных лимфатических узлах
N1 — метастаз в одном регионарном лимфатическом узле (внутренние подвздошные, обтураторные, наружные подвздошные, пресакральные)
N2 — множественные метастазы в регионарных лимфатических узлах (внутренние подвздошные, обтураторные, наружные подвздошные, пресакральные)
N3 — метастазы в общих подвздошных лимфатических узлах
M — от лат. metastasis ‘метастаз’. Характеристика наличия отдалённых метастазов, то есть метастазов в отдалённые лимфоузлы, другие органы, ткани (исключая прорастание опухоли).
Мx — отдалённые метастазы не могут быть оценены
М0 — нет отдалённых метастазов
М1 — отдалённые метастазы
P, G
Для некоторых органов или систем применяются дополнительные параметры (P или G, в зависимости от системы органов), характеризующие степень дифференцировки её клеток.
Лечение[править | править код]
Лечение включает различные варианты оперативного вмешательства, лучевую и лекарственную терапию. При раке мочевого пузыря in situ и поверхностном раке стадии Т1 применяют трансуретральную резекцию мочевого пузыря, а в стадии Т2 — частичную резекцию мочевого пузыря. При инвазирующей опухоли значительных размеров (ТЗ) рекомендуется цистэктомия (удаление мочевого пузыря) с тазовой лимфаденэктомией или без неё. Иногда проведению такой операции предпочитают химио- и лучевую терапию, а затем при необходимости производят хирургическую операцию. При раке мочевого пузыря стадии Т4, вовлечении забрюшинных лимфатических узлов (МЗ), отдалённых метастазах основное значение имеет химиотерапия.
Нередко внутрипузырная химиотерапия целесообразна также при ранних стадиях болезни в случаях мультицентрично растущего рака, при этом химиотерапию целесообразно проводить после операций.
Химиотерапия включает внутрипузырное или системное введение цитостатических препаратов. Внутрипузырно (в 100 мл изотонического раствора натрия хлорида сроком на 1 ч) вводят один из следующих препаратов (цисплатин 60 мг или адриамицин 80 мг 1 раз в месяц; тиофосфамид 60 мг 1 раз в неделю, 3 дозы; митомицин С 40 мг 1 раз в 2 мес).
Робот daVinci позволяет проводить операцию по удалению мочевого пузыря и дальнейшей его реконструкции при помощи тканей пациента. Данное устройство было использовано, в частности, в клинике им. Мешалкина в Новосибирске[7].
Потенциальным противораковым действием в отношении опухолей мочевого пузыря обладает природный пептид Polybia-MP1, полученный из яда бразильской осы
Polybia paulista. Как показывают доклинические исследования, пептид способен образовывать в стенке раковых клеток крупные поры (отверстия), тем самым повреждая их и приводя к гибели клетки[8].
Прогноз[править | править код]
Прогноз зависит от стадии процесса и характера проведенного лечения. После радикальной операции 5-летняя выживаемость доходит до 50 %. Наилучшие результаты наблюдаются при комбинированном лечении (резекция мочевого пузыря с лучевой терапией). Пятилетняя выживаемость при стадиях Т1-2 обычно составляет 50-80 %, стадиях ТЗ-4 — 20-30 %.
Профилактика[править | править код]
В десятилетнем исследовании включавшем почти 49 000 человек, было установлено, что у тех, кто пил как минимум полтора литра воды (6-8 стаканов) в сутки, существенно снижались случаи рака по сравнению с теми, кто пил меньше. Также было обнаружено, что риск рака мочевого пузыря снижался на 7 % за каждые 240 миллилитров добавленной жидкости[9].
Профилактика рака мочевого пузыря состоит из мероприятий по устранению профессиональных вредностей химического производства: в первую очередь исключают непосредственный контакт рабочих с химикатами, а также строго проводят и диспансеризацию. Радикальному лечению методом электрокоагуляции или хирургическому удалению подлежат все доброкачественные папилломы мочевого пузыря. Необходимо также своевременное лечение воспалительных заболеваний.
Проведенные в последнее время исследования выявили непосредственную связь рака мочевого пузыря с курением, поэтому отказ от последнего часто рассматривают как необходимую профилактическую меру для предупреждения разных онкологических заболеваний, в том числе и рака мочевого пузыря.
Примечания[править | править код]
- ↑ 1 2 Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ 1 2 3 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Zeegers MP; Tan, FE; Dorant, E; Van Den Brandt, P.A. The impact of characteristics of cigarette smoking on urinary tract cancer risk: a meta-analysis of epidemiologic studies (англ.) // Cancer (англ.)русск. : journal. — Wiley-Blackwell (англ.)русск., 2000. — Vol. 89, no. 3. — P. 630—639. — doi:10.1002/1097-0142(20000801)89:3<630::AID-CNCR19>3.0.CO;2-Q. — PMID 10931463.
- ↑ Boffetta P. Tobacco smoking and risk of bladder cancer // Scand J Urol Nephrol Suppl. — 2008. — Т. 42, № S218. — С. 45—54. — doi:10.1080/03008880802283664. — PMID 18815916.
- ↑ Man, 52, endured a WEEK-LONG erection that felt like it was ‘about to explode’ and had to have his member amputated after doctors discovered it was caused by cancer
- ↑ Измайлов А. А. Молекулярно-генетические прогностические маркеры рака мочевого пузыря (обзор литературы) // Сибирский медицинский журнал. — 2011. — Т. 26, вып. 4—1. — С. 24—28.
- ↑ Новосибирские врачи провели уникальную операцию с помощью робота Да Винчи. ВЕСТИ Новосибирск. Дата обращения 2 марта 2016.
- ↑ Leite N. B. et al. PE and PS Lipids Synergistically Enhance Membrane Poration by a Peptide with Anticancer Properties //Biophysical journal. — 2015. — Т. 109. — №. 5. — С. 936—947.
- ↑ Valtin H. «Drink at least eight glasses of water a day.» Really? Is there scientific evidence for «8 × 8»? (англ.) // American Physiological Society (англ.)русск. : journal. — 2002. — November (vol. 283, no. 5). — P. R993—R1004. — doi:10.1152/ajpregu.00365.2002. — PMID 12376390.
Литература[править | править код]
- Клиническая онкоурология / Под ред. Б. П. Матвеева. — М.: АБВ-Пресс, 2011. — 934 с. — ISBN 978-5-903018-23-9.
- Пытель А. Я., Лопаткин Н. А. Урология. — М.: Медицина, 1970. — 436 с.
- Широкорад В. И. Хирургическое лечение местно-распространённых опухолей органов малого таза. — М.: Медицина, Шико, 2008. — 192 с. — ISBN 5-225-03927-8.
Источник
