Атрофические рубцы код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Лечение
- Диагностика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Атрофия кожи.

Атрофия кожи
Описание
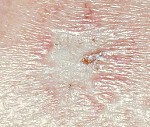
Атрофия кожи. Разнородная группа хронических заболеваний, основным симптомом которых является истончение составляющих кожи — эпидермиса, дермы и подкожно — жировой клетчатки. В основе процесса лежит полное или частичное разрушение коллагеновых и эластических волокон – одного из главных компонентов соединительной ткани дермы. Страдает эластичность кожного покрова, отсюда второе название атрофии кожи — эластоз. Этиология и патогенез индивидуальны для каждого типа атрофии, в большинстве своём не изучены до конца. Клиническое разнообразие проявлений заболевания, способы лечения, диагностика, профилактика, прогноз пропорциональны количеству входящих в группу патологий.
Дополнительные факты
Атрофия кожи – это патологический процесс в результате возрастных, обменных, воспалительных, трофических изменений во всех слоях дермы и эпидермиса, приводящих к дегенерации соединительной ткани в виде уменьшения объёма коллагеновых и эластических волокон с исходом в истончение кожи. Такую структурную перестройку кожного покрова называют ещё эластозом (коллоидной дистрофией в результате старения дермы). Разные формы атрофии кожи впервые были описаны независимыми учёными в качестве симптома соматической патологии. Например, при изучении прогерии — наследственного заболевания взрослых — атрофия кожи была описана немецким врачом О. Вернером в 1904 году, а у детей явление преждевременного старения, сопровождающееся атрофией кожи, первым описал Дж. Гетчинсон ещё в 1886 году. Причины возникновения и развития многих форм атрофии кожи не ясны и сегодня. Клинический диагноз ставится на основании патоморфологической картины заболевания. Актуальность проблемы связана не только с эстетическими моментами, но и со способностью некоторых форм атрофии кожи перерождаться в рак.
Атрофия кожи
Причины
Принято различать два пути возникновения и развития атрофии кожи: физиологический и патологический. К физиологическому относят старение и беременность, все остальные случаи являются следствием патологии. Старение кожи начинается с повреждения клеточных мембран свободными радикалами – молекулами с незанятым электроном, активно участвующими в различных химических реакциях. Свободные радикалы – результат естественных биохимических процессов внутри организма человека, однако также они способны образовываться под воздействием токсических веществ (выхлопных газов, сигаретного дыма, загрязненных продуктов). Регулирует «поведение» этих активных элементов антиоксидантная система организма – совокупность ферментных и неферментных механизмов торможения аутоокисления клеток. В норме свободные радикалы помогают человеку справляться с инфекциями, улучшают свёртываемость крови, насыщают клетки кислородом. Однако с возрастом количество свободных радикалов критически увеличивается, они перестают играть положительную роль и начинают разрушать клетки. Это приводит к внутридермальному клеточному дисбалансу, дегенеративным процессам в коже с развитием участков атрофии. Дерматологи считают, что усугубляет этот процесс возрастное нарушение липидного барьера кожи (обусловленное снижением уровня эстрогенов, климаксом), ведущее к деструкции рогового слоя эпидермиса, разрушению структур, способных удерживать влагу, что способствует развитию атрофии.
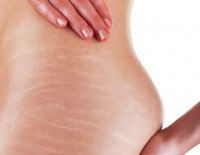
Иной механизм образования атрофических рубцов – стрий – при беременности. Одной из самых существенных причин их возникновения считают снижение способности клеток кожи (фибробластов) синтезировать коллаген и эластин при сохранении синтеза ферментов, которые этот коллаген и эластин разрушают. Кожа теряет свою прочность, коллагеновые и эластические волокна дермы рвутся, не выдерживая постоянного перерастяжения кожи растущим плодом, эпидермис же при этом сохраняет свою целостность. Образуется дефект — участок, куда стекаются активные фибробласты, чтобы заполнить его коллагеном и эластином. Начинается стадия активного рубцевания. Позднее активность выработки коллагена и эластина снижается, соединительная ткань в месте «провала» уплотняется, сдавливая просвет кровеносных и лимфатических сосудов внутри намечающегося рубца. Питание и обмен веществ этого участка дермы нарушаются, воспаление сменяется дистрофией. Так образуется необратимый дефект кожи – растяжка, или атрофический рубец.
Атрофия кожи в результате патологических процессов зависит от особенностей заболевания, симптомом которого она является. Однако у всех видов атрофии кожи, возникшей в результате патологии, есть общие черты. Суть в данном случае заключается в уменьшении объёма тканей, из которых состоит кожа. Часть клеток кожного покрова по тем или иным причинам разрушается и перестаёт выполнять свои привычные функции: защиты (водно-жировая «мантия» кожи), терморегуляции и дыхания (поры), участия в обменных процессах (синтез витамина D в эпидермисе), нейрорегуляции (рецепторы). В результате происходит сбой в кровоснабжении, иннервации, питании кожи, возникают очаги воспаления с нарушением трофики, меняется её структура: уменьшается количество коллагеновых и эластических волокон в соединительной ткани дермы, клеток базального слоя эпидермиса. Кожа обезвоживается. Всё это приводит к истончению её слоёв, уменьшению их объёмов, то есть к образованию очагов атрофии. Следует отметить, что в ряде случаев атрофия кожи может носить распространённый характер.
Классификация
В дерматологии существует много подходов к классификации атрофии кожи. На наш взгляд, наиболее рациональным является разделение патологии на врожденную и приобретенную:
• Врождённая атрофия кожи. Дисплазия эктодермы (источника эпителиальных клеток кожи), поражающая не только саму кожу, но и её придатки (волосы, сальные и потовые железы, иногда ногти, зубы).
• Атрофический невус – родимое пятно в форме ограниченной бляшки, локализующееся в эпидермисе и дерме, без заинтересованности подкожно-жировой клетчатки.
• Атрофическая аплазия – отсутствие кожного покрова на ограниченных участках волосистой части кожи головы.
• Гемиатрофия кожи лица – асимметричное истончение кожи, поражающее все слои дермы, с вовлечением в процесс подлежащей мышечной ткани.
• Приобретённая атрофия кожи. Следствие соматической патологии, воздействия физических или иных факторов.
• Первичная — возникает на фоне полного благополучия, этиология неясна.
• Инволютивная – морщины различной локализации.
• Вторичная – следствие воздействия на кожу радиации, рентгеновских, солнечных лучей; симптом хронических заболеваний.
Симптомы
Симптомы атрофии кожи любой этиологии и локализации идентичны: в очаге атрофии кожа истончённая, сухая, мягкая, безболезненная, без волос, сальных и потовых желёз, с просвечивающими сквозь неё сосудами. Она легко собирается в складку, словно папиросная бумага, при поглаживании напоминает мокрую замшу; отмечается дисхромия (от всех оттенков красного — до белесого). Возможно параллельное формирование участков уплотнения за счёт разрастания соединительной ткани, что увеличивает шансы перерождения атрофии кожи в рак.
Атрофия кожи многолика. В период полового созревания, беременности, ожирения формируются очаги полосовидной атрофии, преимущественно гормонального генеза с обменными нарушениями (синдром Иценко-Кушинга). Они располагаются на животе, молочных железах в виде полос розовато-белесого цвета, способны изъязвляться. Описана локализация очагов на спине — подобная атрофия спровоцирована подъёмом тяжестей. Пятнистая и белая атрофии кожи имеют сосудистый генез. Идиопатическая прогрессирующая атрофия кожи – иллюстрация боррелиоза. Червеобразную атрофию кожи наблюдают в пубертатном периоде. Очаги атрофии маленькие, симметричные, локализуются на щеках, имеют вкрапления в виде фолликулярных роговых пробок, воспаление (в отличие от угревой сыпи) отсутствует.
Атрофия кожи является симптомом многих заболеваний: пигментной ксеродермы, актинического кератоза (эластоза), красной волчанки, пиодермии, туберкулеза, сифилиса, порфириновой болезни, пойкилодермии, красного плоского лишая, прогрессирующей гемиатрофии лица, разноцветного лишая и многих других.
Лечение
Диагноз атрофии кожи не вызывает затруднений, в сложных случаях помогает гистологическое исследование. Атрофия кожи необратима, нарушает качество жизни. Показаны препараты, улучшающие трофику (ксантинола никотинат), функционирование нервной системы (В6+магний), витаминотерапия (А и D). Целесообразны углекислые ванны, парафиновые аппликации, натуральные кремы. При кортикостероидных атрофиях корректируют приём препаратов, вплоть до их полной отмены. Боррелиоз лечат антибиотиками, а эстетические проблемы решают с участием косметолога и пластического хирурга.
Диагностика
Профилактика заключается в лечении основной патологии. Кортикостероидная терапия должна проводиться вечером, когда пролиферация клеток кожи минимальна. Прогноз для жизни благоприятный. Показано регулярное наблюдение у врача-дерматолога с целью не пропустить возможную трансформацию атрофии кожи в рак.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Рубрика МКБ-10: L91.0
МКБ-10 / L00-L99 КЛАСС XII Болезни кожи и подкожной клетчатки / L80-L99 Другие болезни кожи и подкожной клетчатки / L91 Гипертрофические изменения кожи
Определение и общие сведения[править]
Келоид
Келоид — своеобразное плотное разрастание соединительной ткани, приобретающее вид опухолевого образования. Келоид можно рассматривать как форму дерматофибромы. Наблюдают преимущественно у женщин.
Этиология и патогенез[править]
Этиология и патогенез не ясны.
Различают истинный (спонтанный) келоид, развивающийся самопроизвольно, и ложный (рубцовый) келоид, возникающий на месте травмы или ожога. Истинный келоид часто возникает в местах незамеченных травм, разрешившихся пиококковых высыпаний и акне. У некоторых больных обнаруживают обменные и эндокринные нарушения, в частности снижение глюкокортикоидной активности коркового вещества надпочечников. Определённое значение в образовании келоида придают хроническим инфекциям (туберкулёз) и системным поражениям соединительной ткани. Важную роль играют повреждения кожи, особенно ожоги.
Mopфологическая картина истинных и ложных келоидов аналогична. В свежих келоидах — молодая соединительная ткань с большим количеством юных фибробластов, богатых протоплазмой, тучных клеток; окраска метахроматична вследствие обилия мукозной субстанции, повышено содержание гиалуроновой кислоты. Позднее количество клеток уменьшается, однако появляются плазматические клетки. В расположении их появляется значительная беспорядочность, клеточные тяжи как бы переплетаются между собой, появляются гиалиновые массы. Особенностью келоида является крайняя бедность сосудами и эластическими волокнами и наличие нервных окончаний.
Келоид следует отличать от гипертрофического рубца.
Гипертрофический рубец никогда не распространяется за пределы границ первичной раны, тогда как келоид прорастает в окружающие ткани и имеет характерные контуры. Келоид приподнят над кожей наподобие водяной капли, а гипертрофический рубец сливается с окружающими тканями. Различие между келоидом и гипертрофическим рубцом хорошо видно на поперечном разрезе. Келоид резко поднимается над здоровой кожей, образуя выпуклость, его поверхность, как правило, гладкая, в то время как поверхность гипертрофического рубца неровная, выступы чередуются на ней с атрофическими погружениями и впадинами. Келоид по сравнению с гипертрофическим рубцом не обладает тенденцией к спонтанному обратному развитию. Гипертрофический рубец со временем обычно рассасывается или уплощается, хотя иногда на это уходят месяцы и годы. Келоидный рубец быстро разрастается за пределы травмированного участка и далее остаётся без изменений.
Клинические проявления[править]
Истинный келоид в большинстве случаев — изолированное, одиночное опухолевидное образование розового цвета, плотной консистенции, возвышающееся до 0,5 см над уровнем кожи. Оно расположено чаще на груди, и от него отходят во все стороны отростки, похожие на клешни рака, на его поверхности нередко имеются и телеангиэктазии.
Келоид имеет обычно вначале небольшие размеры, затем, быстро разрастаясь, за относительно короткий срок увеличивается до определённых размеров и в таком виде остаётся без изменений долгие годы. Общее состояние больного не страдает. Келоид обычно безболезнен, лишь изредка он может быть причиной невралгических болей.
Ложный келоид может возникнуть на любом повреждённом участке кожи, в месте бывших рубцов, угрей, фурункулов, ожогов. Вначале образуется обычный рубец, который начинает разрастаться, постепенно возвышаясь над уровнем кожи на 0,5-1 см и превращаясь в ложный келоид, соответствующий форме предшествующего дефекта (линейная, продолговатая или округлая). Очень редко ложные келоиды захватывают неповреждённую кожу. Ложные келоиды имеют вначале красный или синюшный, затем белый цвет или цвет нормальной кожи. Иногда их может быть много, тогда в области суставов они вызывают образование контрактур. Рубцовые келоиды часто сопровождаются мучительным зудом.
Келоидный рубец: Диагностика[править]
Диагноз обычно не представляет затруднений, его ставят на основании клинической картины.
Дифференциальный диагноз[править]
Дифференциальный диагноз проводят с дерматофибромой, дерматофибросаркомой выбухающей, липомой, гипертрофическим рубцом.
Келоидный рубец: Лечение[править]
Во избежание образования рубцового келоида необходимо проводить активное лечение ран и воспалительных процессов на коже, в более ранние сроки производить кожную пластику при ожогах и применять давящие повязки на рубец. Некоторые авторы рекомендуют хирургическое иссечение келоида с последующим введением суспензии гидрокортизона. Медикаментозное лечение гипертрофических и келоидных рубцов одинаково: с интервалом 6 нед непосредственно в рубцовую ткань вводят триамцинолон (10 мг/мл). Альтернативный метод, с помощью которого можно добиться частичного сглаживания рубца, — ежедневная аппликация геля диметикона в течение 4-6 мес. При наличии контрактур от рубцового келоида значительную роль играет оперативное лечение, которое эффективно только после прекращения роста келоида. Оперативному вмешательству должно предшествовать консервативное лечение, что резко снижает опасность рецидивирования келоида.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
«Клиническая хирургия. В 3 т. Том 1 [Электронный ресурс] : национальное руководство / Под ред. В.С. Савельева, А.И. Кириенко. — М. : ГЭОТАР-Медиа, 2008. — (Серия «Национальные руководства»).» — https://www.rosmedlib.ru/book/ISBN9785970406748.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Гидрокортизон
- Метилпреднизолон
- Преднизолон
Источник

Содержание:
- Определение
- Причины
- Симптомы
- Классификация
- Диагностика
- Профилактика
Определение
Рубцы постакне — заметное и часто неустранимое напоминание об угрях, сопровождающее человека всю жизнь. После очистки акне на лице могут образоватся темные пятна или рубцы на лице. Это шрамы от угревой сыпи и постакне. Заболевание вызывает психологические травмы у больных, становится причиной непонимания родителей и детей, вызывает чувство неполноценности, беззащитности и приченяет душевные страдания.
Причины
Одним из возможных сценариев развития акне может стать прогрессирование воспаления, охватывающего сально-волосяной фолликул (СВФ) и окружающие его ткани с дальнейшим образованием перифолликулярного абсцесса. Если абсцесс локализуется поверхностно, включенные в него ядра, состоящие из роговых чешуек и кожного сала, созрев, прорываются на поверхность кожи самопроизвольно, а воспалительный процесс полностью инкапсулируется клетками эпидермиса и придаточных структур кожи. В этом случае заживление не занимает много времени (в среднем 7-10 дней) и заканчивается без образования рубца. Если же перифолликулярный абсцесс располагается глубоко в инфраинундибулюме, содержимое его не может прорваться на поверхность кожи, поэтому окружающие ткани стремятся локализовать абсцесс. Клинически это проявляется формированием различных воспалительных угревых высыпаний: папулопустул и/или узлов; при этом происходит формирование либо атрофических, чаще втянутых рубцов, либо, что наблюдается зчательно реже, патологически возвышающихся гипертрофических или келоидных рубцов.
Ситуация еще более усугубляется когда происходит разрыв кистозных элементов. В этом случае содержимое кист проникает в перифолликулярное пространство и вызывает мощный иммунный ответ в виде сильной воспалительной реакции, распространяющейся далеко за пределы окружающей СВФ ткани в подкожную клетчатку, которая ниже частично подвергается деструкции. В результате на месте разрешенной подкожной ткани обрезаются уже не отдельные рубцы, в большие по площади рубцовые изменения кожи.
Несмотря на прослеживающуюся закономерность формирования заметных рубцов в зависимости от тяжести воспалительных и невоспалительных угревых высыпаний, у многих пациентов с рубцами постакне их образование происходит на месте поверхностных мелких быстро разрешившихся папулопустул, а не глубоких длительно персистирующих угрей.
Пока нет однозначного ответа на вопрос, почему у одних пациентов на месте угревых высыпаний возникают заметные рубцы, а у других этого не происходит. Тем не менее в последнее время ряд исследователей предприняли попытку объяснить формирование заметных рубцов постакне генетически детерминированным характером воспалительной реакции в угревых высыпаниях.
Симптомы
Восприятие рубцов постакне, как и рубцов любой другой этиологии, во многом определяет степень их отличия от окружающей кожи, которая прежде всего выражается в изменении контура и цвета. Контурные изменения проявляются в том, что рубец возвышается над окружающей кожей (например, гипертрофический и келоидный рубцы) или, наоборот, становится втянутым, деформирующим (депрессированным). При этом изменение уровня всего на 1 мм. уже приведет к образованию тени и сделает заметным как возвышающийся, так и втянутый рубец. Скошенные же, пологие края позволяют свету пройти до основания рубца, не образуя тени, что делает его менее заметным. В связи с этим методы коррекции втянутых и возвышающихся рубцов направлены именно на то, чтобы рубцы располагались на одном уровне с окружающей кожей.
Другой важный параметр рубца, отличающий его от окружающей кожи, — цвет. Рубец может иметь телесный, красный, белый, синий, коричневый цвет, а иногда бывает пестрым. Как и другие характеристики рубца (консистенция и длительность существования), цвет помогает оценить его зрелость. Зрелые рубцы имеют телесный цвет, который может быть несколько светлее или темнее, чем окружающая кожа, но никогда не бывает красным. Незрелые рубцы, наоборот, имеют насыщенно-красный цвет.
Наконец, при оценке рубца следует учитывать его локализацию, размер и качество краев. Если рубец пересекает косметические зоны или если его длина составляет более 1 см., а края искажены, он сразу становится заметным.
Классификация
 Рубцы постакне доставляют много затруднений как пациентам, так и дерматокосметологам. Такая ситуация во многом обусловлена отсутствием стандартов лечения постакне. Это в свою очередь связано с разными представлениями о характере рубцов постакне, диапазон клинических проявлений которых широк: от глубоких и втянутых до крупных, заметно возвышающихся над поверхностью кожи гипертрофических и келоидных рубцов.
Рубцы постакне доставляют много затруднений как пациентам, так и дерматокосметологам. Такая ситуация во многом обусловлена отсутствием стандартов лечения постакне. Это в свою очередь связано с разными представлениями о характере рубцов постакне, диапазон клинических проявлений которых широк: от глубоких и втянутых до крупных, заметно возвышающихся над поверхностью кожи гипертрофических и келоидных рубцов.
В большинстве обзорных исследований авторы отмечают преобладание именно атрофических рубцов, которые описывают по-разному: узкие — широкие, глубокие — поверхностные, сколотые, ямкообразные, волнистые, кратерообразные, блюдцеобразные, диффузно втянутые: это, естественно, создает сложности в интерпретации рубцов и затрудняет их сравнение.
Разнообразие рубцов постакне проявляется широким диапазоном не только клинических, но и морфологических особенностей, которые важно учитывать при планировании терапии. Гистологическая оценка сама по себе связана с повреждением кожи, заканчивающимся формированием рубца, поэтому на практике используют в основное именно нетравматичные клинические подходы к определению типов рубцов постакне.
В этом плане интерес заслуживает классификация С. I. Jacob, в которой на основании оценки ширины, глубины и трехмерной архитектоники из общего числа разнообразных атрофических втянутых рубцов постакне автор выделил рубцы трех основных типов: сколотые, волнистые и коробчатые. Естественно, что в пределах каждого из указанных типов существуют подтипы с небольшими специфическими различиями, но при классифицировании обнаруживают больше общих признаков, позволяющих отнести их к одному из трех типов рубцов постакне.
Сколотые рубцы (icepick scars). Узкие (менее 2 мм.) с зазубренными и крутыми краями, напоминающими следы от ледоруба, эпителиальные тракты, уходящие в глубину дермы, иногда вплоть до подкожной клетчатки. Как правило, сколотые рубцы локализуются на щеках. Иногда их диаметр больше их глубины, и тогда рубец приобретает вид конуса (V-образная форма), основание которого находится на поверхности, а вершина — в глубине дермы, где она тесно примыкает к подлежащей подкожной клетчатке.
При выборе методов лечения следует учитывать, что дно сколотого рубца нередко располагается гораздо глубже безопасного уровня, которого можно достичь абразивными методами, не причиняя вреда.
Волнистые рубцы (rolling scars). Представляющие собой поверхностные или глубокие дефекты диаметром более 4-5 мм., имеющие пологие края, сливающиеся со здоровой кожей, волнистые рубцы отличаются наличием мощных фиброзных пучков, надежно прикрепляющих рубец к подкожной клетчатке. Это приводит к деформированию поверхности рубца и придает ему форму холмов или волн (М-образная форма). Несмотря на то что волнистые рубцы в целом располагаются сравнительно неглубоко, тесная привязка их дна к подкожной клетчатке затрудняет элевацию.
Коробчатые рубцы (boxcar scars). Эти втянутые U-образной формы рубцы напоминают рубцы от оспы. Визуально такие рубцы имеют относительно более широкий диаметр на поверхности, чем сколотые рубцы, и не сужаются в основании. Коробчатые рубцы могут быть мелкими (0,1-0,5 мм.) или глубокими (более 0,5 мм.), их диаметр составляет от 1,5 до 4,0 мм., а мелкие коробчатые рубцы располагаются в основном в пределах слоев дермы, досягаемых для безопасного проведения абразии (например, лазерной шлифовки). В то же время глубокие коробчатые рубцы нередко простираются до уровня, повреждение которого чревато непоправимыми последствиями с образованием неустранимых грубых послеоперационных рубцов.
Классификация рубцов постакне по степени тяжести. Несмотря на то что разделение разнообразных рубцов постакне на три основные группы, безусловно, значительно упрощает диагностику и позволяет избегать путаницы в терминах, однако такая классификация носит только описательный характер и касается только втянутых рубцов. В ней не рассматриваются ни количественные, ни качественные параметры рубцов и не упоминается о других типах рубцов постакне: гипертрофических и келоидных рубцах, также периодически отмечающихся у больных с акне. И наконец, в этой классификации не учтена одна из важнейших проблем — психологический и эстетический дискомфорт, испытываемый пациентами с рубцами постакне.
G. J. Goodman и J. A. Baron (2006) учли эти важные моменты при разработке общей качественной системы оценки рубцов постакне. Авторы предложили расценивать рубцы постакне не только как обычное последствие угрей, а как самостоятельное заболевание. Учитывая, что под термином «болезнь» понимают любое патологическое состояние организма или психики, вызывающее дискомфорт, дисфункцию или тяжелое недомогание у чело у человека или у окружающих его людей, такая оценка рубцов постакне, нередко обусловливающих существенный дискомфорт и негативно влияющих на качество жизни людей, на наш взгляд, вполне правомочна.
Цель качественной классификации рубцов постакне — оценка степени их тяжести и влияния на состояние пациента, позволяющих выбрать соответствующий метод лечения. Согласно классификации G. J. Goodman и J. А. Baron (2006) на основании клинико-морфологических проявлений и распространенности различают 4 степени тяжести рубцов постакне.
Рубцы постакне I степени тяжести. Пятнистые элементы без изменения контура, заметные на расстоянии благодаря своему цвету: красному (эритематозные), белому (гипопигментированные) или различным оттенкам коричневого вплоть до черного цвета (гиперпигментированные).
Эритематозные пятнистые элементы свидетельствуют о процессе воспаления или, наоборот, заживления эпидермиса и поверхностны слоев дермы. Как правило, эритема характерна для сравнительно свежих (до 1 года) рубцов.
Гиперпигментированные пятнистые элементы характерны для пациентов со смуглой кожей и проставляют главным образом поствоспалительную реакцию, которая постепенно, на протяжении 5- 18 мес., исчезает, если пациенте применяют фотозащитные средства и избегают длительного пребывание на солнце.
Гипопигментированные пятнистые элементы представляют собой истинные рубцы или поствоспальную лейкодерму.
Рубцы постакне II степени тяжести. Поверхностные атрофические или гипертрофические рубцы далеко не всегда заметны на растоянии 50 см. и легко маскируются косметическими средствами, обычной щетинной на бороде у мужчин или волосами на теле. Как правило, к ним относят поверхностные волнистые или слегка втянутые атрофические рубцы. Эта группа, вероятно, представляет наибольший риск для врачей, не имеющих необходимой квалификации и оборудования и пытающихся применить слишком травматичные методы лечения в отношении этих в общем-то малозаметных рубцов, что может привести к печальным последствиям, в том числе к появлению обезображивающих рубцов.
Рубцы постакне III степени тяжести. Умеренно выраженные атрофические или гипертрофические рубцы заметны на расстоянии 50 см. и более, плохо маскируются косметическими средствами, щетиной на бороде у мужчин или волосами на теле. Тем не менее при растяжении пальцами (в случае атрофии) такие рубцы способны разглаживаться. Обычно к таким рубцам относят волнистые и поверхностные коробчатые атрофические рубцы, а также слегка или умеренно выраженные гипертрофические и папулезные рубцы.
Рубцы постакне IV степени тяжести. Тяжелые атрофические или гипертрофические рубцы обезображивают лицо и заметны на расстоянии более 50 см.. Их невозможно замаскировать ничем; они не эластичны и не разглаживаются при растяжении. Примерами таких рубцов могут быть глубокие коробчатые и сколотые рубцы, а также резко возвышающиеся гипертрофические и келоидные рубцы.
Диагностика
Диагностика рубцов постакне основывается на анамнезе и медицинском осмотре. Поражения чаще всего развиваются в районах с наибольшей концентрацией сальных желез, в том числе на лице, шеи, груди, плечах и спине.
Отмечается наличие ссадин, поствоспалительной гиперпигментации, шрамов. Зачастую дополнительных методов не требуется.
Важным фактором в диагностике выступает обязательность самого внимательного подхода к этим больным. Рациональное лечение основывается на правильной клинической оценке. Порядок обследования больных с рубцами постакне
Анамнез |
лечения;
|
Клинико-морфологическое исследование | Элементы на коже — воспалительные, невоспалительные; локализация поражений; распространенность элементов; осложненные формы. |
Общий соматический фон | Фокальные инфекции, снижающие иммунитет; нарушение функции печени, ЖКГ, экскреторных систем. |
Оценка психосоциального статуса | Беспокойство, депрссея и асоциальная дезадаптапия, акнефобия, невротические экскориации, трудности общения на работе, в школе. |
Консультации специалистов |
|
Лабораторно-диагностическое обследование |
(тестостерон, ДЭАС, ЛГ, ФСГ);
|
Профилактика
При планировании лечения пациентов с рубцами постакне следует учитывать, что ни один из современных методов лечения не способен полностью устранить рубцы, а может лишь уменьшить их проявления, что положительно отразится на внешнем виде пациента. Каждый из методов лечения имеет свои преимущества и недостатки, но часто наиболее высоких результатов достигают при применении последовательно комбинаций методов, что, естественно, занимает достаточно много времени. Необходимо помнить, что ни один инвазивный метод коррекции рубцов постакне нельзя применять при наличии активных воспалительных угревых высыпаний. Лечение изотретиноином (роаккутан) должно быть прекращено как минимум за 6 мес. до выполнения процедур, связанных с травматизацией кожи. Для достижения оптимальных результатов могут потребоваться ревизия и повторные процедуры.
Выбор метода коррекции истинных рубцов постакне осуществляют с учетом таких параметров, как контур, цвет, тип, размер, локализация, время выполнения предыдущих процедур, а в случае гипертрофических и келоидных рубцов обращают внимание еще и на расположение и толщину рубца, а также на состояние окружающей кожи. Не менее важными являются и другие факторы: тяжесть предшествующих угревых высыпаний, реальные возможности метода и ожидания пациента, побочные эффекты, а также стоимость лечения. При этом еще раз подчеркнем, что реальная цель любого вмешательства улутчшить внешний вид, а не бесследно устранить рубец.
Один из важнейших параметров, определяющих характер рубца, — это его контур, и потому подход к лечению рубцов без контурных изменений совершенно иной, чем при рубцах, имеющих такие изменения, т. е. возвышающихся и втянутых. В свою очередь методы лечения последних также различаются: если при возвышающихся рубцах они направлены на их уплощение, то при втянутых рубцах, наоборот, — на их элевацию. Большинство методов, рекомендуемых при возвышающихся рубцах (наружные средства и/или давящие повязки, инъекционные кортикостероиды — КС, цитостатики, лучевая терапия и т. д.), дает выраженный в той или иной мере антипролиферативный эффект. Тактика лечения при втянутых рубцах иная и во многом зависит от эластичности их основания. Для эластичных рубцов часто применяют наполнители (филлеры) либо, если рубцы поверхностные, аблятивные методы (механическая дермабразия, средний или глубокий химический пилинг или лазерная шлифовка). В то же время на неэластичные рубцы можно эффективно воздействовать только хирургическими методами с использованием скальпеля, перфоратора (панча) или специальной трехгранной иглы.
Второй по значению показатель, влияющий на выбор метода терапии, — цвет рубца, свидетельствующий о его зрелости. Так, незрелые красные рубцы, особенно на начальных этапах развития, хорошо поддаются консервативным методам лечения, в частности фототерапии. Это объясняется наличием в незрелом рубце большого количества кровеносных сосудов (неоваскуляризация), когда содержащийся в них гемоглобин выполняет роль хромофора, способного активно поглощать энергию света.
Большинство незрелых красных рубцов полностью формируется и постигает стадии зрелости в срок от 6 до 12 мес. С этого времени по мере изменения цвета рубца с красного на телесный консервативные методы лечения отходят на второй план, а на первый план выступают различные хирургические вмешательства. В некоторых случаях альтернативой хирургическому вмешательству при зрелых гипопигментированных рубцах может быть микропигментация (татуаж), а при гиперпигментированных рубцах — камуфлирование косметическими средствами или наружными препаратами с отбеливающим эффектом.
Наконец, еще один параметр, который необходимо учитывать при выборе метода лечения, это тип кожи пациента. Его значение особенно актуально у людей с III- VI фототипом кожи, так как методы лечения или коррекции в этом случае несколько иные, чем у пациентов с I и II фототипами.
Таким образом, только точная оценка всех клинических проявлений рубца(ов), как и в целом общего состояния пациента, может помочь правильно выбрать тактику лечения, тем более что уже сегодня практически при любом из рубцов постакне существует как минимум несколько альтернативных методов лечения и/или коррекции.
Рубцы постакне в МКБ классификации:
—
R20-R23 Симптомы и признаки, относящиеся к коже и подкожной клетчатке
- R23.4 Изменения структуры кожи
- R23.8 Другие и неуточненные кожные изменения
Gregory:27.06.2014
Здравствуйте !!! Спасибо большое за ответ!! У меня еще появился вопрос!! Можно ли принимать разные лекарства, ну например финастерид и дутастерид, предназначенные для подавления разных типа 5 альфы-редуктозы, вместе?? И еще, эти лекарства рассчитаны именно для ингибации 5 альфа редуктозы или для лечения других болезней? А если и так, то возникнут побочные эффекты или нет ??? Спасибо Большое!!!
Лечение подбирается индивидуально лечащим врачом исходя от тяжести заболевания. При приеме медикаментов возможно возникновение побочных явлений разного рода.
![]()
Источник
