Атрезия слуховых проходов код мкб 10
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
Названия
Название: Атрезия слухового прохода.

Атрезия слухового прохода
Описание
Атрезия слухового прохода. Врожденная либо приобретенная облитерация костно — хрящевого канала, соединяющего ушную раковину со средним ухом. Заращение слухового хода сопровождается снижением остроты слуха вплоть до глухоты. Врожденные атрезии часто сочетаются с микротией и другими аномалиями развития. Диагностика включает осмотр отоларинголога с отоскопией, проведение аудиометрии и компьютерной томографии височной кости. При костных заращениях выполняют рентгенографию черепа. Лечение патологии – хирургическое. Во время операции формируют искусственный канал при помощи кожных и хрящевых лоскутов; при необходимости выполняют тимпанопластику. Аномалии ушной раковины требуют пластической реконструктивной операции.
Дополнительные факты
Термин «атрезия» подразумевает полное отсутствие естественных каналов и отверстий в организме. Заращение слухового прохода — редкое заболевание, которое может сочетаться с патологией среднего и внутреннего уха, недоразвитием ушных раковин. Врожденная аномалия встречается в отоларингологии чаще приобретенной и составляет 1 случай на 10 тыс. Новорожденных. Соотношение мальчиков и девочек с данной болезнью 1,5:1. Одностороннее поражение возникает в 3 раза чаще, чем двустороннее. Атрезия слухового прохода в 11-17% случаев сочетается с сенсоневральной тугоухостью (затруднением звуковосприятия).
Причины
Причины, вызывающие развитие атрезии слухового канала, делятся на две большие группы:
• Врожденные. Данная патология связана с внутриутробным нарушением закладки 1 и 2 жаберной дуги. Развитие аномалии у новорожденных сопряжено с инфекциями, перенесенными беременной (краснуха, цитомегаловирус, грипп, ветряная оспа), с приемом ею лекарственных препаратов, обладающих тератогенным эффектом, воздействием радиоактивного излучения. В группе риска находятся дети матерей, страдающих алкогольной, наркотической, табачной зависимостью. Чем старше возраст роженицы (после 40 лет), тем выше вероятность развития атрезии наружного слухового канала. Часто аномалия сопровождается двусторонним поражением и сочетается с дефектом ушной раковины (микротией).
• Приобретенные. Ожоги, ранения, ушибы и переломы височной кости часто приводят к формированию костной атрезии. Хрящевое заращение формируется при рецидивирующих гнойных отитах и других воспалительных заболеваниях.
Классификация
Современное сообщество оперирующих отоларингологов использует классификацию немецкого врача Г. Шухнехта. Данное разделение отражает корреляцию патологических изменений слухового прохода и выраженность снижения слуха. Классификация выделяет четыре основных типа атрезий:
• Тип «A». Облитерация хрящевого отдела наружного канала. Отмечается снижение слуха 1 степени.
• Тип «B». Заращение возникает в хрящевом и костном отделах. Снижение звуковосприятия доходит до 2-3 степени.
• Тип «C». Полная атрезия канала, которая часто сопровождается гипоплазией барабанной перепонки.
• Тип «D». Полное заращение с аномалией структур внутреннего уха (улитки, косточек), патологией лицевого нерва. При данных изменениях не проводят хирургическую коррекцию, нарушение звуковосприятия носит необратимый характер.
Симптомы
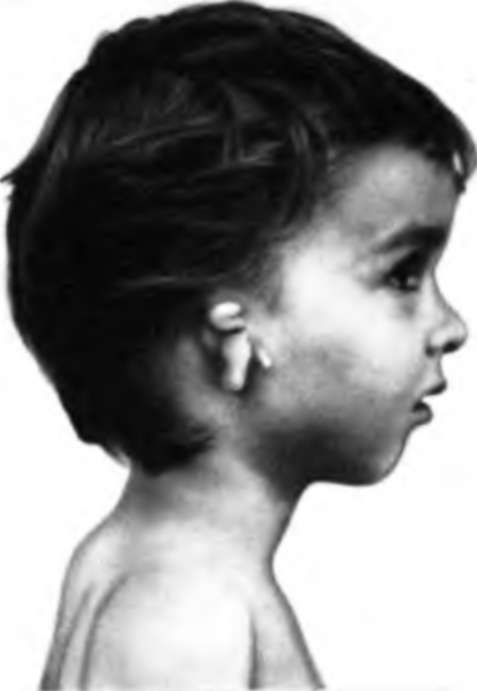
Симптомы врожденной атрезии можно заметить в первые часы жизни новорожденного. Они проявляются изменением формы ушной раковины (микротией), сужением слухового канала. При проведении аудиограммы отмечается одностороннее или двустороннее снижение слуха. Врожденные аномалии часто сочетаются с парезом лицевого нерва, асимметричностью лица, пороками развития других систем и органов (врожденные пороки сердца, ретинопатии). При поздней диагностики возможны задержка развития речи, формирования воображения, памяти и мышления.
Диагностика
Для постановки диагноза, точного определения формы и вида атрезии, определения показаний и объема оперативного вмешательства необходимо провести комплексную диагностику органов слуха. С целью выявления врожденных аномалий развития у плода женщинам выполняют скрининговое ультразвуковое исследование на 20, 31-32 неделях беременности. Диагностика разных форм атрезии проходит по нескольким направлениям:
• Осмотр отоларинголога с проведением отоскопии. Отоларинголог проводит оценку проходимости наружного слухового канала, внешнего вида барабанной перепонки.
• Аудиометрия. Специалист определяет остроту слуха, чувствительность слухового аппарата к звуковым волнам разной частоты.
• КТ височной кости. Помогает определить причину облитерации, наличие гнойного содержимого, а также развитие осложнений. Применяется для уточнения диагноза и определения объема операции.
• Рентгенография черепа в 2. Х проекциях (прямой и боковой). Методика применяется при костных заращениях слухового прохода. С помощью рентгенограммы можно определить масштаб поражения, наличие жидкости (гной, кровь) в среднем ухе.
Дифференциальная диагностика
Дифференциальную диагностику атрезий слухового прохода следует проводить с новообразованиями наружного уха. В данном случае анамнез заболевания и дополнительные методы исследования (компьютерная томография, отоскопия) помогут определить локализацию опухоли, закрывающей просвет канала. Постановка диагноза осуществляется после консультации терапевта или педиатра, сурдолога, в некоторых случаях генетика.
Лечение
Основной метод лечения атрезий — хирургический. Только на начальной стадии приобретенной формы заболевания прибегают к механическому расширению слухового прохода. После постановки диагноза специалист решает вопрос о возможности операции и выборе техники. Целью вмешательства является восстановление просвета слухового канала для обеспечения нормального звукопроведения и звуковосприятия. Исправление врожденных аномалий состоит из нескольких этапов. Вначале выполняют временное слухопротезирование. Для этого осуществляют индивидуальный подбор, настройку слухового аппаратов и психологическую помощь в социальной адаптации ребенка. При целостности барабанной перепонки и внутреннего уха (слуховых косточек, улитки) переходят к хирургическому лечению.
Вначале операции выполняют иссечение патологических мембран и рубцов. Затем приступают к созданию искусственного хода, стенки которого покрывают кожным лоскутом или фрагментами хряща, взятого из рудиментарной ушной раковины. При необходимости проводят тимпанопластику, формируя новую барабанную перепонку из фасции височной мышцы. В связи с тем, что атрезия часто сочетается с аномалией развития ушной раковины, помимо реконструктивной операции на слуховом проходе, проводят пластику ушной раковины с формированием хрящевой ткани.
Любое вмешательство сопровождается назначением антибактериальной, обезболивающей и противовоспалительной терапии. После операции ребенку рекомендовано наблюдение сурдолога, невролога и логопеда. Профилактические осмотры отоларинголога следует проходить не реже 1 раза в 2-3 месяца. Для адаптации в обществе рекомендованы занятия с психологом.
Прогноз
Исход атрезии слухового прохода зависит от вида заращения (врожденное и приобретенное, полное и неполное), тяжести процесса. При врожденной аномалии прогноз в большинстве случаев неутешительный, т. Патология чаще всего сопровождается поражением внутреннего уха и лицевого нерва. Хирургическим путем не всегда можно полностью вернуть слух пациенту. При патологии наружных отделов специалистам удается добиться положительных результатов в 70-75% случаев. Хирургия приобретенных атрезий часто дает положительные результаты и приводит к повышению слуха и улучшению качества жизни.
Источник
Все материалы
Клинические протоколы МЗ РК
ҚР ДСӘДМ клиникалық хаттамалар
Клинические рекомендации МЗ РФ
Клинические протоколы МЗ РБ
Международные клинические руководства
Обзорные статьи по заболеваниям
- Ещё
Клинические протоколы МЗ РК — 2020
Клинические протоколы МЗ РК — 2019
Клинические протоколы МЗ РК — 2018
Клинические протоколы МЗ РК — 2017
ҚР ДСӘДМ клиникалық хаттамалар — 2017
Клинические протоколы МЗ РК — 2016
Клинические протоколы МЗ РК — 2015
Клинические протоколы МЗ РК — 2014
ҚР ДСӘДМ клиникалық хаттамалар — 2014
Клинические протоколы МЗ РК — 2013
Архив — Клинические протоколы МЗ РК — 2012 (Приказы №883, №165)
Архив — Клинические протоколы МЗ РК (Протокол №8 от 17.04.2012 г., Экспертный совет МЗ РК)
Архив — Клинические протоколы МЗ РК — 2010 (Приказ №239)
Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Архив — Аурулардың диагностикасы және емдеу хаттамалары (Приказ №764, 2007, №165, 2012)
Архив — Протоколы диагностики и лечения Министерства здравоохранения Республики Казахстан (2006, устар.)
Клинические протоколы (Беларусь)
Клинические рекомендации РФ (Россия) 2013-2017
Клинические рекомендации РФ (Россия) 2018-2020
Международные клинические руководства для использования в РК
Источник
Все материалы
Клинические протоколы МЗ РК
ҚР ДСӘДМ клиникалық хаттамалар
Клинические рекомендации МЗ РФ
Клинические протоколы МЗ РБ
Международные клинические руководства
Обзорные статьи по заболеваниям
- Ещё
Клинические протоколы МЗ РК — 2020
Клинические протоколы МЗ РК — 2019
Клинические протоколы МЗ РК — 2018
Клинические протоколы МЗ РК — 2017
ҚР ДСӘДМ клиникалық хаттамалар — 2017
Клинические протоколы МЗ РК — 2016
Клинические протоколы МЗ РК — 2015
Клинические протоколы МЗ РК — 2014
ҚР ДСӘДМ клиникалық хаттамалар — 2014
Клинические протоколы МЗ РК — 2013
Архив — Клинические протоколы МЗ РК — 2012 (Приказы №883, №165)
Архив — Клинические протоколы МЗ РК (Протокол №8 от 17.04.2012 г., Экспертный совет МЗ РК)
Архив — Клинические протоколы МЗ РК — 2010 (Приказ №239)
Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Архив — Аурулардың диагностикасы және емдеу хаттамалары (Приказ №764, 2007, №165, 2012)
Архив — Протоколы диагностики и лечения Министерства здравоохранения Республики Казахстан (2006, устар.)
Клинические протоколы (Беларусь)
Клинические рекомендации РФ (Россия) 2013-2017
Клинические рекомендации РФ (Россия) 2018-2020
Международные клинические руководства для использования в РК
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Q30,0 Атрезия хоан.
Атрезия хоан
Описание
Атрезия хоан. Нарушение проходимости полости носа, связанное с ее полным или частичным заращением соединительной, хрящевой или костной тканью. Атрезия хоан может быть врожденным пороком или приобретенным состоянием вследствие травм и воспалительных заболеваний полости носа. Ведущим признаком заболевания является нарушение носового дыхания различной степени выраженности. Диагностика атрезии хоан включает осмотр отоларинголога, риноскопию, катетеризацию носовой полости и рентгенконтрастное исследование. Лечение атрезии хоан возможно только хирургическим способом. Операция заключается в удалении избытка костной или перепончатой ткани с формированием хоанического отверстия и восстановлением естественной циркуляции воздуха в полости носа.
Дополнительные факты
Хоаны или внутренние ноздри представляют собой отверстия задней стенки носовой полости, через которые она сообщается с глоткой. Именно через хоаны вдыхаемый носом воздух попадает в верхние дыхательные пути. Закрытие хоанальных отверстий при атрезии хоан особенно тяжело переносится грудными детьми, поскольку носовое дыхание является у них преобладающим.
Врожденная атрезия хоан достаточно редкая аномалия внутриутробного развития. В 90% случаев она связана с заращением полости носа костной тканью и в 10% случаев с образованием соединительнотканной мембраны. Толщина атрезии может колебаться от миллиметра до 1-1,5 тд Врожденная атрезия хоан, как правило, диагностируется в период новорожденности или в раннем детском возрасте. Во многих случаях она сочетается с другими пороками развития: искривлением носовой перегородки, готическим небом, врожденной коломбой радужки, удвоением козелка уха, «заячей губой» или «волчьей пастью». Приобретенная атрезия хоан может развиться в любом возрасте и имеет посттравматический или поствоспалительный характер.
Причины
Врожденная атрезия хоан связана с нарушением эмбрионального развития в первые месяцы беременности. Она развивается в результате задержки или прерывания процесса отделения носовой полости от глотки. Первоначально разделение носа и глотки происходит образующейся между ними мезенхимальной мембраной, которая в последующем рассасывается, оставляя после себя отверстия — носовые хоаны. Сохранение мембраны или ее замещение костной тканью приводит к возникновению атрезии хоан.
К причинам, способным вызвать внутриутробное формирование атрезии хоан, в отоларингологии относят хронические заболевания матери (хронический пиелонефрит, бронхит, сахарный диабет и пр. ), перенесенные ею в период беременности инфекции (корь, краснуха, грипп, хламидиоз, токсоплазмоз, микоплазмоз), прием медикаментов с эмбриотоксическим действием (барбитураты, антибиотики ), воздействие ионизирующего излучения и других тератогенных факторов. Также прослеживается генетическая предрасположенность к возникновению атрезии хоан.
Приобретенная атрезия хоан чаще всего наблюдается после серьезных травм и ожогов носа. Она обусловлена развитием в процессе заживления тканей полости носа соединительнотканных рубцов. В некоторых случаях атрезия хоан развивается в результате рубцевания после перенесенного гнойно-воспалительного процесса в полости носа. Она может возникнуть вследствие сифилиса, дифтерии, скарлатины, кори, системной красной волчанки.
Классификация
По распространенности заращения на одну или обе половины носа различают одно- и двустороннюю атрезию хоан. Если сращения полностью перекрывают полость носа, то говорят о полной атрезии хоан. Если же существующая перегородка имеет отверстия или неполностью перегораживает носовую полость, то атрезию хоан классифицируют как частичную. В зависимости от характера ткани, из которой сформировано заращение хоанического отверстия, выделяют костную, перепончатую и смешанную (костно-перепончатую) атрезию хоан. Последняя имеет вид костного кольца с перепонкой внутри. В отдельных случаях костная атрезия имеет островки хрящевой ткани.
Симптомы
Наиболее опасна полная врожденная атрезия хоан. Новорожденный ребенок дышит исключительно носом. Поэтому при полной атрезии хоан крик является единственным способом, при котором воздух попадает в дыхательные пути ребенка. В результате у новорожденного быстро развивается гипоксия и дыхательная недостаточность, может наступить асфиксия, приводящая к летальному исходу.
Клиника частичной врожденной атрезии хоан зависит от степени их заращения и более выражена при двустороннем характере облитерации. В таких случаях атрезия хоан может приводить к хронической гипоксии, следствием которой является неправильное формирование лицевого скелета, нарушение роста зубов, отставание ребенка в психическом развитии. Нарушенное носовое дыхание может вызывать у новорожденного затруднения при сосании, спровоцировать отказ ребенка от груди и недоедание с развитием гипотрофии.
У взрослых чаще всего наблюдается односторонняя атрезия хоан. Основными жалобами при этом являются: снижение обоняния, нарушение носового дыхания в одной из половин носа и периодическое отделение из нее обильного количества мутной и густой слизи. Скопление слизи происходит из-за непроходимости хоанического отверстия в пораженной половине носа. Слизь собирается в самой глубине у задней стенки носа и образует большой комок. Ее непроизвольное излитие происходит при наклоне головы пациента. Двусторонняя атрезия хоан сопровождается появлением гнусавости голоса.
Диагностика
Полная врожденная атрезия хоан диагностируется сразу же после рождения ребенка. Частичная атрезия в зависимости от выраженности нарушений дыхания может быть обнаружена в более позднем возрасте. Подозрение на наличие атрезии является показанием к незамедлительному осмотру ребенка отоларингологом. Основным методом, подтверждающим диагноз атрезии хоан, является зондирование носовой полости. При проведении исследования введенный в нос зонд не проходит в глотку, а упирается в плотное образование, перекрывающее заднюю стенку носовой полости.
В диагностике атрезии хоан также применяют контрастное рентгенологическое исследование. Оно заключается в выполнении рентгенографии черепа в боковой проекции после введения в полость носа рентгенконтрастного раствора. Скопление контраста в носовой полости и отсутствие его прохождения в носоглотку подтверждает диагноз атрезии хоан. При частичной атрезии на рентгенограмме можно наблюдать частичное прохождение контраста в глотку в виде узких полос.
При проведении риноскопии у пациентов с атрезией хоан выявляется сухость и атрофические изменения слизистой носа. В некоторых случаях обнаруживается недоразвитие или атрофия носовых раковин, укорочение нижней носовой раковины, отсутствие ее заднего конца и увеличение переднего. Перегородка носа при односторонней атрезии хоан отклонена в сторону атрезии, при двусторонней — находится по середине.
Дифференциальная диагностика
Дифференциальный диагноз атрезии хоан необходимо проводить с инородным телом носа, травматическим повреждением носовых ходов, доброкачественными опухолями полости носа, большим разрастанием аденоидов, хоанальным полипом.
Лечение
Устранение атрезии хоан проводится хирургическим путем. Полная врожденная атрезия хоан с угрозой асфиксии является показанием к срочному проведению вмешательства. Временной мерой в таких случаях может быть троакарный прокол в месте заращения хоаны и введение в полученное отверстие катетера, через который осуществляется носовое дыхание. При частичной атрезии хоан, не сопровождающейся выраженными дыхательными нарушениями, операция может быть отложена до более старшего возраста и обычно проводится в дошкольном периоде.
Коррекция атрезии хоан заключается в удалении тканей, препятствующих сообщению носовой полости с глоткой, и восстановлению естественной проходимости воздухоносных путей. Операция может быть проведена доступом через нос (трансназально) или через разрез в небе (транспалатально). Первый доступ более прост, однако он имеет больший риск послеоперационного закрытия носовых ходов. Костную атрезию хоан большой толщины вначале просверливают, а затем расширяют отверстие долотом, костными щипцами или пилой. Перепончатую атрезию хоан иссекают. Для сохранения сформированного отверстия в него вводят дренажную трубку, изъятие которой возможно не ранее, чем через 3 недели после операции. При образовании спаек в послеоперационном периоде производят их рассечение и на несколько дней вводят в полость носа специальную пластину, препятствующую их повторному возникновению.
К сожалению, оперативное вмешательство при атрезии хоан зачастую приводит к рецидиву заболевания за счет послеоперационных рубцовых изменений, а повторные хирургические операции лишь усугубляют атрезию. Для предупреждения послеоперационного рубцевания после иссечения излишних тканей на раневую поверхность накладывают тонкий лоскут на ножке, который берут с кожи лица. Лоскут подшивают специальными швами, которые удерживают его на поверхности раневого дефекта и при этом не сдавливают края.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
