Асфиксия аспирационный синдром неотложная помощь
- 26 Июня, 2018
- Педиатрия
- Галина Чебыкина
Появление на свет малыша — долгожданное событие. Родители и медицинские работники вместе радуются, когда рождается здоровый малыш. Но, бывают случаи, когда приходится разделять и тревоги, опасение за жизнь малыша. Самое распространенное перинатальное осложнение — асфиксия младенца. Что это такое, как бороться с недугом? Сегодня мы рассмотрим причины асфиксии новорожденного, клиническую оценку, неотложную помощь, которая потребуется малышу.
Что такое асфиксия новорожденного?
Само слово «Асфиксия» пришло к нам из Греции, в дословном переводе звучит как «отсутствие пульса». С медицинской точки зрения асфиксия — это ослабление или полное отсутствие дыхания при сохранении сердечной деятельности.
Осложнение встречается примерно в 5-8 % случаев у новорожденных. Среди всех перинатальных патологий асфиксия, как мы уже знаем, самая распространенная, и ее доля составляет от 21 % до 45 % по структуре.
Практически во всех случаях асфиксия появляется у новорожденных при гипоксии плода, то есть недостаточном поступлении кислорода малышу во время его нахождения еще в животике у мамы. В современности асфиксию называют депрессией плода. Данный термин внесла в обращение и впервые применила ВОЗ — Всемирная организация здравоохранения.
Необходимость реанимации
Суть патологии состоит в том, что в организм малыша полностью прекращает поступать кислород, или поступает в слишком малых количествах. В наше время всем необходимым для устранения осложнения оснащены все клиники, и неотложная помощь при асфиксии новорожденных производится незамедлительно, врачи стараются как можно скорее восстановить дыхание маленького пациента. Если симптомы не прекращаются в ближайшее время, в крови малыша начинают скапливаться вредные вещества — результат обмена веществ. В результате происходит нарушение окислительных и восстановительных процессов, что неизбежно ведет к ацидозу, при нем ткани всех систем и органов просто прекращают усваивать кислород. Именно поэтому реанимация при асфиксии новорожденного необходима в самые короткие сроки.
Как проявляется асфиксия у новорожденных?
Как правило, основной признак патологии — расстройство или отсутствие дыхания. Это влияет на ослабевание кровообращения и сердечного ритма. Кожные покровы малыша могут стать бледными или синими, особенно четко это проявляется в области глаз и рта. Рефлексы и нервно-мышечная проводимость ослабевают.
Асфиксия выявляется на первой или пятой минуте с момента рождения малыша. Для установления степени сложности используется шкала Апгар, о ней мы поговорим более подробно.
Шкала Апгар
Именно по ней определяют степень состояния здоровья малыша, в том числе и наличие асфиксии, ее степень. Оценку врачи начинают производить сразу же после рождения младенца, на первой минуте его жизни. Основными критериями при диагностике выступают частота сердечного ритма, мышечный тонус, дыхание, окраска кожных покровов и рефлекторная возбудимость. Каждый критерий оценивается от нуля до двух баллов, после диагностики результаты суммируются.
Здоровые детки, это те, что набрали от восьми до десяти баллов, асфиксия средней степени — от четырех до семи баллов, и тяжелая стадия — от трех и до нуля. Данная шкала позволяет лишь выявить наличие патологии, но не устранить ее. У всех малышей с выявленной асфиксией забирается кровь на анализ газового состава, именно по нему устанавливается более точная степень. При установлении оценки учитываются все параметры крови: уровень глюкозы, электролита (магний, кальций, натрий и калий), гематокрит.
Оказание неотложной помощи при асфиксии новорожденного начинает производиться незамедлительно после установления степени тяжести по шкале Апгар. Поговорим о каждой степени детально.
Легкая степень
Если состояние малыша по прописанной выше шкале было оценено от шести до семи баллов, то ему присваивают легкую степень асфиксии. В течение первой минуты своей жизни младенец делает самостоятельно первый вдох, но при этом дыхание слабое. У новорожденных отмечается посинение носогубного треугольника, рефлекторная возбудимость сохранена — малыш начинает кашлять и чихать.
Умеренная асфиксия (средняя степень)
По шкале Апгар дети со средней степенью асфиксии получают от четырех до пяти баллов. Как и при легкой степени, малыш сам вдохнет на первой минуте, но его дыхание будет сильно ослабленным, нерегулярным, сердцебиение замедленным. При этом кричать малыш не будет, врачи отметят слабый стон или писк. Кожные покровы деток со средней степенью асфиксии становятся синюшными в области стоп, кистей рук и лица, пуповина пульсирует, отмечаются гримасы, то есть малышу сложно дышать. Мышечный тонус младенца будет слабым. Неотложная помощь при асфиксии новорожденного будет производиться незамедлительно. Алгоритм пропишем в дальнейшем содержании.
Тяжелая степень асфиксии
Состояние при тяжелой асфиксии по шкале соответствует баллам в количестве от одного до трех. Дыхание ощущается редкое и нерегулярное, либо совершенно отсутствует (медицинский термин — эпноэ).
Малыш не кричит, мышечный тонус может быть слабым или отсутствовать вовсе, сердцебиение редкое, рефлексы полностью отсутствуют. Кожные покровы новорожденного вследствие спазма кровеносных сосудов становятся бледными, пульсация пуповины отсутствует.
Тяжелая форма асфиксии называется «белой» именно из-за окраса кожи младенца. Следствием данной степени становится недостаточность надпочечников.
Клиническая смерть
Самая тяжелая степень по шкале не насчитывает ни одного балла. Все признаки жизни новорожденного полностью отсутствуют. В данном случае необходима экстренная реанимация, при которой производится необходимая помощь при асфиксии новорожденных для восстановления жизненных признаков.
Классификация асфиксии
Асфиксия может быть внутриутробной или послеродовой, которая может проявиться в первые минуты жизни (ранняя), или через несколько часов и даже суток после рождения (поздняя).
Также асфиксию классифицируют по длительности: острая или же хроническая, по степени тяжести, каждую из которых мы рассмотрели детально. При любой степени необходима неотложная помощь при асфиксии новорожденного.
Причины осложнения
Асфиксия у новорожденных является следствием хронической или же острой нехватки кислорода еще во внутриутробном состоянии. Развивается осложнение по следующим причинам:
- резко прекращается кровоток в пуповине (узел, перетяжка, тугое и неоднократное обвитие шеи плода пуповиной);
- по нескольким причинам, в том числе ранней отслойке плаценты или ее предлежании, может нарушиться газообмен в плаценте, плод не будет получать необходимое количество кислорода;
- нарушение плацентарного кровообращения может произойти вследствие повышения давления у матери, дисфункции родовой деятельности;
- нехватка кислорода в крови у самой матери, причиной этого может стать сахарный диабет, анемия, заболевания щитовидной железы и бронхолегочной системы, сердечно-сосудистые патологии и прочее;
- несостоятельность дыхания новорожденного, причины заключаются во внутриутробном поражении головного мозга разного рода инфекциями, лечение матери лекарствами, противопоказанными во время беременности, аномальное развитие легочной системы);
- причиной асфиксии может стать внутричерепная травма младенца;
- беременность при резусном конфликте (чаще всего возникает у младенцев, кровь мамы которого первая отрицательная, а у папы — любая другая);
- обтурация дыхательных путей слизью и околоплодными водами.
Вторичная или поздняя асфиксия новорожденных обуславливается:
- у недоношенных незрелостью легких;
- аспирацией путей дыхания молоком или рвотными массами;
- пневмопатиями;
- патологией кровообращения в головном мозге;
- врожденными пороками развития сердца, легких или головного мозга.
Неотложная помощь при асфиксии новорожденного производится сразу же, после выявления осложнения. Рассмотрим действия медперсонала детально.
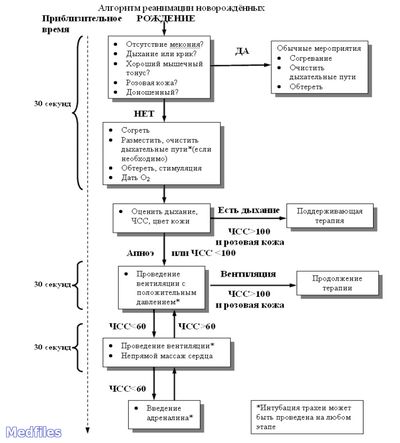
Алгоритм оказания неотложной помощи при асфиксии новорожденного
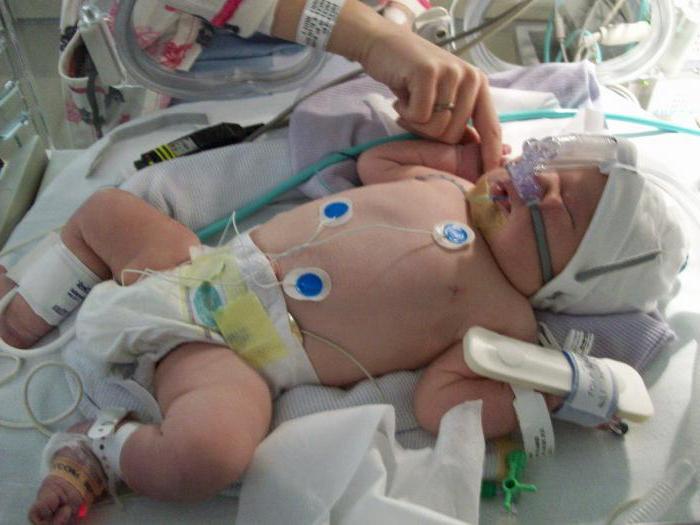
Лечение малыша, рожденного с признаками асфиксии, начинается сразу же в родильном зале. Реанимацию и последующую терапию проводят врачи реаниматологи и неонатологи.
Итак, рассмотрим неотложную помощь при асфиксии новорожденного, в родильном зале.
- После появления головки сразу же очищается полость рта и верхние дыхательные пути от слизи и околоплодных вод катетером.
- После появления новорожденного на свет его помещают на оборудованный источниками тепла пеленальный столик. Малыша насухо протирают от слизи, крови и околоплодных вод, при необходимости проводят еще одну чистку дыхательных путей.
- Если после устранения из путей дыхания слизи малыш не начал дышать, его один или два раза легко хлопают по пяточкам и энергично растирают спинку, то есть производят тактильную стимуляцию.
- Если все выше прописанные методы не помогли, то производится искусственная вентиляция легких, путем надевания на лицо новорожденного кислородной маски.
- После двухминутной ИВЛ из желудка удаляется все содержимое при помощи зонда.
- Если ЧСС менее 80 ударов в минуту, производится непрямой массаж сердечка.
- Лекарственные средства начинают вводить сразу же при отсутствии сердцебиения, или через 30 секунд при диагностике ЧСС менее 80 ударов в минуту.
- Лекарства вводятся в пупочную вену, это адреналин (раствор), физраствор с альбумином и рингер-лактатом, раствор натрия гидрокарбоната.
- Если малыш родился в состоянии клинической смерти, его сразу же инкубируют, начинают лечение выше прописанными медикаментами. Если спустя 20 минут сердечная деятельность не активизировалась, реанимация прекращается.
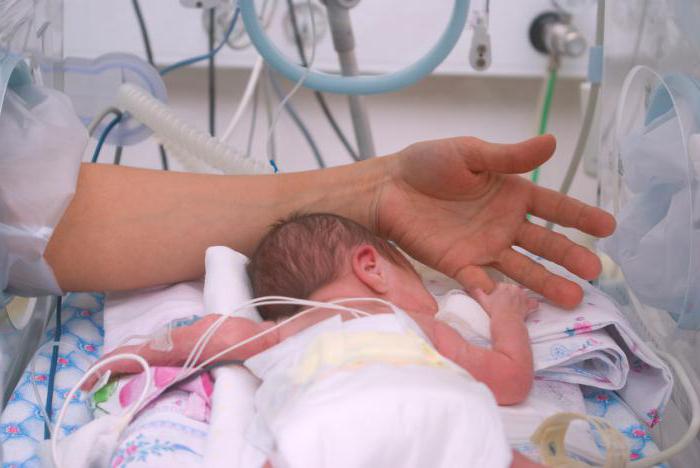
- Если все реанимационные мероприятия прошли успешно, малыша помещают в ПИТ (палата интенсивной терапии).
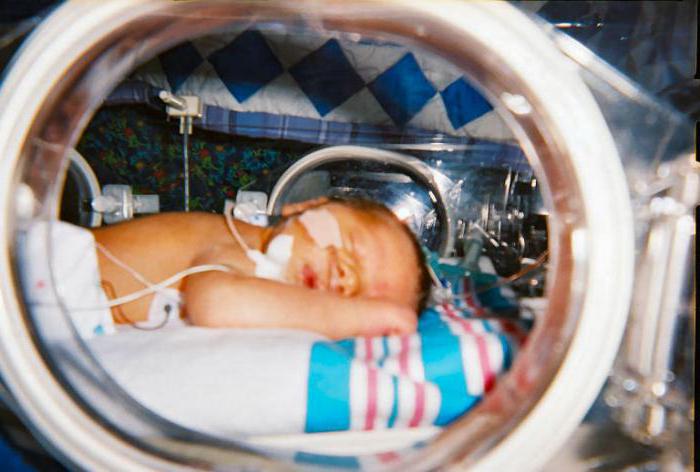
- Деток с асфиксией легкой степени направляют в палату с повышенным содержанием кислорода. Неотложная помощь доношенному новорожденному с тяжелой асфиксией или средней продолжается в кувезе, где он и пробудет до полного восстановления дыхания.
В большинстве случаев детки, рожденные с асфиксией, быстро восстанавливаются, и на их дальнейшем здоровье осложнение сказывается слабо либо вовсе не сказывается. Конечно, бывает так, что происходят серьезные сбои в здоровье, но, они бывают очень редко.
Источник
 1. Асфиксия новорожденных: определение, эпидемиология.
1. Асфиксия новорожденных: определение, эпидемиология.
Асфиксия при рождении – отдельная нозологическая форма, которая характеризуется клиническими проявлениями неврологической и кардиореспираторной депрессии с возможным развитием энцефалопатии и полиорганной недостаточности; лабораторными последствиями воздействия гипоксии на плод до или во время родов (ацидоз). Частота рождения детей в асфиксии 1-1,5%.
2. Этиопатогенез асфиксии новорожденных
Основные причины возникновения асфиксии новорожденных:
1) недостаточная гемоперфузия материнской части плаценты (артериальная гипо- и гипертензия матери, чрезмерно активные схватки и т.д.);
2) гипоксемия и гипоксия матери (анемия беременных, заболевания легких и сердца и т.д.);
3) патология плаценты с нарушением в ней газообмена (предлежание, преждевременная отслойка плаценты и т.д.);
4) прерывание кровотока через пуповину (сдавление пуповины, обвитие пуповиной и т.д.);
5) патологические состояния плода, которые приводят к недостаточности дыхательных усилий: врожденные пороки ц.н.с., сердца, легких; внутриутробные инфекции; гемолитическая болезнь новорожденных; недоношенность; незрелость; родовые травмы и т.д.
6) наркомания, токсикомания, алкоголизм, табакокурение матери;
Основные звенья патогенеза асфиксии:
1) Гипоксемия, гиперкапния, ацидоз, которые приводят к централизации кровообращения в пользу жизненно важных органов (сердце, мозг, надпочечники, диафрагма);
2) накопление недоокисленных продуктов обмена, прежде всего в ишемизированных тканях (легкие, печень, почки), что усугубляет ацидоз;
3) образование большого количества цитокинов, которым принадлежит ведущая роль в развитии нарушений гемодинамики, гемостаза, микроциркуляции;
4) активация каскада плазменных протеаз, что приводит к повреждению мембран клеток, повышению сосудистой проницаемости, формированию сладж–феномена и блокаде микроциркуляции, вплоть до ДВС-синдрома;
5) децентрализация кровообращения, гемодинамический коллапс, полиорганная недостаточность.
3. Классификация асфиксии новорожденных
1. Асфиксия средней тяжести (умеренная).
2. Асфиксия тяжелая.
4.Клиническая картина асфиксии новорожденных
КЛИНИЧЕСКИЕ КРИТЕРИИ АСФИКСИИ НОВОРОЖДЕННЫХ
Критерии | Асфиксия тяжелая | Асфиксия средней тяжести (умеренная) |
Оценка по шкале Апгар в течении первых 5 минут жизни | < 4 б. | 4 – 6 б. |
Поражение ЦНС, возникшие в первые 72 часа жизни | Тяжелое (энцефалопатия 3 ст.) | Умеренное (энцефалопатия 1–2 ст.) |
Поражение других органов (сердце, легкие и др.), возникшие в первые 72 часа жизни | Хотя бы одного | Хотя бы одного |
Оценка по шкале Апгар не может быть единственным критерием асфиксии. Диагноз асфиксии при рождении может быть установлен в течении первых 3-х дней жизни.
ШКАЛА АПГАР
Признак | Баллы | ||
1 | 2 | ||
Сердцебиение | отсутствует | менее 100 в мин. | более 100 в мин. |
Дыхание | отсутствует | отдельные судорожные вздохи | регулярное и спокойное дыхание |
Мышечный тонус | атония | полусогнутые руки и ноги (поза «лягушки») | физиологическая поза новорождённого |
Рефлекторная раздражимость | отсутствует | легкая гримаса | крик, чихание, кашель |
Цвет кожных покровов | общая бледность или общий цианоз | цианоз рук, ног, лица, розовое туловище | весь ребёнок розовый |
Здоровый новорождённый имеет оценку по шкале Апгар 7-10 баллов.
5. Асфиксия новорожденных: данные дополнительных методов исследования
ЛАБОРАТОРНЫЕ КРИТЕРИИ АСФИКСИИ НОВОРОЖДЕННЫХ
Критерии | Тяжелая | Средней тяжести (умеренная) |
рН пуповинной крови | рН < 7,0 | рН < 7,15 |
Лабораторные:
Неспецифические, отражают тяжелые нарушения со стороны органов и систем.
Инструментальные:
НСГ: гиперэхогенность подкоркових структур головного мозга, поражение паренхимы головного мозга, билатеральные кисты, перивентрикулярная лейкомаляция.
КТ, МРТ: билатеральные кисты, признаки сопутствующих заболеваний.
ЭЭГ: снижение фоновой биоэлектрической активности головного мозга.
6. Асфиксия новорожденных: дифференциальная диагностика Дифференциальную диагностику проводят с внутриутробной инфекцией, внутричерепной и спинальной родовой травмой, врожденными пороками сердца, острой надпочечниковой недостаточностью.
Дифференциальную диагностику проводят с внутриутробной инфекцией, внутричерепной и спинальной родовой травмой, врожденными пороками сердца, острой надпочечниковой недостаточностью.
7.Алгоритм оказания неотложной помощи новорожденным
8. Профилактика асфиксии новорожденных
o Ранняя диагностика внутриутробной гипоксии плода.
o Лечение внутриутробной гипоксии плода (витамино-глюкозотерапия, средства, улучшающие маточно-плацентарный кровоток).
9. Родовые травмы: определение
Родовые травмы – это механическое повреждение целостности тканей и органов во время родов.
10. Родовые травмы: этиопатогенез.
Предрасполагающими факторами возникновения родовой травмы могут быть:
o несоответствие размеров костного таза матери и головы плода (малые размеры костного таза женщины, крупный плод: стремительные (менее 2 час.) или затяжные (более 12 час.) роды;
o неправильно выполняемые акушерские пособия;
o переношенность;
o ягодичное и другие аномальные предлежания плода.
Родовая травма, внутриутробная гипоксия, асфиксия в родах часто сочетаются, при этом последние могут быть одним из патогенетических механизмов возникновения родовых травм. Так, для ребенка, перенесшего хроническую внутриутробную гипоксию, биомеханизм нормальных родов может оказаться травматическим, поэтому в таких случаях прибегают к родоразрешению путем кесарева сечения.
11. Классификация родовых травм у новорождённых:
1. родовая травма головного мозга;
2. родовая травма спинного мозга;
3. родовая травма черепных и периферических нервов;
4. родовая травма мягких тканей и костей;
5. родовая травма внутренних органов.
Наиболее тяжелым проявлением родовых травм является родовая травма головного мозга. Родовая травма головного мозга (внутричерепная родовая травма) – это неонатальное поражение мозга, при котором ведущим этиологическим фактором является травма в родах. Внутричерепная родовая травма сопровождается внутричерепными кровоизлияниями.
Классификация внутричерепных кровоизлияний (по локализации):
1. эпидуральные;
2. субдуральные:
o субтенториальные;
o супратенториальные;
1. паренхиматозные (внутримозговые, геморрагический инфаркт);
2. субарахноидальные;
3. внутримозжечковые;
4. внутрижелудочковые.
Классификация поражений нервной системы у новорождённых
o Этиология (доминирующий фактор):
1. гипоксия; асфиксия;
2. травма;
3. инфекция;
4. интоксикация;
5. врождённые нарушения метаболизма;
6. хромосомные абберации;
7. неуточнённые состояния.
o Степени тяжести:
1. Лёгкая;
2. Средней тяжести;
3. Тяжёлая.
o Период болезни:
— острый (до 10 дней);
— подострый (ранний восстановительный) до 4 месяцев;
— поздний восстановительный (4-12 месяцев, иногда до 2 лет);
— период остаточных явлений (после 2-х лет).
o Клинические синдромы.
1. Острый период:
— повышение нервно-рефлекторной возбудимости;
— общего угнетения;
— гипертензионный;
— гидроцефальный;
— судорожный;
— коматозное состояние.
2. Восстановительный период:
— астеноневротический;
— вегето-висцеральных дисфункций;
— двигательных нарушений;
— эпилептический;
— гидроцефальный;
— задержка психомоторного развития.
o Возможные исходы:
1. выздоровление;
2. задержка психофизического и речевого развития;
3. энцефалопатия, проявляющаяся:
— рассеянными очаговыми микросимптомами;
— умеренной внутричерепной гипертензией;
— гидроцефалией;
— астеноневротическим синдромом, психопатическими и неврозоподобными состояниями;
— грубые органические формы поражения с олигофренией и др
12. Клиническая картина родовых травм нервной системы
ЭПИДУРАЛЬНОЕ КРОВОИЗЛИЯНИЕ
Характерна периодичность клинических симптомов:
o «светлый промежуток» — 3-6 часов;
o синдром сдавления мозга через 6-12 часов после рождения (судороги, расширение зрачка на стороне поражения, гемипарез на противоположной стороне);
o при нарастании гематомы может быть кома через 24-36 часов после рождения (патологическое дыхание, апноэ, брадикардия).
СУБДУРАЛЬНОЕ КРОВОИЗЛИЯНИЕ
Субдуральное кровоизлияние может быть: супратенториальным и субтенториальным.
1. Субдуральное супратенториальное кровоизлияние:
o может быть период «мнимого благополучия» (2-4 дня);
o гипертензионно-гидроцефальный синдром (беспокойство, выбухание родничка, ригидность мышц затылка, расхождение черепных швов, симптом Грефе, расширение зрачка на стороне гематомы, судороги);
o по мере нарастании гематомы может быть кома
1. Субдуральное субтенториальное кровоизлияние.
С момента рождения состояние очень тяжелое. Нарастают симптомы сдавления ствола мозга: ригидность мышц затылка, анизокория, нистагм, плавающие движения глазных яблок, фиксированный взгляд, поза опистотонуса, прогрессирование дыхательных и сердечно-сосудистых нарушений, судороги. Чаще всего наступает летальный исход.
СУБАРАХНОИДАЛЬНОЕ КРОВОИЗЛИЯНИЕ
Клинические симптомы могут появляться сразу или через несколько дней после родов. Преобладают признаки общего возбуждения (беспокойство, «мозговой» крик, гиперестезия, усиление рефлексов периода новорожденности, повышение мышечного тонуса). Прогрессируют симптомы гипертензионно-гидроцефального синдрома.
Родовые травмы спинного мозга
ПАРАЛИЧ ДИАФРАГМАЛЬНОГО НЕРВА
Травма спинного мозга на уровне СIII–СIV приводит к развитию синдрома дыхательных расстройств: одышка, приступы цианоза, аритмичное дыхание. При осмотре – асимметрия грудной клетки, парадоксальное дыхание. При аускультации – ослабление дыхания на стороне поражения.
ПАРАЛИЧ ДЮШЕНА-ЭРБА
(верхний, проксимальный) Травма спинного мозга на уровне СV–СVI приводит к снижению или отсутствию активных движений и мышечного тонуса в проксимальных отделах конечности, отсутствию рефлекса Моро. Движения в кисти сохранены, рефлекс Робинсона (хватательный) сохранен.
Травма спинного мозга на уровне СV–СVI приводит к снижению или отсутствию активных движений и мышечного тонуса в проксимальных отделах конечности, отсутствию рефлекса Моро. Движения в кисти сохранены, рефлекс Робинсона (хватательный) сохранен.
ПАРАЛИЧ ДЕЖЕРИН-КЛЮМПКЕ
(нижний, дистальный)
Травма спинного мозга на уровне СVII–ThI приводит к снижению или отсутствию движений кисти и пальцев (вид «когтистой» или «тюленей» лапки). Рефлекс Робинсона отсутствует, рефлекс Моро снижен.
ТОТАЛЬНЫЙ ПАРАЛИЧ ВЕРХНЕЙ КОНЕЧНОСТИ
Присутствуют симптомы дистального и проксимального параличей, типичен симптом «шарфа».
13. Родовые травмы: данные дополнительных методов исследования
При внутричерепных кровоизлияниях нейросонография малоинформативна.
При компьютерной томографии выявляется высокой эхогенности образование в месте гематомы.
При тотальном, проксимальном и дистальном параличах при электромиографии отсутствует спонтанная биоэлектрическая активность в пораженных мышцах.
При параличе диафрагмального нерва рентгеноскопия грудной клетки выявляет высокое стояние и релаксацию купола диафрагмы на пораженной стороне.
14. Родовые травмы: дифференциальная диагностика
Родовую травму головного мозга дифференцируют с пороками развития нервной системы, внутриутробными инфекциями, постнатальными нейроинфекциями.
Дифференциальную диагностику параличей верхних конечностей проводят с переломом ключицы, остеомиелитом, пороками развития спинного мозга.
15. Принципы лечения родовых травм нервной системы
ВСКАРМЛИВАНИЕ НОВОРОЖДЁННЫХ К временным противопоказаниям для прикладывания к груди относятся:
К временным противопоказаниям для прикладывания к груди относятся:
o асфиксия < 5 баллов;
o родовая черепно-мозговая травма.
Эти дети получают парентеральное питание, минимальное трофическое питание. Если асфиксия ≥ 5 баллов: через 6 – 12 часов после рождения, дают сцеженное грудное молоко ложкой или пипеткой (после пробы с дистиллированной водой). Число кормлений: 7 – 8 раз в сутки.
Прикладывание к груди производится не ранее 3 – 5-го дня, начиная с одного кормления.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Проводится посиндромная терапия.
ЛЕЧЕНИЕ ТРАВМ СПИННОГО МОЗГА
Основная цель – предупреждение контрактур (физиотерапия, упражнения с пассивными движениями).
16. Профилактика родовых травм
— предупреждение преждевременных родов;
— оптимальное ведение родов;
— профилактика внутриутробной гипоксии плода;
— профилактика респираторного дистресс-синдрома
Источник