Арахис и синдром раздраженного кишечника
68 717
У каждой болезни существуют определённые факторы, которые провоцируют её обострение. Такие факторы называются триггерами.
Например, для лиц с заболеванием дыхательных путей – это вдыхание холодного воздуха, для тех, у кого больны суставы – это физическая нагрузка на них, для аллергиков – соответствующий аллерген. Но, в отличие от синдрома раздраженного кишечника, ни для одной из этих групп триггером не является пища.
При СРК одним из основных факторов, который может вызвать обострение, является пища, точнее определённые продукты. Причем, они могут быть абсолютно разными для разных лиц с СРК.
Когда вы знаете, какие факторы могут спровоцировать симптомы СРК, вы можете по максимуму избежать их и свести симптомы до минимума.
Роль пищевой аллергии или непереносимости при синдроме раздраженного кишечника еще полностью не доказана, но у многих людей симптомы усиливаются при употреблении определенных продуктов. Как правило, кишечник реагирует на определенную диету. Эта реакция может быть на жир или низкое содержание пищевых волокон. Это также может быть шоколад, специи, фрукты, молоко, газообразующие продукты (бобы, капуста), газированные напитки, избыток кофеина, алкоголь. Жир в любом виде (животного или растительного происхождения) является сильным биологическим стимулятором двигательной активности кишечника, что не желательно для лиц страдающих диареей. Также имеет значение переедание.
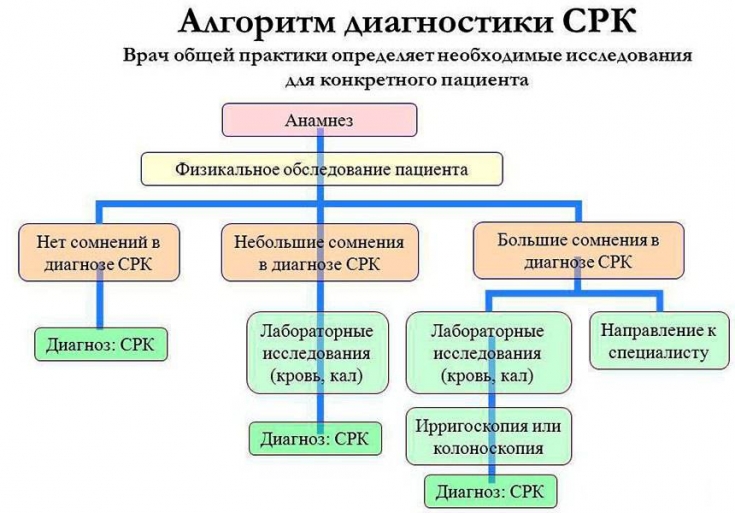
Подбор диеты начинается с того, что пациента просят вести дневник питания — что употреблял в течение дня, какими порциями, сколько раз, и какие симптомы при этом беспокоили. Иногда это даёт подсказки какие продукты питания, вызывают обострение симптомов синдрома раздраженной кишки.
Диета подбирается в зависимости от преобладающей симптоматики:
- диета при СРК преимущественно с запорами
- диета при СРК преимущественно с диареей
- диета при СРК преимущественно с повышенным газообразованием
Общие диетические корректировки для пациентов с СРК
- Ешьте в привычное время. Не пропускайте приемы пищи, и старайтесь есть примерно в одно и то же время каждый день, чтобы помочь регулировать функцию кишечника.
- Регулируйте количество потребляемой за один приём пищи. Если у вас диарея, вы можете обнаружить, что частые приёмы пищи небольшими порциями позволяют вас чувствовать себя лучше. Но если вы страдаете запорами, приём больших объемов пищи с высоким содержанием клетчатки может стимулировать перистальтику (перемещение пищи через ваш кишечник). Однако лицам с СРК часто рекомендуется избегать больших приемов пищи, т.к. они способствуют усилению боли и вздутию живота.
- Ешьте медленно, т.к. при быстром приёме пище она не измельчится должным образом, а кроме того будет заглатываться воздух.
- Пейте много жидкости. Старайтесь пить много жидкости каждый день. Это предотвращает запоры, а также обезвоживание от диареи. Алкоголь и напитки, содержащие кофеин, стимулируют кишечник и могут усилить понос, а газированные напитки могут стимулировать газообразование.
- Избегайте проблемных продуктов. Если некоторые продукты усиливают ваши симптомы, их потребление существенно ограничивают или исключают. Они могут включать в себя алкоголь, шоколад, кофеинсодержащие и газированные напитки, лекарственные средства, содержащие кофеин, молочные продукты, лук, капусту, орехи, подсластители, такие как сорбит или маннит.
- Будьте осторожны с молочными продуктами. Если вы страдаете непереносимостью лактозы, попробуйте заменить молоко на кефир. Потребление небольшого количества молочных продуктов может облегчить симптомы СРК. Хотя в некоторых случаях, возможно, придется исключить молочные продукты полностью.
- Уменьшите потребление газообразующих продуктов. Это газированные напитки, овощи (особенно капуста, брокколи и цветная капуста), сырые фрукты и фруктовый сок.
- Лицам с СРК, возможно, придется сократить количество жиров в диете и увеличить потребление волокон.
- Устраните клейковину (не во всех случаях). Исследования показывают, что симптомы диареи у некоторых лиц уменьшаются, если они перестают есть глютен (пшеница, ячмень и рожь).
- Попробуйте употреблять пищевые волокна. Несмотря на то, что это помогает уменьшить запор, волокна также могут усилить газообразование и схваткообразные боли. Лучший подход — постепенно увеличивать количество клетчатки в вашем рационе в течение нескольких недель. Обратите внимание, что волокна, получаемые с пищей, могут вызвать гораздо большее вздутие живота, чем волокна из биологических добавок. Некоторые люди чувствуют себя лучше, ограничивая приём пищевых волокон, т.к. при этом уменьшается вздутие живота. Если вы используете такие волокна, как оболочка семян подорожника (что помогает контролировать запор), обязательно вводите их в рацион медленно и пейте дополнительное количество воды. Если вы обнаружили, что прием клетчатки Вам помогает, используйте это на регулярной основе.
- Употребляйте резистентные (устойчивые) крахмалы, которые медленно расщепляются и доходят до толстой кишки, где служат источником пищи для бактерий. Резистентный крахмал получил свое название, потому что «сопротивляется» переваривания в организме. Он представляет собой тип диетического волокна, присутствующий во многих богатых углеводами пищевых продуктах (зерновые, бобовые, необработанные цельные зёрна злаков, кукуруза, недозрелые бананы, приготовленные и охлажденные картошка и рис). Устойчивый крахмал оказывает аналогичное физиологическое действие, как и пищевые волокна, поэтому употребление его в больших количествах может привести к метеоризму.
Диета при СРК преимущественно с запорами
1) Диетические провоцирующие факторы при СРК с запорами
Некоторые продукты могут усилить симптомы СРК, связанные с запором. Они включают в себя:
- Хлебобулочные изделия и крупы, рафинированные продукты.
- Обработанные продукты, такие как чипсы и печенье.
- Кофе, газированные напитки и алкоголь.
- Высокобелковая диета.
- Растворимые пищевые волокна (мякоть фруктов, др.).
- Молочные продукты, особенно сыр.
2) Выбор лучшей диеты при СРК с запорами:
- Нерастворимые волокна.Потребление диетической клетчатки должно быть повышено. Однако она, как правило, усиливает газообразование, которое может усиливать симптомы и, таким образом, следует постепенно увеличивать и регулировать их количество в рационе соответственно последствиям. Постепенно увеличить потребление клетчатки от 3 г до 25 г в день для женщин и 40 г для мужчин. Хорошие источники включают: цельнозерновые продукты (цельное зерно, крупы), фрукты и овощи (где возможно – с кожицей) пшеничные отруби или семена.
- Употребляйте такие продукты как чернослив, инжир и сливовый сок.
- Пейте много простой воды каждый день.
- Попробуйте молотое семя льна.Вы можете посыпать его на салаты и вареные овощи. Добавление овса или семени льна способствует умягчению стула.
- Желательно употреблять пробиотические средства. При отсутствии ответа может помочь смена бренда, т.к. содержание бактерий в них разное.
Диета при СРК преимущественно с диареей
1) Диетические провоцирующие факторы при СРК с диареей:
- Слишком большое количествоклетчатки, особенно нерастворимой (кожура фруктов и овощей).
- Пищевые продукты и напитки сшоколадом, алкоголь, кофеин, фруктоза или сорбитол.
- Газированные напитки.
- Большие объемы пищи.
- Жареные и жирные продукты.
- Молочные продукты, особенно у людей,которые не могут переваривать молочный сахар – лактозу.
- Пища с пшеницей для людей, страдающих аллергией или непереносимостью глютена.
2) Выбор лучшей диеты при СРК с диареей:
- При возникновении диареи необходимо потреблять адекватное количество жидкости, чтобы заменить её потери, ограничивая при этом потребление газированных напитков, алкоголя и напитков с кофеином.
- Количество фруктов, овощей и устойчивых крахмалов должно быть ограничено.
- Конфеты и продукты, содержащие сорбитол лучше избегать.
- Большое потребление жиров может также усиливать понос и, таким образом, должно быть ограничено.
- Желательно употреблять пробиотические средства. Смена бренда может также помочь при отсутствии ответа, т.к. содержание бактерий в них разное.
- Растворимые волокна. Ешьте умеренное количество растворимой клетчатки. Хорошие источники — хлеб из цельной пшеницы, овес, ячмень, коричневый рис, мякоть фруктов (не кожа), сухофрукты.
- Не ешьте продукты противоположных температур, например, горячий чай с мороженым.
- Держитесь подальше от брокколи, лука и капусты. Они вызывают образование газов, что может ухудшить самочувствие.
- Ешьте небольшими порциями.
- Пить воду за час до или после еды, а не в то время как вы едите.
Диета при СРК преимущественно с повышенным газообразованием
Газы в желудочно-кишечном тракте имеют только два источника:
- Заглатываемый во время еды и питья воздух.
- Газ, который вырабатывается бактериями, обычно обитающими в кишечнике, в первую очередь в толстой кишке.
Бактерии при переваривании (сбраживании) пищи посредством ферментации производят газ — в основном водород или метан. В первую очередь это касается сахаров и плохо усваиваемых углеводов (крахмала, целлюлозы), которые не были переварены при прохождении через тонкую кишку. Чем больше непереваренной пищи доходит до толстой кишки, тем больше газа бактерии производят. А трудно перевариваемые углеводы в толстой кишке обеспечивают больше субстрата для ферментации.
Метеоризм также может быть следствием увеличения числа газообразующих бактерий, что ведет к образованию газов в качестве побочного продукта бактериальной ферментации.
Кроме того, страдающие СРК очень чувствительны (гиперчувствительны) к растяжению кишечника. Они могут ощущать вздутие даже при нормальном количестве пищи, газов и жидкости в кишечнике. В группе больных, которые были обследованы, симптомы были вызваны повышенной чувствительностью, а не большим количеством газа.
Таким образом, местные изменения в производстве газа в сочетании с повышенной чувствительностью к растяжению газами может способствовать вздутию при СРК.
1) Диетические провоцирующие факторы при СРК с повышенным газообразованием:
- FODMAPs углеводы (см. ниже). Это углеводы, которые плохо усваиваются, не абсорбируются в тонком кишечнике и вызывают процессы брожения с образованием избытка газа. Таким образом, они достигают толстой кишки нетронутыми, а при поступлении в толстую кишку сбраживаются бактериями и образуется избыточный газ посредством микробной ферментации. Люди с СРК реагируют на меньшие дозы устойчивых крахмалов, чем те, кто не страдает СРК.
- Жирная пища. Вздутие живота может усилиться, если еда содержит значительные количества жира. Возможно, потому что жир замедляет транзит газа и поступление пищи из желудка в кишечник.
- Жевательная резинка или питьё через соломинку может привести к заглатыванию воздуха, в результате чего образуется больше газов.
- Еда большими порциями. Пища не успевает достаточно перевариться и усвоиться до поступления в толстую кишку. Поэтому она ферментируется в толстой кишке и образуются газы.
- Глютен, лактоза у 20% европейского населения вызывают аллергию, пищевую непереносимость или повышенную чувствительность. Если же у Вас нет такой проблемы, продукты, содержащие глютен и лактозу можно употреблять.
- Кондитерские изделия, содержащие жиры, пшеницу, сахарозаменители, фруктозу, а при непереносимости — и молоко.
Примерный список продуктов, содержащих FODMAP-углеводы:
- Крупы: Пшеница, рожь, ячмень.
- Молочные продукты (кроме твердых сыров).
- Бобовые: горох, фасоль, спаржа, соевые бобы (зелёная фасоль и тофу содержат незначительное количество), чечевица, булгур.
- Орехи: кешью, фисташки, арахис.
- Овощи, особенно представители крестоцветных: брокколи, цветная, брюссельская и белокочанная капуста, особенно квашенная. Также это артишок, лук, лук-шалот, лук-порей, чеснок, свекла, топинамбур, кукуруза, цикорий, фенхель, грибы.
- Фрукты: Яблоки, груши, сливы, манго, папайа, персики, вишня, абрикосы, арбуз, нектарины, инжир, финики, сухофрукты, хурма, папайя, консервированные фрукты, концентрированные фруктовые соки, большие порции любых фруктов.
- Подсластители: сироп агавы, мёд, кукурузный сироп и содержащие его продукты, молочный шоколад и др.
- Сахарозаменители. Они содержаться в жевательной резинке без сахара и конфетах; в их числе ксилит, сорбит, маннит, мальтит и мальтоза.
- Пребиотики: фруктоолигосахариды, олигофруктоза, инулин.
FODMAP диету трудно поддерживать. Ведь устранить эти пищевые компоненты сложно, так как они присутствуют в большинстве пищевых продуктов.
Поэтому рекомендовано через 3-4 недели такой терапии постепенно (по одному) снова вводить в меню исключенные продукты, прослеживая на каком из них неприятные симптомы вернуться. Тот продукт, который вновь спровоцирует реакцию организма, исключается совсем.
2) Выбор лучшей диеты при СРК с повышенным газообразованием:
1. Есть небольшими порциями.
2. Жиры употреблять в небольшом количестве. Предпочтительно оливковое или льняное масло взамен сливочного.
3. Придерживаться FODMAP–диеты. Употреблять продукты с низким содержанием трудно усваиваемых углеводов (Low-FODMAP продукты):
- Вместо коровьего молока: безлактозное молоко, овсяное/ рисовое /соевое/кокосовое молоко, безлактозный йогурт. Из сыров подойдут твердые сорта, фета, бри и камамбер.
- Фрукты с низким содержанием фруктозы: бананы, черника, клубника, клюква, виноград, апельсин, грейпфрут, лимон, лайм, мандарины, киви, ананас, ревень, авокадо и дыня. Предпочтение отдавать преимущество спелым фруктам (в незрелых содержится больше фруктозы).
- Овощи: баклажаны, красный перец, зеленая фасоль, огурец, помидор, сельдерей, морковь, шпинат, зеленый лук, салат, цуккини, картофель, ямс, маслины, кабачок и тыква. Можно добавлять: базилик, перец чили, кориандр, имбирь, лимонник, майоран, мята, душица, петрушка, розмарин и тимьян.
- Крупы:рис, овес, просо, гречка, макароны и саго. При отсутствии целиакии вы можете употреблять глютен-содержащие продукты (пшеницу, овес, ячмень, рожь). Попробуйте увеличить потребление овса, например, овсяную кашу на завтрак с льняным маслом (до одной столовой ложки в день).
- Бобовые: тофу, зеленый горошек (в небольшом количестве)
- Орехи и семена: миндаль кедровые и грецкие орехи, кунжут, семена подсолнечника, тыквы. Допустимое количество орехов и семян – 10-15 штук или 1-2 столовые ложки
- Белковая пища: рыба, курица, индейка, яйца, нежирное мясо.
- Сладости и сахарозаменители: сахар, глюкоза, кленовый сироп, патока, бисквит.
4. Никогда не ешьте нерастворимые волокна отдельно или на пустой желудок. Всегда ешьте его с большим количеством растворимого волокна.
5. Если вы склонны к повышенному газообразованию попробуйте принимать Волокна Сенегальской Акации (Organic Acacia Senegal Tummy Fiber). Эти растворимые волокна используются как лечебное питание при синдроме раздраженного кишечника.
6. Употребляйте имбирь или имбирный чай, фенхелевый и ромашковый чай и мяту.
7. Желательно употреблять пробиотические средства. Пробиотики добавляют полезные бактерии впищеварительный тракт, чтобы уменьшить количество газ-продуцирующих бактерий и вернуть правильный баланс. Смена бренда может также помочь при отсутствии ответа, т.к. содержание бактерий в них разное.
8. Если Вы принимаете ферментные препараты, необходимо, чтобы в их составе была альфа-D-галактозидаза. Этот фермент способен преобразовать трудные для переваривания полисахариды в овощах, так что они могут быть усвоены. Это предотвращает их избыточное попадание в толстую кишку, где кишечные бактерии вызовут ненужное производство газа.
Источник
При проблемах с желудком, возникающих несмотря на правильное питание и здоровый образ жизни, главным подозреваемым традиционно считается глютен. Но в случае с синдромом раздраженного кишечника у этого содержащегося во многих злаках белка есть сообщники: под подозрение попадают углеводы. estet-portal.com. расскажет о том, почему так происходит, а также поделится секретами FODMAP — становящейся все более популярной при СРК диеты.
Синдром раздраженного кишечника и питание
СРК (синдром раздраженного кишечника) – вещь крайне неприятная. У страдающих этим недугом порой создается впечатление, что на любую пищу живот реагирует, в лучшем случае, недовольным бурчанием, в худшем – настоящей бурей: поносом или запором, вздутием, газами, спазмами, коликой… Википедия объясняет это заболевание «нарушениями в поведении кишечника в отсутствие каких-либо органических причин».
Читайте: Эффективные методы лечения раздраженного кишечника
Обидно: причин нет, неприятность есть. Хотя говорят о влиянии стресса (интересно, есть хоть одна болезнь, в которой он не виноват?), приема антибиотиков, неправильного питания с нехваткой клетчатки, инфекций пищеварительного тракта, отравлений. Впрочем, речь сейчас не о причинах, а о следствиях и о том, как от них избавиться.
Считается, что СРК страдают от 8 до 20% народонаселения Земли. То есть чуть ли не каждый пятый! И 2/3 из них – женщины (наверное, таки стресс виноват…). Неудивительно, что специалисты, устав прописывать пилюли, которые редко решают проблему раз и навсегда, стали искать другой метод борьбы со зловредным синдромом. И нашли. Называется он FODMAP-диета.
Что такое FODMAP и как им пользоваться
Необычная аббревиатура родилась в Мельбурнском университете Монаш (Австралия). Она состоит из начальных букв слова «ферментируемые» и названий углеводов, которые плохо и не полностью всасываются в тонком кишечнике, что приводит к повышенному газообразованию. Организмы той самой многострадальной пятой части населения не в состоянии справиться с перевариванием некоторых углеводов.
Читайте: Синдром раздраженного кишечника — когда живот болит из-за стресса
Непереваренные должным образом углеводы из тонкого кишечника попадают в толстый, где под влиянием живущих там бактерий подвергаются быстрой ферментации. Именно в процессе ферментации появляются газы, вызывающие дискомфорт, вздутия и болезненные ощущения.

Случается, СРК идет в паре с непереносимостью фруктозы и лактозы, поэтому содержащие их продукты питания также исключаются из FODMAP-диеты. Исследования доктора Питера Гибсона, одного из австралийских «родителей» FODMAP-диеты, свидетельствуют об эффективности его детища: диета избавляет от симптомов СРК 70% пациентов!
Синдромом раздраженного кишечника страдают, по разным оценкам, от 8 до 20% населения земного шара. 2/3 из них — женщины. FODMAP-диета при СРК спасает от неприятных симптомов 70% больных.
Что нужно знать перед началом FODMAP-диеты
Прежде чем переходить на FODMAP-диету, нужно учесть следующие нюансы:
1. не лишним будет проконсультироваться с гастроэнтерологом или диетологом (впрочем, это правило действует для любых диет);
2. диета подойдет страдающим не только СРК, но также несварением желудка, функциональными заболеваниями пищеварительной системы, SIBO (синдром усиленного бактериального роста в тонком кишечнике), фибромиалгией и некоторыми аутоиммунными заболеваниями (болезнью Крона, рассеянным склерозом, ревматоидным артритом и др.);
3. переходить на диету нужно постепенно (выводя из рациона день за днем все больше продуктов из «Стоп-листа») и следовать ей строго. Выходить из диеты также нужно осторожно, вводя по одному продукты и наблюдая за реакцией организма. Если есть однозначно негативная реакция, то такую пищу лучше не употреблять вообще;
4. из FODMAP-диеты исключается очень много полезной еды, поэтому она не является пожизненной. По ее принципам нужно питаться не более 1,5 – 2 месяцев, потом переходить на обычное, но здоровое питание;
5. что касается разрешенных в диете при СРК фруктов и ягод, то за один присест можно съедать не более одного фрукта или горсти ягод.

Стоп-лист диеты FODMAP
Диета при СРК предполагает исключение на некоторое время из меню следующих продуктов питания:
1. овощи: авокадо, артишоки, брюссельская и белокочанная (в том числе, квашеная) капуста, бобовые (бобы, горох, нут, фасоль), брокколи, грибы, лук, свекла, спаржа, цветная капуста, чеснок;
2. фрукты и ягоды: абрикосы, арбузы, вишня, гранат, грейпфрут, груши, манго, нектарины, персики, сливы, хурма, черешни, яблоки;
3. мясо и рыба: полуфабрикаты, рафинированные продукты;
4. злаки: пшеница, рожь, ячмень;
5. орехи (арахис, кешью, фисташки), сухофрукты, консервированные фрукты;
6. молочные продукты: мягкие сыры, а также все молочные продукты, за исключением тех, которые не содержат лактозу;
7. сахаросодержащие продукты, подсластители: кукурузный сироп, мед, сахарные спирты (ксилит, мальтит, сорбит…), сироп агавы, фруктоза;
8. напитки: газированные напитки, молочная сыворотка, спиртное, крепкий чай (в том числе, ромашковый), фруктовые соки.

Придерживаться диеты при СРК нужно не более 1,5 – 2 месяцев, потом переходить на обычное, но здоровое питание, вводя по одному ранее исключенные продукты и наблюдая за реакцией желудка.
Что разрешает диета при СРК
- овощи: баклажаны, батат, болгарский перец, имбирь, листовой салат, кабачки, картофель, морковь, оливки, огурцы, помидоры, петрушка, проростки, редис, стручковая фасоль, тыква, шпинат;
- фрукты и ягоды: ананас, апельсины, бананы, виноград, голубика, дыня, киви, клубника, клюква, лимон, малина, мандарины, папайа, ревень, черника;
- мясо: птица (курица, индейка), нежирное мясо;
- рыба, морепродукты: морская капуста, свежеприготовленная рыба;
- яйца;
- крупы, злаки: безглютеновая выпечка, гречка, кукуруза, овсянка, пшено, рис, саго, сорго;
- орехи: все, кроме фисташек, арахиса и кешью, но в небольших количествах, семена подсолнечника и тыквы;
- молочные продукты: выдержанные сыры, а также безлактозные молочные продукты;
- жиры: растительные (особенно оливковое) масла предпочтительнее, сливочное масло в небольшом количестве;
- сахаросодержащие продукты: глюкоза, кленовый сироп, стевия, сахар (в ограниченном количестве), шоколад (темный и молочный);
- напитки: зеленый, а также слабый черный, мятный и фруктовый чаи, миндальное, овсяное, соевое, рисовое молоко.

И помните, физические упражнения помогут справиться с большим количеством проблем связанных с кишечником.
Источник
