Аппендикулярный инфильтрат код мкб
Национальные клинические рекомендации, согласно которым происходит процесс терапии и диагностирования, содержат виды осложнений острого аппендицита. Воспалительный процесс острого типа внутри червеобразного отростка, называемого аппендиксом, затрагивает орган и расположенные рядом отделы кишечника, жировую ткань брюшины. Аппендикулярный инфильтрат – это воспалённая ткань, возникающая как осложнение острого аппендицита (промежуточный период), окружающая аппендикс, слепую кишку, брюшину, тонкий кишечник (спаянный клубок органов).
Возникновение данного недуга наблюдается у 1% от всех случаев острого заболевания. Больше всего подвержены дети старшего возраста и взрослые. Как правило, инфильтрат имеет границы, хорошо видные при обследовании.
Код по MKБ-10 не содержит отдельного шифра для аппендикулярного инфильтрата. Формулировка данного недуга проводится по следующим кодам:
- К35 и К38 – заболевания аппендикса как червеобразного отростка.
- К38 – иные болезни органа.
Наличие опухоли обнаруживается при осмотре врачом с помощью пальпации. Для подтверждения диагноза пациента отправляют на дополнительное обследование медицинским оборудованием.
Стоит отметить, что возникать инфильтрат способен как попытка организма защититься от гнойного процесса, протекающего в органе или на некотором отдалении от него. Путём аппендикулярного образования происходит защита брюшного пространства от распространения воспаления. Нагноение затрагивает ткань инфильтрата и не идёт дальше. От того, как расположен червеобразный отросток, зависит сложность воспаления.
При нормальном латеральном расположении – гнойную область легко отсечь. Но медицинская статистика говорит, что обычно наблюдается медиальное положение. Картина развития: гнойник не изолируется, и постоянно присутствует риск нарушения целостности образования (перитонит) и возникновения осложнения. Абсцесс вторичного плана распространяется по организму по лимфатическим путям.
Клиника заболевания
Первое, что чувствует больной при воспалении отростка – это острый болевой синдром, сконцентрированный в околопупочной зоне. Возможно, что проявление симптомов может произойти позже из-за потребления противомикробных и антивирусных препаратов.
Патогенез наблюдается на 3 или 4 день, после первых признаков заболевания. Воспалённая ткань, образующая инфильтрат, формируется, охватывая определённую зону. В этот период болевой синдром снижается, температура тела держится на отметке 37,8.
Анализ крови в этот момент показывает повышенное содержание лейкоцитов.
Лейкоциты в крови человека
Пульс учащён. При осмотре у врача место сосредоточения инфильтрата хорошо прощупывается. При этом пациент ощущает боль при нажатии, воспалённый участок выделяется увеличенным объёмом. В дальнейшем температура тела увеличивается, достигает отметки 38 градусов и выше, болевой синдром становится интенсивнее.
Выделяется синдром и клиника недуга:
- Синдром абдоминальной боли локализуется справа, в области подвздошной ямы. Отдача болевого ощущения в другие части тела отсутствует. Хорошо определяется путём пальпации воспалённого участка.
- Синдром эндогенной интоксикации организма. Тело человека не может регулировать температуру, сердечный ритм нестабилен, возникает тахикардия. В крови увеличивается содержание лейкоцитов, что говорит о разрастающемся воспалительном процессе. Также подтверждением воспаления служит показатель скорости оседания эритроцитов. Изменение в большую сторону количественного содержания палочкоядерных нейтрофилов. Состав крови изменяется и в нём уменьшается содержание лимфоцитов.
Развитие АИ может быть двух видов:
- Абсцедированный.
- Без абсцедирования.
Абсцедирующий
Усиление воспалительного процесса приводит к значительному повышению температуры тела. Абсцедирующий процесс проявляется признаками отравления организма. Боль становиться интенсивнее. Абсцедирование характеризуется ухудшением состояния пациента, несмотря на проведение медикаментозной терапии. Потливость, озноб – и на УЗИ появляется полость неоднородной консистенции.
Аппендицит на УЗИ
Без абсцедирования
Когда аппендицит проходит без абсцедирования, то наблюдается процесс, обратный воспалительному. Опухоль рассасывается на протяжении сорока дней. Это возможно, если лечение было адекватное и вовремя начато.
Внешние признаки образования инфильтрата проявляются на третьи сутки. Пациенты жалуются на постоянную боль, продолжающуюся все эти дни. Температура тела не спадает и остаётся высокой. Существует классификация АИ по плотности:
- Плотный. С правой стороны живота чётко прощупывается гладкая поверхность опухоли, можно определить её контуры. Сам живот и находящееся рядом пространство остается мягким. Такой инфильтрат лечат с помощью медикаментов, диеты, терапии с использованием УВЧ-оборудования, постельного режима.
- Рыхлый. В месте нахождения опухоли прощупывается мягкая консистенция. Сложность диагностирования заключается в напряжённом состоянии стенок брюшины. Рыхлое состояние формируется из гиперемированных соединений и отёчности находящихся рядом тканей. При этом сложно определить границы образования, что не даёт чёткого понимания возможности отсечения поражённого участка при проведении операции.
Отсутствие терапии приводит к развитию сепсиса:
- Температура повышается;
- Пульс и дыхание учащаются;
- На теле выступает холодный пот;
- Кожа бледнеет, количество лейкоцитов растет.
Причины недуга
Этиология развития АИ разная. Основная версия – это обтурационная теория (застоя). Медицина выделяет несколько основных факторов, провоцирующих формирование воспалительной ткани:
- Иммунитет пациента ослаблен и поэтому не может своими силами предотвратить воспалительный процесс.
- Расположение червеобразного отростка. Нахождение аппендикса впереди или сзади слепого отдела кишечника приводит к тому, что диагноз не ставится, и необходимая терапия отсутствует.
- Особенность протекания воспаления органа.
- Появление болезни. Определяется возбудитель недуга, спровоцировавший аппендицит. Причины: кишечная палочка, кокковая инфекция, неклостридиальная флора.
- Медикаментозные препараты антибактериального действия. Неправильно назначенные врачом лекарства или вирусы-возбудители устойчивы к принимаемым средствам.
- Нарушение в процессе проведения удаления отростка.
Часто история болезни констатирует то, что пациенты поздно обращаются за медицинской помощью. Как правило, человек терпит боль в течение суток и только потом идёт в больницу. Лишь в 10% случаев больной сразу обращается к врачу.
Последствие нелечения ОА проявляется в два этапа:
- Первый – раннее новообразование. Ткань вокруг аппендикса воспаляется уже на второй день после появления болевого синдрома.
- Поздний этап – аппендикулярный инфильтрат начинает являться только на 4-5 сутки.
У детей и у взрослых наблюдается две стадии развития опухоли:
- Первые 10 – 14 дней новообразование увеличивается и захватывает только ограниченное пространство. Дальнейшее распространение останавливает брюшина.
- После двух недель роста опухоли наблюдается обратный процесс, который может развиться по одному из двух путей: полное рассасывание новообразования (один месяц) или переход в периаппендикулярный абсцесс, являющийся нагноением вокруг тела неудалённого аппендикса.
Диагностика
Постановка правильного диагноза важна для назначения адекватного лечения. Дифференциальная диагностика учитывает особенности проявления симптомов заболевания и возможное совпадение с другими болезнями:
- Недуг, схожий по своим признакам с аппендицитом – болезнь Крона. В результате развития отекают стенки толстой кишки, возникают спазматические явления, стеноз, контуры кишечного отдела становятся размытыми.
- Актиномикоз слепого отдела. Среди похожих симптомов выделяют отличительную черту: кожные покровы синеют в области поражения.
- Киста яичника перекручена. Опытный врач при осмотре (бимануальная пальпация) пациентки сможет отличить аппендицит от анатомического нарушения положения органа. Также в качестве подтверждения диагноза используется метод лапароскопического обследования.
- Опухолевидное образование или рак в слепой кишке. Разрастание опухоли происходит с постепенным увеличением интенсивности боли. При этом температура остается на отметке 36,6 градусов. В анализе крови отмечается анемия и замедленное оседание эритроцитов.
- Острый неспецифический мезаденит. Отличие состоит в увеличении лимфатических узлов и возникновение симптома Штернберга.
Диагностика заболевания включает в себя сбор анамнеза болезни, выяснение жалоб, характера болевого синдрома, когда началось. Однако не все пациенты в страхе перед хирургическим вмешательством говорят о болевых ощущениях, что затрудняет процесс диагностирования.
Врач проводит пальпацию беспокоящего участка тела. Не всегда этот метод даёт положительные результаты. Анатомическое положение отростка, наслоение жировой массы на животе приводят к необходимости использовать другие методы обследования:
- Анализ крови.
- Проведение ультразвукового исследования (УЗИ), дающее наиболее полную картину происходящих процессов внутри тела. В случае необходимости используют КТ брюшной полости.
Лечение
Врач старается не производить хирургическое вмешательство без крайней нужды. Первоначально стремятся провести консервативное лечение, заключающееся в приёме медикаментов и использовании медицинского терапевтического оборудования.
Все усилия направлены на подавление воспалительного процесса в источнике заболевания. Когда воспаление спадает, то отёчность тканей рассасывается в течение месяца или полутора.
Лечение проводится по двум вариантам, в зависимости от течения заболевания.
Консервативная терапия
При госпитализации пациенту назначается постельный режим (осуществляется сестринский процесс), а также диета, направленная на предотвращение дальнейшего воспаления. На живот больного периодически размещают лёд, что приводит к замедлению деятельности патогенных микроорганизмов и невозможности их размножения.
Первые пять суток врачи стараются купировать воспалительный процесс с помощью медикаментозного лечения:
- Лекарства с антибактериальным действием: Цефтриаксон, Ципролет, Амоксиклав, Доксициклин.
- Противовоспалительные препараты, не содержащие стероидов: Нимесил, Нурофен, Нимегезик.
- Терапия, направленная на снятие симптомов интоксикации организма. Как правило, используют растворы, очищающие кровь и выводящие токсические вещества. Вводятся внутривенно с помощью капельницы: глюкоза, хлорид натрия, Гемодез.
- Препараты, убирающие сопутствующие симптомы: витамины, спазмолитические средства, сорбенты, пробиотические препараты (устраняют дисбактериоз).
При положительных результатах нагноение инфильтрата прекращается. Пациент наблюдается до полного выздоровления. Хирургическое удаление не проводится. Во избежание возникновения рецидива после лечения назначается повторное обследование по истечению трёх месяцев.
Диета при аппендикулярном инфильтрате является щадящей и не должна содержать:
- Острые блюда, копчёности, пряности.
- Снизить или исключить из рациона грубую клетчатку. Также убрать овощи и фрукты, богатые ею.
- Алкогольные напитки и газировка находятся под строгим запретом.
При выписке пациенту проводят повторное обследование.
Если медикаменты не дают результат на протяжении четырёх дней, состояние больного ухудшается и нагноение увеличивается, назначается операция.
Хирургическое вмешательство
Хирургия проводится путём лапаротомии. Гнойник вскрывается, делается дренаж содержимого и отсекается аппендикс. Также делается прокол абсцесса и удаление внутреннего содержания через пункционную иглу.
Устанавливается дренажная система, удаляющая остатки гнойного процесса, подающая внутрь антисептические и антибактериальные растворы. Удаление происходит, когда прекращаются выделения. После операции противопоказаны физические нагрузки.
Тактика лечения хронического вида аппендикулярного инфильтрата заключается в проведении терапии медикаментами. После снятия обострения проводят оперативное удаление источника недуга.
Источник
Содержание
- Синонимы диагноза
- Описание
- Патогенез
- Симптомы
- Диагностика
- Лечение
Другие названия и синонимы
Абсцесс червеобразного отростка.
Названия
Аппендикулярный абсцесс.
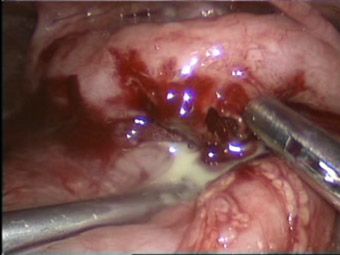
Аппендикулярный абсцесс (интраоперационная фоторафия)
Синонимы диагноза
Абсцесс червеобразного отростка.
Описание
Абсцесс аппендикулярный — это гнойник, образующийся в брюшной полости при остром аппендиците.
Патогенез
Частое осложнение при остром воспалении червеобразного отростка.
Различают первичные гнойники, развивающиеся возле самого отростка, и вторичные, возникающие на расстоянии. Образованию гнойника предшествует развитие аппендикулярного инфильтрата, которым организм больного отгораживает воспаленный отросток от остальной части брюшной полости.
Инфильтрат образуется в результате фибринозного выпота и спаяния больного сальника, петель кишечника, брюшной стенки и самого отростка.
При затухании воспалительного процесса в червеобразном отростке инфильтрат рассасывается. Однако при распространении гноеродной инфекции за пределы отростка, что чаще наблюдается при деструктивном аппендиците, развивается нагноение инфильтрата.
Аппендикулярные гнойники, в зависимости от локализации отростка, могут располагаться очень разнообразно в брюшной полости.
Наиболее благоприятно для больного развитие гнойника в подвздошной области при латеральном положении отростка, где последний лучше всего отгораживается спайками с передне-боковой и задней брюшной стенкой.
Нередко отросток занимает медиальное положение, влево от слепой кишки, помещаясь свободно среди петель тонких кишок.
Гнойник в этой области чаще располагается в конгломерате тонких кишок, редко спаивается с передней брюшной стенкой и постоянно угрожает прорывом в свободную брюшную полость.
При ретроцекальном расположении отростка гнойник локализуется вне брюшинно, нередко в околопочечной области. При тазовом положении отростка гнойник развивается в малом тазу.
Вторичные абсцессы образуются иным путем. Гноеродная инфекция, проникая за пределы отростка по многочисленным лимфатическим путям, при известных условиях вызывает развитие абсцесса и различных участках брыжейки тонких кишок, под печенью, под диафрагмой и в области правой почки.
Аналогичным путем могут образовываться вторичные гнойники и после удаления червеобразного oтростка при деструктивных формах аппендицита.
Симптомы
Симптомы — общее недомогание, озноб, пот. Высокая вечерняя температура. Локализованные боли в животе.
Больной боится повернуться в постели. Брюшная стенка напряжена соответственно месту локализации гнойника. Пальпируется отграниченный неподвижный инфильтрат. Нередко определяется флюктуация. Высокий лейкоцитоз (свыше 15000) со сдвигом формулы крови влево.
При межкишечном расположении абсцесса живот умеренно вздут, характер болей схваткообразный, отмечаются явления частичной непроходимости кишечника. При тазовом абсцессе наблюдаются боли и вздутие в нижней половине живота, боли при дефекации, учащенные позывы на низ и на мочеиспускание, выделение слизи из заднего прохода.
При обязательном исследовании пальцем через прямую кишку определяется болезненное выпячивание передней стенки прямой кишки; нередко можно определить флюктуацию на ограниченном участке.
Лейкоцитоз. Ломота в мышцах. Озноб. Потливость. Рвота. Увеличение СОЭ.
Диагностика
Распознаванию помогает хорошо собранный анамнез, указывающий на приступ аппендицита, при котором спустя неделю от начала заболевания боли не только не стихают, но и усиливаются.
Температура продолжает оставаться высокой и имеет свойственный нагноительному процессу ремиттирующий характер. Возрастает лейкоцитоз крови.
Определяется инфильтрат, который увеличивается, на его месте появляется зыбление. Диагностическая пробная пункция допустима только во время операции на операционном столе.
Лечение
В стадии инфильтрата строгий постельный режим под наблюдением хирурга в стационарных условиях. Лед на живот.
Пенициллин внутримышечно в дозе от 400000 до 1000000 ЕД ежедневно. Щадящая диэта – овощные протертые супы, жидкая каша, вареные овощи, компот. Противопоказаны слабительные и наркотики.
При тазовых инфильтратах рекомендуются горячие (40°) микроклизмы 2–3 раза в день. Такие клизмы нередко способствуют рассасыванию инфильтрата или ускоряют формирование гнойника.
При сформировании гнойника или при внезапном ухудшении общего состояния, указывающего на прорыв гнойника в свободную брюшную полость, показано неотложное оперативное вмешательство.
При оперативном вскрытии гнойника следует ограничиться удалением гноя и выпавших в полость каловых камней. Отросток не удаляют, полость гнойника засыпают пенициллином, норсульфазолом, стрептомицином и тампонируют; рану швами не сужают.
Источник
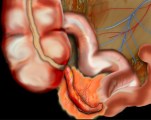
Аппендикулярный инфильтрат — это одно из осложнений острого аппендицита. Представляет собой воспалительную опухоль, которая включает червеобразный отросток с окружающими его органами (слепой кишкой, сальником). Заболевание проявляется тупыми болями справа внизу живота, слабостью, субфебрильной температурой тела. Для постановки диагноза используют различные методы визуализации органов брюшной полости — УЗИ, КТ, диагностическую лапароскопию. Вспомогательное значение имеют клинический и биохимический анализы крови. коагулограмма. В типичных случаях аппендикулярного инфильтрата показано консервативное лечение с отсроченной аппендэктомией.
Общие сведения
Распространенность аппендикулярного инфильтрата (АИ), по разным данным, составляет от 2% до 10%. Заболевание чаще диагностируется у пожилых пациентов, для которых характерна стертая клиническая картина воспаления аппендикса. У женщин осложнение развивается чаще, чем у мужчин. Высокие показатели распространенности аппендикулярного инфильтрата зарегистрированы у детей. Летальность при АИ составляет 0,34-0,36%. Патология имеет важное значение для хирургии, поскольку свидетельствует о несвоевременной или неполной диагностике аппендицита.
Аппендикулярный инфильтрат
Причины
Аппендикулярный инфильтрат как осложнение аппендицита имеет такие же этиологические факторы. Его развитие связано с проникновением микробной флоры в червеобразный отросток и следующими за этим воспалительными изменениями в органе. Инфильтрат образуется при распространении патологического процесса за пределы аппендикса, вовлечении соседних петель кишечника, сальника. В хирургии выделяют три главные причины формирования АИ:
- Позднее обращение к врачу. Более трети больных с острым аппендицитом обращаются за медицинской помощью спустя сутки и более после появления симптомов. Этому способствуют проблемы с доступностью медицинской помощи, несознательное отношение к своему здоровью.
- Атипичное течение аппендицита. При снижении общей реактивности организма болевой синдром выражен незначительно, поэтому пациенты могут длительное время не осознавать факт наличия болезни. Это характерно для пожилых людей.
- Диагностические ошибки. Несмотря на высокий уровень развития современной медицины, по статистике ошибки в диагностике аппендицита на догоспитальном этапе выявляются в 25% случаев. Это обуславливает запоздалую госпитализацию и неадекватное лечение.
Патогенез
Аппендикулярный инфильтрат по структуре является воспалительной опухолью. Процесс воспаления затрагивает не только аппендикс, но и соседние ткани. На начальных этапах болезни формируется «рыхлый» инфильтрат, в котором органы не связаны между собой. По мере прогрессирования воспалительный процесс переходит в стадию пролиферации, на которой образуются соединительнотканные спайки. В таком случае возникает «плотный» АИ.
Симптомы аппендикулярного инфильтрата
Зачастую начало заболевания по клинической картине напоминает типичный острый аппендицит. Человек жалуется на сильные схваткообразные боли в правой подвздошной области, которые появляются внезапно. Болевые ощущения сопровождаются тошнотой, одно- или двукратной рвотой. Реже отмечаются диарея или болезненность при мочеиспускании. Характерно повышение температуры тела до 37-38 °С, слабость.
При атипичном начале характер и интенсивность болей меняется. В течение нескольких дней больного беспокоят ноющие или тупые боли справа в боку, которые имеют умеренную интенсивность. Болевой синдром в подобных клинических случаях может оказаться единственным проявлением аппендикулярного воспаления. Подобная клиническая симптоматика, как правило, встречается у людей пожилого и старческого возраста, ослабленных пациентов.
Спустя 2-3 дня после манифестации заболевания на фоне болевого синдрома начинает формироваться болезненная воспалительная опухоль. Больной может ее прощупать самостоятельно: инфильтрат представляет собой плотное и умеренно подвижное образование в правом нижнем квадранте живота. При этом постепенно уменьшаются боли в покое. Болезненность усиливается при наклонах туловища вперед и вправо. Температура тела при аппендикулярном инфильтрате держится на уровне 37-37,5 °С.

Аппендикулярный инфильтрат
Осложнения
При несвоевременном лечении АИ есть высокая вероятность развития аппендикулярного абсцесса. При формировании гнойника вокруг воспаленного аппендикса самочувствие резко ухудшается. Наблюдается фебрильная лихорадка с периодами озноба, боли становятся постоянными и очень интенсивными. Такое состояние требует неотложной хирургической помощи, при отсутствии которой у 90-95% пациентов возникает перитонит.
Среди поздних осложнений аппендикулярного инфильтрата основную роль играет спаечная болезнь. После перенесенного воспаления формируются перемычки между петлями кишечника, которые нарушают нормальный транспорт каловых масс по кишечнику. Под действием провоцирующих факторов спайки приводят к механической кишечной непроходимости, некрозу участка кишечника.
Диагностика
Опытный хирург ставит предварительный диагноз уже на основании объективного осмотра. Обращает на себя внимание опухоль в области проекции аппендикса, которая имеет плотноэластическую консистенцию, болит при надавливании. Далее для диагностики аппендикулярного инфильтрата применяют следующие лабораторные и инструментальные методы:
- УЗИ брюшной полости. С помощью ультразвукового исследования врач оценивает состояние кишечных петель и червеобразного отростка, выявляет признаки аппендикулярного воспаления — инфильтрацию и утолщение стенок ЖКТ, наличие экссудата. При небольшом размере инфильтрата УЗИ может быть малоинформативным.
- КТ брюшной полости. Компьютерную томографию чаще проводят пожилым больным, чтобы дифференцировать аппендикулярный инфильтрат с доброкачественными и злокачественными опухолями. Исследование дает четкое и детальное изображение абдоминальных органов.
- Диагностическая лапароскопия. В затруднительных случаях прибегают к инвазивному методу визуализации. Благодаря введению видеохирургического инструментария в брюшную полость можно детально осмотреть патологический инфильтрат. При необходимости во время диагностики выполняют лечебные лапароскопические манипуляции.
- Анализы. Общеклиническое исследование крови показывает неспецифические воспалительные признаки — повышение уровня лейкоцитов и СОЭ. Показатели эритроцитов и гемоглобина помогают исключить токсико-анемический синдром. Обязательно назначают биохимический анализ крови, коагулограмму.

Подпеченочный аппендикулярный инфильтрат
Лечение аппендикулярного инфильтрата
Консервативная терапия
Аппендикулярный инфильтрат — единственное из осложнений аппендицита, которое подлежит медикаментозной терапии. Лечение проводится только в условиях стационара. Подбираются этиотропные антибактериальные препараты широкого спектра. Местно на правую подвздошную область применяют холод, методы физиотерапии. Спустя 10-14 дней от начала проведения такой терапии инфильтрат рассасывается, аппендикулярные симптомы исчезают.
Хирургическое лечение
Если заболевание удалось купировать консервативным путем, спустя 3-4 месяца рекомендовано проведение плановой аппендэктомии. Операция предназначена для профилактики рецидивов воспалительного процесса. В абдоминальной хирургии для удаления аппендикса используют лапароскопическое оборудование. Операция проходит с небольшими разрезами кожи и минимальным повреждением тканей, что ускоряет реабилитационный период.
При нагноении аппендикулярного инфильтрата рекомендовано оперативное вмешательство в кратчайшие сроки. Производится вскрытие и дренирование гнойника, после чего самочувствие быстро улучшается. Обычно в таких ситуациях удаление червеобразного отростка не проводят, поскольку операция чревата осложнениями. Плановая аппендэктомия выполняется спустя 6 месяцев после первого этапа лечения.
Прогноз и профилактика
При своевременной комплексной терапии аппендикулярного инфильтрата пациенты полностью выздоравливают, никаких отдаленных осложнений болезни не возникает. Прогноз ухудшается при трансформации АИ в абсцесс или местный перитонит. Профилактика заболевания включает раннюю диагностику и адекватную хирургическую помощь при остром аппендиците, что особенно важно для ослабленных и пожилых больных.
Источник
