Аортальная регургитация код по мкб 10
Синонимы
Недостаточность аортального клапана.
Определение
Аортальная регургитация — заболевание, характеризующееся ретроградным током крови из аорты в ЛЖ через патологически изменённый аортальный клапан.
Код по МКБ-10
I 06.1. Ревматическая недостаточность аортального клапана.
I 35.1. Аортальная (клапанная) недостаточность.
Эпидемиология
По данным допплер-ЭхоКГ исследований, аортальную регургитацию разной степени выявляют у 8,5% женщин и 13% мужчин. Хроническая аортальная регургитация среди других пороков сердца у взрослых составляет 10%. Её чаще выявляют у мужчин и в старших возрастных группах.
Профилактика
Больным с ревматической аортальной регургитацией показана вторичная профилактика рецидивов острой ревматической лихорадки. Всем больным показана профилактика инфекционного эндокардита.
Скрининг
Специальный скрининг на аортальную регургитацию не проводят. При наличии жалоб на повышенную утомляемость, боль в грудной клетке, синкопальные состояния, одышку и высокого пульсового АД необходимо провести тщательную аускультацию сердца для исключения аортальной регургитации.
Классификация
Выделяют классификацию аортальной регургитации по течению и по степени тяжести.
Классификация аортальной регургитации по течению
- Острая аортальная регургитация.
- Хроническая аортальная регургитация.
Классификация аортальной регургитации по степени тяжести представлена в табл. 1.
Таблица 1
Допплерэхокардиографическая оценка тяжести аортальной регургитации
| Признаки | Степень тяжести | ||
| легкая | умеренная | тяжелая | |
| Специфические признаки тяжести (по данным допплеровского картирования) Количественные признаки Объем регургитации, мл на 1 сердечное сокращение Фракция регургитации, % Эффективная площадь регургитационного отверстия, см² | Центрально расположенная струя, ширина <25% площади выносящего тракта ЛЖ Ширина струи регургитации в месте ее формирования <0,3 см Кратковременный обратный кровоток в нисходящей аорте в диастолу, или его отсутствие <30 <30 <0,10 | Присутствуют признаки легкой аортальной регургитации при отсутствии признаков тяжелой аортальной регургитации 30-59 30-49 0,1-0,219 | Центрально расположенная струя, ширина >65% площади выносящего тракта ЛЖ Ширина струи регургитации в месте ее формирования >0,6 см ≥60 ≥50 ≥0,30 |
Этиология
Аортальная регургитация может быть следствием поражения створок клапана или корня аорты.
Причины аортальной регургитации
- Поражения створок клапана: инфекционный эндокардит, острая ревматическая лихорадка, миксоматозная дегенерация.
- Поражение корня аорты: дилатация корня аорты при АГ, синдроме Марфана, системных заболеваниях соединительной ткани, сифилисе, анкилозирующем спондилоартрите.
Описана патология аортального клапана, возникающая при приёме лекарств, подавляющих аппетит (анорексанты).
Патогенез
Компенсация хронической аортальной недостаточности в течение длительного времени происходит за счёт увеличения конечного диастолического объёма ЛЖ, увеличения его податливости, а также за счёт как эксцентрической, так и концентрической гипертрофии миокарда. В результате значительное увеличение ударного объема позволяет сохранить фракцию выброса на необходимом уровне. В то же время, по сравнению с митральной регургитацией, постнагрузка постоянно увеличивается. Следовательно, аортальную регургитацию следует считать состоянием, сопровождающимся перегрузкой как объёмом, так и давлением. Через несколько лет дилатация и гипертрофия ЛЖ теряют адаптивную функцию, и конечное диастолическое давление начинает увеличиваться при снижении фракции выброса.
Клиническая картина
Аортальная регургитация длительное время протекает бессимптомно. При декомпенсации появляется одышка при физической нагрузке, ортопноэ и приступы удушья в ночное время. Стенокардия и синкопальные состояния встречаются реже, чем при аортальном стенозе.
Шостак Н.А., Аничков Д.А., Клименко А.А.
Приобретенные пороки сердца
Опубликовал Константин Моканов
Источник
Аортальная регургитация — заболевание, характеризующееся ретроградным током крови из аорты в левый желудочек через патологически измененный аортальный клапан. В материале статьи представлены основные сведения о аортальнаой регургитации – механизмы ее развития, формы, причины и симптомы, а также особенности диагностики и принципы лечения
 Аортальная регургитация — порок, характеризующийся несмыканием створок клапана, приводящий к обратному потоку крови во время диастолы в левый желудочек.
Аортальная регургитация — порок, характеризующийся несмыканием створок клапана, приводящий к обратному потоку крови во время диастолы в левый желудочек.
Синонимы: Недостаточность аортального клапана, аортальная недостаточность.
Диагнозы по МКБ
I06.1 Ревматическая недостаточность аортального клапана
I35.1 Аортальная (клапанная) недостаточность
I35.8 Другие поражения аортального клапана
Жалобы и анамнез
Сбор анамнеза и жалоб у всех пациентов с подозрением на аортальную регургитацию.
Клинические проявления острой аортальной регургитации — острая сердечная недостаточность и кардиогенный шок.
При острой тяжелой аортальной регургитации, даже при интенсивной медикаментозной терапии, нередко наступает смерть из-за отека легких, желудочковых аритмий, электромеханической диссоциации или кардиогенного шока.
Хроническая аортальная регургитация длительное время протекает бессимптомно.
При расспросе пациента — внимание на наличие одышки при физической нагрузке и покое, приступов удушья, болей в грудной клетке.
При декомпенсации порока появляется одышка при физической нагрузке, затем и в покое. Затем присоединяются приступы удушья (сердечная астма и/или отек легких).
Боли в сердце (стенокардия) также могут возникать при аортальной недостаточности, но они не всегда связаны с провоцирующими факторами, как ангинозные боли при ИБСИ.
Физикальное обследование
- Пальпация артерий шеи и нижних конечностей.
- Измерение артериального давления.
- Аускультация сердца с целью обнаружения усиленной пульсации сосудов и шума над сосудами, снижения диастолического давления и патологических сердечных шумов.
Диагноз хронической тяжелой аортальной регургитации ставится на основании следующих признаков:
- диастолический шум во II межреберье справа и от грудины, и в III-IV у левого края грудины и проводится на верхушку сердца. По характеру это высокочастотный шум, чаще убывающий (decrescendo), связан с быстрым снижением объема или степени регургитации в течение диастолы;
- смещения пульсации левого желудочека;
- увеличение пульсового давления, за счет выраженного снижения диастолического давления и умеренного повышения систолического давления;
- периферические симптомы, отражающие большое пульсовое давление (пульсация сонных артерий, симптом де Мюссе);
- шум Остина-Флинта — специфичный признак тяжелой АР, низкочастотный грохочущий диастолический шум часто выслушивается на верхушке, он может быть среднедиастолическим или пресистолическим.
Полезные инструменты
Открыть справочники:
Классификация тяжести аортальной регургитации
Скачать критерии качества:
Критерии качества оказания специализированной медицинской помощи взрослым при аортальной регургитации
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Материал проверен экспертами Актион Медицина
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 8 марта 2020;
проверки требуют 2 правки.
Недостаточность аортального клапана — один из видов приобретённых пороков сердца с нарушением гемодинамики, характеризующееся обратным током крови из аорты в левый желудочек в диастолу через дефект аортального клапана[3]. Наиболее частыми причинами болезни являются острая ревматическая лихорадка и инфекционный эндокардит. В терапии аортальной недостаточности предусмотрено как консервативное, так и оперативное лечение.
Причины[править | править код]
Причинами аортальной недостаточности, как и других приобретённых пороков сердца, являются[4]:
- острая ревматическая лихорадка;
- инфекционный эндокардит;
- атеросклероз;
- сифилитическое поражение клапана;
- травма грудной клетки;
- системные заболевания соединительной ткани.
Наиболее частыми причинами среди прочих являются острая ревматическая лихорадка и инфекционный эндокардит[5]. Сравнительно редко встречается относительная аортальная недостаточность, характеризующаяся значительным расширением устья аорты (при гипертонической болезни) и выраженном атеросклерозе аорты[3].
Классификация[править | править код]
Существует две классификации недостаточности аортального клапана[6]:
Степени порока по длине струи регургитации крови[править | править код]
- I степень — не более 5 мм от створок аортального клапана (струя под створками аортального клапана);
- II степень — 5-10 мм, струя доходит до створок митрального клапана;
- III степень — более 10 мм, струя достигает верхушки левого желудочка.
Степени порока по количеству регургитируемой крови[править | править код]
- I степень — объем забрасываемой обратно крови не превышает 15 %;
- II степень — количество крови колеблется в диапазоне от 15 % до 30 %;
- III степень — объём крови составляет до 50 % от сердечного выброса;
- IV степень — в желудочек возвращается более половины от всей крови[6].
Гемодинамика[править | править код]
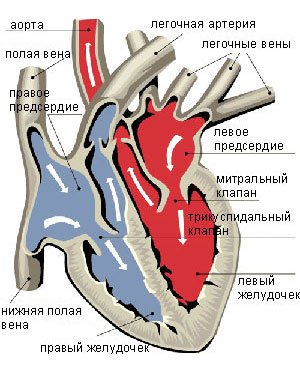
При аортальной недостаточности не закрываются полулунные клапаны во время диастолы, что приводит к обратному току крови из аорты в левый желудочек (в норме — из левого предсердия). Объём возвращающейся крови зависит, в основном, от площади незакрытой части аортального отверстия. Дополнительное количество крови в левом желудочке приводит к его гипертрофии и дилатации. В результате большее количество крови выбрасывается во время систолы из левого желудочка в аорту и её начальные отделы расширяются. Отток крови из аорты в левый желудочек приводит к снижению диастолического давления. Застой в малом кругу кровообращения способствует повышению давления в лёгочных артериях, в результате которого развивается гипертрофия правого желудочка. При пороке также происходит ишемия миокарда левого желудочка по причине большой нагрузки и уменьшение поступления крови в коронарные сосуды[7].
Патологическая анатомия[править | править код]
Морфология порока зависит от причины его возникновения. Однако при любой этиологии наблюдается воспалительно-склеротический процесс в области створок клапана и их сморщивание. По мере распространения патологического процесса на аорту, происходит растяжение устья и оттягивание створок. Наблюдается значительное расширение границ левого желудочка. При присоединении септического поражения отмечается образование дефектов[8].
Клиническая картина и физикальное обследование[править | править код]
Клиника аортальной недостаточности включает следующие симптомы и данные физикального обследования[9]:
- головокружения и склонность к обморокам;
- боль в области сердца стенокардического характера;
- большая разница между систолическим и диастолическим давлением (цифры систолического давления высокие, а диастолического — низкие);
- «пляска каротид» — видимая пульсация общих сонных артерий, иногда височных и подключичных вен;
- симптом Мюссе — покачивание головы;
- симптомы застоя крови в малом кругу кровообращения (признаки сердечной астмы);
- высокий и скачущий пульс;
- пульсация в правом подреберье в области проекции печени;
- появление псевдокапиллярного пульса (признак Квинке);
- пальпация: верхушечный толчок усилен со смещением влево и вниз;
- при аускультации — ослабление I тона у верхушки сердца и ослабление II тона над аортой;
- иногда при данном пороке на бедренной артерии выслушивается два тона (двойной тон Траубе и двойной шум Виноградова-Дюрозье)[9].
Дополнительные методы обследования[править | править код]
ЭКГ-диагностика аортального порока
При проведении инструментальных методов обследования выявляются следующие признаки[10]:
- ЭКГ: признаки гипертрофии и дилатации левого желудочка, признаки перегрузки левого желудочка и относительной коронарной недостаточности (снижение сегмента S-T и отрицательный зубец T в I и II стандартных и левых грудных отведениях, может наблюдаться блокада левой ножки пучка Гиса;
- ЭхоКГ: выявление трепетание передней створки митрального клапана во время диастолы по причине удара струи при регургитации (обратном токе) крови из аорты в желудочек;
- рентгенологическое исследование: аортальная конфигурация сердца (увеличение левого желудочка), сердце приобретает специфическую форму «сапога»;
- доплер-исследование: поток регургитации в полость левого желудочка, диастолическая реверсия потока в брюшном отделе аорты;
- фонокардиография над аортой: высокочастотный диастолический шум, амплитуда снижается к окончанию диастолы, снижение амплитуды II тона[10].
Лечение[править | править код]
В терапии аортальной недостаточности предусмотрено[11]:
Консервативное лечение[править | править код]
- лечение основного заболевания, вызвавшего порок;
- сердечные гликозиды (Дигоксин, Строфантин, Коргликон);
- диуретики (Фуросемид, Дихлотиазид, Спироналактон);
- ингибиторы АПФ (Каптоприл, Эналаприл);
- лечение тромбоэмболических осложнений (антиагреганты, антикоагулянты);
- по показаниям — нитраты, бета-блокаторы;
- физиотерапия — при отсутствии противопоказаний (индуктотермия на область надпочечников, ДМВ-терапия, бальнеотерапия).
Оперативное лечение[править | править код]
- протезирование аортального клапана;
- пластические процедуры (выполняются реже, чем протезирование клапана).
Примечания[править | править код]
- ↑ 1 2 Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ 1 2 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ 1 2 Внутренние болезни, 1982, с. 85.
- ↑ Терапия, 2005, с. 61.
- ↑ Амирагов Р. В., Асатрян Т. В., Бокерия Л. А., Куц Э. В., Мироненко В. А., Муратов Р. М., Скопин И. И. [https://racvs.ru/clinic/files/2016/Aortic-regurg.pdf Клинические рекомендации Министерства здравоохранения РФ, Аортальная регургитация, МКБ 10:I35.0/I06.0/135.8
Год утверждения: 2016]. - ↑ 1 2 Лис М. А., Солоненко Ю. Т., Соколов К. Н. Пропедевтика внутренних болезней. — Мн.: Издательство Гревцова, 2012. — С. 211. — 496 с.
- ↑ Внутренние болезни, 1982, с. 85—86.
- ↑ Внутренние болезни, 1982, с. 86.
- ↑ 1 2 Терапия, 2005, с. 61—63.
- ↑ 1 2 Терапия, 2005, с. 63—64.
- ↑ Терапия, 2005, с. 69—70.
Литература[править | править код]
- Милькаманович В. К. Терапия. — Мн.: Вышэйшая школа, 2005. — С. 61—70. — 608 с. — (Медицина). — ISBN 985-06-1098-2.
- Внутренние болезни / Под ред. Сметнева А. С., Кукеса В. Г. — Мн.: Медицина, 1982. — С. 85—86. — 496 с.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Аортальная недостаточность.
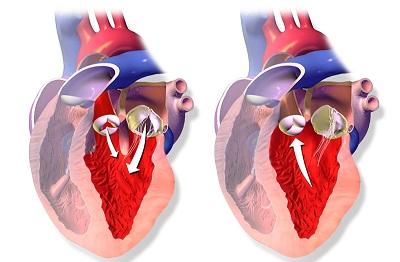
Патогенез недостаточности аортального клапана
Описание
Аортальная недостаточность. Неполное смыкание створок клапана аорты во время диастолы, приводящее к обратному току крови из аорты в левый желудочек. Аортальная недостаточность сопровождается головокружением, обмороками, болью в грудной клетке, одышкой, частым и неритмичным сердцебиением. Для постановки диагноза аортальной недостаточности проводится рентгенография грудной клетки, аортография, ЭхоКГ, ЭКГ, МРТ и КТ сердца, катетеризация сердца и тд Лечение хронической аортальной недостаточности осуществляется консервативным путем (диуретики, АПФ-ингибиторы, блокаторы кальциевых каналов и тд ); при тяжелом симптоматическом течении показана пластика или протезирование аортального клапана.
Дополнительные факты
Аортальная недостаточность (недостаточность аортального клапана) – клапанный порок, при котором во время диастолы полулунные створки аортального клапана полностью не смыкаются, вследствие чего возникает диастолическая регургитация крови из аорты обратно в левый желудочек. Среди всех пороков сердца изолированная аортальная недостаточность составляет в кардиологии около 4% случаев. В 10% наблюдений недостаточность клапана аорты сочетается с другими клапанными поражениями. У подавляющего большинства больных (55-60%) выявляется комбинация недостаточности аортального клапана и стеноза устья аорты. Аортальная недостаточность в 3-5 раз чаще наблюдается у лиц мужского пола.
Нарушения гемодинамики при аортальной недостаточности.
Гемодинамические расстройства при аортальной недостаточности определяются объемом диастолической регургитации крови через дефект клапана из аорты обратно в левый желудочек (ЛЖ). При этом объем возвращающейся в ЛЖ крови может достигать более половины от величины сердечного выброса.
Т. О. , при аортальной недостаточности левый желудочек в период диастолы наполняется как вследствие поступления крови из левого предсердия, так и в результате аортального рефлюкса, что сопровождается увеличением диастолического объема и давления в полости ЛЖ. Объем регургитации может достигать до 75% от ударного объема, а конечный диастолический объем левого желудочка увеличиваться до 440 мл (при норме от 60 до 130 мл).
Расширение полости левого желудочка способствует растяжению мышечных волокон. Для изгнания повышенного объема крови увеличивается сила сокращения желудочков, что при удовлетворительном состоянии миокарда приводит к увеличению систолического выброса и компенсации измененной внутрисердечной гемодинамики. Однако длительная работа левого желудочка в режиме гиперфункции неизменно сопровождается гипертрофией, а затем дистрофией кардиомиоцитов: на смену непродолжительному периоду тоногенной дилатации ЛЖ с увеличением оттока крови приходит период миогенной дилатации с увеличением притока крови. В конечном результате формируется митрализация порока — относительная недостаточность митрального клапана, обусловленная дилатацией ЛЖ, нарушением функции папиллярных мышц и расширением фиброзного кольца митрального клапана.
В условиях компенсации аортальной недостаточности функция левого предсердия остается ненарушенной. При развитии декомпенсации происходит повышение диастолического давления в левом предсердии, что приводит к его гиперфункции, а затем — гипертрофии и дилатации. Застой крови в системе сосудов малого круга кровообращения сопровождается повышением давления в легочной артерии с последующей гиперфункцией и гипертрофией миокарда правого желудочка. Этим объясняется развитие правожелудочковой недостаточности при аортальном пороке.
Причины
Аортальная недостаточность – полиэтиологический порок, происхождение которого может быть обусловлено рядом врожденных или приобретенных факторов.
Врожденная аортальная недостаточность развивается при наличии одно-, двух– или четырехстворчатого клапана аорты вместо трехстворчатого. Причинами дефекта аортального клапана могут служить наследственные заболевания соединительной ткани: врожденная патология стенки аорты — аортоаннулярная эктазия, синдром Марфана, синдром Элерса-Данлоса, муковисцидоз, врожденный остеопороз, болезнь Эрдгейма и тд При этом обычно имеет место неполное смыкание или пролапс аортального клапана.
Основными причинами приобретенной органической аортальной недостаточности выступают ревматизм (до 80% всех случаев), септический эндокардит, атеросклероз, сифилис, ревматоидный артрит, системная красная волчанка, болезнь Такаясу, травматические повреждения клапана и тд Ревматическое поражение приводит к утолщению, деформации и сморщиванию створок клапана аорты, в результате чего не происходит их полноценного смыкания в период диастолы. Ревматическая этиология обычно лежит в основе сочетания аортальной недостаточности с митральным пороком. Инфекционный эндокардит сопровождается деформацией, эрозией или перфорацией створок, вызывая дефект аортального клапана.
Возникновение относительной аортальной недостаточности возможно вследствие расширения фиброзного кольца клапана или просвета аорты при артериальной гипертензии, аневризме синуса Вальсальвы, расслаивающейся аневризме аорты, анкилозирующем ревматоидном спондилите (болезни Бехтерева) и тд патологии. При данных состояниях также может наблюдаться сепарация (расхождение) створок аортального клапана во время диастолы.
Классификация
Для оценки степени выраженности гемодинамических нарушений и компенсаторных возможностей организма используется клиническая классификация, выделяющая 5 стадий аортальной недостаточности:
• I — стадия полной компенсации. Начальные (аускультативные) признаки аортальной недостаточности при отсутствии субъективных жалоб.
• II — стадия скрытой сердечной недостаточности. Характерно умеренное снижение толерантности к физической нагрузке. По данным ЭКГ выявляются признаки гипертрофии и объемной перегрузки левого желудочка.
• III — стадия субкомпенсации аортальной недостаточности. Типичны ангинозные боли, вынужденное ограничение физической активности. На ЭКГ и рентгенограммах — гипертрофия левого желудочка, признаки вторичной коронарной недостаточности.
• IV — стадия декомпенсации аортальной недостаточности. Выраженная одышка и приступы сердечной астмы возникают при малейшем напряжении, определяется увеличение печени.
• V — терминальная стадия аортальной недостаточности. Характеризуется прогрессирующей тотальной сердечной недостаточностью, глубокими дистрофическими процессами во всех жизненно важных органах.
Симптомы
Больные с аортальной недостаточностью в стадии компенсации не отмечают субъективных симптомов. Латентное течение порока может быть длительным – иногда на протяжении нескольких лет. Исключение составляет остро развившаяся аортальная недостаточность, обусловленная расслаивающейся аневризмой аорты, инфекционным эндокардитом и другими причинами.
Симптоматика аортальной недостаточности обычно манифестирует с ощущений пульсации в сосудах головы и шеи, усиления сердечных толчков, что связано с высоким пульсовым давлением и увеличением сердечного выброса. Характерная для аортальной недостаточности синусовая тахикардия субъективно воспринимается больными как учащенное сердцебиение.
При выраженном дефекте клапана и большом объеме регургитации отмечаются мозговые симптомы: головокружение, головные боли, шум в ушах, нарушения зрения, кратковременные обморочные состояния (особенно при быстрой смене горизонтального положения тела на вертикальное).
В дальнейшем присоединяется стенокардия, аритмия (экстрасистолия), одышка, повышенное потоотделение. На ранних стадиях аортальной недостаточности эти ощущения беспокоят, главным образом, при нагрузке, а в дальнейшем возникают и в покое. Присоединение правожелудочковой недостаточности проявляет себя отеками на ногах, тяжестью и болями в правом подреберье.
Боль в груди слева. Боль за грудиной. Одышка. Шум в ушах.
Диагностика
Физикальные данные при аортальной недостаточности характеризуются рядом типичных признаков. При внешнем осмотре обращает внимание бледность кожных покровов, на поздних стадиях – акроцианоз. Иногда выявляются внешние признаки усиленной пульсации артерий – «пляска каротид» (видимая на глаз пульсация на сонных артериях), симптом Мюссе (ритмичное кивание головой в такт пульса), симптом Ландольфи (пульсация зрачков), «капиллярный пульс Квинке» (пульсация сосудов ногтевого ложа), симптом Мюллера (пульсация язычка и мягкого неба).
Типично визуальное определение верхушечного толчка и его смещение в VI—VII межреберье; пульсация аорты пальпируется за мечевидным отростком. Аускультативные признаки аортальной недостаточности характеризуются диастолическим шумом на аорте, ослаблением I и II тонов сердца, «сопровождающим» функциональным систолическим шумом на аорте, сосудистыми феноменами (двойным тоном Траубе, двойным шумом Дюрозье).
Инструментальная диагностика аортальной недостаточности основывается на результатах ЭКГ, фонокардиографии, рентгенологических исследований, ЭхоКГ (ЧПЭхоКГ), катетеризации сердца, МРТ, МСКТ. Электрокардиография обнаруживает признаки гипертрофии левого желудочка, при митрализации порока – данные за гипертрофию левого предсердия. С помощью фонокардиографии определяются измененные и патологические сердечные шумы. Эхокардиографическое исследование позволяет выявить ряд характерных симптомов аортальной недостаточности — увеличение размеров левого желудочка, анатомический дефект и функциональную несостоятельность клапана аорты.
На рентгенограммах грудной клетки обнаруживается расширение левого желудочка и тени аорты, смещение верхушки сердца влево и вниз, признаки венозного застоя крови в легких. При восходящей аортографии визуализируется регургитация тока крови через аортальный клапан в левый желудочек. Зондирование полостей сердца у пациентов аортальной недостаточностью необходимо для определения величины сердечного выброса, конечного диастолического объема в ЛЖ и объема регургитации, а также других необходимых параметров.
Лечение
Легкая степень аортальной недостаточности с бессимптомным течением лечения не требует. Рекомендуется ограничение физических нагрузок, ежегодный осмотр кардиолога с выполнением ЭхоКГ. При бессимптомной умеренной аортальной недостаточности назначаются диуретики, блокаторы кальциевых каналов, АПФ-ингибиторы, блокаторы рецепторов ангиотензина. С целью профилактики инфекции при проведении стоматологических и хирургических манипуляций назначаются антибиотики.
Оперативное лечение – пластика/протезирование аортального клапана показано при тяжелой симптоматической аортальной недостаточности. В случае острой аортальной недостаточности вследствие расслаивания аневризмы или травмы аорты производится протезирование аортального клапана и восходящего отдела аорты.
Признаками неоперабельности служат увеличение диастолического объема ЛЖ до 300 мл; фракция выброса 50%, конечное диастолическое давление порядка 40 мм.
Прогноз
Прогноз аортальной недостаточности в значительной мере определяется этиологией порока и объемом регургитации. При выраженной аортальной недостаточности без явлений декомпенсации средняя продолжительность жизни больных с момента установления диагноза составляет 5-10 лет. В декомпенсированной стадии с явлениями коронарной и сердечной недостаточности лекарственная терапия оказывается малоэффективной, и больные погибают в течение 2-х лет. Своевременная кардиохирургическая операция значительно улучшает прогноз аортальной недостаточности.
Профилактика
Предупреждение развития аортальной недостаточности заключается в профилактике ревматических заболеваний, сифилиса, атеросклероза, их своевременном обнаружении и полноценном лечении; диспансеризации пациентов группы риска по развитию аортального порока.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
