Ангиофиброма кожи код по мкб 10
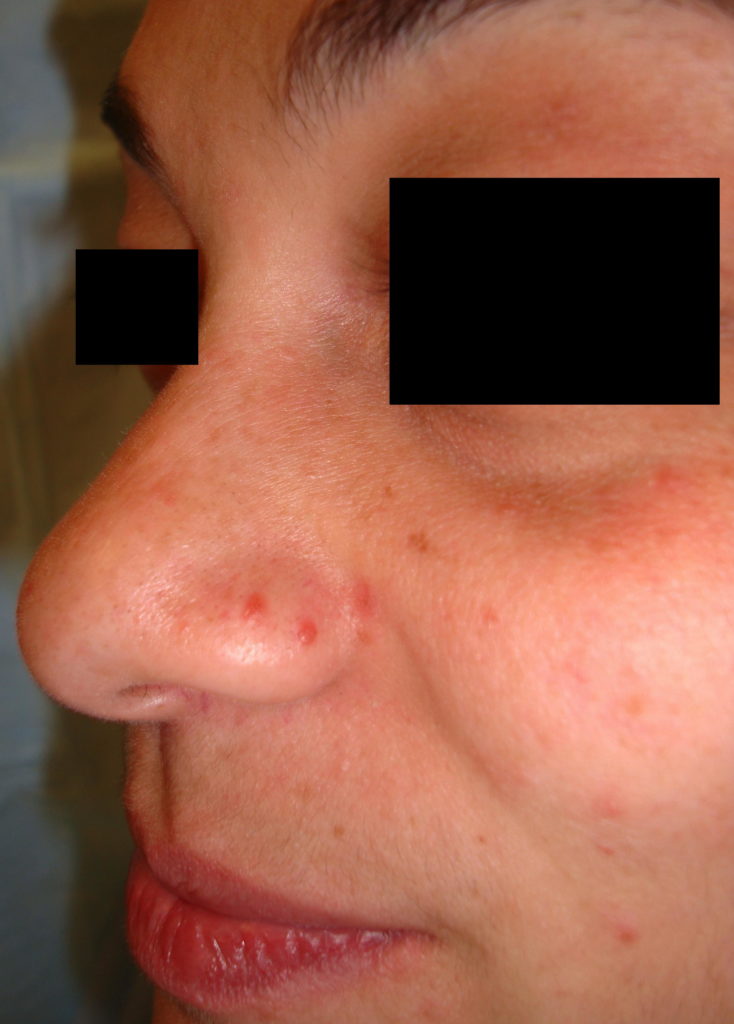
Ангиофиброма – это редкий вид новообразования, доброкачественная опухоль, включающая в себя соединительную ткань с кровеносными сосудами. Поражает кожу, область носа. Может встречаться в основании черепа.
Болезнь до сих пор изучается. Точные причины развития неизвестны, называют лишь несколько факторов, способных вызвать болезнь. Симптомы проявляются в зависимости от расположения. Общими признаками считаются болевые ощущения, асимметрия лица, формирование узелков разных оттенков. Для точного диагностирования требуется пройти инструментальное обследование. Лабораторные анализы дают дополнительную информацию о болезни. Устранить опухоль можно исключительно оперативным удалением.
Характеристика ангиофибромы
Ангиофиброма (от греч. Angeion – сосуд + от лат. -fibra – волокно + опухоль) – дословно можно перевести так: опухоль, которую составляет сосудистый и волокнистый тип соединительной ткани. Синоним понятия – гемангиофиброма. Новообразование, развивающееся на слизистой, имеет форму полипа с ножкой (может быть широкой или узкой) с красным оттенком – влияет кровеносный сосуд, участвующий в образовании. При наличии внутренних кровотечений полип приобретает бурый оттенок – телеангиэктатическая фиброма.
Ангиофиброма кожи имеет внешний вид маленького узла с сочетанием нескольких цветов – от жёлто-зеленого до бурого. Под микроскопом опухоль выглядит как сочетание капилляров с просветом – внутри соединительный тип волокон. Выделяют два вида по клеточному составу – липидную и сидеротическую.
Липидная ангиома состоит из крупных патогенов с двоякопреломляющими липидами. Сидеротическая – усматривается преобладание гемосидерофагов.
Возникать заболевание может на кожных покровах конечностей, на слизистых дыхательных путей, носоглотки. Болезнь имеет доброкачественный характер с положительным прогнозом лечения. В медицинской статистике встречается редко. Раньше страдали люди в возрасте после 30 лет. В последнее время заметно омоложение – встречается у детей от 4 лет. Мальчики и мужчины страдают чаще, особенно подростки в возрасте 9-18 лет. Поэтому её часто называют юношеская ангиофиброма (ювенильная).
Код по МКБ-10 у болезни D10.6: «доброкачественное новообразование носоглотки». Также используются D10-D36 «Доброкачественные новообразования».
Причины возникновения патологии
Причины возникновения до конца не изучены. Формирование опухоли может спровоцировать:
- Наследственная предрасположенность – у людей, имеющих в роду подобное заболевание, шанс возникновения выше.
- Генетическая мутация – хромосомный ряд был нарушен при внутриутробном развитии.
- Нарушение в работе поджелудочной железы – гормональный дисбаланс.
- Связывают с возрастными изменениями в иммунной системе человека – снижение защитной функции.
- Частое травмирование мышц и костей основания черепа и лица.
- Присутствие воспалительных процессов гортани, приобретших хронический характер.
- Злоупотребление спиртными напитками, никотином и наркотическими средствами.
- Воздействие загрязненной экологии.
Классификация заболевания
Согласно расположению узла, выделяют:
- Ангиофиброму кожи – встречается у взрослых людей.
- Ангиофиброму лица – подвержены все возрасты.
- Развитие новообразования в гортани провоцирует формирование юношеской ангиофибромы основания черепа.
- Довольно редко встречается опухоль почки.
- Распространенное образование – ювенильная ангиофиброма носоглотки.
- Развитие узлов в части мягких тканей.
По морфологическому строению различают базально-распространённую и интракраниально-распространённую.
Ангиофиброма человека
Патология носоглотки развивается в 4 стадии:
- На 1 стадии узел развивается в полости носа.
- 2 стадия протекает с распространением опухоли в крылонёбную ямку и пазухи – верхнечелюстную, решетчатую и клиновидную.
- 3 стадия имеет две подфазы – на первой поражаются глазница с подвисочной областью, на второй страдает головной мозг.
- Последняя 4 стадия также протекает в две подфазы – на первой страдает только твёрдый мозг, на второй поражаются ткани кавернозного синуса, гипофиза и зрительного перекреста.
Признаки ангиофибромы
Симптомы ангиофибромы характеризуются расположением узла. Ангиофиброматоз проявляется с разной симптоматикой из-за поражения разных органов, отвечающих за определённые функции организма.
Формирование узла кожи проявляется следующими признаками:
- Образуется единичный узел, выступающий над кожным покровом.
- Цвет узла может фиксироваться любой – от розоватого до тёмно-красного (бурого).
- Образование имеет плотную структуру.
- Капилляры ярко выражены.
- Отмечается зудящий эффект кожи.
Поражаются различные участки тела – ноги, руки, лицо, шея, область волосистой части головы. Диагностируется часто у женщин после 30 лет.
Для юношеской характерны признаки:
- Глазное яблоко зрительно смещается;
- Зрение резко снижается;
- Постоянное ощущение заложенности носа – симптом принимает хронический характер;
- Наблюдается деформация лица;
- Болевые ощущения в области головы;
- Снижение обонятельного процесса;
- Поражение голосовой связки и глотки – гнусавость;
- Носовые кровотечения – возникают периодически;
- Мягкие ткани лица приобретают отёчный характер;
- Снижение слуха.
Общим симптомом считается образование плотного узла эластичной структуры. Травмирование новообразования приводит к частым кровотечениям и застою крови – формируется тромбированная опухоль. Она стремительно увеличивается. Патология основания черепа опасна серьёзными последствиями при увеличении узла. Диагностируется у мужской половины 7-25 лет. Узел мягких тканей образуется в области сухожилий, яичниках и шейки матки у женщин, в лёгких, туловище и молочных железах.
При ангиофиброме гортани симптомы таковы:
- Узел формируется с наличием ножки неровной формы и структуры;
- Оттенок присутствует красный или синюшный;
- В голосе отмечаются хриплые нотки;
- Иногда отсутствует способность выдавать звуки.
Случай развития узла в почке может протекать без наличия выраженных признаков.
Диагностика
Определяя курс терапии и последующей реабилитации, врач собирает подробную информацию о болезни. Диагностика включает следующие мероприятия:
- Сбор словесного анамнеза у больного и родственников;
- Детальное изучение истории болезни ближайших родственников;
- Физикальный осмотр с применением пальпации;
- Проверка зрения у офтальмолога;
- Консультация отоларинголога;
- Назначается процедура риноскопии;
- Рентгенография определит локализацию;
- Ультрасонография, КТ с МРТ предоставят подробную картину опухоли;
- Фиброскопия, биопсия и ангиография выделят структурный состав.
Лечение
Ангиофиброма удаляется оперативно несколькими методами:
- Малоинвазивный применяется для иссечения узла на коже при помощи лазерной деструкции, криодеструкции, вапоризации, коагуляции;
- Эндоскопический проводится небольшими надрезами;
- Полостной метод состоит из одного обширного надреза.
После проведения хирургической операции требуется склерозировать очаг опухоли. Для этого применяются:
- Процедура радиотерапии;
- Препараты из группы гормонов;
- Облучение гамма-лучами;
- Приём антибиотиков для купирования воспалительных процессов;
- Физиолечение для улучшения кроветворения.
Проведение операции по иссечению узла практически во всех случаях показывает положительный результат. Рецидив фиксируется редко.
Есть случаи противопоказаний к проведению срочной операции. Потребуется отложить хирургическое вмешательство до нужного момента. Такими противопоказаниями считают:
- Присутствие острого инфекционного процесса в организме;
- ВИЧ-инфекцию, сифилис и другие иммунодефицитные патологии;
- Наличие признаков лихорадки;
- Для женщин противопоказанием будет беременность и период менструального цикла;
- Кожный дерматит и травма участка, на котором планируется проводить оперативные манипуляции;
- У людей с сахарным диабетом операция проводится с осторожностью.
Есть случаи послеоперационных последствий – рецидива патологии, внутренних кровотечений, травмирование близлежащих тканей.
Радиотерапия способна спровоцировать следующие осложнения – гематологический состав крови испытывает дефицит лейкоцитов с эритроцитами, кожный дерматит с отёчностью и зудящим эффектом, отсутствие аппетита, нарушение сна, воспалительные процессы рта – стоматит.
Профилактика
Врачи не выделяют определённых профилактических правил для предотвращения патологии. Причина возникновения новообразования до сих пор ещё не установлена. Называют лишь примерные факторы, вызывающие болезнь. Однако специалисты выделяют перечень профилактических мер, способных уменьшить вероятность развития заболевания:
- Приверженность к здоровому образу жизни;
- Сбалансированный рацион питания;
- Снижение стрессовых ситуаций и физических травм;
- Ежедневные прогулки на свежем воздухе;
- Прохождение плановых диспансеризационных осмотров.
Прогноз после курса терапии положительный. Есть риск возникновения внутренних кровотечений, провоцирующих анемию и рецидив. Смертельных случаев в медицинской статистике нет.
Выберите город, желаемую дату, нажмите кнопку «найти» и запишитесь на приём без очереди:
Источник
D10
D10.0
D10.1
D10.2
D10.3
D10.4
D10.5
D10.6
D10.7
D10.9
D11
D11.0
D11.7
- подъязычной железы
- поднижнечелюстной железы
D11.9
D12
D12.0
D12.1
D12.2
D12.3
D12.4
D12.5
D12.6
D12.7
D12.8
D12.9
D13
D13.0
D13.1
D13.2
D13.3
D13.4
D13.5
D13.6
D13.7
D13.9
D14
D14.0
D14.1
D14.2
D14.3
D14.4
D15
D15.0
D15.1
D15.2
D15.7
D15.9
D16
D16.0
D16.1
D16.2
D16.3
D16.4
D16.5
D16.6
D16.7
D16.8
D16.9
D17
D17.0
D17.1
D17.2
D17.3
D17.4
D17.5
D17.6
D17.7
D17.9
- липомы, не классифицированные в других рубриках
D18
D18.0
- ангиомы, не классифицированные в других рубриках
D18.1
D19
D19.0
D19.1
D19.7
D19.9
D20
D20.0
D20.1
D21
D21.0
D21.1
D21.2
D21.3
D21.4
D21.5
D21.6
D21.9
D22
D22.0
D22.1
D22.2
D22.3
D22.4
D22.5
D22.6
D22.7
D22.9
D23
D23.0
D23.1
D23.2
D23.3
D23.4
D23.5
D23.6
D23.7
D23.9
D24
D25
D25.0
D25.1
D25.2
D25.9
D26
D26.0
D26.1
D26.7
D26.9
D27
D28
D28.0
D28.1
D28.2
D28.7
D28.9
D29
D29.0
D29.1
D29.2
D29.3
D29.4
D29.7
D29.9
D30
D30.0
D30.1
D30.2
D30.3
D30.4
D30.7
D30.9
D31
D31.0
D31.1
D31.2
D31.3
D31.4
D31.5
D31.6
D31.9
D32
D32.0
D32.1
D32.9
D33
D33.0
D33.1
D33.2
D33.3
D33.4
D33.7
D33.9
D34
D35
D35.0
D35.1
D35.2
D35.3
D35.4
D35.5
D35.6
D35.7
D35.8
D35.9
D36
D36.0
D36.1
D36.7
D36.9
Источник
Рубрика МКБ-10: D23.9
МКБ-10 / C00-D48 КЛАСС II Новообразования / D10-D36 Доброкачественные новообразования / D23 Другие доброкачественные новообразования кожи
Определение и общие сведения[править]
Сосочковая сирингоцистаденома
Синонимы: сосочковый сирингоцистаденоматозный невуc
Сосочковая сирингоцистаденома редкая незлокачественная опухоль потовых желез, характеризующаяся наличием бессимптомных, окрашенными в розовый цвет папул или бляшек с сильно изменчивым внешним видом, чаще всего в области головы и шеи.
Распространенность неизвестна. На сегодняшний день зарегистрировано около 300 случаев патологии в различных этнических группах.
Этиология и патогенез[править]
Этиология не выяснена. Не известно, происходит ли невус сосочковой сирингоцистаденомы из эккриновых или апокриновых желез. Также рассматривается роль плюрипотентных стволовых клеток.
Клинические проявления[править]
Сосочковая сирингоцистаденома обычно развивается в детском или подростковом возрасте, но иногда она присуствует и с рождения. Представляет собой, как правило, медленно развивающиеся, неспецифические, гладкие розовые папулы, часто одиночные или в виде бляшек, лишенных волос (гладких или приподнятых, обычно менее 4 см в диаметре, цвета кожи или более коричневых). Были описаны три клинических типа сосочковой сирингоцистаденомы: бляшечный, линейный тип и одиночный узловой тип.
В период полового созревания часто наблюдаются узловые или бородавчатые трансформации, а поражения могут увеличиваться в размерах и покрываться коркой. Редко встречаются линейные и сегментные варианты. Наиболее распространенной локализацией являются кожа головы и лоб (75% всех случаев поражения области головы и шеи). Кроме того могут поражаться веки, руки и подмышки, грудь, спина, живот, гениталии и область паха, промежность и нижние конечности. Сосочковая сирингоцистаденома может развиваться de novo или быть ассоциирована с сальным невусом примерно в 30% случаев или с базально-клеточной карциномой в 10% случаев. Другие сопутствующие поражения включают сальные эпителиомы, апокринную гидроцистому, прозрачную клеточную сирингому, трихоэпителиому, трубчатую апокриновую аденому и эккриновую спираденому. Возможна малигнизация.
Доброкачественные новообразования кожи неуточненной локализации: Диагностика[править]
Диагностика основана на клинике и подтверждается с помощью биопсии и гистологического исследования, которое выявляет кистозную, сосочково-канальную инвагинацию в дерму, выстланную двуслойным наружным кубическим и просветным высоким столбчатым эпителием, который связанн с эпидермисом. Характерны расширенные капилляры и плотный инфильтрат плазматических клеток. Иммуногистохимически опухолевые пятна положительно реагируют на карциноэмбриональный антиген.
Дифференциальный диагноз[править]
Дифференциальный диагноз включает вирусные бородавки, подкожную грибковую инфекцию, линейный бородавчатый невус, гнойную гранулему, бородавчатую дискератому, инвертированный фолликулярный кератоз, а также эккриновый невус, комедоновый невус, цилиндрому и базалоидную фолликулярную гамартому.
Доброкачественные новообразования кожи неуточненной локализации: Лечение[править]
Лечение включает полное хирургическое удаление. Лазерная терапия углекислым газом может быть полезна при поражениях в анатомических областях, не благоприятных для хирургической коррекции.
Прогноз
Состояние в основном доброкачественное, но обширные поражения могут влиять на качество жизни, и не исключается трансформация в злокачественную опухоль.
Профилактика[править]
Прочее[править]
Пиломатриксома
Синонимы: обызвествленная эпителиома Малерба, пиломатрикома
Пиломатриксома — редкая доброкачественная опухоль, развивается из клеток волосяного матрикса, встречается в основном у молодых людей (обычно в возрасте до 20 лет) и характеризуется одиночной, безболезненной, твердой, подвижной, глубокой кожной или подкожной опухолью размерами 3-30 мм.
Пиломатриксома наиболее часто встречающаяся на голове, шее или верхних конечностей. Если пиломатриксома располагается поверхностно — опухоль может придавать коже сине-красный цвет.
Множественные пиломатриксомы встречаются при миотонической дистрофии, синдроме Гарднера, синдроме Рубинштейна-Тайби и синдроме Тернера.
Дифференциальный диагноз
Волосяная киста, гематома, Шпиц-невус.
Лечение
Рекомендуется хирургическое лечение.
Невус сальных желез
Порок развития, который встречается довольно часто. Обычно это продолговатое, лишенное волос новообразование с гладкой поверхностью, которое в пубертатном периоде становится бородавчатым или узловатым. Локализуется на лице или волосистой части головы. Примерно у 15% больных в зрелом возрасте из невуса сальных желез развивается базальноклеточный рак кожи и различные доброкачественные опухоли придатков кожи.
Дифференциальный диагноз
Линейный эпидермальный невус.
Лечение
Рекомендуется иссечение невуса в подростковом возрасте.
Гиперплазия сальных желез
Проявляется множественными желтоватыми, слегка возвышающимися над поверхностью кожи папулами размером 2—3 мм. В центре каждой папулы есть небольшое углубление. Типичная локализация — лоб, виски и щеки. Встречается у людей среднего возраста и пожилых.
Дифференциальный диагноз
Базальноклеточный рак кожи.
Сирингома
Доброкачественная опухоль потовых желез. Встречается преимущественно у женщин и девушек после окончания пубертатного периода. Существует вариант заболевания с аутосомно-доминантным наследованием.
Клинические проявления
Множественные папулы размером 1—3 мм локализуются чаще всего под нижним веком. По цвету почти не отличаются от окружающей кожи.
Дифференциальный диагноз
Нейрофиброматоз, синдром Горлина—Гольца, туберозный склероз. Сирингому легко перепутать с трихоэпителиомой (доброкачественная опухоль волосяного фолликула), которая внешне выглядит так же, но локализуется в центре лица и возникает несколько раньше, в период полового созревания.
Лечение
Иссечение, электрокоагуляция или криодеструкция обеих опухолей не всегда эффективны, часто наблюдаются рецидивы.
Гидраденома
Синонимы: акроспирома, светлоклеточная гидраденома, узловая гидраденома, солидно-кистозная гидраденома, сирингоэпителиома, светлоклеточная аденома потовых желез
Клиническая картина
Гидраденома — наиболее часто встречающаяся опухоль потовых желез, как правило, представляет собой солитарное образование, диаметром от 0,5 до 2 см и более, может располагаться внутрикожно, экзофитно, или смешано, состоящая из внутридермальных и экзофитных компонентов, часть опухоли может быть представлено кистой. Опухолевый узел плотноэластической консистенции на широком основании или с нечеткими границами, цвет образования может быть от цвета нормальной кожи до интенсивно красного, поверхность гладкая, может быть изъязвленной.
Гидраденома локализуется на любом участке тела, чаще на волосистой части головы, шее. Страдают лица среднего возраста, субъективно у 20% пациентов отмечается болезненность, может быть выделение из опухоли прозрачного содержимого.
Дерматофиброма
Синонимы: фиброзная гистиоцитома кожи
Дерматофиброма — плоская или слегка возвышающаяся бляшка розового или коричневого цвета, четко ограниченная, обычные размеры 0,5-1 см, предпочтительная локализация — кожа конечностей.
Гистологически опухоль состоит из вытянутых фибробластоподобных клеток и округлых гистиоцитов — макрофагов, формирующих «муаровые» структуры вокруг разветвленной сети капилляров. Гистиоцитарный компонент опухоли трансформируется в ксантомные клетки и сидерофаги. Опухоль может подрастать под эпидермис и вдаваться в подкожную клетчатку. Со временем фиброзная гистиоцитома подвергается почти полной коллагенизации.
Лейомиома кожи
Лейомиома — доброкачественная опухоль из гладко-мышечных клеток.
Классификация
— Лейомиома, развивающаяся из мышцы, поднимающей волос (пилярная лейомиома).
— Дартоидная, или генитальная, лейомиома, исходящая из гладких мышц оболочки мошонки, женских наружных половых органов или мышц, сжимающих сосок молочных желез.
— Ангиолейомиома, развивающаяся из мышечных элементов мелких сосудов кожи.
Модифицированная классификация множественных лейомиом кожи по Е.И. Фадеевой (2002):
а) наследственность:
— наследственная;
— спорадическая (ненаследственная);
б) клинический вариант:
— множественный изолированный,
— очаговый;
— смешанный;
— особые формы: по типу болезни Дарье, зостериформный вариант, по типу нейрофиброматоза.
Клиническая картина
Множественная лейомиома возникает в молодом возрасте, характеризуется появлением мелких узелков цвета нормальной кожи розового, красного или других оттенков, без субъективных ощущений. Узелки увеличиваются в размере и количестве. Первые элементы появляются на конечностях, реже — на спине, груди, лице. Болевые ощущения разной степени имеются практически у всех больных, обычно приступообразного характера, продолжительностью от нескольких минут до 1,5-2 ч. Солитарная лейомиома имеет тот же вид, но элементы значительно крупнее.
Диагностика
Диагноз ставят на основании клинических признаков и результатов биопсии.
Опухолевый узел пилярной лейомиомы четко отграничен от окружающей дермы и состоит из переплетающихся между собой толстых пучков гладкомышечных волокон, между которыми имеются узкие прослойки соединительной ткани. При окраске по методу Ван-Гизона мышечные пучки окрашиваются в желтый цвет, а соединительная ткань — в красный. Опухоль, развивающаяся из диагональных мышц, без четких границ, имеет аналогичное строение, но пучки мышечных волокон несколько тоньше, лежат более рыхло. Между мышечными пучками в скудной соединительной ткани лежат сосуды капиллярного типа, иногда с очаговыми лимфогистиоцитарными инфильтратами. Могут наблюдаться отек и дистрофические изменения. Наличие выраженной соединительнотканной стромы в безболезненных опухолях, вероятно, является одним из факторов, препятствующих чрезмерному сдавливанию нервных волокон при сокращении гладких мышц.
Ангиолейомиома состоит из густого переплетения пучков тонких и коротких волокон, располагающихся местами беспорядочно, местами в виде концентрических структур или завихрений. В ткани опухоли много клеток с вытянутыми ядрами, интенсивно окрашивающимися гематоксилином и эозином. Среди этих элементов обнаруживают много сосудов с нечетко выраженной мышечной оболочкой, непосредственно переходящей в ткань опухоли, в связи с чем сосуды имеют вид щелей, располагающихся между пучками мышечных волокон.
В зависимости от характера преобладающих сосудистых структур можно выделить четыре основных типа строения ангиолейомиомы. Наиболее часто встречается ангиолейомиома артериального типа, затем венозного и смешанного, а также малодифференцированные ангиолейомиомы, в которых определяются немногочисленные сосуды, главным образом со щелевидными просветами. В некоторых ангиолейомиомах можно видеть черты сходства с гломус-ангиомами Барре-Массона. Они характеризуются наличием «эпителиоидных» клеток, составляющих основную массу опухоли. В более поздние сроки в ангиолейомиомах можно обнаружить различные изменения вторичного характера в виде резкого расширения сосудов, разрастания соединительной ткани, приводящие к склерозу, геморрагий с последующим образованием гемосидерина.
Лечение
Показаны хирургическое иссечение, электроиссечение солитарного элемента.
Для купирования болевых ощущений показаны α-адреноблокаторы в сочетании с блокаторами кальциевых каналов: Нифедипин внутрь 10 мг 3 р/сут, длительно + Празозин внутрь 0,5 мг 3 р/сут, длительно.
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источники (ссылки)[править]
Патология [Электронный ресурс] : руководство / Под ред. В. С. Паукова, М. А. Пальцева, Э. Г. Улумбекова — 2-е изд., испр. и доп. — М. : ГЭОТАР-Медиа, 2015. — https://www.rosmedlib.ru/book/06-COS-2369.html
https://www.orpha.net
«Клиническая хирургия. В 3 т. Том 1 [Электронный ресурс] : национальное руководство / Под ред. В.С. Савельева, А.И. Кириенко. — М. : ГЭОТАР-Медиа, 2008. — (Серия «Национальные руководства»).» — https://www.rosmedlib.ru/book/ISBN9785970406748.html
«Патологическая анатомия [Электронный ресурс] : национальное руководство / Под ред. М.А. Пальцева, Л.В. Кактурского, О.В. Зайратьянца — М. : ГЭОТАР-Медиа, 2011. — (Серия «Национальные руководства»).»
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
