4 синдрома при остром лейкозе
Лейкемия — очень опасное и коварное заболевание! На начальной стадии заболевание протекает бессимптомно. На что следует обратить внимание, чтобы вовремя обратиться за помощью.
ВАЖНО! 16 признаков лейкемии, о которых необходимо знать
Лейкемией или иными словами лейкозом называют онкозаболевание, при котором происходит мутация клеток костного мозга, в связи с чем они не развиваются в нормальные лейкоциты. Отличительными особенностями данного недуга является отсутствие опухолей, а наличие раковых клеток в костном мозге и крови, иногда наблюдается их присутствие в селезенке, лимфоузлах и прочих органах.
Что важно знать о лейкемии
Болезнь может развиваться быстро (острая форма) либо напротив, медленно (хроническая форма). По мере разрушения здоровых клеток происходит изменение функций крови, что проявляется в характерных симптомах.
Какие признаки свидетельствуют о наличии лейкоза?
1. Постоянная слабость и усталость.
Постоянное чувство усталости и слабости является наиболее распространенным симптомом. Обычно такое состояние спровоцировано сопутствующей анемией, усугубляющей физическое состояние человека. Изначально больной может чувствовать незначительную усталость, но со временем она будет усиливаться.
2. Проблемы с дыхательной системой.
Те, кто болеет лейкемией, зачастую страдают от одышки или ощущения так называемого «кома в груди». Дыхание у таких пациентов тяжелое и прерывистое.
3. Появление кровоподтеков неизвестного происхождения.
Если на теле образуются синяки, но человек при этом не получал никакой травмы, это является одним из признаков лейкемии. Такие проявления зачастую являются следствием снижения количества тромбоцитов либо наличия проблем со свертываемостью крови. Как правило, синяки появляются на конечностях, но могут находиться на любой части тела.
ВАЖНО! 16 признаков лейкемии, о которых необходимо знать
4. Кровотечения.
Беспричинное кровотечение из легких, кишечника, десен либо носа свидетельствует о дефиците в организме тромбоцитов и проблемах со свертыванием крови. Эти признаки характерны для острой формы лейкемии.
5. Образование петехий – небольших красных пятен под кожей.
Если на теле образуются едва заметные безболезненные красные точки, это свидетельствует о снижении уровня тромбоцитов. Такое проявление также является одним из признаков лейкемии. Обычно пятна можно обнаружить в области лодыжек, поскольку именно в голенях в течение дня скапливается наибольшее количество жидкости.
6. Увеличенные в размере и опухшие десна.
Такой признак наблюдается реже и только у пациентов с острой формой лейкоза.
7. Вздутие живота.
Увеличение в размере селезенки, а также потеря аппетита может свидетельствовать о хроническом либо остром лейкозе. Пациенты могут принимать пищу в небольшом количестве и при этом чувствовать насыщение, это происходит из-за давления селезенки на желудок.
ВАЖНО! 16 признаков лейкемии, о которых необходимо знать
8. Болевые ощущения либо другой дискомфорт в верхней части живота.
Из-за увеличения селезенки в животе может ощущаться определенный дискомфорт и даже острая боль. Это обусловлено расположением данного органа – в верхней левой части живота.
9. Озноб либо лихорадка.
Такой симптом является неспецифическим и встречается редко, зачастую при острой лейкемии. А наличие субфебрильной температуры указывает на инфекцию в организме и ослабленный иммунитет, что может быть связано с онкозаболеванием.
10. Потливость по ночам.
Если во время ночного отдыха человек сильно потеет, необходимо тщательное обследование организма. Поскольку данный признак может свидетельствовать о наличии онкологического заболевания.
ВАЖНО! 16 признаков лейкемии, о которых необходимо знать
11. Частые головные боли.
Лейкемическая анемия часто сопровождается пульсирующими головными болями . Такое состояние может быть опасным для жизни из-за высокого риска головного кровотечения, поэтому необходимо срочно обратиться к специалисту.
12. Бледность кожных покровов.
Симптомом острого или хронического онкозаболевания может служить нехарактерная бледность кожи. При этом также у больного может наблюдаться усталость и одышка.
13. Боли в костях.
Данный симптом встречается в редких случаях, но на него обязательно стоит обратить внимание. Особенно если больной ощущает общую слабость и сильную боль в костях, что происходит из-за выработки раковых клеток внутри костного мозга.
14. Увеличение лимфоузлов.
При увеличении лимфатических узлов в области паха, подмышечных впадин и шеи следует пройти обследование. Такой симптом часто возникает во время инфекции, но при выздоровлении исчезает. Если же узлы остаются увеличенными либо продолжают расти, это может свидетельствовать о развитии лейкемии.
ВАЖНО! 16 признаков лейкемии, о которых необходимо знать
15. Сыпь на коже.
Согласно статистике у каждого 20 больного лейкемией наблюдается кожная сыпь, похожая на налет либо аллергическую реакцию организма. Высыпания могут быть любых размеров и форм, но в случае онкологии они всегда растут и распространяются по телу.
16. Частые инфекционные заболевания.
Если человеку не удается побороть болезни, несмотря на постоянный прием антибиотиков, значит необходимо сделать полный анализ крови, чтобы определить уровень лейкоцитов, тромбоцитов и гемоглобина. При повышенном уровне лейкоцитов страдает иммунная система, что провоцирует частые инфекции. Если же такой признак сопровождается кровоподтеками и усталостью, это повод обратиться за консультацией к онкологу.
Нельзя игнорировать любой из вышеперечисленных симптомов, поскольку лейкемия является коварной болезнью.
Источник Эконет.ру
Больше полезных материалов →
Источник
Текст работы размещён без изображений и формул.
Полная версия работы доступна во вкладке «Файлы работы» в формате PDF
Распространение острых лейкозов повсеместное, в различных странах среднегодовой показатель данным заболеванием находится в пределах от 1,8 до 4,3 на миллион жителей. У взрослого населения 80% случаев приходится на миелобластный вариант острых лейокозов, у детей до 90% — на острый лимфобластный лейкоз [4].
В конце ХХ века в России для лечения данного заболевания был принят протокол ALL-BFM-90, благодаря чему значительно изменился исход острых лейкозов, которые еще недавно считались абсолютно фатальными заболеваниями, но также предустановленное им лечение ведет к тяжелым последствиям – инфекционно-септическим, органотоксическим осложнениям [3,5,6]. В данный момент ремиссия достигает 93%.
Нельзя забывать таком опасном осложнении острых лейкозов – геморрагическом синдроме(ГС), который отрицательно сказывается на итоге лечения больных и не позволяет проводить лечение в полной мере.
Информация из литературных источников говорит о неполном и не вовремя начинающемся распознавании нарушений системы гемостаза и их корректировка у людей с острым лейкозом во время химиотерапии [1,5]. Возникновение геморрагического синдрома при острых лейкозах — сложный вопрос, так как имеет прямую связь с самим опухолевым процессом, лечением и осложнениями. Учитывая вышеизложенное, необходимо изучать воздействие нарушения системы гемостаза на развитие геморрагического синдрома у пациентов с острым лейкозом.
Геморрагический синдром — это важнейшее проявление острых лейкозов. Он вызван тромбоцитопенией (вытеснение костного мозга), повышением проницаемости стенки сосудов (тяжелая анемия – расстройство питания эндотелия и сосудистой стенки vasa vasorum; тромбоцитопения – расстройство питания сосудов со стороны эндотелия), дефицитом свертывающих факторов ( нарушение синтеза плазменных факторов свертывания крови из-за инфильтрации печени бластами).
Нарушения свертываемости при опухолевых заболеваниях системы крови обусловлены самой неоплазией [6]; механизмы часто обсуждаются в литературе. По мнению одних исследователей, ГС чаще всего бывает вызван развитием амегакариоцитарной тромбоцитопении по причине угнетения нормального кроветворения [7]. Другие авторы причиной ГС считают возможность бластных клеток выделять тканевой фактор и активированные факторы свертывания, а также раковые прокоагулянты, являющиеся прямыми активаторами факторами свертывания II и Х. Также лейкемические клетки, находящиеся в периферической крови, производят множество фибринолитических и антифибринолитических средств, которые приводят к повышенному свертыванию крови, понижение фибринолитической активности и возникновению продуктов фибринолиза [3, 8]. Существенную роль имеет выделение цитокинов и других метаболитов, вызывающих дефект эндотелия сосудов и усиливающих адгезию и агрегацию тромбоцитов [1,3]. Тромботические осложнения у лиц с острыми лейкозами соотносят в первую очередь с тем, что при гиперлейкоцитозе в остром периоде заболевания возникает агрегация лейкоцитов в микрососудистом русле, что приводит к ДВС-синдрому, который усугубляет лейкостаз и развивается полиорганная недостаточность [3].
Начальная стадия острого лейкоза с выраженными геморрагическими явлениями — наблюдается у 10% пациентов, проявляется различными профузным кровотечением (носовым, желудочно-кишечным, церебральным и др.)
В развернутой (второй) стадии острого лейкоза геморрагическому синдрому свойственны кожные геморрагии петехиально-пятнистого характера [8].
Проявления | Причины развития |
Полиморфная, полихромная сыпь (от петехий до экхимозов), локализованная несимметрично, включая слизистые оболочки. | При остром лимфоидном лейкозе вследствие уничтожения опухолевой массой эритроидного ростка. |
Кровотечения (по времени возникновения ранние). | При остром миелоидном лейкозе вследствие первичного поражения эритроидного ростка. |
При парентеральном введении препаратов появляются значительные по размерам кровоизлияния в местах инъекций. В последней стадии на месте данных кровоизлияний в стенке ЖКТ появляются язвенные и некротические изменения. Ярко проявляющийся геморрагический синдром зафиксирован при промиелоцитарном лейкозе.
Частота встречаемости данной формы лейкозов у взрослых — 3,7 % случаев, у детей промиелоцитарный лейкоз отмечается очень редко. Эта форма ярко демонстрирует геморрагический синдром, который зачастую является одним из первых симптомов промиелоцитарного лейкоза. У больных промиелоцитарным лейкозом появляются кровоизлияния на местах травм, эпистаксис, маточные кровотечения, кровоизлияния в жизненно важные органы. В развитии геморрагий немаловажную роль играют сами лейкозные клетки, которые содержат большое количество тромбопластина на своей поверхности и в цитоплазматических гранулах. При разрушении лейкозных клеток потенцируется развитие синдрома дессименированного внутрисосудистого свертывания крови из-за высвобождения фактора свёртывания крови III и лизосомальных протеаз вне клетки.
Геморрагический синдром зачастую отсутствует при остром лимфобластном лейкозе.
В 15-20% случаев геморрагический синдром является основным фактором, приводящим к гибели пациентов из-за массивных кровотечений и кровоизлияний, так самая частая причина гибели пациентов с острым лейкозом — апоплексический удар, легочное кровотечение. Это связано с несколькими обстоятельствами. Первое, что ведет к данным последствиям — при острых лейкозах в различных органах и тканях, в том числе в сосудистой стенке, появляются очаги экстрамедуллярного кроветворения. Это говорит о том, что в стенке кровеносного сосуда появляется кроветворная ткань, из-за чего стенка сосуда становится хрупкой, что является базой для геморрагий. Второе, у пациентов появляется тромбоцитопения, данное явление при условии повреждения сосудистой стенки является основанием для длительного кровотечения [7].
Система гемостаза у пациентов с острым лейкозом страдает еще до начала лечения и ее состояние ухудшается на фоне терапии по программе, нарушения имеют разнонаправленный характер.
В первой стадии болезни и после лечения они вызваны активацией внутрисосудистого свертывания крови с умеренной и высокой тромбинемией.
Типы кровоточивости при остром лейкозе — микроциркуляторный и смешанный.
В начале заболевания геморрагический синдром вызван тромбоцитопенией, а в ходе проведения химиотерапии и использованием факторов свертывания крови и становлением синдрома дессименированного внутрисосудистого свертывания [2].
Тяжелая аплазия кроветворения, вызванная лейкозным процессом, является причиной развития бактериальных инфекций в первично-активной фазе заболевания [9]. Поскольку инфекции и тромбогеморрагические осложнения, в том числе зависящие от самого лейкозного процесса, могут повысить летальность, актуальными остаются вопросы дальнейшего изучения патогенеза острых лейкозов и разработки методов ранней диагностики осложнений.
Список литературы:
1) Алексеев Н.А., Воронцов И.М. // Лекозы у детей — Л.: Медицина. — 1988. — С. 248.
2) Рощик A.C., Колесникова О.И., Волоскова Н.И. Роль нарушений системы гемостаза у детей с острым лимфобластным лейкозом. II Проблемы патологии системы гемостаза, Барнаул, 2007, с. 187-190.
3) Румянцева Ю.В., Карачунский А.И. // Оптимизация терапии острого лимфобластного лейкоза у детей в России и Белоруссии: стратегия Москва — Берлин. Вопросы гематологии/онкологии и иммунопатологии в педиатрии. — 2007. — Т.6, №4. — С. 13.
4) Третяк Н.М. Гематологія / Н.М. Третяк – К.: Зовнішня торгівля, 2005. – 240 с.
5) Экспериментальные модели в патологии: учебник/ В.А. Черешнев, Ю.И. Шилов, М.В. Черешнева, Е.И. Самоделкин, Т.В. Гаврилова, Е.Ю. Гусев, И.Л. Гуляева. – Пермь: Перм. гос. ун-т., 2011. – 267 с.
6) Холмогорова О.П., Гуляева И.Л., Асташина Н.Б. Стоматологический статус пациентов с хроническим лейкозом // Международный студенческий научный вестник. – 2017. — № 4-9. – С. 1304-1307.
7) Breiteeld P.P. // Acutae lymphoblastic leukemia. Blood Disease of infancy and Childhood/ed D.R.Miller. — Baltimore. — 1990. — P. 175.
8) Lukens J.N. // Acute lymphoblastic leukemia. Wintrobe´s Clinical Hematology/Eds G.R.Lee et al. — London. — 1993. — P.1892.
9) [Электронный ресурс] Патология крови и кроветворения URL: https://www.4astniydom.ru/8/patologiya-krovi-i-krovetvoreniya/leikozy (дата обращения: 26.05.2017)
Источник
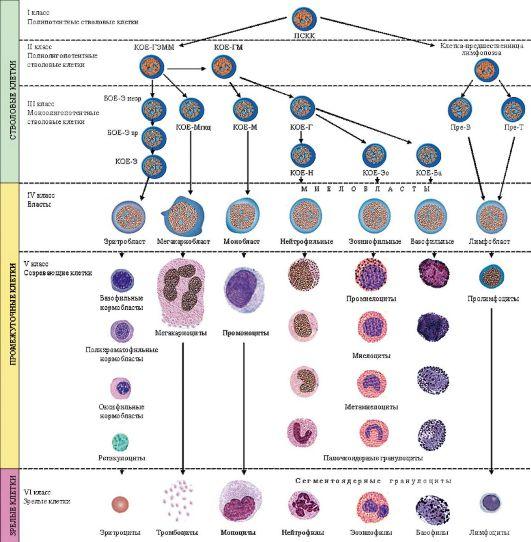
Основные этапы гемопоэза (схема
кроветворения).

Определение понятия «острый лейкоз».
Лейкозы — группа гетерогенных клональных
заболеваний кроветворной системы с
первичным поражением костного мозга.
Все лейкозы (острые и хронические) имеют
клоновый характер роста, то есть
происходят из одной клетки, подвергшейся
мутации.
Лейкозы – опухоли кроветворных
органов, развиваются в костном мозге
из СКК (стволовой кроветворной клетки)
и клеток-предшественников (КП) II-III
классов.
Лейкозы возникают в результате опухолевой
трансформации, которая сопровождается
нарушением дифференцировки нормальных
стволовых клеток гемопоэза.
Классификация острых лейкозов (ФАБ).
M0 | минимально-дифференцированный |
M1 | острый |
M2 | острый |
M3 | острый |
M4 | острый |
M4eo | острый |
M5 | острый |
M6 | острые |
M7 | острый |
M8 | острый |
Диагноз острый лейкоз устанавливается
при обнаружении в крови и/или костном
мозге бластных клеток. В соответствии
с рекомендациями ВОЗ в миелограмме (в
костном мозге) число бластных клеток
при остом лейкозе должно превышать 30%.
Изменения в периферической крови зависят
от массы опухоли: чем больше опухоль,
тем активнее она вытесняет и угнетает
нормальное кроветворение. В общем
анализе крови лейкоцитоз может быть
выраженным (от10*109/л до 100*109/л
и более), нормальным или сниженным
(лейкопения). Возможна одноростковая
цитопения (например, анемия или
тромбоцитопения), двухростковая цитопения
или панцитопения (трехростковая
цитопения).
Анемия при остром лейкозе обычно носит
нормохромный нормоцитарный характер.
Количество тромбоцитов может быть
нормальным, пониженным (тромбоцитопения),
редко – повышенным.
Количество лейкоцитов варьирует:
лейкоцитоз может быть повышенным,
нормальным или сниженным.
Периферическая кровь при остром
лейкозе:
Бластные клетки в общем анализе крови
могут отсутствовать (алейкемический
вариант), обнаруживаться в небольшом
количестве (3-5%) или составлять основную
массу клеточной популяции (до 90%).
Лейкоформула, в которой бластные клетки
присутствуют наряду со зрелыми элементами
(палочкоядерными, сегментоядерными
нейтрофилами, лимфоцитами и др.), а
переходные формы между ними не выявляются
называется лейкемическое зияние
(лейкемический провал).
Дифференциальный диагноз (агранулоцитоз, апластическая анемия, лейкемоидные реакции).
ОЛ | Агц | АА | ЛР |
Общий анализ крови: признаки анемии, Миелограмма: сокращение красного и | Общий анализ крови: увеличение СОЭ, Исследование костного мозга: уменьшение Общий анализ мочи: протеинурия БАК: увеличение содержания гаммаглобулинов, | Общий анализ крови: панцитопения, Миелограмма: резкое уменьшение Трепанобиопсия: жировой костный мозг, | Эозинофильный тип. В крови — огромное Лимфоцитарный тип. Проявляется Миелоидный тип. В крови — значительное ===== Изменения При лейкемоидных |
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
