19 лабораторные проявления синдрома некроза миокарда острая фаза

Повреждение мышечных волокон не может продолжаться долго. При улучшении кровообращения повреждение переходит в ишемию. При длительном повреждении мышечные волокна погибают, развивается некроз.
Некроз проявляется уменьшением или исчезновением векторов деполяризации пострадавшей стенки и преобладанием векторов противоположной.
На ЭКГ некроз отражается изменениями комплекса QRS. При трансмуральном (сквозном) некрозе исчезают все положительные отклонения под активным электродом. На ЭКГ это проявляется комплексом QS. Если некроз захватывает часть стенки (чаще у эндокарда), прямым признаком некроза будет комплекс QR или Qr, где зубец r (R) отражает процесс возбуждения сохранившихся нарушением слоев, а Q отражает выпадение векторов зоны некроза.
При развитии ограниченных очагов некроза в толще миокарда, изменения могут выразиться лишь в снижении амплитуды зубца R.
Рис. 5.5. Острый инфаркт миокарда переднеперегородочной стенки левого желудочка – патологический зубец Q и подъём сегмента в отведениях V1-4. На этом фоне регистрируются глубокие, закруглённые зубцы S в отведениях I, II, avF, V5-6. Комплекс QRS 0,14 c. Сочетание острого инфаркта миокарда и блокады правой ножки п. Гиса
Рис. 5.6. Ритм синусовый, ЧСС 110 в 1мин. Комплексы типа QS в отведениях II, III, avF и V3-6, патологический зубец Q в отведение I, подъём сегмента ST в отведениях I, V2-6. Острый, обширный инфаркт миокарда передне-перегородочной локализации с распространением на верхушку и боковую стенку.
Одновременное наличие зоны некроза, повреждение и ишемия чаще всего обусловлены возникновением инфаркта миокарда, причем динамика их взаимного сочетания позволяет выделить признаки 3-х стадий: острой, подострой и рубцовой.
В острой стадии, которая длится 2-3 недели, выделяют две подстадии. Первая (стадия ишемии) длиться от нескольких часов до 3-х суток) проявляется появлением первоначально ишемии (чаще субэндокардиальной) с переходом в повреждение, сопровождающееся подъемом сегмента ST, вплоть до слияния с зубцом Т (монофазная кривая).
Рис. 5.7. Острый инфаркт миокарда задней стенки левого желудочка на фоне рубцовых изменений миокарда левого желудочка передне-перегородочной локализации с распространением на верхушку и боковую стенку.
Во вторую фазу острой стадии зона повреждения частично трансформируется в зону некроза (появляется глубокий зубец Q, вплоть до комплекса QT), частично, по периферии — в зону ищемии (появляется отрицательный зубец Т). Постепенное снижение сегмента ST к изолинии происходит паралелльно с углублением отрицательных зубцов Т.
Изоэлектрическое положение сегмента ST с наличием глубокого коронарного отрицательного Т отражает переход в подострую стадию, продолжающуюся до 3-х недель и характеризующуюся обратным развитием комплекса QRS, особенно, зубца Т, при стабильном расположении на изолинии сегмента ST.
Рис. 5.8. Заднебоковой инфаркт миокарда левого желудочка, подострая стадия – патологический зубец Q в отведениях III, avF и V6. Отрицательный зубец Т в этих же отведения и отведение II.
Рубцовая стадия характеризуется стабильностью ЭКГ признаков, которые сохранились к концу подострого периода. Наиболее постоянные проявления — патологический зубец Q и уменьшенный по амплитуде R.
Рис. 5.9. Ритм синусовый, ЧСС 75 в 1 мин. Рубцовые изменения миокарда заднедиафрагмальной стенки левого желудочка – патологические зубцы Q во II, III, avF отведениях, сегмент ST на изолинии. На этом фоне обращает на себя внимание горизонтальная депрессия сегмента ST в отведениях V2-6, что свидетельствует о субэндокардиальной ишемии и возможном повреждении миокарда переднеперегоро-дочноверхушечной локализации с распространением на боковую стенку левого желудочка.
Топическая диагностика очаговых изменений в миокарде.
В зависимости от локализации очага поражения различают инфаркты передней, боковой и задней стенок (последний в свою очередь подразделяется на задне-диафрагмальный (или нижний) и задне-базальный (высокий задний).
Источник
Маркёры повреждения миокарда
Всем пациентам с подозрением на наличие острого коронарного синдрома необходимо определить биохимические маркёры некроза миокарда (сердечные тропонины I или Т, КФК и МВ-КФК) исходно и через 6-12 ч. Сердечные тропонины Т и I, как маркёры некроза миокарда, из-за их большей специфичности и чувствительности имеют преимущества по сравнению с традиционными определяемыми КФК и МВ-КФК. Если результат при первом исследовании отрицательный или от момента начала болевого приступе до взятия крови прошло менее 6 ч, следует повторить анализ через 6-12 ч. Другие маркёры повреждения (миоглобин, ЛДГ) редко используют в клинической практике. Большое внимание уделяют оперативности определения маркёров повреждения. Широкое распространение получили прикроватные анализаторы тропонина Т и I. При их наличии время, затраченное на определение показателя, не должно превышать 15-20 мин от момента госпитализации. Чувствительность «прикроватных» анализаторов заметно уступает стационарным, поэтому при получении отрицательных или сомнительных результатов желательно повторное исследование тропонина в центральной лаборатории. Если оборудование для определения тропонина находится только в центральной лаборатории, время анализа не должно превышать 1 ч с момента госпитализации.
Целесообразно одновременное определение сердечного тропонина и МВ-КФК. Если первый показатель более чувствителен и специфичен, то второй позволяет точнее установить сроки развития ИМ без подъёма сегмента ST. Для МВ-КФК важно серийное исследование, позволяющее выявить типичную для ИМ динамику в виде повышения уровня с последующей нормализацией в течение 2-3 дней.
Внимание!
Повышенный уровень тропонинов Т или I свидетельствует о некрозе клеток миокарда и по современной классификации при наличии ангинозного приступа считается достаточным основанием для постановки диагноза ИМ без подъема сегмента ST.
Сердечные тропонины — не только маркёры повреждения миокарда, они служат важным показателем для стратификации риска и определения тактики лечения. У больных с повышенным уровнем сердечных тропонинов резко увеличивается риск коронарных осложнений.
Для каждого маркёра повреждения существует характерное время появления в периферической крови, пик концентрации, а также продолжительность повышения уровня; преимущества и недостатки по сравнению с другими маркёрами (рис. 1.).

Рис. 1. Динамика маркёров повреждения миокарда
Биомаркёры
В последние годы определяют уровень биомаркёров для стратификации риска и определения тактики лечения у больных острым коронарным синдромом без подъёма сегмента SТ.
Маркёры воспаления
Большое внимание уделяют воспалению как причине дестабилизации атеросклеротической бляшки. В этой связи широко изучают так называемые маркёры воспаления, в частности С-реактивный белок. Больных с отсутствием биохимических маркёров некроза миокарда, но с повышенным уровня С-реактивного белка относят к группе высокого риска развития коронарных осложнений. Риск развития коронарных осложнений в зависимости от уровня С-реактивного белка:
- < 1 мг/л — низкий:
- 1-3 мг/л — средний;
- > 3 мг/л — высокий.
При концентрации С-реактивного белка выше 10 мг/л необходимо повторное его опредение и обследование для исключения источников воспаления или инфекции.
Другие маркёры воспаления (интерлейкины 1; 6; 10; 18, лиганд СD40, миелопероксидаза и т.д.) находятся в стадии клинического изучения и пока не рекомендованы для практического использования.
Мозговой натрийуретический пептид (ВNР, рrо-ВNР) синтезируется в желудочках сердца, в основном в левом. Стимулируют продукцию ВNР повышение напряжения стенки ЛЖ и перегрузка объемом. Отмечена высокая чувствительность BNP в отношении ишемического повреждения, по некоторым данным даже превосходящая тропонин. У больных с острым коронарным синдромом без подъема сегмента ST при повышенном у ровне BNP (> 80 пг/мл) риск смерти возрастает более чем в 2 раза.
Клиренс креатинина, концентрация креатинина, микроальбуминурия — полезные тесты для стратификации риска. У больных со сниженным клиренсом креатинина и повышенным уровнем креатинина прогноз существенно хуже.
Внимание!
Каждый из приведённых предикторов неблагоприятного прогноза независимый, то есть даёт дополнительную информацию о прогнозе. При наличии технической возможности целесообразно одновременное определение уровней сердечного тропонина, С-реактивного белка, ВNР/рrо-ВNР и клиренса креатинина.
Общий и биохимический анализы крови
Всем пациентам с подозрением на острый коронарный синдром следует провести: стандартный общий и биохимический анализы крови для исключения альтернативных диагнозов, факторов, усугубляющих течение стенокардии; скрининг на сахарный диабет, гиперлипидемию; оценки состояния функции печени и почек и т.д.
Шахнович Р.М.
Острый коронарный синдром
Опубликовал Константин Моканов
Источник
Патогенез острого коронарного синдрома
В последние годы достигнуты большие успехи в изучении патогенеза острого коронарного синдрома. Принято считать, что острый коронарный синдром является отражением острого или подострого уменьшения доставки крови и, следовательно, кислорода к миокарду; к этому приводят основные патогенетические факторы:
- воспаление атеросклеротической бляшки;
- эрозия и разрыв атеросклеротической бляшки;
- тромбоз коронарных артерий и микроэмболия;
- коронарная вазоконстрикция.
Перечисленные основные патогенетические факторы имеют значение в развитии как инфаркта миокарда, так и нестабильной стенокардии.
К настоящему времени доказано, что в основе острого коронарного синдрома лежит единый морфологический субстрат — разрыв атеросклеротической бляшки коронарной артерии с формированием на поверхности разрыва вначале тромбоцитарного, а затем и фибринного пристеночного тромба, обуславливающего весь симптомокомплекс клинических проявлений. При этом определяющим фактором для развития варианта острого коронарного синдрома (нестабильной стенокардии или инфаркта миокарда) являются исключительно количественные характеристики процесса тромбообразования — продолжительность и степень тромботической окклюзии коронарной артерии.
При ограничении коагуляционного каскада в рамках начальной, тромбоцитарно-сосудистой стадии происходит развитие клинико-лабораторного симптома комплекса, что проявляется длительным или рецидивирующим ангинозным болевым синдромом с формированием микроочагов некроза в миокарде, выявляемых с помощью высокочувствительных маркеров (тропонины Т и I). На ЭКГ у таких больных обнаруживаются стойкая или преходящая депрессия интервала ST, а также уплощение или негативность зубца Т. В последующем у больных с острым коронарным синдромом без подъема интервала ST возможны следующие исходы (примерно в равном количестве случаев): нестабильная стенокардия или инфаркт миокарда без подъема интервала ST (преимущественно Q-негативный).
В случае последовательной реализации всех стадий тромбогенеза с конечным образованием фибринового каркаса тромба острый коронарный синдром манифестирует развитием трансмурального (с зубцом Q) инфаркта миокарда, т.е. на ЭКГ вначале будет подъем интервала ST, а в последующем появляется патологический зубец Q.
Объединение различных клинических состояний под рубрикой «острый коронарный синдром» также обосновано единой концепцией лечения этой категории больных. На стадии острого коронарного синдрома без подъема интервала SТ (нетрансмуральный инфаркт миокарда) и нестабильной стенокардии, т.е. при имеющемся «белом» (тромбоцитарном) тромбе в месте разрыва бляшки, необходимо назначение в первую очередь антитромбоцитарных препаратов. При сформировавшемся «красном» (фибринном) тромбе и развитии острого коронарного синдрома с подъемом интервала ST (трансмуральный инфаркт миокарда) показан тромболизис либо хирургическое вмешательство по реваскуляризации миокарда.
Диагностические критерии острого коронарного синдрома
1. Типичный ангинозный болевой синдром. Острый коронарный синдром может протекать атипично у молодых (25-40 лет) и пожилых (более 75 лет) пациентов, больных диабетом и женщин.
Атипичные проявления острого коронарного синдрома включают: боль, возникшую в покое; боль в эпигастрии; остро проявившиеся расстройства пищеварения; колющую боль в грудной клетке; боль с признаками поражения плевры; нарастание одышки. В этих случаях правильной диагностике способствуют указания на более или менее длительное наличие ИБС.
2. Результаты объективного обследования с целью:
• исключения внесердечных причин боли, заболеваний сердца неишемического происхождения (перикардит, поражение клапанов), а также внесердечных причин, потенциально способствующих усилению ишемии (например, анемия, тиреотоксикоз, дыхательная недостаточность);
• выявления сердечных причин, усиливающих или вызывающих ишемию миокарда (сердечная недостаточность, артериальная гипертензия).
3. Результаты инструментальных исследований:
3.1. Основной инструментальный метод диагностики острого коронарного синдрома – это ЭКГ в покое. Регистрацию ЭКГ следует проводить во время ангинозного приступа и сравнивать с данными, полученными после его исчезновения и с прежними ЭКГ. ЭКГ-признаками острого коронарного синдрома являются:
• смещение интервала ST выше или ниже изолинии, превышающее 1 мм в 2-х или более смежных отведениях;
• инверсия зубца Т более 1 мм в отведениях с преобладающим зубцом R (менее специфичен).
Полностью нормальная ЭКГ у больных с симптомами, позволяющими подозревать острый коронарный синдром, не исключает его наличия. Однако если во время сильной боли регистрируется нормальная ЭКГ, следует искать другие возможные причины жалоб.
Подъем интервала SТ указывает на трансмуральную ишемию миокарда вследствие окклюзии коронарной артерии. Стойкий подъем или снижение интервала ST характерны для развивающегося инфаркта миокарда. Преходящий подъем интервала ST может быть отмечен при вазоспастической стенокардии Принцметала.
3.2. Эхокардиография (ЭхоКГ) позволяет оценить состояние систолической функции левого желудочка, которое имеет важное прогностическое значение. Во время ишемии миокарда может быть выявлена локальная гипо- или акинезия стенки левого желудочка с восстановлением нормальной сократимости после исчезновения ишемии. Кроме того, для оценки прогноза и выбора метода ведения больных важно выявление таких состояний, как стеноз устья аорты или гипертрофическая кардиомиопатия.
3.3. Коронарография дает информацию о наличии стенозирующих изменений коронарных артерий и их степени. Ан-гиографическая оценка выраженности коронарного стеноза является необходимой в случае, если планируется чрескожное коронарное вмешательство.
4. Результаты лабораторных исследований.
Биохимическим специфическим маркером некроза миокарда является повышенный уровень сердечных тропонинов Т и I. Определение их содержания является более надёжным критерием некроза миокарда, чем оценка уровня КФК и ее МВ-формы.
При наличии признаков ишемии миокарда (загрудинная боль длительностью более 15 мин; изменение интервала ST по отношению к изолинии) состояние с повышением уровня тропонинов Т и I следует называть инфарктом миокарда, а без увеличения — нестабильной стенокардией соответствующего класса (I, II, III) и формы (А, В, С).
Для выявления или исключения некроза миокарда необходимы повторное взятие крови и исследования в течение 6-12 ч после поступления в стационар и любого эпизода сильной боли в грудной клетке (норма в крови тропонина Т — 0-0,1 нг/мл, тропонина 1-0-0,5 нг/мл).
=================
Вы читаете тему:
Современные аспекты диагностики острого коронарного синдрома
1. Понятие об остром коронарном синдроме и нестабильной стенокардии.
2. Патогенез и диагностические критерии острого коронарного синдрома.
Царев В. П., Антонович М. Н., Гончарик Т. А., Бобков В. Я. БГМУ.
Опубликовано: «Медицинская панорама» № 3, март 2004.
Источник
Диагностика инфаркта миокарда. Резорбционно-некротический синдром инфаркта миокарда.
Приведенные выше основные клинические варианты инфаркта миокарда, несмотря на их разнообразие, характеризуются достаточно четкими изменениями лабораторно-биохимических показателей в связи с некробиотическими изменениями, обусловленными распадом мышечных волокон сердца и всасыванием продуктов аутолитического расщепления белковых веществ. Некробиотический синдром нередко запаздывает по сравнению с клиникой ИМ, но в то же время он является достоверным признаком этой патологии. Поэтому в плане обследования больного врач должен предусмотреть и выявление этих признаков.
К резорбционно-некротическому синдрому относятся клинические, электрокардиографические признаки и данные ферментной диагностики.
— Клинические данные: субфебрильная лихорадка (редко до 38,5°С) в течение 5-7 дней, обычно со второго дня болезни. Это важный и легкообнаруживаемый симптом, часто позволяет отличить инфаркт миокарда от приступа грудной жабы.
— Электрокардиографическая диагностика ИМ
— Главные ЭКГ признаки ОИМ:
1. Появление новых зубцов Q шириной более 30 мсек и глубиной более 2 мм по крайней мере в 2-х отведениях:
• II, III или avF;
• V1-V6 отведениях;
• 1 и avL отведениях.
2. Новые подъемы или депрессия сегмента ST-T более 1 мм через 20 мсек после точки J в двух смежных отведениях.
3. Появление полной блокады левой ножки пучка Гиса при наличии соответствующей клиники.
Так, при помощи ЭКГ можно, как правило, диагностировать ИМ в первые часы его развития (более чем в 90% случаев).
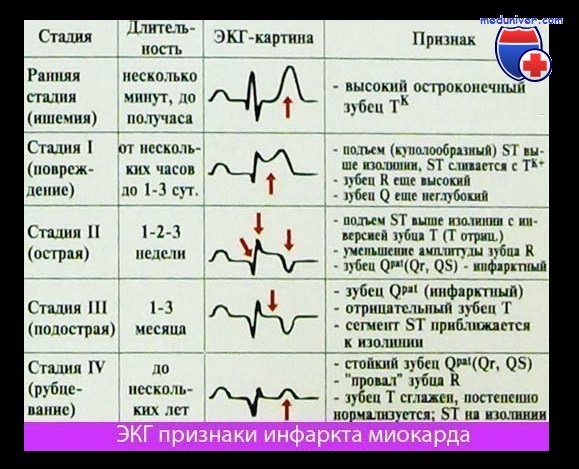
Отсутствие на ЭКГ признаков инфаркта миокарда не является основанием отвергать этот диагноз или отказывать в госпитализации, если у больного имеются соответствующие клинические проявления заболевания. Иногда ЭКГ признаки ИМ появляются не сразу — ЭКГ-картина инфаркта миокарда может запаздывать во времени — лишь через несколько и даже через 10-20 дней (был интрамуральный инфаркт миокарда затем трансформировался в трансмуральный) или ЭКГ не дает полного комплекса изменений — наблюдается только инвертированный зубец Т или смещение ST при отсутствии зубца Q или ЭКГ при ИМ, на которых проявляются блокады ножки, нарушения атриовентрикулярной проводимости без типичных ЭКГ признаков ИМ.
— Лабораторная диагностика инфаркта миокарда
асептического воспаления (лейкоцитоз, с нейтрофильным сдвигом — в течение 5-7 дней), повышение СОЭ — через 1-2 дня после повышения температуры и количества лейкоцитов; С-реактивный белок.
— Ферментная диагностика инфаркта миокарда
МБ-КФК и тропонины являются наиболее информативными биохимическими критериями инфаркта миокарда. Через сутки после болевого синдрома их информативность значительно снижается.
— Тропонины.У больных инфарктом миокарда уровень тропонинов повышается через 3-6 часов от начала болевого приступа и сохраняется повышенным в течение 7-10 дней (на протяжении этого периода продолжаются процессы дезинтеграции миокарда и поступление тропонинов в кровь). Тропонины обладают высокой специфичностью и чувствительностью. Можно использовать для диагностики ИМ в течение 2 недель от начала болевого приступа. Низкая чувствительность в течение первых 6 часов от начала приступа. В случае отрицательного ответа теста в первые сутки необходимо повторное проведение исследования. Они имеют большое значение для диагностики ИМ без подъема сегмента ST. Нельзя использовать для диагностики рецидива ИМ.
— КФК-МВ — нельзя использовать в периоды до 6 часов и спустя 36 часов от начала болевого приступа. Можно применять для выявления рецидивов инфаркта.
— Миоглобин является наиболее ранним признаком повреждения миокарда — его уровень повышается в крови через 1-2 часа от начала болевого приступа и остается повышенным в течение 24 часов. Отрицательный тест через 4-8 часов от начала болевого приступа позволяет исключить ИМ. Можно применять для выявления рецидивов инфаркта миокарда.
— Лактатдегидрогеназа повышается через 8-10 часов после приступа и достигает максимума через 24-48 часов.
— Аспартат-аминотрансфераза — максимальная активность наблюдается в конце первых и на вторые сутки заболевания.
Как следует из приведенных сведений, диагностическая значимость этих показателей различна.
Учитывая запаздывание (отставание от клинической картины) некробиотического синдрома, тактика врача заключается в обязательной госпитализации больного для подтверждения или исключения ИМ. В противном случае возможны непоправимые диагностические ошибки, ведущие к неблагоприятному исходу. В таких случаях должен срабатывать предписываемый нами принцип лечебно-диагностической тактики: думать и исключать более тяжелую патологию.
По течению можно выделить инфаркт миокарда неосложненный и осложненный.
— Также рекомендуем «Осложнения инфаркта миокарда в остром периоде. Отек легких при инфаркте миокарда.»
Оглавление темы «Неотложная помощь в при инфаркте миокарда.»:
1. Купирование ангинозного приступа. Неотложная помощь при болях в сердце.
2. Инфаркт миокарда. Пути развития инфаркта миокарда.
3. Клинические варианты инфаркта миокарда. Клиника инфаркта миокарда.
4. Церебральный вариант инфаркта миокарда. Безболевой вариант инфаркта миокарда. Аритмический, отечный вариант инфаркта миокарда.
5. Диагностика инфаркта миокарда. Резорбционно-некротический синдром инфаркта миокарда.
6. Осложнения инфаркта миокарда в остром периоде. Отек легких при инфаркте миокарда.
7. Кардиогенный шок. Гиповолемия при инфаркте миокарда.
8. Нарушения ритма и проводимости при инфаркте миокарда. Желудочковая экстрасистолия при инфаркте миокарда.
9. Нарушение проводимости при инфаркте миокарда. Тромбоэмболии при инфаркте миокарда. Синдром Дресслера.
10. Лечение инфаркта миокарда. Лечение болей при инфаркте миокарда.
Источник
