Жильбера синдром на что влияет
Синдром Жильбера (простая семейная холемия, конституциональная гипербилирубинемия, идиопатическая неконъюгированная гипербилирубинемия, негемолитическая семейная желтуха) — пигментный гепатоз, характеризующийся умеренным интермиттирующим повышением содержания свободного билирубина в крови вследствие нарушения внутриклеточного транспорта билирубина в гепатоцитах к месту его соединения с глюкуроновой кислотой, уменьшением степени гипербилирубинемии под действием фенобарбитала и аутосомно-рецессивным[1] типом наследования.
Эта доброкачественная, хронически протекающая болезнь была впервые диагностирована в 1901 году французским гастроэнтерологом Огюстеном Николя Жильбером. Нарушаются синтез белков: лигандин и протеин z
Эпидемиология[править | править код]
Самая частая форма наследственного пигментного гепатоза, которая выявляется у 1-5 % населения. Синдром распространён среди европейцев (2-5 %), азиатов (3 %) и африканцев (36 %).
Заболевание впервые проявляется в юношеском и молодом возрасте, в 8-10 раз чаще у мужчин.
Патогенез[править | править код]
В патогенезе синдрома лежит нарушение захвата билирубина микросомами васкулярного полюса гепатоцита, нарушение его транспорта глутатион-S-трансферазой, доставляющей неконъюгированный билирубин к микросомам гепатоцитов, а также неполноценность фермента микросом уридиндифосфатглюкуронилтрансферазы, при помощи которого осуществляется конъюгация билирубина с глюкуроновой и другими кислотами. Особенностью является увеличение содержания неконъюгированного билирубина, который не растворим в воде, но хорошо растворим в жирах, поэтому может взаимодействовать с фосфолипидами клеточных мембран, в особенности головного мозга, чем объясняется его нейротоксичность.
Существует не менее двух форм синдрома Жильбера. Одна из них характеризуется снижением клиренса билирубина в отсутствии гемолиза, вторая на фоне гемолиза (часто скрытого).
Морфология[править | править код]
Морфологические изменения в печени характеризуются жировой дистрофией гепатоцитов и накоплением желтовато-коричневого пигмента липофусцина в печёночных клетках, чаще в центре долек по ходу жёлчных капилляров.
Лечение[править | править код]
- Индукторы ферментов монооксидазной системы гепатоцитов: фенобарбитал и зиксорин (флумецинол) в дозах от 0,05 до 0,2 г в сутки в течение 2 – 4 нед. Под их влиянием снижается уровень билирубина в крови и исчезают диспептические явления. В процессе лечения фенобарбиталом иногда возникают вялость, сонливость, атаксия. В этих случаях назначаются минимальные количества препарата (0,05 г) перед сном, что позволяет принимать его длительное время. При приёме зиксорина отмечаются хорошая переносимость препарата, отсутствие каких-либо побочных действий. По поводу Зиксорина есть сомнения: с 1998 г. его распространение в России запрещено, а компания производитель (Гедеон Рихтер) его больше не производит. Можно применять кордиамин по 30-40 капель 2-3 раза в день в течение недели. В связи с тем что у значительной части больных наблюдается развитие холецистита и жёлчнокаменной болезни, рекомендуются приём настоев из желчегонных трав, периодическое проведение тюбажей из сорбита (ксилита), карловарской соли и соли «Барбара». Если билирубин достигает 50 мкмоль/л и сопровождается плохим самочувствием, то возможен приём фенобарбитала коротким курсом (30-200 мг/сут. в течение 2-4 недель). Фенобарбитал входит в состав таких препаратов, как барбовал, корвалол и валокордин, поэтому некоторые предпочитают применять эти капли (20-25 капель 3 раза в день), хотя эффект от такого лечения отмечается лишь у малой части пациентов.
- Выведение конъюгированного билирубина (усиленный диурез, активированный уголь как адсорбент билирубина в кишечнике);
- Связывание уже циркулирующего билирубина в крови (введение альбумина в дозе 1 г/кг массы в течение 1 часа). Особенно целесообразно введение альбумина перед заменным переливанием крови;
- Разрушение билирубина, фиксированного в тканях, тем самым освобождаются периферические рецепторы, которые могут связать новые порции билирубина, предотвращается его проникновение через гематоэнцефалический барьер. Достигается это посредством фототерапии. Максимальный эффект наблюдается при длине волны 450 нм. Лампы с синим светом более эффективны, однако они затрудняют наблюдение за кожей ребёнка. Фотоисточник помещают на расстоянии 40 — 45 см над телом. Глаза необходимо защитить.
- Стремление избежать провоцирующих факторов (инфекции, физические и психические нагрузки, употребление алкоголя и гепатотоксичных лекарств)
- Противопоказана инсоляция
- Диета с ограничением тугоплавких жиров и продуктов, содержащих консерванты.
- Витаминотерапия — особенно витамины группы В.
- Санация хронических очагов инфекции и лечение имеющейся патологии желчевыводящих путей.
- В критических случаях — обменное переливание крови.
- Возможен курсовой приём гепатопротекторов: Бонджигар, карсил, легалон, хофитол, ЛИВ-52.
- Желчегонные средства в период обострений
- Для снижения уровня свободного билирубина целесообразно применять препараты урсодезоксихолиевой кислоты[2][3]
Диагностика[править | править код]
Клинически проявляется не ранее, чем в возрасте 20 лет. Часто больной не подозревает о том, что страдает желтухой, пока она не обнаружится при клиническом осмотре или при проведении лабораторных исследований.
Физикальные методы обследования[править | править код]
- опрос — указание в анамнезе на периодические эпизоды умеренной желтухи, возникающей чаще после физического перенапряжения или инфекционного заболевания, в том числе гриппа, после продолжительного голодания или соблюдения низкокалорийной диеты, однако у больных с гемолизом уровень билирубина при голодании не повышается;
- осмотр — субиктеричность (лёгкая желтизна) слизистых и кожных покровов.
Лабораторные исследования[править | править код]
Обязательные:
- общий анализ крови;
- общий анализ мочи;
- уровень билирубина в крови — повышение уровня общего билирубина за счёт непрямой фракции;
- проба с голоданием — повышение уровня билирубина на фоне голодания — В течение 48 часов больной получает питание энергетической ценностью 400 ккал/сутки. В первый день пробы натощак и спустя двое суток определяют билирубин сыворотки крови. При подъёме его на 50 — 100 % проба считается положительной.
- проба с фенобарбиталом — снижение уровня билирубина на фоне приёма фенобарбитала за счёт индуцирования конъюгирующих ферментов печени;
- проба с никотиновой кислотой — в/в введение вызывает повышение уровня билирубина за счёт уменьшения осмотической резистентности эритроцитов;
- анализ кала на стеркобилин — отрицательный;
- молекулярная диагностика: анализ ДНК гена УДФГТ (в двух аллелях обнаруживается мутация — увеличение количества ТА повторов больше 6ТА/6ТА);
- ферменты крови: АсАТ, АлАТ, ГГТП, ЩФ — как правило, в пределах нормальных значений или незначительно повышены.
При наличии показаний:
- белки сыворотки крови и их фракции — может наблюдаться увеличение общего белка и диспротеинемия;
- протромбиновое время — в пределах нормы;
- маркеры вирусов гепатита B, С, D — отсутствие маркеров;
- бромсульфалеиновая проба — снижение выделения билирубина на 20 %.
Инструментальные и другие методы диагностики[править | править код]
Обязательные:
- УЗИ органов брюшной полости — определение размеров и состояние паренхимы печени; размеров, формы, толщины стенок, наличие конкрементов в желчном пузыре и жёлчных протоках.
При наличии показаний:
- чрескожная пункционная биопсия печени с морфологической оценкой биоптата — для исключения хронического гепатита, цирроза печени.
Консультации специалистов
Обязательные:
- терапевт.
При наличии показаний:
- клинический генетик — с целью верификации диагноза.
Дифференциальная диагностика[править | править код]
(синдром Криглера-Найяра, Дабина-Джонсона, Ротора), вирусным гепатитом, механической и гемолитической желтухой. Отличительным признаком синдрома Жильбера является семейная, неконъюгированная, негемолитическая гипербилирубинемия. Дифференциально-диагностическим критерием, позволяющим исключить вирусный гепатит, служит отсутствие в сыворотке крови маркеров репликативной и интегративной стадии развития вирусов гепатитов B, С и дельта. В некоторых случаях для разграничения синдрома Жильбера и хронического гепатита с мало выраженной клинической активностью необходима пункционная биопсия печени. В пользу механической желтухи свидетельствуют конъюгированная гипербилирубинемия, наличие опухоли, калькулеза, стриктур желчевыделительной системы и ПЖ, которые подтверждаются путём проведения УЗИ, ЭГДС, КТ и т. д.
Дифференциальная диагностика синдрома Жильбера с синдромами Дабина-Джонсона и Ротора:
- Боли в правом подреберье — редко, если есть — ноющие.
- Зуд кожи — отсутствует.
- Увеличение печени — типично, обычно незначительно.
- Увеличение селезёнки — нет.
- Повышение билирубина в сыворотке крови — преимущественно непрямой(несвязанный)
- Билирубинурия — отсутствует.
- Повышение копропорфиринов в моче — нет.
- Активность глюкуронилтрансферазы — снижение.
- Бромсульфалеиновая проба — чаще норма, иногда незначительное снижение клиренса.
- Холецистография — нормальная.
- Биопсия печени — нормальная или отложение липофусцина, жировая дистрофия.
Профилактика[править | править код]
Соблюдение режима труда, питания, отдыха. Следует избегать значительных физических нагрузок, ограничения жидкости, голодания и гиперинсоляций. В рационе больным, особенно в период обострений, рекомендуется ограничение жирных сортов мяса, жареных и острых блюд, пряностей, консервированных продуктов.
Прогноз[править | править код]
Прогноз благоприятный, зависит от того как протекает болезнь. Гипербилирубинемия сохраняется пожизненно, однако не сопровождается повышением смертности. Прогрессирующие изменения в печени обычно не развиваются. При страховании жизни таких людей относят к группе обычного риска. При лечении фенобарбиталом или кордиамином уровень билирубина снижается до нормы. Необходимо предупредить больных, что желтуха может появиться после интеркуррентных инфекций, повторных рвот и пропущенного приёма пищи. Отмечена высокая чувствительность больных к различным гепатотоксическим воздействиям (алкоголь, многие лекарства и др.). Возможно развитие воспаления в желчевыводящих путях, жёлчнокаменной болезни, психосоматических расстройств.
Родители детей, страдающих этим синдромом, должны проконсультироваться у генетика перед планированием очередной беременности. Аналогичным образом следует поступать, если у родственников семейной пары, собирающейся иметь детей, диагностирован синдром.
Примечания[править | править код]
Источник
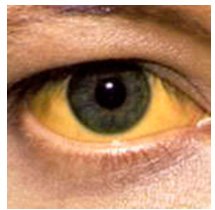 Появление желтого оттенка кожи или глаз после застолья с большим разнообразием пищи и алкогольных напитков человек может обнаружить сам у себя или по подсказке окружающих. Подобное явление, скорей всего, будет являться симптомом достаточного неприятного и опасного заболевания — синдрома Жильбера.
Появление желтого оттенка кожи или глаз после застолья с большим разнообразием пищи и алкогольных напитков человек может обнаружить сам у себя или по подсказке окружающих. Подобное явление, скорей всего, будет являться симптомом достаточного неприятного и опасного заболевания — синдрома Жильбера.
Эту же патологию может заподозрить и врач (причем, любой специализации), если к нему на прием пришел пациент с желтоватым оттенком кожи или же при прохождении осмотра он сдавал анализы «печеночные пробы».
Оглавление:
Что такое синдром Жильбера
Причины возникновения синдрома Жильбера
Классификация
Клиническая картина
Как диагностируют синдром Жильбера
Лечение синдрома Жильбера
— До 60 мкмоль/л
— Выше 80 мкмоль/л
— Стационарное лечение
7. Ремиссия
8. Прогнозы врачей
— Синдром Жильбера и служба в армии
9. Профилактические меры
Что такое синдром Жильбера
Рекомендуем прочитать:
— Желтуха новорожденных: причины, лечение и последствия
— Причины повышения билирубина в крови
Рассматриваемое заболевание – это хроническая печеночная патология доброкачественного характера, которая сопровождается периодическим окрашиванием кожи и склер глаз в желтый цвет и другими симптомами. Течение болезни носит волнообразный характер – определенный промежуток времени человек вообще не ощущает никакого ухудшения здоровья, а иногда проявляются все симптомы патологических изменений в печени – обычно такое случается при регулярном употреблении жирных, острых, соленых, копченых продуктов и алкогольных напитков.
Синдром Жильбера связан с дефектом гена, который передается от родителей к детям. Вообще, это заболевание не приводит к тяжелым изменениям в структуре печени, как, например, при прогрессирующем циррозе, но оно может осложниться образованием камней в желчном пузыре или воспалительными процессами в желчных протоках.
Есть специалисты, которые синдром Жильбера вообще не считают болезнью, но это несколько ошибочно. Дело в том, что при данной патологии происходит нарушение синтеза фермента, участвующего в обезвреживании токсинов. Если какой-то орган теряет часть функций, то это состояние в медицине называется болезнью.
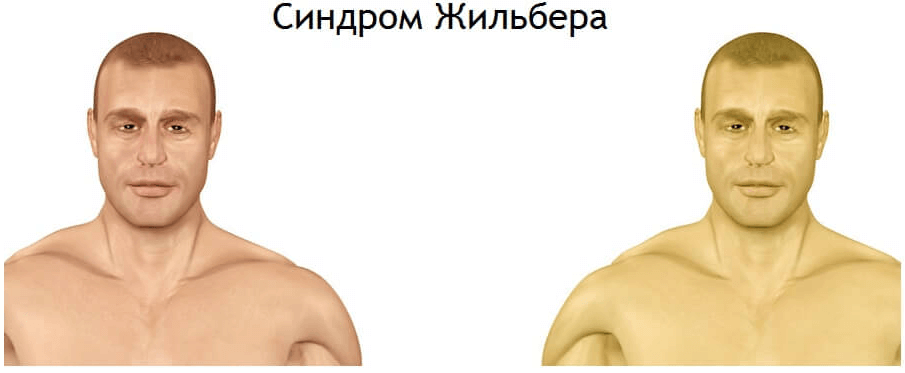
Желтый цвет кожи при синдроме Жильбера – это действие билирубина, который образовывается из гемоглобина. Это вещество достаточно токсично и печень, при нормальном функционировании, просто уничтожает его, выводит из организма. В случае же прогрессирования синдрома Жильбера фильтрация билирубина не происходит, он попадает в кровь и распространяется по всему организму. Причем, попадая во внутренние органы, он способен изменить их структуру, что приводит к дисфункциональности. Особенно опасно, если билирубин «добирается» до головного мозга – человек просто утрачивает часть функций. Спешим успокоить – при рассматриваемом заболевании подобное явление вообще никогда не наблюдается, но если оно осложнено любой другой патологией печени, то предугадать «путь» билирубина в крови практически невозможно.
Синдром Жильбера – достаточно распространенное заболевание. По статистике эта патология чаще диагностируется у мужчин, а начинает свое развитие болезнь в подростковом и среднем возрасте – 12-30 лет.
Причины возникновения синдрома Жильбера
Данный синдром имеется только у людей, которые от обоих родителей получили «в наследство» дефект второй хромосомы в локации, ответственной за образование одного из ферментов печени. Такой дефект делает процент содержания данного фермента на 80% меньше, поэтому со своей задачей (преобразование токсичного для головного мозга непрямого билирубина в связанную фракцию) он просто не справляется.
 Примечательно, что такой генетический дефект может быть разным – в локации всегда имеется вставка из двух лишних аминокислот, но вот таких вставок может быть несколько – от их количества зависит тяжесть течения синдрома Жильбера.
Примечательно, что такой генетический дефект может быть разным – в локации всегда имеется вставка из двух лишних аминокислот, но вот таких вставок может быть несколько – от их количества зависит тяжесть течения синдрома Жильбера.
На синтез фермента печени большое влияние имеет мужской гормон андроген, поэтому первые признаки рассматриваемого заболевания появляются в подростковом возрасте, когда происходит половое созревание, гормональная перестройка. Кстати, именно из-за влияния на фермент андрогена синдром Жильбера чаще диагностируется у мужчин.
Интересный факт – рассматриваемое заболевание не проявляется «на пустом месте», обязательно нужен толчок к появлению симптомов. И такими провоцирующими факторами могут стать:
- употребление алкогольных напитков часто или в больших дозах;
- регулярный прием некоторых лекарственных препаратов – стрептомицин, аспирин, парацетамол, рифампицин;
- недавно проведенные оперативные вмешательства по любому поводу;
- частые стрессы, хроническое переутомление, неврозы, депрессии;
- прохождение лечения средствами на основе глюкокортикостероидов;
- частое употребление жирной пищи;
- длительный прием анаболических препаратов;
- чрезмерные физические нагрузки;
- голодание (даже проводимое в медицинских целях).
Обратите внимание: эти факторы могут спровоцировать развитие синдрома Жильбера, но могут и влиять на тяжесть течения заболевания.
Классификация
Синдром Жильбера в медицине классифицируют следующим образом:
- Наличие гемолиза — дополнительное разрушение эритроцитов. В случае протекания рассматриваемого заболевания одновременно с гемолизом, уровень билирубина будет повышен изначально, хотя это и не свойственно для синдрома.
- Присутствие вирусного гепатита. Если человек с двумя дефектными хромосомами переносит вирусный гепатит, то симптомы синдрома Жильбера появятся до 13 лет.
Клиническая картина
Симптомы рассматриваемого заболевания делятся на две группы – обязательные и условные. К обязательным проявлениям синдрома Жильбера относятся:
- появляющиеся время от времени участки кожи желтого оттенка, если билирубин после обострения снижается, то начинают желтеть склеры глаз;
- общая слабость и быстрая утомляемость без видимых причин;
- в области век образовываются желтые бляшки;
- нарушается сон – он становится неглубоким, прерывистым;
- снижается аппетит.
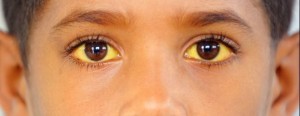
Условные симптомы, которые могут и не присутствовать:
- в правом подреберье ощущается тяжесть вне зависимости от приема пищи;
- головная боль и головокружение;
- апатия, раздражительность – нарушения психоэмоционального фона;
- боли в мышечных тканях;
- выраженный зуд кожных покровов;
- периодически возникающее дрожание верхних конечностей;
- повышенная потливость;
- вздутие живота, тошнота;
- нарушения стула – больных беспокоит понос.
В периоды ремиссии синдрома Жильбера некоторые из условных симптомов могут вообще отсутствовать, а у трети пациентов с рассматриваемым заболеванием они отсутствуют даже в периоды обострения.
Как диагностируют синдром Жильбера
Конечно, поставить точный диагноз врач не сможет, но даже при внешних изменениях кожных покровов можно предположить развитие синдрома Жильбера. Подтвердить диагноз может анализ крови на уровень билирубина – он будет повышенным. И на фоне такого повышения все остальные анализы печеночных функций будут находиться в пределах нормы – уровень альбумина, щелочная фосфатаза, ферменты, говорящие о поражении ткани печени.
При синдроме Жильбера не страдают другие внутренние органы – на это также укажут показатели мочевины, креатинина и амилазы. В моче отсутствуют желчные пигменты, отсутствовать будут и изменения в электролитном балансе.
Врач может и косвенно подтвердить диагноз по специфическим тестам:
- фенобарбиталовая проба;
- тест с голоданием;
- тест с никотиновой кислотой.
Окончательно ставится диагноз по результатам анализа на синдром Жильбера – исследуют ДНК пациента. Но и после этого врач проводит еще некоторые обследования:
-
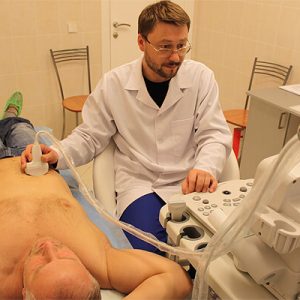 Ультразвуковое исследование печени, желчного пузыря и желчных протоков. Врач определяет размер печени, состояние ее поверхности, выявляет или опровергает присутствие структурных изменений, проверяет наличие воспалительного процесса в желчных протоках, исключают либо подтверждает воспаление желчного пузыря.
Ультразвуковое исследование печени, желчного пузыря и желчных протоков. Врач определяет размер печени, состояние ее поверхности, выявляет или опровергает присутствие структурных изменений, проверяет наличие воспалительного процесса в желчных протоках, исключают либо подтверждает воспаление желчного пузыря. - Исследование печеночной ткани радиоизотопным методом. Такое обследование укажет на нарушение поглощающей и выделительной функции печени, что присуще как раз для синдрома Жильбера.
- Биопсия печени. Гистологическое исследование образца печеночной ткани пациента позволяет отрицать воспалительные процессы, цирроз и онкологические изменения в органе и выявлять снижение уровня фермента, который отвечает за ограждение головного мозга от губительного воздействия билирубина.
Лечение синдрома Жильбера
То, каким способом и нужно ли вообще проводить лечение при рассматриваемом заболевании, решит лечащий врач – все зависит от общего состояния пациента, от частоты периодов обострений, от продолжительности стадий ремиссии и других факторов. Очень важный момент – уровень билирубина в крови.
До 60 мкмоль/л
Если при таком уровне билирубина пациент чувствует себя в пределах нормы, отсутствует повышенная утомляемость и сонливость, а отмечается лишь небольшая желтушность кожных покровов, то медикаментозного лечения не назначают. Но врачи могут рекомендовать следующие процедуры:
-
 прием сорбентов – активированного угля, полисорба;
прием сорбентов – активированного угля, полисорба; - фототерапия – воздействие на кожу синим светом делает возможным выведение лишнего билирубина из организма;
- диетотерапия – из рациона питания исключаются жирные блюда, алкогольные напитки и конкретные продукты, которые выявлены как провоцирующие.
Выше 80 мкмоль/л
В таком случае пациенту назначается Фенобарбитал в дозе 50-200 мг в сутки на протяжении2-3 недель. Учитывая тот факт, что данный препарат оказывает снотворное действие, ставится запрет пациенту на вождение автомобиля и посещение работы. Врачи могут порекомендовать и лекарственные препараты Барбовал или Валокордин – в их составе присутствует фенобарбитал в небольших дозах, поэтому они оказывают не настолько выраженное снотворное действие.
Обязательно при показаниях билирубина в крови выше 80 мкмоль/л при диагностированном синдроме Жильбера назначается строгая диета. В пищу разрешено употреблять:
- кисломолочные продукты и творог с низким уровнем жирности;
- тощую рыбу и нежирное мясо;
- некислые соки;
- галетное печенье;
- овощи и фрукты в свежем, запеченном или отварном виде;
- подсушенный хлеб;
- сладкий чай и морсы.
Категорически запрещено вводить в меню шоколад, какао, сдобную выпечку, острые, жирные, копченые и маринованные продукты, любые алкогольные напитки и кофе.
Стационарное лечение
Если в двух вышеописанных случаях лечение больного синдромом Жильбера проходит в амбулаторных условиях под контролем врача, то при слишком высоком уровне билирубина, бессоннице, снижении аппетита, тошноте понадобится госпитализация. Снижается билирубин в стационаре следующими методами:
-
 введение внутривенно полиионных растворов;
введение внутривенно полиионных растворов; - прием сорбентов по индивидуальной схеме;
- назначение препаратов лактулозы – Нормазе или Дюфалак;
- назначение гепатопротекторов последнего поколения;
- переливание крови;
- введение альбумина.
Рацион питания больного корректируется кардинально – из меню полностью исключаются животные белки (мясопродукты, яйца, творог, субпродукты, рыба), овощи, фрукты и ягоды в свежем виде и жиры. Разрешается употреблять в пищу только супы без зажарки, бананы, кисломолочные продукты с минимальным уровнем жирности, печеные яблоки, галетное печенье.
Ремиссия
Даже если наступила ремиссия, пациентам ни в коем случае нельзя «расслабляться» — предстоит позаботиться о том, чтобы не случилось очередное обострение синдрома Жильбера.
Во-первых, нужно провести протекцию желчных путей – это предотвратит застой желчи и образование камней в желчном пузыре. Неплохим выбором для такой процедуры станут желчегонные травы, препараты Урохолум, Гепабене или Урсофальк. Один раз в неделю больной должен делать «слепое зондирование» — натощак необходимо выпить ксилит или сорбит, затем нужно лечь на правый бок и прогреть область анатомического расположения желчного пузыря грелкой в течение получаса.
Во-вторых, нужно подобрать грамотную диету. Например, обязательно нужно исключить из меню продукты, которые выступают провоцирующим фактором в случае обострения синдрома Жильбера. У каждого больного такой набор продуктов индивидуален.
Прогнозы врачей
Вообще, синдром Жильбера протекает достаточно благополучно и не является причиной смерти пациента. Конечно, некоторые изменения будут – например, при частых обострениях может развиться воспалительный процесс в желчных протоках, могут образоваться камни в желчном пузыре. Это влияет на трудоспособность отрицательно, но не является поводом к оформлению инвалидности.
Если в семье родился ребенок с синдромом Жильбера, то перед следующей беременностью родители должны пройти генетические обследования. Такие же обследования нужно пройти паре в том случае, если у одного из супругов имеется этот диагноз, либо присутствуют явные его симптомы.
Синдром Жильбера и служба в армии
Что касается службы в армии, то синдром Жильбера не является поводом к получению отсрочки или запрету к срочной службе. Единственное предупреждение – молодой человек не должен физически перенапрягаться, голодать, работать с токсичными веществами. А вот если больной собирается строить профессиональную карьеру военного, то это ему не разрешено – он просто не пройдет пропускную медицинскую комиссию.
Профилактические меры
Как-то предупредить развитие синдрома Жильбера невозможно – данная болезнь возникает на уровне генетических отклонений. Но зато можно предпринять профилактические меры по отношению к частоте обострений и интенсивности проявлений данного заболевания. К таким мерам относятся следующие рекомендации специалистов:
-
 скорректировать рацион питания и употреблять больше растительной пищи;
скорректировать рацион питания и употреблять больше растительной пищи; - избегать чрезмерных физических нагрузок, при необходимости – сменить род трудовой деятельности;
- избегать частого заражения вирусными инфекциями – например, можно и нужно закаляться, укреплять иммунную систему;
- исключить инъекционные наркотики, незащищенные половые акты – эти факторы могут привести к заражению вирусным гепатитом;
- стараться меньше находиться под прямыми лучами солнца.
Синдром Жильбера – болезнь не опасная, но требующая некоторых ограничений. Больные обязательно должны находиться на контроле у врача, регулярно проходить осмотры и соблюдать все медикаментозные назначения и рекомендации специалистов.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории
60,616 просмотров всего, 2 просмотров сегодня
Загрузка…
Источник
