Желудочковая та код по мкб 10

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Симптомы
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Желудочковая пароксизмальная тахикардия.
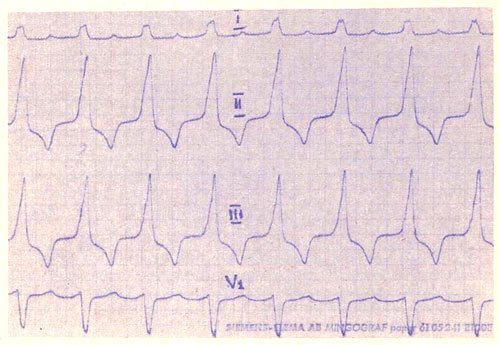
Желудочковая пароксизмальная тахикардия
Описание
Желудочковая пароксизмальная тахикардия (ЖПТ) — внезапно начинающиеся и внезапно прекращающиеся приступы тахикардии, вызванные патологическими очагами автоматизма в миокарде желудочков. ЧСС — > 100 в мин. Локализацию аритмогенной зоны определяют по правилам топического диагноза желудочковых экстрасистол ( Экстрасистолия желудочковая). Преобладающий пол — мужской (69%).
Причины
Механизмы: в большинстве случаев имеется круговое движение волны возбуждения (re-entry) в участке сократительного миокарда или в проводящей системе желудочков. Эктопические желудочковые импульсы не проводятся ретроградно к предсердиям, в связи с чем развивается АВ — диссоциация (предсердия сокращаются независимо от желудочков под влиянием нормальных синусовых импульсов).
Причины: острый инфаркт миокарда и хроническая ИБС (до 80% всех случаев ПТ) миокардиты, кардиомиопатии, пороки сердца, пролапс митрального клапана интоксикация препаратами наперстянки.
Симптомы
• Обусловлена низким сердечным выбросом (бледность кожных покровов, низкое АД).
• Частота сердечного ритма, обычно регулярного, — 100-200 в мин. Наиболее часто — 150-180 в мин.
ЭКГ-идентификация.
• ЧСС — 100-200 в мин.
• Деформация и уширение комплекса QRS более 0,14 с в 75% случаев, от 0,12 до 0,14 с — в 25% случаев ЖПТ.
• Отсутствие зубца Р.
• Признаки, позволяющие достоверно диагностировать ЖПТ.
• Появление нормальных по ширине комплексов QRS среди деформированных желудочковых комплексов (полные захваты желудочков) и/или сливных комплексов (частичные или комбинированные захваты желудочков), свидетельствующих о прохождении к желудочкам синусового импульса во внерефрактерный период. Затруднения при выявлении: в большинстве случаев можно зарегистрировать лишь при длительной, многоминутной регистрации грудных отведений V,, V2, V3.
• Выявление независимого (более медленного) ритма предсердий — предсердно-желудочковая диссоциация (зубцы Р не имеют фиксированной связи с желудочковыми комплексами). Затруднения при выявлении: в большинстве.
Случаев зубцы Р полностью скрыты в изменённых желудочковых комплексах.
• По результатам ЭКГ выделяют несколько типов ЖПТ.
• Устойчивая ЖПТ с частотой 140-250 в мин и однотипными желудочковыми комплексами.
• Повторные эпизоды ЖПТ в виде групп из 3-5-10 комплексов QRS, имеющих форму желудочковых экстрасистол, перемежающиеся с периодами синусового ритма.
• Медленная ЖПТ с частотой 100-140 в мин продолжительностью 20-30 с (около 30 комплексов QRS).
Лечение
— лидокаин 80 — 120 мл. В/в струйно и 20,0 физ. Раствора,.
— АТФ 2,0 в/в струйно болюсно без разведения,.
— новокаинамид 10,0 на 20,0 физ. Раствора в/в струйно под контролем АД, при необходимости + мезатон 0,3 — 0,5,.
— кордарон 150 мг и 20,0 физ. Раствора в/в струйно.
При пируэтной желудочковой тахикардии — разнонаправленные широкие комплексы — сульфат магния 2,4% — 10,0 на 20,0 физ. Раствора в/в, струйно, медленно.
Комплексы QRS постоянно меняют амплитуду, как бы вращаясь вокруг изоэлектрической линии.
При неэффективности лекарственной терапии электроимпульсная терапия с мощностью разряда 100 — 200 Дж с минимальным интервалом между ними.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Включен: острый перикардиальный выпот
Исключен: ревматический перикардит (острый) (I01.0)
Исключены:
- некоторые текущие осложнения острого инфаркта миокарда (I23.-)
- посткардиотонический синдром (I97.0)
- травма сердца (S26.-)
- болезни, уточненные как ревматические (I09.2)
Исключен:
- острый ревматический эндокардит (I01.1)
- эндокардит БДУ (I38)
Исключены: митральная (клапанная):
- болезнь (I05.9)
- недостаточность (I05.8)
- стеноз (I05.0)
при неустановленной причине, но с упоминанием ее
- болезни аортального клапана (I08.0)
- митральном стенозе или обструкции (I05.0)
поражения, уточненные как врожденные (Q23.2-Q23.9)
поражения, уточненные как ревматические (I05.-)
последние изменения: январь 2015
Исключены:
- гипертрофический субаортальный стеноз (I42.1)
- при неустановленной причине, но с упоминанием о болезни митрального клапана (I08.0)
- поражения, уточненные как врожденные (Q23.0, Q23.1, Q23.4-Q23.9)
- поражения, уточненные как ревматические (I06.-)
последние изменения: январь 2015
Исключенs:
- без уточнения причины (I07.-)
- поражения, уточненные как врожденные (Q22.4, Q22.8, Q22.9)
- уточненные как ревматические (I07.-)
последние изменения: январь 2005
Исключены:
- поражения, уточненные как врожденные (Q22.1, Q22.2, Q22.3)
- нарушения, уточненные как ревматические (I09.8)
последние изменения: январь 2005
I38
Эндокардит, клапан не уточнен
Включены:
Эндокардит (хронический) БДУ
Клапанная(ый):
Вульвит (хронический) неуточненного клапана | БДУ или уточненной причины, кроме ревматической или врожденной |
Исключены:
- эндокардиальный фиброэластоз (I42.4)
- случаи, уточненные как ревматические (I09.1)
- врожденная недостаточность клапанов аорты БДУ (Q24.8)
- врожденный стеноз аортального клапана БДУ (Q24.8)
последние изменения: январь 2005
Включены: поражение эндокарда при:
- кандидозной инфекции (B37.6†)
- гонококковой инфекции (A54.8†)
- болезни Либмана-Сакса (M32.1†)
- менингококковой инфекции (A39.5†)
- ревматоидном артрите (M05.3†)
- сифилисе (A52.0†)
- туберкулезе (A18.8†)
- брюшном тифе (A01.0†)
Исключены:
- кардиомиопатия, осложняющая:
- беременность (O99.4)
- послеродовой период (O90.3)
- ишемическая кардиомиопатия (I25.5)
Исключены:
- кардиогенный шок (R57.0)
- осложняющая:
- аборт, внематочную или молярную беременность (O00-O07, O08.8)
- акушерские хирургические вмешательства и процедуры (O75.4)
Исключен:
- осложняющая:
- аборт, внематочную или молярную беременность (O00-O07, O08.8)
- акушерские хирургические вмешательства и процедуры (O75.4)
- тахикардия:
- БДУ (R00.0)
- синоаурикулярная БДУ (R00.0)
- синусовая БДУ (R00.0)
последние изменения: январь 2006
последние изменения: январь 2013
Исключены:
- брадикардия:
- БДУ (R00.1)
- синоатриальная (sinoatrial) (R00.1)
- синусовая (sinus) (R00.1)
- вагальная (vagal) (R00.1)
- состояния, осложняющие:
- аборт, внематочную или молярную беременность (O00-O07, O08.8)
- акушерские хирургические вмешательства и процедуры (O75.4)
- нарушение ритма сердца у новорожденного (P29.1)
последние изменения: январь 2006
Исключены:
- состояния, осложняющие:
- аборт, внематочную или молярную беременность (O00-O07, O08.8)
- акушерские хирургические вмешательства и процедуры (O75.4)
- состояния, обусловленные гипертензией (I11.0)
- заболеванием почек (I13.-)
- последствия операции на сердце или при наличии сердечного протеза (I97.1)
- сердечная недостаточность у новорожденного (P29.0)
Исключены:
- любые состояния, указанные в рубриках I51.4-I51.9, обусловленные гипертензией (I11.-)
- любые состояния, указанные в рубриках I51.4-I51.9, обусловленные гипертензией
- с заболеванием почек (I13.-)
- осложнения, сопровождающие острый инфаркт (I23.-)
- уточненные как ревматические (I00-I09)
Исключены: сердечно-сосудистые нарушения БДУ при болезнях, классифицированных в других рубриках (I98*)
Источник
Аритмия — нарушение частоты и ритма сердечных сокращений. Чаще наблюдается у пожилых людей. Факторы риска зависят от формы аритмии. Пол значения не имеет.
У здорового человека частота сердечных сокращений составляет 60-80 ударов в минуту. При аритмии нарушаются как частота, так и ритм сокращений желудочков и предсердий. Существует две формы аритмии: тахикардия (повышенная частота сердечных сокращении) и брадикардия (пониженная частота сердечных сокращений). Тахикардия может начинаться в желудочках или предсердиях и бывает как регулярной, так и хаотической. Самая тяжелая форма желудочковой аритмии — желудочковая фибрилляция, которая может закончиться остановкой сердца. Причиной брадикардии может быть синдром слабости синусового узла; наиболее опасное его проявление — полная блокада сердца. Большинство форм аритмии вызвано болезнями сердца и его сосудов. Повышенная частота сердечных сокращений не всегда является причиной для беспокойства.
При большой физической нагрузке или во время беременности частота сердечных сокращений повышается, а у людей в хорошей физической форме она, наоборот, ниже нормальной. Аритмия нарушает работу сердца, вызывая прилив крови к головному мозгу. Вне зависимости от тревожных ощущений, таких как тяжелые удары сердца, тяжесть состояния зависит от формы аритмии.
Причины большинства форм аритмии — болезни сердца и его сосудов, в основном ишемическая болезнь сердца. При этом ухудшается кровоснабжение сердца, в том числе и его проводящей системы, которая контролирует частоту сокращений сердца. Реже аритмию вызывают различные нарушения сердечных клапанов и воспаление сердечной мышцы. Некоторые формы аритмии вызваны врожденными пороками сердца, такими как нарушение проводимости между предсердиями и желудочками. Но эти нарушения развиваются только с возрастом.
Внесердечные причины аритмии — нарушение работы щитовидной железы или изменение биохимического состава крови (избыток калия). Некоторые лекарства — бронходилататоры, препараты дигиталиса также могут вызывать аритмию, как и табак или кофе.
Не всегда аритмия сопровождается симптомами, но их появление всегда внезапно. В их составе:
— неровное сердцебиение;
— головокружение, которое может закончиться потерей сознания;
— одышка;
— боль в груди и шее.
Возможными осложнениями являются инсульт и сердечная недостаточность.
При развитии аритмии следует обратиться к врачу. На приеме будет проверен пульс и выслушаны жалобы пациента. Для установления диагноза будет снята ЭКГ, которая покажет электрическую активность сердца. Поскольку некоторые формы аритмии проявляются периодически, пациента направят на непрерывную ЭКГ в течение 24 часов или он будет носить портативный кардиомонитор. Кроме того, необходимо провести исследование электрической проводимости сердца.
В некоторых случаях для лечения используют антиаритмические лекарства. Иногда назначают электрическую дефибрилляцию для восстановления нормальной работы сердца. Патологические источники возбуждения в сердце могут быть разрушены с помощью радиочастотной абляции, которую проводят параллельно с физиологическими исследованиями. При сниженной частоте сердечных сокращений вживляют искусственный водитель ритма, который восстанавливает нормальный сердечный ритм.
Прогноз зависит от формы аримии: наджелудочковая аритмия — не тяжелое заболевание, которое вряд ли повлияет на продолжительность жизни, но желудочковая фибрилляция — опасное для жизни состояние, при котором требуется срочная медицинская помощь.
Источник
Экстрасистолия – несвоевременная деполяризация и сокращение сердца или отдельных его камер. Это наиболее часто регистрируемый вид аритмий: экстрасистолы можно обнаружить у 60-70% людей.
 Из трех человек у двоих наблюдается желудочковая экстрасистолия: код по МКБ 10 этого заболевания – I49.
Из трех человек у двоих наблюдается желудочковая экстрасистолия: код по МКБ 10 этого заболевания – I49.
ЖЭ – это внеочередное преждевременное возбуждение сердца или его отделов.
Явление возникает в необычном очаге под влиянием патологического импульса, исходящего из предсердий, соединения или желудочков.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Причины экстирасистолии различны, однако различают характерные типы данного заболевания.
Выделяют функциональные, органические и токсические разновидности патологии. Выявить их можно при помощи ЭКГ и физикального обследования. Клинические проявления также варьируются.
Код по МКБ-10
- I49.1 – преждевременная деполяризация предсердий
- I49.2 – преждевременная деполяризация, исходящая из соединения
- I49.3 – преждевременная деполяризация желудочков
Единичные наджелудочковые ЭС возникают хотя бы раз в жизни у всех людей. Кроме того, экстрасистолия нередко сопровождает течение различных заболеваний сердца и сосудов.
Регулярность сердечного ритма нарушается желудочковыми экстрасистолами не только вследствие их преждевременности, но и в результате возникновения постэкстрасистолических пауз.
Рисунки ЭКГ-картины, характерные для разных экстрасистолий, смотрите в клинической рекомендации в Системе Консилиум.
Этиология
Функциональная ЭС возникает как результат реакции организма на негативное воздействие:
- психоэмоциональное перенапряжение;
- вредные привычки (табакокурение, злоупотребление спиртным);
- чрезмерное употребление напитков, имеющих в составе кофеин.
Отдельно выделяют идиопатическую экстрасистолию, которая возникает у абсолютно соматически здоровых людей без видимых причин.
Экстрасистолия органического происхождения возникает в результате изменений в сердечной мышце в виде очагов омертвения тканей, их дистрофических изменений, кардиосклероза или других метаболических нарушений.
Изменения в миокарде будут наблюдаться также при:
- ИБС;
- ОИМ;
- повышенном артериальном давлении;
- инфекционном поражении сердечной мышцы;
- постмиокадитическом кардиосклерозе;
- кардиомиопатии;
- нарушениях кровообращения;
- перикардите;
- пороках сердца;
- операциях на миокарде;
- интенсивных физнагрузках (у спортсменов).
ЭС токсического происхождения возникают при:
- лихорадке;
- отравлении сердечными гликозидами;
- воздействии препаратов, влияющих на ритм сердца;
- приеме эуфиллина, ингалициях бетаадреномиметиков;
- стойком повышении уровня тиреотропных гормонов.
Клиническая картина
Заболевание не всегда можно ощутить, поэтому переносимость у каждого человека носит индивидуальный характер.
Иногда в момент экстрасистолии отмечаются ощущения нарушений в работе сердца, чувство некоего «переворачивания» сердца. Если это произошло ночью, человек просыпается и испытывает тревогу.
Реже у больных отмечают жалобы на приступы учащенного неритмичного сердцебиения, что требует исключить наличие пароксизмальной мерцательной аритмии.
Экстрасистолия (код по МКБ-10 – I49) может восприниматься больными как «остановка» или «замирание» сердца, что соответствует длинной паузе, следующей за экстрасистолой.
После таких периодов «остановки» сердца больные ощущают сильный толчок в грудь, обусловленным первым после экстрасистолы сокращением желудочков синусового происхождения. Это связано с увеличением диастолического наполнения желудочков во время длинной паузы.
Наджелудочковая экстрасистолия (код по МКБ-10 — I49) не связана с повышенным риском смерти, но в редких случаях может вызвать тахикардию, которая развивается в результате нарушения электрической проводимости и регуляции сокращений.
Наиболее серьезным ее последствием является мерцательная аритмия, которая развивается у пациентов с перегрузкой предсердий.
Появление аритмии может стать осложнением донорства крови. Чтобы свести этот риск к минимуму, надо привлекать к аферезу регулярных доноров цельной крови.
Об ошибках при организации донации и их профилактике рассказал автор журнала «Заместитель главного врача».
Диагностика
Основным признаком экстрасистолии являются жалобы на перебои в работе сердца. Выявить заболевание можно с помощью ЭКГ, однако определенную информацию можно получить только при физикальном обследовании.
Существует ряд диагностических методик:
- сбор анамнеза (учитываются обстоятельства, при которых возникает аритмия — длительность и частота эпизодов, признаки нарушений гемодинамики, необходимо обратить внимание на перенесенные заболевания, которые могут спровоцировать нарушения работы сердца);
- физикальное обследование (важно составить ориентировочное представление о характере экстрасистолии, поскольку при отсутствии органического поражения сердца она требует индивидуального лечения);
- инструментальные исследования( ЭКГ в сочетании с холтеровским мониторированием).
Основным электрокардиографическим признаком экстрасистолии является преждевременность возникновения желудочкового комплекса (укорочение интервала сцепления).
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Лечение
Формы лечения зависят от локализации экстрасистолии. В отсутствие клинических проявлений наджелудочковая ЭС не требует лечения.
При развившейся на фоне болезней сердца наджелудочковой форме патологии необходима терапия основного заболевания:
- лечение эндокринных расстройств;
- коррекция нарушений электролитного баланса;
- лечение ИБС и миокардита;
- отказ от курения и алкоголя;
- ограничение потребления кофе.
Существуют показания к проведению лекарственной терапии наджелудочковой ЭС:
- плохая переносимость наджелудочковой ЭС (необходимо выяснить, в какое время возникают ощущения перебоев в сердце, и приурочить к этому времени прием лекарственных средств);
- возникновение наджелудочковой ЭС у больных с пороками сердца и другими различными заболеваниями, при которых происходит перегрузка предсердий;
- возникновение экстрасистолии под влиянием продолжительных причин без предшествующих органических заболеваний сердца и сосудов.
Выбор антиаритмика определяется тропностью его действия и побочными реакциями.
Рекомендация журнала «Заместитель главного врача»
В соответствии с новыми правилами Минздрава направление на клиническое исследование, которое выдает лечащий врач, должно содержать ряд обязательных пунктов: реквизиты организации и пациента, диагноз по МКБ-10, основные симптомы, ФИО и должность лечащего врача.
Наглядный алгоритм заполнения направления скачивайте в журнале.
Разновидности желудочковых экстрасистолий:
- доброкачественные – без поражения сердца с частотой менее 10 раз в час, без остановок сердца в анамнезе;
- потенциально злокачественные экстрасистолии – с частотой более 10 раз в час, без остановок в анамнезе сердца;
- злокачественные – с частотой более 10 раз в час у больных с тяжелой патологией миокарда, сопровождающейся потерей сознания и остановкой сердца в анамнезе;
Внутри групп потенциально злокачественных и злокачественных желудочковых экстрасистолий риск определяется градацией желудочковых экстрасистолий.
После того, как определена категория, к которой относится пациент, можно разрабатывать тактику лечения.
Основным методом контроля и наблюдения пациента является холтер-мониторирование. Снижение числа желудочковых ЭС более чем на 70% свидетельствует о том, что проводимое лечение эффективно.
У больных со злокачественной желудочковой ЭС антиаритмическая терапия проводится в течение длительного времени.
При менее злокачественных аритмиях лечение должно быть продолжительным, после чего можно постепенно отменять препарат по усмотрению лечащего врача.
В некоторых случаях при частоте желудочковой ЭС (20-30 тыс раз в сутки) с выявленным при электрофизиологическом исследовании аритмогенным очагом или при невозможности длительного приема антиаритмиков используется радиочастотная терапия.

Источник
