Желтушный синдром при лептоспирозах обусловлен
- Справочник по болезням
мед.
Желтушный лептоспироз — тяжёлая форма лептоспироза, характеризуется желтухой в сочетании с азотемией, кровотечениями, анемией, длительной лихорадкой и расстройствами сознания.
.
❐ Этиология
● Возбудитель — Leptospira interrogans serovar icterohaemorragiae. Вид представлен более чем 100 серологическими вариантами; по биологическим свойствам их разделяют на сапрофиты,
свободно живущие в пресноводных водоёмах, и варианты, патогенные для людей и животных
● Патогенные серовары чувствительны к действию солнечного света и высоких температур (при 45 «С в воде погибают через 45 мин, при 70 °С — через 10 с); высушивание вызывает немедленную гибель. Выживаемость патогенных вариантов в пресноводных водоёмах вариабельна — от нескольких часов до 30 сут (наиболее долго — в чистой, незагрязнённой воде с рН <7 и низкой минерализацией), в сухой почве сохраняются 2-3 ч, а заболоченной — до 200 сут. Эпидемиология — см. Лептоспироз.
.
❐ Клиническая картина
● Инкубационный период 7-9 сут
● Болезнь начинается остро, с ознобом и подъёмом температуры тела до 39-40 °С, головной болью, мышечными болями (особенно в икроножных мышцах)
● Типичны одутловатость и гиперемия лица, шеи и верхних отделов грудной клетки (симптом капюшона)
● У части больных появляется розео-лёзная или макулёзная сыпь; также возможны геморрагическая энантема и сыпь
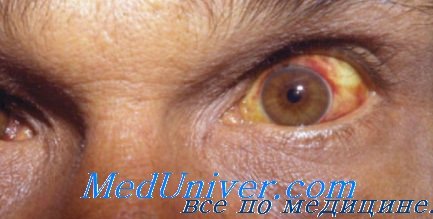
● Отмечают инъекцию склер, кровоизлияния в склеры
● В тяжёлых случаях с 3-5 сут появляется иктеричность склер и затем желтушность кожи
● Отмечают брадикардию, умеренное снижение АД, у 30-40% больных
● признаки миокардита
● Почти у всех больных к 4-5 сут увеличивается печень, а у 50% — селезёнка
● За последние годы участились случаи лептоспироза, протекающие с серозным менингитом
● У большинства больных отмечают признаки поражения почек (снижается количество мочи, иногда до анурии, появляются белок, цилиндры в моче, в крови увеличивается содержание остаточного азота, мочевины, креатинина), могут появиться признаки уремии
● В периферической крови в острый период болезни наблюдают нейтрофильный лейкоцитоз-(12-20х109/л), повышение СОЭ (до 40-60 мм/ч)
● Летальность — 15%.
.
❐ Методы исследования
● В первые дни заболевания наиболее эффективна микроскопия крови, проводят тёмнопольную микроскопию либо исследуют мазки, окрашенные по Романовскому-Гимза. Количество лептоспир, циркулирующих в крови, невелико, и необходимо микроскопировать несколько образцов либо предварительно отцентрифугировать исследуемый образец (эффективность прямой микроскопии не превышает 10%); более адекватные результаты может дать заражение опытных животных или выделение гемокультуры
● Биопроба. Проводят внутрибрюшинное заражение морских свинок 2-3 мл крови, взятой в первые дни заболевания (до появления желтухи), через 48-72 ч проводят микроскопию брюшинного экссудата и крови, а также наблюдают за животными и отмечают повышение температуры тела и появление желтухи. Погибших животных подвергают патогистологическому и микроскопическому исследованию
● Выделение гемокультуры проводят в первые 2-4 сут; 8-10 мл венозной крови засевают отдельными порциями на 6-10 пробирок со средой Ферворта-Вольфа; пробирки энергично встряхивают для предупреждения сворачивания крови, заливают жидким парафином и инкубируют при температуре 28-30 °С. Через каждые 4-5 дня культуры исследуют, при отсутствии роста в течение 15-20 сут желательно сделать пересевы на свежую среду. Наиболее часто положительные результаты получают при посевах крови, взятой в 1-2 сут, начиная с 4 дня высеваемость резко падает. На 2-3 нед возбудитель можно обнаружить в моче и СМЖ, используя все упомянутые методы
● Серологические исследования проводят на 2-3 нед заболевания; ставят РА и реакцию лизиса с сывороткой пациента и стандартным набором микроорганизмов, при положительном результате отмечают образование клубков из лептоспир (специфичной считают
реакцию при титре не ниже 1:400) или зернистого распада бактерий; реакции необходимо ставить повторно для выявления нарастания титров AT.
.
❐ Дифференциальный диагноз
● Вирусные гепатиты (желтушные формы)
● Псевдотуберкулёз
● Серозный менингит
● Геморрагические лихорадки.
.
❐ Лечение:
● Препараты выбора пенициллины и тетрацикли-ны, наиболее эффективны при начале применения в первые 4 сут заболевания
● Бензилпенициллина натриевая соль -по 6-12 млн ЕД/сут в/в (при менингеальных формах — до 16-20 млн ЕД/сут) или ампициллин 500-1 000 мг в/в каждые 6 ч
● При лёгких формах заболевания — доксициклин 100 мг 2 р/сут, ампициллин 500-750 мг каждые 6 ч или амоксициллин 500 мг каждые 6 ч внутрь в течение 5-7 дней
● Противолептоспирозный иммуноглобулин вводят после предварительной десенсибилизации однократно в течение 3 дней (20-30 мл на курс)
● Коррекция водно-электролитного баланса
● При развитии почечной недостаточности рекомендован экстракорпоральный гемодиализ
● Эффективен профилактический приём доксициклина по 200 мг 1 р/нед.
.
❐ Осложнения
● Энцефалит
● Полиневрит
● Увеит
● Пневмония
● Отит.
.
❐ Синонимы
● Синдром Вейля
● Лептоспирозная желтуха
● Спирохетозная желтуха
● Лептоспироз иктерогеморрагический
● Васильева болезнь
● Васильева-Вейля болезнь См. также Лептоспироз МКБ. А27.0 Лептоспироз желтушно-геморрагический
Источник:
Справочник-путеводитель практикующего врача
на Gufo.me
Значения в других словарях
- лептоспироз желтушный —
Желтушный лептоспироз — тяжёлая форма лептоспироза, характеризуется желтухой в сочетании с азотемией, кровотечениями, анемией, длительной лихорадкой и расстройствами сознания. Этиология — Возбудитель — Leptospira interrogans serovar icterohaemorragiae.
Медицинский словарь

Источник
Желтуха при лептоспирозе. Пример поражения печени при лептоспирозеВ настоящее время выделено более 200 серологических вариантов лептоспир, объединенных в 23 серологические группы. Резервуаром инфекции являются животные, в последнее время возросла эпидемиологическая роль серых крыс и собак. Больной человек является «тупиком» в эпидемиологической цепи, и источником инфекции быть не может. Желтушный лептоспироз впервые описан в 1886 году в Германии А. Вейлем, в 1888 году в России И. П. Васильевым и известен как «болезнь Вейля-Васильева». Впоследствии было установлено, что возбудитель болезни — Leptospira icterohaemorrhagiae. Тяжесть лептоспироза обусловлена повреждением эндотелия капилляров. С первого дня страдают почки — наиболее богатые капиллярами органы — с быстро прогрессирующей острой почечной недостаточностью. Поражение печени в форме гепатита сочетается с гемолизом эритроцитов, вызванных лептоспирами. Поэтому интенсивность желтухи быстро нарастает, что маскирует более грозные симптомы болезни и симулирует вирусный гепатит. Можно определенно утверждать, что дальнейшая судьба пациента зависит от способности врача в первые часы дифференцировать или хотя бы заподозрить лептоспироз и госпитализировать в специализированное отделение, обладающее опытом ведения больных и возможностью гемодиализа. В диагнозе «вирусный гепатит» заставляют усомниться внешний вид и поведение, оттенок желтухи, результаты целенаправленного анамнеза. Больной выглядит уставшим, пассивным, неохотно вступает в контакт. Движения затруднены из-за мышечных болей, в основном — в икроножных мышцах. Лицо несколько пастозно, инъецированы сосуды склер и конъюнктив. Желтуха маскируется бледностью и сероватым оттенком кожи. Возможная полиморфная сыпь располагается симметрично. В анамнезе — внезапное стойкое повышение температуры до фебрильных цифр, головная боль, тошнота, прогрессирующее ухудшение состояния, снижение диуреза.
В эпидемиологическом анамнезе — за 1-2 недели до повышения температуры купание в вод еме, отдых в деревне или на даче, возможный контакт с грызунами. Взрослые и подростки могут инфицироваться во время ухода за домашними животными, в основном на свинофермах. Ребенок К., 14 лет, направлен на госпитализацию с диагнозом «вирусный гепатит, тяжелая клиническая форма». В приемное отделение поступил 19.08. С 13.08. наблюдался педиатром с диагнозом «респираторная инфекция». При обследовании на 6 день болезни по поводу абдоминальных болей: Эр — 4 000 000, НВ — 120 г/л, лейкоциты — 7 600 э2п5с65л25м 3, СОЭ — 60! мм/час; в анализе мочи белок— 1,0 г/л, лейкоциты — 20—30 в поле зрения, эритроциты — 10—12 в поле зрения, цилиндры гиалиновые— 10—15, зернистые — 2—4 в поле зрения. Направлен в терапевтическое отделение, в связи с обнаруженной в приемном отделении желтухой переведен в инфекционную больницу. При поступлении состояние ребенка очень тяжелое. Пассивен. Лабилен. Жалобы на повышение температуры до 39—40 «С в течение 9 дней, слабость, головную боль, боли в животе, изменение окраски мочи. Яркая желтуха на фоне бледности, перорального цианоза. Склеры ярко иктеричны, инъецированы. Печень на 2—3—3 см выступает из подреберья, мягка, чувствительна при пальпации. При ходьбе мальчик хромает в связи с болями в икроножных мышцах, которые появились в последние 4—5 дней. Именно этот симптом стал определяющим для подозрения на лептоспироз. При тщательном расспросе рассказал об отдыхе в лагере на берегу Оки в течение 10 дней за 3. недели до начала болезни, о снижении диуреза в течение 2 суток. Родители работают на мясокомбинате, отец — в котельной, которую мальчик посещал. Ребенок в экстренном порядке обследован. Билирубин — 274,6 мкмоль/л, прямой— 248,2 мкмоль/л, АЛТ — 220 ед, ACT—170 ед, тимоловая проба — 4,9 ед, сулемовая— 1,4 мл, холестерин — 7,7 ммоль/л, b-липопротеиды— 11,7 ммоль/л, глюкоза — 5,5 ммоль/л, СРВ положительный ++, креатинин — 208 ммоль/л, остаточный азот— 124,0 мг (норма 20—40), мочевина — 25,8 мг (норма 4—8). Эритроциты — 4 780 000, НВ — 112 г/л, лейкоциты — 16 300 п 11 с 62, СОЭ — 63 мм/час. Моча не получена. Диагностирован лептоспироз, желтушная форма, почечно-печеночная недостаточность. Диагноз подтвержден серологически — РМА с диагностикумом Leptospira Icterohaemorrhagiae положительна (1:100), с последующим нарастанием титра до 1 600, Canicula— 1:200, Hebdomadis— 1:200. Маркеры вирусов гепатитов не обнаружены. По линии санитарной авиации через 4 часа после поступления консультирован главными специалистами и переведен в отделение реанимации при инфекционном отделении Тульской областной больницы. Симптомы почечной недостаточности в течение первых суток нарастали. Ухудшились показатели функциональных проб печени. Только благодаря адекватной интенсивной терапии состояние ребенка стабилизировалось, выписан по выздоровлении. По нашим данным, в очагах лептоспироза (как, впрочем, и других зоонозов) дети менее подвержены риску инфицирования, чем взрослые. Лептоспирозом и геморрагической лихорадкой с почечным синдромом болели только мальчики. — Также рекомендуем «Поражение печени при крымской (конго) геморрагической лихорадке» Оглавление темы «Инфекционные болезни с поражением печени»:
|
Источник

— группа острых инфекционных заболеваний, вызываемых различными серологическими типами патогенных лептоспир.
По клинико-эпидемиологическим особенностям и биологическим свойствам возбудителей лептоспирозы принято делить на 2 группы: желтушные (группа А) и безжелтушные (группа Б).
Желтушный лептоспироз
— острое инфекционное заболевание, характеризуется рецидивирующей лихорадкой, интоксикацией, поражением печени с выраженной желтухой, геморрагическим синдромом и поражением почек.
Возбудитель желтушного лептоспироза — лептоспира. Во внешней среде сравнительно малоустойчива, быстро погибает в кислой среде, при воздействии дезинфицирующих растворов. Однако она длительно сохраняется в воде или влажной почве, устойчива к нагреванию и солнечному свету.
Основным источником желтушного лептоспироза в природе являются крысы, реже собаки, свиньи, северные олени, которые после перенесенной лептоспирозной инфекции становятся длительными (в течение более 2 лет) носителями лептоспир, выделяя их во внешнюю среду с мочой. Основное эпидемиологическое значение в распространении инфекции имеет водный путь передачи.
Лептоспиры могут проникать через поврежденные кожные покровы и слизистые оболочки при купании, умывании и других контактах с водой зараженных водоемов. Зараженная почва может быть фактором передачи инфекции среди шахтеров, работников рисовых полей и т. д. Алиментарный путь эпидемиологического значения не имеет. Лептоспироз имеет повсеместное распространение.
В России встречается на Дальнем Востоке, Средней Азии и Закавказья, ряде областей Российской Федерации. Чаще болеют сельскохозяйственные рабочие, шахтеры и другие рабочие, имеющие общение с источниками инфекции и факторами передачи.
У переболевших остается иммунитет в течение 5 лет. Желтушному лептоспирозу свойственна летне-осенняя сезонность.
Профилактика желтушного лептоспироза
Важнейшими профилактическими мероприятиями являются уничтожение крыс, защита пищевых продуктов и воды от загрязнения выделениями грызунов. Важное значение имеет соблюдение мер личной профилактики. Лица, подвергающиеся опасности заражения лептоспирозом (занятые на работах в шахтах, рудниках, на земляных, сельскохозяйственных и других работах), должны использовать производственную одежду и обувь для предохранения от проникновения лептоспир через поврежденную кожу. Должна систематически проводиться санитарно-просветительная работа.
В районах, неблагополучных по заболеваемости желтушным лептоспирозом, проводят иммунизацию населения убитой вакциной. Противопоказания те же, что при большинстве вакцин (острые инфекционные заболевания, туберкулез и др.).
Мероприятия в очаге желтушного лептоспироза
Больных госпитализируют в инфекционную больницу. Заключительную дезинфекцию проводят, как при кишечных инфекциях.
Принимают меры по истреблению грызунов, охране водоисточников и пищевых продуктов от загрязнения. Воду и пищевые продукты в очаге разрешается употреблять только после термической обработки. Проводят санитарно-просветигельную работу.
Безжелтушный лептоспироз
— острое инфекционное заболевание, характеризующееся доброкачественным клиническим течением, лихорадкой рецидивирующего типа, полиморфной экзантемой. Возбудитель — различные виды лептоспир, имеющие сходство по морфологическим и антигенным признакам. Они малоустойчивы к высоким температурам, дезинфицирующим средствам. Хлор в концентрации 0,3—0,5 мг/л убивает возбудителя через 2 ч, 0,5% раствор фенола — в течение 2 мин. В пресноводных водоемах, в увлажненной почве лептоспиры остаются жизнеспособными от 3 до 25 сут.
Естественным резервуаром безжелтушного лептоспироза являются мышевидные грызуны и домашние животные (крупный рогатый скот, свиньи, лошади, собаки, кошки), а также дикие птицы. Заражение животных происходит через воду и загрязненный корм.
Механизм передачи тот же, что и при желтушном лептоспирозе. Наиболее часто болеют лица, связанные по профессии с источниками инфекции и факторами ее передачи, а также подростки, купающиеся в инфицированных водоемах. Заболеваемость имеет выраженную летнюю сезонность.
Источник
Автор Профессор Кузнецов Г.Э. На чтение 10 мин. Просмотров 104 Опубликовано 11.09.2019
 На улице май, температура воздуха, и соответственно воды постепенно поднимаются, скоро – пляжный сезон. С одной стороны, очень даже здорово провести солнечный жаркий день в водоеме, а с другой стороны, в месте отдыха может подстерегать одна из болезненных, а иногда и смертельно-опасных проблем – инфекция. Нет, сегодня речь не о клещах и передаваемых при укусе ними заболеваний — клещевой боррелиоз и клещевой энцефалит. Сегодня речь пойдет о другом, но не менее коварном заболевании – лептоспироз.
На улице май, температура воздуха, и соответственно воды постепенно поднимаются, скоро – пляжный сезон. С одной стороны, очень даже здорово провести солнечный жаркий день в водоеме, а с другой стороны, в месте отдыха может подстерегать одна из болезненных, а иногда и смертельно-опасных проблем – инфекция. Нет, сегодня речь не о клещах и передаваемых при укусе ними заболеваний — клещевой боррелиоз и клещевой энцефалит. Сегодня речь пойдет о другом, но не менее коварном заболевании – лептоспироз.
Общая информация о лептоспирозе
Лептоспироз – острое инфекционное заболевание, обусловленное попаданием в организм бактерий рода Leptospira (лептоспира). Лептоспироз характеризуется поражением, преимущественно — печени, почек, мышц, капилляров и нервной системы.
Другие названия болезни — водная лихорадка, болезнь Васильева-Вейля, иктеро-геморрагическая лихорадка.
Основные симптомы лептоспироза – лихорадка, увеличение лимфоузлов, боль в мышцах, сильная головная боль, бессонница, тошнота.
Заболевание лептоспироза распространено практически по всему земному шару, кроме Арктики, что связано с неактивностью лептоспиры при низких температурах окружающей среды, хотя она способна переносить замораживание. Максимальная концентрация данной инфекции находится в заболоченных местах, а также регионах, с повышенной влажностью и теплом (тропики).
Переносчиками бактерий являются преимущественно представители фауны, особенно грызуны (мыши, крысы, сурки), собаки, свиньи, лошади и крупный рогатый скот. Смертность животных при заболевании лептоспирозом достигает 60-90%.
Восприимчивость организма к лептоспирам высокая, а течение болезни тяжелое, поэтому, лечение обычно включает реанимационные мероприятия.
Впервые лептоспироз был выделен Н.П. Васильевым в 1883 г, из желтухи, а всего через 3 года, в 1886 г, это заболевание было описано Адольфом Вейлем. Саму же бактерию лептоспиру, из лептоспироза выделили, а ж в 1914—1915 гг., японские ученые Инада и другие.
Развитие лептоспироза (патогенез)
Воротами, чрез которые происходит попадание инфекции в организм являются – слизистые носо-ротоглотка, поврежденная кожа, пищеварительный тракт и мочевыводящие органы. Местные признаки инфицирования отсутствуют.
Инкубационный период лептоспироза составляет 4-14 суток (но может достигать и 30 дней). В это время инфекция после попадания в организм, с током крови и лимфы продвигаются и оседают в печени, почках, надпочечниках, селезенке и лимфатических узлах, где она начинает активно размножатся, вызывая в местах оседания воспалительные процессы.
Стадии лептоспироза
 Лептоспироз 1 стадии (генерализация инфекции) – сопровождается повторной лептоспиремией на органы мишени, а также оболочки мозга, вовлекая в патологический процесс поверхности клеток. Температура тела при этом повышается до высоких отметок (39 °С и более), появляется озноб, появляются слабость, признаки тошноты, головные боли.
Лептоспироз 1 стадии (генерализация инфекции) – сопровождается повторной лептоспиремией на органы мишени, а также оболочки мозга, вовлекая в патологический процесс поверхности клеток. Температура тела при этом повышается до высоких отметок (39 °С и более), появляется озноб, появляются слабость, признаки тошноты, головные боли.
Лептоспироз 2 стадии (токсинемия) – характеризуется поражением капилляров с повышением их проницаемости и сопровождается геморрагическим синдромом, продолжением поражения органов мишеней (печени, почек, надпочечников, мозговых оболочек), нервной системы. Появляются сильные боли в мышцах и сильные головные боли, присутствует лихорадка.
Лептоспироз 3 стадии (формирование нестерильной стадии иммунитета) – характеризуется появлением в крови антител, при этом клинические проявления болезни начинают угасать.
Лептоспироз 4 стадии (формирование стерильной стадии иммунитета) – характеризуется выраженным гуморальным, тканевым и местным органным иммунным ответом на инфекцию и дальнейшим клиническим выздоровлением.
После выздоровления от лептоспироза у организма вырабатывается специфический иммунитет к тому виду лептоспиры, которая вызвала заболевание. Однако, если произойдет инфицирование другим видом лептоспиры, заболевание может развиться вновь.
Лептоспироз – МКБ
МКБ-10: А27
Лептоспироз – симптомы
 Первые признаки лептоспироза:
Первые признаки лептоспироза:
- Резкое повышением температуры тела до 39-40 °С, озноб;
- Покраснение глаз;
- Головная боль;
- Сильная слабость.
Основные симптомы лептоспироза
- Общее недомогание, болезненность;
- Повышенная и высокая температура тела;
- Покраснение глаз;
- Сильные, а иногда сверхсильные боли в мышцах, особенно икроножных, в области бедер и поясницы;
- Иногда присутствует боль в коже;
- Увеличенные лимфоузлы (лимфаденопатия);
- Увеличение некоторых органов – печени, селезенки;
- Стремительная потеря веса;
- Повышенное беспокойство, бессонница;
- Небольшое покраснение слизистой ротоглотки;
- Тахикардия;
- Пониженное артериальное давление;
- Отечность лица.
Дополнительные симптомы
При лептоспирозе могут также отмечаться и следующие признаки болезни:
- Геморрагический синдром (сыпь на коже);
- Изменение цвета кожи в желтоватый оттенок (желтуха);
- Боль в животе, особенно при пальпации в правом подреберье;
- Боль в области поясницы;
- Олигурия, анурия;
- Анемия;
- Тошнота, рвота.
Осложнения лептоспироза
Среди осложнений можно выделить:
- ДВС-синдром, внутренние кровотечения, кровохарканье;
- Острая почечная недостаточность;
- Острая печеночная недостаточность;
- Поражение сердца – эндокардит, миокардит, перикардит;
- Пневмония;
- Менингит;
- Полиневрит;
- Панкреатит;
- Парезы, параличи;
- Поражение глаз — ирит, иридоциклит, увеит;
- Инфекционно-токсический шок (ИТШ);
- Летальный исход.
Причины лептоспироза
 Возбудитель лептоспироза — лептоспиры (Leptospira) – род подвижных, грамотрицательных и спиралевидных бактерий класса спирохеты (лат. Spirochaetales).
Возбудитель лептоспироза — лептоспиры (Leptospira) – род подвижных, грамотрицательных и спиралевидных бактерий класса спирохеты (лат. Spirochaetales).
Лептоспиры включают в себя 19 серогрупп и 200 сероваров. Наиболее же часто заболевание лептоспироз вызывает именно патологическая бактерия — Leptospira interrogans.
Лептоспиры погибают при воздействии на них ультрафиолетовых лучей и высоких температур. В заболоченной почве этот вид бактерий сохраняется до 10 месяцев, в сухой – до 2х часов, в воде – до 1 месяца, на пищевых продуктах – до 2х дней. Погибают за 20 минут при обработке 1% хлороводородной кислотой или 0,5% раствором фенола. При наличии влаги, спокойно переживают заморозку, зимний период.
Носители лептоспиры – грызуны (мыши, крысы, сурки), землеройки, ежики, пушные зверьки, собаки, свиньи, овцы, козы, лошади, крупный рогатый скот. Причем, у грызунов обычно присутствует лептоспироз в хронической форме, выделяемый во внешнюю среду с мочой, благодаря чему обычно и происходит загрязнение лептоспирами воды, болотистой местности и т.д.
Как передается лептоспироз? Через поврежденную кожу, через попадание внутрь организма инфицированной воды (например, заглатывание воды при плаванье) или пищи (молоко, мясо). Можно также заразиться при контакте с загрязненной почвой.
Читайте также: Спасение на воде: первая помощь утопающему
От человека к человеку инфекция не передается.
В группу риска входят – ветеринары, работники животноводческих ферм, мясоразделочных комбинатов, доярки, пастухи, дератизаторы, полевые работники.
Заболевание лептоспироз имеет определенную сезонность – конец лета – начало осени, когда из-за длительного тепла концентрация бактерии в окружающей среде максимально возрастает.
Классификация лептоспироза
Классификация лептоспироза производится следующим образом:
По типу
- Безжелтушный;
- Желтушный.
По ведущему синдрому:
- Ренальный – с преимущественным поражением почек;
- Гепаторенальный — с преимущественным поражением печени и почек;
- Менингеальный — с преимущественным поражением мозговой оболочки;
- Геморрагический – с сопровождением повышенной кровоточивости.
По тяжести болезни:
- Лёгкая степень – характеризуется лихорадкой и легкой степенью интоксикации, при этом внутренние органы не затронуты;
- Среднетяжёлая степень — характеризуется развернутой картиной со всеми клиническими проявлениями, свойственным лептоспирозу;
- Тяжёлая степень – характеризуется тяжелым течением, с поражением внутренних органов – печени, почек, кровотечениями и т.д.
По наличию осложнений:
- Без осложнений;
- С осложнениями:
— острое повреждение почек (ОПП);
— острая печеночно-почечная недостаточность;
— инфекционно-токсический шок;
— тромбогеморрагический синдром и т.д.
По характеру течения:
- Без рецидивов;
- Рецидивирующий.
Диагностика лептоспироза
 Диагностика лептоспироза включает в себя следующие методы обследования:
Диагностика лептоспироза включает в себя следующие методы обследования:
- Визуальный осмотр, анамнез;
- Общий анализ крови;
- Биохимический анализ крови;
- Общий анализ мочи;
- Биохимический анализ мочи;
- Выявление специфических ДНК или РНК с помощью ПЦР или ОТ-ПЦР;
- Серологическая диагностика с помощью РНГА и HCR в парных сыворотках;
- Коагулограмма;
- Ультразвуковое исследование (УЗИ) почек;
- При необходимости делается люмбальная пункция.
- При лептоспирозе характерно наличие следующих показателей — повышение СОЭ, эритроцитурия, лейкоцитурия, протеинурия, цилиндрурия, лейкоцитоз с преобладанием нейтрофилов.

Дифференциальная диагностика
Лептоспироз прежде всего необходимо отличать (дифференцировать) от гепатитов:
- Преджелтушный период при гепатите есть, а лептоспирозе отсутствует;
- Температура тела повышена при гепатите до желтухи, а при лептоспирозе в весь период болезни;
- При гепатите отсутствует боль в мышцах;
- При гепатите увеличен только билирубин прямой, при лептоспирозе – оба;
- СОЭ при гепатите А – до 3-4 мм/ч, лептоспирозе — до 50-60 мм/ч.
Лечение лептоспироза
 Лечение лептоспироза включает в себя:
Лечение лептоспироза включает в себя:
1. Госпитализацию;
2. Медикаментозное лечение:
2.1. Применение вакцины;
2.2. Антибактериальная терапия;
2.3. Инфузионно-дезинтоксикационная терапия;
2.4. Симптоматическая терапия;
2.5. Другие виды терапии.
3. Диету.
1. Госпитализация
Лептоспироз является смертельно-опасным заболеванием, поэтому при подозрении пациента доставляют в медицинское учреждение.
В лихорадочный период назначается постельный режим, что необходимо для аккумулирования защитных сил организма для борьбы с болезнью, а также минимизировать возможность подхватить вторичную инфекцию.
2. Медикаментозное лечение
Медикаментозное лечение лептоспироза проводится сугубо в условиях стационара и зависит от сопутствующих симптомов.
2.1. Применение вакцины
Для лечения лептоспироза применяют противолептоспирозный гамма-глобулин, особенно это важно делать в острый и период болезни или при ее тяжелой форме и наличии осложнений – с сопровождением желтухи, поражениях мозговой оболочки, внутренних кровотечениях и т.д.
Противолептоспирозный гамма-глобулин содержит в себе антитела, которые эффективны против следующих серотипов лептоспиры — pomona, canicola, icterohaemorrhagiae, grippotyphosa и tarassovi. Также врачи отмечают, что лучше применять не лошадиный, а донорский гамма-глобулин.
Для стабилизации, одновременно применяют «Гликолол» (2-4%).
Противопоказаниями к применению является наличие бронхиальной астмы, спазмофилии и повышенной чувствительности к веществу.
2.2. Антибактериальная терапия
Для купирования лептоспирозной инфекции применяется антибактериальная терапия.
Против лептоспиры хорошо зарекомендовали себя следующие антибиотики – пенициллины («Бензилпенициллин», «Ампициллин», «Амоксициллин»), а при тяжелом течении болезни — тетрациклины («Доксициклин»), цефалоспорины («Цефтриаксон», «Цефотаксим», «Цефепим»), фторхинолоны («Ципрофлоксацин»).
2.3. Инфузионно-дезинтоксикационная терапия
Основная причина поражения печени, почек, интоксикации организма и других симптомов состоит в токсинах – продуктах жизнедеятельности бактерий, которые они вырабатывают во время своего пребывания в организме.
Чтобы вывести токсины из организма применяется дезинтоксикационная терапия, которая включает в себя:
- Применение сорбентов: «Активированный уголь», «Атоксил», «Pеосорбилакт», «Энтеросгель»;
- Обильное питье, желательно с добавлением витамина С.
Целью инфузионной терапии является нормализация водного, электролитного, кислотно-щелочного балансов, нормализация состава крови, обмена веществ, тканевого дыхания.
Выбор препаратов основывается на сопутствующих симптомах, патогенезе и механизмах действия.
Для проведения инфузионной терапии применяются:
- Базисные инфузионные средства, которые обеспечивают физиологическую потребность организма в воде и электролитах — раствор глюкозы (декстроза — 5-10%), изотонический раствор NaCl;
- Замещающие инфузионные средства – «Лактосол», раствор Рингера;
- Корригирующие инфузионные средства – «Ацесоль», «Трисоль», «Хлосоль»;
- Другие средства: «Альбумин», «Реополиклюкин», свежезамороженная плазма, эритроцитарная масса.
2.4. Симптоматическая терапия
Для купирования воспалительного процесса, болевого синдрома и стабилизации температуры тела применяются нестероидные противовоспалительные средства (НПВС) – «Диклофенак», «Парацетамол», «Кетопрофен», «Нимесил».
Для купирования сильного воспалительного процесса, уменьшения проницаемости стенок кровеносных сосудов и развитии ИТШ применяются гормоны (глюкокортикоиды) – «Гидрокортизон», «Дексаметазон», «Преднизолон».
Против тошноты и приступов рвоты применяются – «Мотилиум», «Церукал».
2.5. Другие виды терапии
Для предотвращения кислородного голодания применяется гипербарическая оксигенация (ГБО).
При наличии острого поражении почек (ОПП) на фоне отсутствия инфекционно-токсического шока и геморрагического синдрома применяется гемодиализ.
При тяжелом течении острой печеночно-почечной недостаточности применяется плазмаферез.
При угрозе развития инфекционно-токсического шока (ИТШ) применяется экстракорпоральная элиминация цитокинов, включающая в себя пролонгированную гемофильтрацию, гемокарбоперфузию и плазмаферез.
Для купирования окислительного процесса, характерного для ИТШ применяются антиоксиданты и антигипоксанты – «Аскорбиновая кислота», «Реамберин», «Ацетилцистеин, «a-токоферола ацетат», «Неотон».
3. Диета при лептоспирозе
Во время лечения лептоспироза назначают специальное диетические питание, разработанное М.И.Певзнером.
В случае поражения почек, применяется диета №7, при поражении печени — диета №5, если же присутствует одновременное печеночно-почечное поражение назначают диету №5 с ограничением соли.
Профилактика лептоспироза
 Профилактика лептоспироза включает в себя следующие превентивные мероприятия:
Профилактика лептоспироза включает в себя следующие превентивные мероприятия:
- Соблюдайте правила личной гигиены;
- Не купайтесь в местах, которые для этого не предназначены (стихийные пляжи, болотистая местность, обильное количество камышей, много мусора, а также в водоемах, где обозначено наличие лептоспироза);
- Старайтесь, чтобы вода водоема при купании не попадала в носо-ротоглотку;
- Работа с животным в защитных костюмах;
- Вакцинация животных противолептоспирозной сывороткой;
- Контроль над заболеваемостью с/х животных;
- Контроль над количеством грызунов;
- Контроль эпидемиологического состояния водных ресурсов;
- Обработка порезов и других травм кожи специальными лекарственными препаратами.
К какому врачу обратится при лептоспирозе?
- Инфекционист;
- Иммунолог.

