Жданов о синдроме сухого глаза

Часто после длительного пребывания в отапливаемом или кондиционируемом помещении,
а также в результате продолжительного ношения контактных линз или работы за компьютером человек ощущает дискомфорт, сухость и ощущение «песка в глазах».
Синдром «сухого глаза» – широко распространенная патология в современном мире. Это состояние, характеризующееся недостаточной выработкой слезной жидкости.
Чем полезны слезы?
На поверхности глаза постоянно имеется тонкая слезная пленка, которая облегчает движения век по поверхности глазного яблока, защищает его от высыхания, содержит в себе различные вещества, питающие роговицу и защищающие глаз от инфекционных агентов. Кроме того, слезы смывают аллергены, мельчайшие частички пыли, ускоряют заживление повреждений глаз.
Слеза вырабатывается основной и добавочными слезными железами. При плаче слезоотделение обеспечивается работой основной слезной железы. В состоянии покоя функционируют добавочные слезные железы. По поверхности глаза слезы распределяются при мигательных движениях век. Через какое-то мгновение в слезной пленке образуются разрывы, поверхность глаза подсыхает, и это стимулирует моргание, в результате которого слезная пленка снова равномерно распределяется по глазной поверхности, обеспечивая адекватное увлажнение. Синдром «сухого глаза» объясняется либо недостаточной слезопродукцией, либо слезная пленка слишком быстро испаряется с поверхности глаза.
Синдром «сухого глаза» (CCГ) – это многофакторное заболевание слезного аппарата и поверхности глаза, характеризующееся ощущением дискомфорта, нарушением зрения и стабильности слезной пленки с потенциальным повреждением поверхности глаза, повышенной осмолярностью и воспалительными изменениями.
Синдром сухого глаза является довольно частым состоянием в офтальмологии, он встречается у 9-18% населения.
Синдромом «сухих глаз» называют патологию слезной пленки и поверхности глазного яблока, развивающуюся под влиянием целого ряда факторов. Данное состояние сопровождается не только дискомфортом, но и нестабильностью слезной пленки и разнообразными нарушениями зрительной функции.
При отсутствии должного лечения синдром «сухого глаза» может привести к повреждениям роговицы.
Механизм возникновения синдрома «сухого глаза»
Эффект «сухого глаза» развивается главным образом из-за нарушений целостности слезной пленки, покрывающей поверхность глазных яблок. Ее толщина составляет в среднем около 10 мкм. Согласно научным данным, у здорового человека ежеминутно обновляется примерно 15 % слезной пленки и еще 8 % испаряется из-за движений воздуха и нагревания роговицы глаза.
Нарушения процесса обновления могут быть обусловлены различными причинами.
Сбои в секреции муцинов и липидов, входящих в состав прероговичной пленки глаза, приводят к быстрому испарению ее водянистого слоя и развитию синдрома «сухих глаз». Нестабильная пленка не может в полной мере выполнять свои функции.
В результате на эпителии роговицы глаза начинают формироваться «сухие» пятна. Они могут быстро разрастаться и сливаться друг с другом.
В ряде случаев формирование слезной пленки полностью прекращается, что еще больше усиливает ощущение сухости глаз.
Как это касается меня?
Синдром сухости роговицы глаза и конъюнктивы относится к числу наиболее распространенных офтальмологических заболеваний. Особенно часто подобный синдром регистрируется у жителей городов с неблагоприятной экологической обстановкой, а также у тех, кто вынужден носить контактные линзы или проводить много времени за компьютером.
Одним словом, синдром «сухих глаз» встречается все чаще и чаще. Поэтому офтальмологи с каждым годом уделяют этому заболеванию все больше внимания. В настоящее время «сухость глаз» – один из самых частых поводов визита к врачу.
На сегодняшний день этот синдром при первичном обращении к офтальмологу регистрируется у 12 % пациентов младше 40 лет и более чем у 67 % старше 50.
Симптомы, свидетельствующие о наличии синдрома «сухих глаз»
Синдром «сухого глаза» может быть разной степени выраженности.
При легкой степени пациенты жалуются на периодически возникающее ощущение инородного тела в глазу, песка, сухости глаз, появляющихся при воздействии неблагоприятных факторов — ветер, кондиционированный воздух, длительная зрительная нагрузка, ношение контактных линз и т.д.
Средняя степень характеризуется усилением и учащением симптомов. Возникает чувство жжения, зуд, светобоязнь, глаза краснеют, часто беспокоит слезотечение, которое возникает компенсаторно, чтобы устранить сухость глаз.
При тяжелой степени появляются изменения роговицы и конъюнктивы. Наблюдаются частые воспалительные явления: блефариты, конъюнктивиты, так как на фоне недостаточной увлажненности глаза снижается местный иммунитет и легко присоединяется инфекция. На роговице могут образовываться микроэрозии, развиваться нитчатый кератит, язва роговицы.
На что следует обратить внимание::
- ощущение «песка» или инородного тела, раздражение, резь и жжение глаз в сочетании со слезотечением, сменяющимся чрезмерной сухостью;
- плохая переносимость недостаточно влажного воздуха, ветра и дыма;
- «сухость» глаз, ощущение рези, жжение и покраснение при ношении контактных линз.
При появлении симптомов «сухого глаза» нужно обратиться к врачу-офтальмологу, т.к. при отсутствии определенного лечения симптомы усилятся.
Причины развития сухости глаз
Причины синдрома «сухих глаз» довольно разнообразны. Чаще всего его развитие провоцируют следующие факторы.
✔ Прием лекарственных препаратов. Сухость глаз может возникнуть при приеме некоторых лекарственных средств:
- антигистаминных и деконгестантов;
- диуретиков;
- контрацептивов (противозачаточных таблеток);
- снотворного и некоторых групп антидепрессантов;
- отдельных препаратов, используемых для лечения артериальной гипертензии;
- обезболивающих средств, основой которых является морфий;
- капель, применяемых для лечения прочих болезней глаз (например, глазных капель, содержащих кортикостероиды, некоторых препаратов для лечения глаукомы);
- капель от насморка;
- лекарств от язвенной болезни.
✔ Недостаточная секреция слезы. Еще одна распространенная причина синдрома «сухих глаз» – это возрастные изменения глазного яблока, развивающиеся у людей старше 40 лет.
Но у отдельных лиц молодого возраста тоже может наблюдаться недостаточное количество слезной жидкости.
✔Поражение слёзных желез. Также сухость глаз развивается при отсутствии или различных поражениях слезных желёз, при аллергическом конъюнктивите и в следующих случаях:
- При некоторых системных заболеваниях (васкулитах, ревматоидном артрите и т. д.);
- При синдроме и болезни Съегрена (Шегрена) поражаются железы организма, в данном случае, слезные. Продукция слезной жидкости резко снижена, химический состав ее изменен: слеза густая, вязкая, снижено содержание бактерицидных веществ, пациенты страдают от хронических воспалений (блефаритов, конъюнктивитов, кератитов). Синдром Съегрена наблюдается при многих системных заболеваниях (ревматоидный артрит, системная красная волчанка и т.д.). Реже встречается как абсолютно самостоятельное заболевание;
- При воспалении передних отделов глаза вследствие кератита и ряда инфекционных процессов;
- При изменении гормонального фона в периоды беременности и лактации (при кормлении грудью), при менопаузе или во время приема гормональных средств контрацепции;
- После лазерной коррекции зрения. В данном случае системного лечения «сухости в глазах» не требуется, поскольку нарушение носит временный характер.
✔ Высокая испаряемость слезы. Появление симптомов синдрома «сухих глаз» может быть связано с чрезмерно быстрой испаряемостью слез. Его могут провоцировать как дисфункция липидного слоя слезной пленки глаза, так и неблагоприятные внешние факторы.
Например, при работе за компьютером и прочими электронными устройствами мы моргаем на 80 % реже.
Поэтому синдром «сухого глаза» порой называют «офисным» или «мониторным». Из-за того, что снижена частота мигательных движений, когда мы смотрим на экран компьютера или читаем, слезная пленка вовремя не обновляется и роговица недостаточно увлажняется.Это приводит к нарушению процессов естественного увлажнения, разрывам слезной пленки, следствием которой и является сухость глаз.
Согласно данным статистики, такому состоянию подвержены около 50 % городского населения.
✔ Нарушения функций век. Появление симптомов синдрома сухих глаз может быть спровоцировано различными поражениями век. Неполное смыкание глазной щели, вызванное неврологическими расстройствами или деформацией век, также приводит к высыханию глаза.
Нарушения могут развиться после инсультов или невритов лицевого нерва.
В норме глаз здорового человека моргает регулярно – каждые 12 секунд.
Помимо неврологических нарушений, сбои двигательной функции возникают из-за выворота век и их воспаления (блефарита). Все это негативно сказывается на состоянии слезной пленки глаза и приводит к ее пересыханию.
✔Часто синдром «сухого глаза» развивается у пользователей контактных линз. Если линза подсыхает, она поглощает влагу из слезной жидкости.
✔Недостаток витамина А также приводит к специфическим изменениям роговицы глаза, в начальных стадиях проявляющимся в виде «сухого глаза». При длительном дефиците витамина А в конечном итоге может развиться язва роговицы.
Как поставить диагноз?
Для постановки диагноза синдрома «сухого глаза», офтальмолог должен, прежде всего, провести биомикроскопию глаза (осмотр на щелевой лампе) для выявления характерных изменений конъюнктивы, роговицы.
Необходимо оценить слезопродукцию и стабильность слезной пленки.
Для определения суммарной слезопродукции выполняют пробу Ширмера: оценка скорости смачивания слезой диагностической полоски из фильтровальной бумаги, помещенной за веки.
Следует помнить, что у пациентов с легкой формой синдрома «сухого глаза» выработка слезы может быть даже увеличена, т.к. мозг постоянно получает сигнал о недостаточном увлажнении глаза и слезопродукция усиливается.
Для оценки слезной пленки применяется диагностическая проба Норна – закапывают специальный краситель и при помощи микроскопа (щелевой лампы) засекают время до появления первых разрывов в слезной пленке, таким образом, оценивают ее стабильность, т.е. способность слезы обеспечить постоянное адекватное увлажнение роговицы глаза.
Используется также исследование слезы с помощью тиаскопа – оценивается структура слезной пленки, толщина слоев.
Различные специальные красители применяются для оценки клеточных изменений на поверхности роговицы.
Исследуется осмолярность слезной жидкости. Повышение осмолярности слезы происходит из-за дефицита влаги и способствует “вытягиванию” жидкости из поверхности эпителия роговицы и конъюнктивы.
Необходимо тщательно собрать анамнез, чтобы выявить возможную связь развития синдрома «сухого глаза» с теми или иными факторами.
Что можно сделать для профилактики и лечения сухости глаз
Однозначного ответа на вопрос, как лечить синдром «сухих глаз», не существует. Тактику лечения разрабатывает специалист, принимая во внимание состояние пациента и причины, вызвавшие эту патологию.
Хорошей мерой борьбы с синдромом в периоды ремиссии является комплекс профилактических мероприятий:
- правильно организованная работа за компьютером. 6-7 минут отдыха после 40-45 минут работы за компьютером помогут снять лишнее напряжение глаз. Такой график рекомендуется всем, кто по роду деятельности вынужден проводить много времени перед монитором;
- гимнастика для глаз. Справиться с повышенной нагрузкой на глаза поможет простая гимнастика, выполняемая 3 раза в день;
- использование специальных капель от сухих глаз. Справиться с дискомфортом, а также предотвратить появление синдрома в будущем помогут слезозаменители, такие, например, как препарат ВИЗИН. В отличие от иных слезозаменителей, эти капли имеют полностью натуральный состав.
В аптеках представлен широкий выбор увлажняющих капель различной ценовой категории. Их следует закапывать в глаза регулярно.
При наличии сопутствующей инфекции применяются антибиотики в каплях и мазях.
В тяжелых случаях применяется хирургическое лечение, например, тампонирование слезных протоков. Временные или постоянные тампоны (окклюдоры) из различных материалов помещают в слезных протоках. Слезная жидкость не попадает в слезные протоки, и глаз остается увлажненным.
Если причина вызвана неполным смыканием глазной щели, то применяют пластику век.
Пользователи контактных линз должны обязательно соблюдать режим ношения линз, правила по уходу за ними, и также использовать специальные увлажняющие капли, для облегчения ношения контактных линз.
Упражнение «Пират» для глаз: снять усталость, сухость, покраснение глаз
Лечение синдрома «сухого глаза» — это не только повышение качества жизни, но и сохранение здоровья ваших глаз.
Очень часто пациенты недооценивают тяжесть состояния «сухого глаза» и поздно обращаются к врачу-офтальмологу.
По материалам www.vseozrenii.ru, www.visine.ru
Смотрите также:
Улучшаем зрение / Гимнастика для глаз
Точечный массаж для улучшения зрения
Три простых упражнения для «разрядки» глаз
Источник
Наши эксперты:
— врач-офтальмолог, заведующий кафедрой офтальмологии СПбГПМУ, член международного общества дакриологии и «сухого глаза», доктор медицинских наук, профессор Владимир Бржеский
—врач-офтальмолог, филиал Военно-медицинской академии имени С. М. Кирова, кандидат медицинских наук Сергей Голубев
В 1995 году официально считалось, что синдромом сухого глаза страдают всего 2% населения мира. Сегодня говорят о том, что это касается уже 60% взрослых! Кстати, как показали масштабные популяционные исследования, болезни наиболее подвержены женщины 50 лет и старше, курящие. Впрочем, болеют и мужчины, и даже дети (заболевание встречается у 15-20 % молодежи).
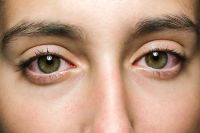
Плачь — не плачь
Думаете, царевна Несмеяна не могла страдать синдромом сухого глаза? Не факт. Ведь суть патологии не в том, что глаза выделяют мало слез. Зачастую их как раз вполне достаточно. Просто слезная жидкость и слезная пленка — вещи разные. Пленка — продукт весьма дорогой и сложный, ее производит огромное количество желез. Она состоит из трех слоев, и за сутки в организме ее вырабатывается всего 1-2 мл. А слезной жидкости — аж до 2 л в день.
Слезная пленка защищает роговицу от внешних воздействий. Если в ее составе не хватает белка, жиров и прочего, она быстро испаряется. А поскольку на поверхности роговицы находится множество нервных окончаний, то, как только она «оголяется», сразу возникают дискомфорт, жалобы на «песок» в глазах, светобоязнь. Однако даже при самых запущенных стадиях синдрома сухого глаза слезная пленка окончательно не исчезает: если бы это произошло, люди бы ослепли.
Кстати, в начале заболевания глаза не сохнут, а наоборот, мокнут, слезы оттуда так и катятся. А сами глаза быстро устают, их все время хочется закрыть. Сначала симптомы возникают только в ответ на неблагоприятные условия, затем — сохраняются все дольше и, наконец, не исчезают вовсе, а лишь нарастают. На средней стадии синдрома глаза уже становятся суше, и закапывание в них капель вызывает боль, а сам человек перестает плакать, даже когда режет лук или ему в глаза попадает дым. Но все же дело тут не в количестве слез. Главное — синдром меняет качественный состав слезной жидкости, которая становится бедной полезными веществами и формирует менее стабильную слезную пленку.

Найти причину!
Синдром сухого глаза (ССГ) и компьютерный синдром — отнюдь не синонимы, хотя связь между ними имеется. Однако ССГ — понятие более широкое, и компьютер — лишь одна из причин того, что слезная пленка быстрее, чем нужно, испаряется с поверхности роговицы. Специалисты выделяют истинный (первичный) сухой глаз (например, при синдроме Шегрена — аутоиммунном заболевании ревматоидного характера, при котором нарушается функция слезных и слюнных желез) и вторичные нарушения слезообразования. Вот эти самые нарушения, при которых чаще всего люди жалуются на боль и резь в глазах, могут возникать по целому ряду причин, большинство из которых связаны с цивилизацией.
ССГ при болезни Шегрена лечат с помощью иммуносупрессоров, подавляющих работу иммунной системы. Требуется от трех до шести месяцев приема, чтобы получить хороший эффект. Лечение ССГ должен назначать только врач-офтальмолог, самостоятельные эксперименты с лекарствами опасны. А для борьбы с симптомами есть слезозаменители.
Если синдром сухого глаза вызван вторичными нарушениями, в первую очередь нужно устранить основную причину. А затем — симптоматически применять глазные капли, которые являются заменителями слезы. Слезозаменители могут составлять основной компонент капель, также они входят в состав многих препаратов, имеющих более широкие показания, например, в глазные капли для лечения вирусных заболеваний глаз. При этом важно помнить, что лекарственные препараты не следует использовать бесконтрольно и бессистемно.
Чего он моргает?
Если же никаких фоновых заболеваний нет, и глаза сохнут лишь из-за внешних воздействий, то вылечиться можно, просто изменив образ жизни. Если все дело в сухом воздухе в доме, надо завести увлажнитель. От ультрафиолета спасут защитные очки. А самое главное — надо сократить время нахождения за компьютером и телефоном и привыкнуть… чаще моргать. В день это положено делать 14 тысяч раз, но когда мы находимся перед монитором, мы «забываем» моргать. От этого слезная пленка быстро высыхает, и глаз оказывается уязвимым перед стафилококками и другими микробами. Кстати, не стоит забывать, что клавиатура компьютера и мобильный телефон — самые грязные предметы. На их поверхности живут целые колонии микробов! Поэтому хорошо увлажненная роговица еще и защищает от инфекционных заболеваний (через нее микробы не могут проникнуть внутрь).
Самому юному больному, у которого развился настоящий компьютерный синдром, был всего 1 год и 2 месяца. И хотя у детей стабильность слезной пленки гораздо выше, чем у взрослых, если они долго сидят с гаджетами и редко моргают, проблемы могут быть серьезными. К счастью, решить проблему сухого глаза у детей очень просто — достаточно просто забрать у них телефон или планшет. Максимально дошкольнику можно держать в руках гаджет 15 минут. Со взрослыми сложнее. Им понадобится Искусственная слеза — капли глазные.

Внимание на состав!
Прежде чем назначить пациенту капли, заменяющие слезу, врач-офтальмолог должен убедиться, что имеет дело именно с сухим глазом. Ведь это заболевание легко можно спутать с конъюнктивитом или последствиями вирусного кератита. Порой люди месяцами применяют капли с антибиотиками, а легче им не становится, тогда как все, что нужно, это использовать слезозаменители. Иногда — курсом. Иногда — пожизненно.
Выбор препарата (а их сегодня огромное количество, больше 45!) — серьезное дело, ведь у каждого из слезозаменителей своя «ниша» применения. Вместе с тем, капли с низкой вязкостью просто не удержатся на роговице, а излишне вязкие будут затуманивать зрение.
В составе качественных продуктов могут использоваться такие компоненты, как:
— гипромеллоза (смягчает, смазывает роговицу, защищает от раздражения);
— борная кислота (хороший антисептик и мягкий консервант);
— гиалуроновая кислота (отлично увлажняет, удерживает воду. Но тут важен размер молекулы, прямо пропорциональный длине полимерной цепи гиалуроновой кислоты. Чем она выше, тем лучше!)
А вот закапывать в глаза экстракты ромашки, мед, облепиховое масло и прочие снадобья, которые рекомендует народная медицина, не следует. Пользы они не принесут. Совет больше пить и чаще плакать тоже не работает. Изменение диеты у большинства больных также не дает ощутимого эффекта.
Японским врачам удалось обнаружить, что среди кофеманов процент заболеваемости синдромом сухого глаза намного меньше. Предполагается, что именно кофеин стимулирует функции слезных и слюнных желез. Так что пейте кофе на здоровье!
ССГ могут провоцировать:
— работа за компьютером или частое использование гаджетов. Находясь перед монитором, мы реже моргаем. А пока глаз открыт, происходит испарение слезной пленки. Точно так же действует длительное пребывание за рулем и любая другая напряженная зрительная работа;
— вредное воздействие окружающей среды (дым, пыль, холод, ветер, солнце, соленая вода в морях и хлорированная — в бассейнах).
— прием лекарств, в частности антидепрессантов и гормональных контрацептивов, которые нарушают слезопродукцию, а также длительное использование глазных капель, которыми лечат глаукому.
— ношение контактных линз (особенно вредна их несвоевременная замена или использование некачественных линз).
— глазные инфекции и аллергические заболевания. Так, после аденовирусных конъюнктивитов ССГ развивается в 80% случаев, после хламидийных — в 52%, а после герпетических — в 78% случаев.
— хирургические операции на роговице (например, лазерная коррекция зрения, кератопластика), косметическая пластика век и др.
— сопутствующие заболевания (эндокринная офтальмопатия, сахарный диабет и др.).
— менопауза. Все дело в снижении количества половых стероидных гормонов, нехватка которых уменьшает объем жирового компонента слезы.
Как снизить риск синдрома сухого глаза
- Сократить время работы за компьютером и уменьшить использование гаджетов.
- Избегать длительного пребывания за рулём и любой другой напряжённой зрительной работы.
- Минимизировать вредное воздействие среды (дыма, пыли, ветра, солнца, солёной и хлорированной воды). В этом помогут защитные очки и очистители воздуха.
- Не принимать лекарства самостоятельно (особенно сильно нарушают слёзопродукцию антидепрессанты и гормональные контрацептивы, а также глазные капли от глаукомы).
- Своевременно заменять контактные линзы и не использовать некачественные линзы для глаз; вовремя и правильно лечить глазные инфекции.
- Избегать по возможности операций на роговице (пластика век, кератопластика).
- Контролировать сопутствующие заболевания (сахарный диабет).
Источник
