Заболевания носоглотки код мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Симптомы
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
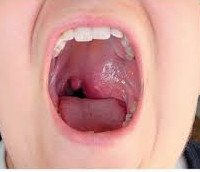
Опухоли носоглотки.
Рак носоглотки
Описание
Основной гистологический вариант опухолей этой зоны — плоскоклеточный рак. Встречаются недифференцированный рак (30%), лимфосаркома и лимфоэпителиома.
Злокачественные опухоли глотки в структуре онкологических заболеваний составляют около 3%. Около 50% этих опухолей локализуется в носоглотке. Около 85% злокачественных опухолей носоглотки эпителиального происхождения, 7% составляют лимфомы. Рак носоглотки чаще возникает у молодых людей. Мужчины болеют в 3-4 раза чаще женщин.
Причины
Факторы, которые приводят к возникновению рака носоглотки, изучены недостаточно. У больных раком носоглотки часто выявляют высокий титр антител к герпесовидному вирусу Эпштейн — Барр, в частности, Hb-A.
Симптомы
Симптомы зависят от вариантов инвазии соседних органов. Рак носоглотки может распространяться по стенке глотки вниз с захватом мягкого неба, при этом затрудняется акт глотания, возникает охриплость голоса, кашель. У 30% больных опухоль прорастает в носовую полость, вызывая выделения из носа, гнусавую речь, затруднение дыхания через нос. При возникновении опухоли в боковых отделах нарушается проходимость слуховой (евстахиевой) трубы, понижается слух. При распространении опухоли в полости черепа возникают головные боли, диплопия, потеря зрения и другие симптомы.
Лечение
Вследствие сложных анатомо-топографических взаимоотношений носоглотки хирургическое лечение практически не проводится. Основным методом лечения является телегамматерапия на область носоглотки и зоны регионарного метастазирования. На первичный очаг суммарная доза составляет до 70Гр, на лимфатические узлы шеи — 40-45Гр.
Хорошие результаты получают при применении химио- и лучевой терапии. Используют схемы полихимиотерапии, основой которых является сочетание 5-фторурацила, циклофосфана, препаратов платины, адриамицина.
Прогноз
Прогноз. При злокачественных опухолях носоглотки прогноз неблагоприятный. Пятилетняя выживаемость составляет 40% у больных, которые не имели метастазов в лимфатические узлы. У больных с поражением регионарных лимфоузлов 5-летняя выживаемость наблюдается у 20% больных.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Диагностика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Рак носоглотки.
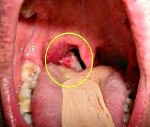
Рак носоглотки
Описание
Злокачественная опухоль носоглотки. Это может проявляться заложенностью носа, иррациональными носовыми кровотечениями, болью в носоглотке и ухе, закупоркой ушей, шумом в ушах и шумом в ушах, потерей слуха, головными болями, неврологическими расстройствами, нарушением функционирования жевания и глотания. В процессе диагностики рака носоглотки рассматриваются жалобы, клинические симптомы, риноскопия, фарингоскопия, эндоскопия носоглотки, компьютерная томография, магнитно-резонансная томография, ПЭТ-КТ, рентгенография черепа, биопсия и другие исследования. Лечение — лучевая терапия, химиотерапия, стереотаксическая хирургия, традиционные хирургические вмешательства.
Дополнительные факты
Общие сведения.
Рак носоглотки — это злокачественное новообразование, происходящее из эпителиальных клеток верхней части глотки. Характеризуется ярко выраженным неравномерным распределением среди людей разных рас. В среднем, по данным различных авторов, злокачественные новообразования носоглотки составляют от 0,25 до 3% от общего числа онкологических поражений. Кроме того, в южном Китае рак носоглотки является наиболее часто диагностируемой формой рака у мужчин и третьей по частоте среди женщин. Уровень заболеваемости людей, живущих в Африке и Юго-Западной Азии, а также иммигрантов из этих стран, которые эмигрировали в Соединенные Штаты, составляет около 18%. Обычно симптомы рака носоглотки появляются в возрасте старше 50 лет. Лечение проводят специалисты в области онкологии и отоларингологии.

Рак носоглотки
Симптомы
Бессимптомное течение возможно на ранних стадиях. По мере развития процесса появляется клиническая картина, которая включает три группы симптомов: носовые, ушные и неврологические. Носовые симптомы, характерные для рака носоглотки, это заложенность носа, заложенность носа, носовое кровотечение, неприятный запах изо рта из носа или рта, наличие плотных опухолевых образований и боль в носоглотке, которые не связаны с инфекционным заболеванием. Ушные симптомы включают боль, потерю слуха, отит, звон в ушах или звон. Неврологическими симптомами рака носоглотки являются постоянные головные боли, нарушения речи, нарушения жевания и глотания, парез и паралич лицевого нерва.
Появление неврологических нарушений при раке носоглотки связано с введением неоплазии в основание черепа. Прорастание ретросфеноидного пространства сопровождается повреждением II-VI черепных нервов. Возможен парез жевательных мышц, невралгия тройничного нерва, птоз и ограниченное движение глазного яблока. Когда рак носоглотки распространяется на область позади околоушной слюнной железы, появляются признаки повреждения черепных нервов IX-XII: нарушение вкуса, дисфагия, сухость во рту или чрезмерное слюноотделение, дыхательная недостаточность, синдром Хорнера (экзофтальм, миоз, птоз и ангидроз лица). ). И мышечная слабость языка.
Время начала и серьезность этих симптомов носоглоточной карциномы могут варьироваться в зависимости от местоположения, скорости и направления роста новообразования. Синдром Троттера, включая одностороннюю боль в ухе, языке и нижней челюсти, одностороннюю потерю слуха и ограниченную подвижность мягкого неба из-за сдавления нижнечелюстного нерва, диагностируется с достаточным увеличением размера носоглоточной карциномы. При лимфогенном метастазировании носоглоточных карцином обнаруживается одно- или двустороннее увеличение задних шейных и глубоких шейных лимфатических узлов, а затем в процесс вовлекаются надключичные лимфатические узлы.
На момент постановки диагноза лимфогенные метастазы выявлялись у 80% пациентов с раком носоглотки. В половине случаев поражение лимфатических узлов является двусторонним. У 30-35% больных наблюдается отдаленный метастаз. При размере первичной опухоли более 6 см вероятность выявления отдаленных метастазов увеличивается до 70%. Как правило, при раке носоглотки поражаются кости, легкие и печень. На более поздних стадиях возникают истощение, признаки раковой интоксикации и дисфункция различных органов.
Заложенность носа. Заложенность уха. Изменение аппетита. Изменение веса. Истощение. Ломота в мышцах. Нарушение терморегуляции. Отсутствие аппетита. Потеря веса. Слабость. Сухость во рту. Увеличение СОЭ.
Диагностика
Диагноз рака носоглотки ставится на основании жалоб, истории болезни, данных осмотра, пальпации, неврологического осмотра и дополнительных диагностических процедур. При пальпации шеи выявляются увеличенные лимфатические узлы (в случае лимфогенного метастазирования). При проведении риноскопии и фарингоскопии обнаруживается опухолеподобное образование. При преимущественно эндофитном росте рака носоглотки зрительные изменения в области первичного поражения могут быть незначительными даже при прорастании соседних анатомических структур, наличии регионарных и отдаленных метастазов, поэтому необходимо углубленное исследование Необходимо оценить распространенность опухоли.
Скрининг на подозрение на рак носоглотки включает биопсию, рентген черепа, КТ и МРТ головы и шеи. С помощью этих методов можно определить тип опухоли, ее распространенность и степень поражения структур твердых и мягких тканей головы и шеи. При неврологическом осмотре определяется степень повреждения черепных нервов и выявляются общие неврологические нарушения, которые указывают на наличие отдаленных метастазов в головном мозге.
Кроме того, для выявления вторичных очагов рака носоглотки назначают рентгенографию грудной клетки, УЗИ, КТ или МРТ печени и сцинтиграфию скелета. Дифференциальная диагностика рака носоглотки проводится при ринофарингите, гиперплазии глотки и увеличенных лимфатических узлах вследствие других патологических состояний (некоторые воспалительные поражения ЛОР-органов, инфекции кожи головы, острый лейкоз, лимфома и т. Д. ).
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Рубрика МКБ-10: D10.6
МКБ-10 / C00-D48 КЛАСС II Новообразования / D10-D36 Доброкачественные новообразования / D10 Доброкачественное новообразование рта и глотки
Определение и общие сведения[править]
Юношеская ангиофиброма (ангиофиброма основания черепа) — доброкачественная опухоль полости носа, околоносовых пазух и носоглотки, относящаяся к группе фиброматозов.
Эпидемиология
Доброкачественные опухоли полости носа, околоносовых пазух и носоглотки составляют 9,5% в структуре заболеваний ЛОР-органов у детей. Среди них ангиофибромы основания черепа, диагностируются у 59,5% больных (1 больной на 12 000 стационарных ЛОР-больных). В течение последних 15 лет, наряду с увеличением частоты развития ангиофибромы с 6,2 до 9,5%, отмечено омоложение опухоли, стремительное возрастание частоты её развития у детей младшей возрастной группы (от 4 до 10 лет). Отмечается высокий процент её рецидивирования — до 50%.
Классификация
В зависимости от места возникновения ангиофибромы выделяют базилярную (или базосфеноидальную), сфеноэтмоидальную, птеригомаксиллярную и тубарную формы.
В детском возрасте преобладают сфеноэтмоидальная и базилярная формы ангиоматозного роста. В последнее время чаще диагностируют птеригомаксиллярную форму заболевания, при которой течение и прогноз заболевания особенно неблагоприятны, а удаление опухоли чрезвычайно трудно в связи с опасностью возникновения массивного интраоперационного кровотечения.
По классификации В.С. Погосова и соавт., при определении степени распространённости опухоли выделяют следующие стадии ангиоматозного роста.
• I стадия — локализация опухоли в носовой части глотки и/или полости носа при отсутствии костной деструкции.
• II стадия — распространение опухоли из носовой части глотки и полости носа в крылонёбную ямку, верхнечелюстную пазуху, пазуху решётчатой кости, клиновидные пазухи с признаками костной деструкции.
• IIIA стадия — распространение опухоли в клиновидные пазухи и головной мозг (латеральнее пещеристого синуса).
• IIIБ стадия — те же изменения, что и при IIIA стадии, с распространением опухоли в глазницу и подвисочную ямку.
• IV стадия — опухоль соответствует III стадии, но обширно узурирует пещеристый синус, зрительный перекрест и гипофизарную ямку.
По классификации Б.А. Шварца различают четыре стадии клинического течения опухоли.
• I стадия — незначительных размеров опухоль, расположенная в области её исходного пункта, без деструкции костных стенок и нарушений функций. Характерно отсутствие жалоб; опухоль обнаруживают при случайных обстоятельствах.
• II стадия — опухоль не выходит за пределы носоглотки и задних отделов носовой полости и сопровождается нерезко выраженными функциональными нарушениями и периодически возникающими спонтанными кровотечениями, среди клинических проявлений преобладают первичные или локальные симптомы.
• III стадия — опухолевая деструкция костных стенок, расположенных рядом анатомических образований с расстройством дыхания, глотания, головной болью, невралгическими болями, расстройством слуха различной степени, обильными носовыми кровотечениями.
• IV стадия — проникновение опухоли во все околоносовые пазухи, ямки лицевого черепа и полость черепа на фоне выраженной деструкции костей. Наряду с локальными развиваются общие симптомы, кахексия, септические и менингеальные осложнения.
Этиология и патогенез[править]
Исходным местом формирования ангиофибромы считают глоточно-основную фасцию, область свода носоглотки, передненижней стенки основной пазухи и медиальной пластинки крыловидного отростка основной кости.
Этиология заболевания неизвестна. Этиологические теории заболевания:
• гормональная — согласно которой заболевание возникает в результате нарушения эндокринного равновесия, угнетения андрогенной функции половых желёз, снижения экскреции 17-кетостероидов на фоне стимуляции выработки тестостерона и избытка андрогенных рецепторов;
• эмбриональная — определяющая источником ангиоматозного роста зачатки костей черепа, оставшиеся между основным отростком затылочной кости и клиновидной костью;
• гипофизарная — утверждающая ведущую роль усиления деятельности расположенных в своде носоглотки клеток гипофиза, раздражающих надкостницу и вызывающих бурный избыточный рост;
• травматическая;
• мезенхимальная — связывающая формирование ангиофибромы с развитием остатков мезенхимы после образования перепончатого черепа у проксимального конца хорды;
• воспалительная;
• генетическая — объясняющая формирование ангиоматозного роста своеобразной агрегацией комбинаций генов в наследственности с соматической мутацией в пролиферирующих клетках надкостницы основания черепа.
Среди причин изменения течения заболевания и омоложения контингента пациентов с юношеской ангиофибромой основания черепа обращают внимание на ухудшение экологической обстановки, проживание в зоне воздействия малых доз радиации.
Клинические проявления[править]
Клинические проявления у детей зависят от длительности заболевания, степени распространённости и направленности роста опухоли, от предшествующих хирургических вмешательств.
Начинаясь незаметно, заболевание проявляется насморками, не поддающимися лечению, односторонним затруднением носового дыхания, усиленным отделением слизи или гноя, профузными носовыми кровотечениями, гипо- и аносмией, нарушением дыхания и дисфагией при распространении опухоли в рото-и гортаноглотку, в связи с чем при поступлении в стационар больным производят превентивную трахеотомию. Диплопия, слезотечение, инъецированность склер и экзофтальм отмечают при прорастании опухоли в глазницу, скуловую область и альвеолярный отросток верхней челюсти. Болевой синдром нехарактерен и возникает при поражении альвеолярного отростка верхней челюсти, крылонёбной, ретромандибулярной ямок и орбиты наряду с развитием деформации лица.
Вторичные симптомы, связанные с распространением опухоли в околоносовые пазухи, глазницу, полость черепа, возникают поздно. Опухоль, первично локализующаяся в верхнечелюстной пазухе, сопровождается клинической картиной стоматологического заболевания (зубная боль, припухлость в области альвеолярного отростка и щеки), по поводу чего производят экстракцию зубов, надрез слизистой оболочки десны и другие вмешательства. Возможно первичное проявление заболевания глазными симптомами — контралатеральным смещением глазного яблока, экзофтальмом, диплопией, частичной офтальмоплегией (ограничением подвижности глазного яблока кнутри), припухлостью у внутреннего угла глаза, слезотечением, снижением остроты зрения вплоть до слепоты, невралгией. Характер и интенсивность головной боли зависят от локализации и распространения опухоли. При проникновении в полость черепа развиваются тяжёлые внутричерепные осложнения.
Неврологическая симптоматика чаще всего обусловлена патологической реакцией стволового отдела мозга и ряда черепных нервов (глазодвигательной группы, лицевого и тройничного).
Б.А. Шварц клиническое течение ангиофибром подразделил на три основных периода.
В период ранних симптомов — опухоль ограниченная, в носоглотке с чёткими контурами без изменения костных стенок.
Период полного развития болезни проявляется резким затруднением или отсутствием носового дыхания, слизисто-гнойным отделяемым из носа; спонтанными носовыми кровотечениями; выход опухоли за пределы носоглотки и распространение опухоли в полость носа, смещение мягкого нёба, закрытая гнусавость, изменения со стороны среднего уха и околоносовых пазух воспалительного характера, нарастание изменений со стороны крови. В позднем периоде болезни опухоль занимает носовую полость, смещает костные стенки; распространяется в околоносовые пазухи, крыловидно-зачелюстную область, подвисочную область, глазницу и полость черепа. Выражены симптомы общего поражения организма, деформация лица, экзофтальм, смещение костных образований и стенок околоносовых пазух, глазницы, основания черепа или их атрофия и деструкция от давления опухолью. Более выражены реактивные воспалительные явления.
Доброкачественное новообразование носоглотки: Диагностика[править]
В анамнезе выясняют длительность заболевания, последовательность возникновения основных симптомов, результаты проведённого обследования; предшествующее лечение.
Для точного определения границ распространения ангиоматозного процесса и выбора оптимального объёма хирургического вмешательства используют каротидную ангиографию, фиброэндоскопию, рентгенографию, компьютерную томографию с трёхмерной картиной изображения задней, верхней и орбитальной распространённости опухоли, ультразвуковую диагностику. МРТ уточняет степень васкуляризации опухоли при лучшем контрастировании тканей и распространение ангиофибромы в полость черепа. Каротидная ангиография позволяет определить основные источники кровоснабжения опухоли для последующего проведения перед операцией её деваскуляризации методом эндоваскулярной окклюзии.
Инструментальные исследования
Ригидная и фиброэндоскопия, биопсия с последующей гистологической верификацией.
Дифференциальный диагноз[править]
Дифференциальную диагностику проводят с аденоидами, гайморитом, этмоидитом, гипертрофией носовых раковин, полипами полости носа и околоносовых пазух, с другими доброкачественными и злокачественными опухолями.
Доброкачественное новообразование носоглотки: Лечение[править]
Цели
Радикальное удаление опухоли по возможности с обеспечением минимального кровотечения, предотвращение рецидива опухоли.
Показания к госпитализации
Показания к госпитализации — абсолютные, независимо от стадии опухолевого процесса, степени выраженности и распространённости.
Немедикаментозное лечение
Рентгенотерапия до или после удаления ангиофибромы. Показания для проведения рентгенотерапии — интракраниальное распространение ангиоматозного роста, чрезмерная его распространённость с поражением соседних анатомических образований, невозможность обеспечения радикального хирургического удаления опухолевой ткани при её прорастании в жизненно важные анатомические зоны, рецидивирующий рост ангиофибромы.
Медикаментозное лечение
При развитии постгеморрагической анемии, развивающейся вследствие массивных спонтанных носовых кровотечений, проводят её медикаментозную коррекцию; в послеоперационном периоде — лечение в отделении реанимации.
Хирургическое лечение
Удаление ангиофибромы основания черепа у детей — чрезвычайно рискованная операция из-за возможности возникновения массированного, в значительной степени неуправляемого кровотечения.
Деваскуляризация опухоли методом эндоваскулярной окклюзии питающих опухоль сосудов — наиболее эффективный способ предоперационной подготовки, предотвращающий кровопотерю во время операции и в раннем послеоперационном периоде. Основное кровоснабжение юношеской ангиофибромы осуществляется из бассейна aa. maxillaries. Окклюзию питающих опухоль сосудов проводят только в бассейне наружной сонной артерии. Интраоперационная кровопотеря при этом уменьшается в среднем в 2 раза. Однако возможны осложнения: ишемический инсульт с резкой головной болью, гемипарезом и парезом лицевого нерва (достаточно быстро купируются); частичная потеря зрения и другие осложнения при смещении гидрогеля. Перед окклюзией сонных артерий необходимо учитывать симптом задержки контрастного вещества на стороне временно зажатой общей сонной артерии при проведении цифровой субтракционной ангиографии как прогностически неблагоприятный признак последующего серьёзного нарушения церебрального кровообращения.
После выполнения эндоваскулярной окклюзии операцию проводят в ближайшие 2 дня; в более поздние сроки увеличивается вероятность восстановления обильного кровоснабжения опухолевой ткани за счёт хорошо выраженного в детском возрасте коллатерального кровообращения, что повышает риск возникновения массивного интраоперационного кровотечения. Эндоваскулярная окклюзия как самостоятельный метод лечения используется при неоперабельных опухолях в комплексе с лучевой терапией. При массивном кровотечении во время операции и в раннем послеоперационном периоде используют препараты Тахокомб и НовоСэвен.
При обеспечении надёжного гемостаза средняя кровопотеря при операции удаления ангиофибромы основания черепа у детей составляет, как правило, 300-400 мл, значительно реже — 600 мл.
Профилактика[править]
Прочее[править]
Показания к консультации других специалистов
Перед сложным оперативным вмешательством необходимы консультации офтальмолога, невропатолога, сосудистого хирурга; при тяжёлом состоянии больного лечение согласуется с реаниматологом, особенно в послеоперационном периоде. Перед операцией для уточнения соматического состояния больного необходима консультация педиатра.
В послеоперационном периоде необходимо наблюдение реаниматолога, офтальмолога, педиатра, рентгенолога (при необходимости проведения лучевой терапии).
Дальнейшее ведение
Постоянное наблюдение отоларингологом с проведением фиброэндоскопии в течение 3 лет после оперативного вмешательства, компьютерная томография каждые 6 мес, оформление инвалидности. Категорически запрещается использование любых видов физиотерапевтического лечения, самолечения без согласования с лечащим врачом.
Прогноз
Возможны рецидивы опухоли. Малигнизация опухоли наблюдается крайне редко: в наших наблюдениях — 1 случай через 2 года после удаления опухоли (на 296 оперированных детей).
Источники (ссылки)[править]
Болезни уха, горла, носа в детском возрасте [Электронный ресурс] : национальное руководство: краткое издание / под ред. М.Р. Богомильского, В.Р. Чистяковой — М. : ГЭОТАР-Медиа, 2015. — https://www.rosmedlib.ru/book/ISBN9785970430323.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
