Заболевание вилочковой железы код по мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Тимомегалия.
Тимомегалия
Описание
Тимомегалия. Гиперплазия тимуса и его гипофункция, сопровождающие ряд заболеваний детского возраста. Незначительная тимомегалия протекает бессимптомно; выраженное увеличение тимуса может проявляться синдром сдавления жизненно важных органов, синдромом лимфопролиферации, иммунными и эндокрино-обменными нарушениями. Диагностика тимомегалии требует участия детского иммунолога, проведения УЗИ вилочковой железы, рентгенографии грудной клетки, исследования показателей Т-звена иммунной системы и гормонального статуса. Детям с тимомегалией рекомендуются общеоздоровительные мероприятия, прием поливитаминов, биостимуляторов; по показаниям — глюкокортикостероидов.
Дополнительные факты
Тимомегалия – превышение массы и объема вилочковой железы у детей предельных возрастных норм с сохранением нормальной гистологической структуры органа. Тимомегалия обнаруживается примерно у 13-34% детей раннего возраста и 3-12% детей старше 3-х лет. После 5-6 лет количество детей с тимомегалией существенно уменьшается. У мальчиков тимомегалия диагностируется в 1,5-2 раза чаще, чем у девочек. Дети, страдающие тимомегалией, составляют в педиатрии группу риска по развитию аллергических, эндокринных, аутоиммунных и онкологических заболеваний, синдрома внезапной детской смерти, потому нуждаются в особом уходе и дополнительном наблюдении со стороны педиатра и детского аллерголога-иммунолога.
Тимомегалия
Причины
Вилочковая железа или тимус представляет собой центральный орган иммунной системы и железу внутренней секреции. В тимусе происходит трансформация клеток-предшественников (претимоцитов) в Т-лимфоциты, участвующие в регуляции клеточного и гуморального иммунитета. Кроме этого, вилочковая железа секретирует свыше 20 биологически активных веществ, среди которых гормоны и гормоноподобные вещества, регулирующие обмен веществ, гемопоэз, уровень кальция и сахара в крови, фосфора в скелетных мышцах, рост и половое созревание. Максимальную массу тимус имеет к моменту рождения ребенка (4,4% массы тела); его рост продолжается до 15 лет, после чего орган подвергается постепенной возрастной инволюции – замещению железистой ткани жировой и соединительной.
К развитию тимомегалии могут приводить различные эндогенные и экзогенные факторы, а также их сочетание. Доказана генетическая детерминированность тимомегалии и ее связь с HLA-антигенами B15, B18, В27. Определенную роль в формировании тимомегалии у ребенка играет отягощенный акушерский анамнез матери (аборты и выкидыши в анамнезе, токсикозы беременности, резус-конфликт, поздняя беременность и тд ); вредное влияние на плод лекарств, алкоголя, рентгеновского облучения; патология периода новорожденности и раннего возраста (асфиксия, недоношенность, родовые травмы, синдром дыхательных расстройств, конъюгационная желтуха, сепсис новорожденных) и тд Тимомегалия является характерным проявлением лимфатико-гипопластического диатеза.
Классификация
Исследователи выделяют врожденную (первичную) и приобретенную (вторичную) тимомегалию. При врожденной тимомегалии вилочковая железа сформирована правильно, однако увеличена в размерах, что сопровождается снижением ее секреторной функции, гиперплазией лимфоидной ткани и дисфункцией нейро-эндокринной системы.
Приобретенная тимомегалия развивается вследствие первичного поражения других эндокринных желез: гипокортицизма, обусловленного аддисоновой болезнью, травмами, воспалительным или опухолевым поражением коры надпочечников; гипоталамического синдрома при окклюзионной гидроцефалии, васкулитах, опухолях головного мозга и пр.
Кроме этого, увеличение вилочковой железы может носить функциональный характер (например, при ОРВИ, пневмонии и тд заболеваниях). В этих случаях после выздоровления размеры тимуса и иммуногормональные показатели приходят в норму. Органическая тимомегалия связана с непосредственным поражением вилочковой железы.
Симптомы
Незначительное увеличение вилочковой железы может протекать без каких-либо выраженных клинических проявлений. Иногда для обозначения небольшой гиперплазии используется понятие «синдром увеличенной вилочковой железы» (СУВЖ), а термином «тимомегалия» обозначается значительное увеличение органа, сопровождающееся развернутой клинической симптоматикой.
Дети с тимомегалией отличаются характерными фенотипическими чертами: округлыми мягкими формами тела, крупными чертами лица и увеличенными поперечными размерами тела (широким лицом, плечами, грудной клеткой, ладонями и стопами), бледной, слабо пигментированной кожей, светлыми волосами и глазами, слабо развитой мускулатурой, повышенным аппетитом. Чаще чем в популяции у них отмечается нарушение темпов и последовательности прорезывания зубов, позднее начало ходьбы, задержка речевого развития и дислалия.
Из сопутствующих заболеваний при тимомегалии могут встречаться паховые и пупочные грыжи, ВПС (септальные дефекты), перинатальная энцефалопатия, рахит, врожденный вывих бедра, синдактилия, крипторхизм, фимоз, гипоплазия матки и влагалища и тд Дети с тимомегалией склонны к артериальной гипотонии, аритмиям, повышенной потливости, необъяснимому длительному субфебрилитету. Клинически значимая тимомегалии может сопровождаться сдавлением жизненно важных органов (трахеи, сосудистого пучка, ВПВ, блуждающего нерва), развитием синдромов иммунодефицита и лимфопролиферации, эндокрино-обменных нарушений.
При компрессии увеличенным тимусом жизненно важных органов может развиваться синдром верхней полой вены: набухание шейных вен, расширение венозной сети на верхней части туловища, одышка, цианоз. В случае сдавления трахеи возникает кашель, одышка, шумное храпящее дыхание, возбужденное состояние. Раздражение блуждающего нерва сопровождается брадикардией, дисфонией, срыгиваниями или рвотой, коллапсами.
Кашель. Одышка. Потливость. Рвота. Слабость в ногах.
Диагностика
Обследование детей с тимомегалией проводится педиатром, детским иммунологом, детским эндокринологом и включает несколько этапов (клинико-анамнестический, инструментальный и лабораторный). При оценке объективного статуса ребенка с тимомегалией обращается внимание на перинатальный анамнез, конституционные данные, перенесенные заболевания.
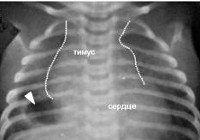
Основная роль в выявлении тимомегалии принадлежит инструментальному обследованию – рентгенографии грудной клетки, УЗИ вилочковой железы, УЗИ органов брюшной полости и надпочечников. Рентгенодиагностика позволяет определить степень тимомегалии на основании исчисления кардио-тимико-торакального индекса (КТТИ) и вазокардиального индекса (ВКИ). В норме на рентгенограммах в прямой проекции тень вилочковой железы располагается за тенью сердца и сосудистого пучка. При тимомегалии I степени тень тимуса занимает 1/2 половину грудной клетки, II степени — 1/2 — 3/4 грудной клетки, III степени — более 3/4 грудной клетки. УЗИ тимуса позволяет оценить объем и массу органа и составить более четкое представление о степени тимомегалии.
Лабораторные показатели при тимомегалии характеризуются снижением субпопуляции Т-лимфоцитов (CD3, CD4, CD8); резким уменьшением количества зрелых В-клеток, низким уровнем IgG и IgА, повышенным — IgM и IgE; снижением концентрации АКТГ, кортизола, повышением уровня СТГ и ТТГ, некоторым увеличением концентрации паратиреоидного гормона.
Лечение
Вопросы ведения детей с тимомегалией и необходимости проведения корригирующей терапии разработаны недостаточно. Общепринято считать, что при незначительном увеличении тимуса специальных лечебных мероприятий не требуется. Рекомендуется грудное вскармливание, рациональное питание, ограничение стрессов и контактов с инфекционными больными.
Объем медикаментозной терапии определяет иммунолог, наблюдающий ребенка с тимомегалией. Часто болеющим детям каждые 3-4 месяца показан прием адаптогенов и биостимуляторов (женьшеня, пантокрина, элеутерококка, лимонника китайского). С целью иммунокоррекции используется экстракт тимуса крупного рогатого скота. Дважды в год до достижения 5-6-летнего возраста ребенку назначаются курсы индукторов синтеза глюкокортикоидов (аммония глицирризината, этимизола).
При тяжелых заболеваниях, стрессах, а также перед оперативными вмешательствами детям с тимомегалией назначаются глюкокортикоиды (преднизолон, гидрокортизон). В случае развития синдрома тимусо-надпочечниковой недостаточности (апатии, сильной слабости, брадикардии, рвоты, диспепсии, артериальной гипотонии, признаков почечной недостаточности) показано введение преднизолона, инфузионных растворов, сердечных гликозидов, препаратов калия.
При тимомегалии I-II степени профилактическая вакцинация не противопоказана, но проводится на фоне гипосенсибилизирующей терапии и гипоаллергенной диеты. Детям с тимомегалией III степени при благоприятной эпидобстановке дается отвод от прививок на 6 месяцев (за исключением вакцинации против полиомиелита).
Прогноз
Обычно тимомегалия у детей сохраняется до 3-6 лет, после чего размеры вилочковой железы приходят норму. Тем не менее, дети с тимомегалией более подвержены инфекционно-воспалительным и аллергическим заболеваниям, риску внезапной смерти от гипофункции коры надпочечников, сдавления увеличенным тимусом органов средостения.
Профилактика
Дети с тимомегалией должны состоять на диспансерном учете у педиатра, детского аллерголога-иммунолога, эндокринолога; проходить ежегодное лабораторно-инструментальное обследование. К возможным мерам по предупреждению тимомегалии можно отнести исключение перинатальных вредностей. Детям с увеличенной вилочковой железой следует избегать стрессов, контактов с инфекционными больными, своевременно проходить профилактические курсы лечения.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Причины
- Симптомы
- Классификация
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
C37 Злокачественное новообразование вилочковой железы [тимуса].

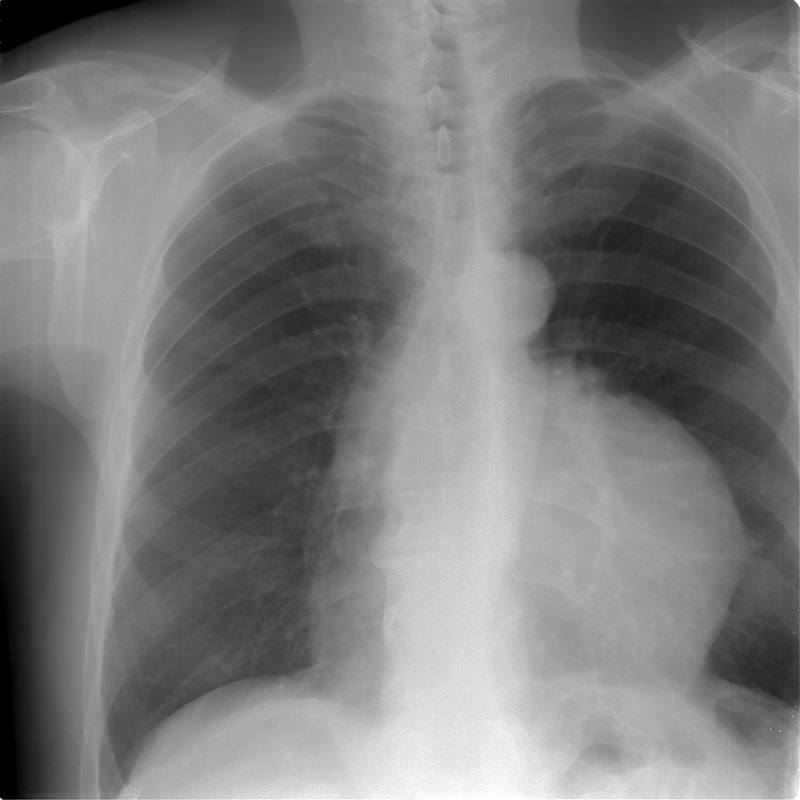
Рентгенограмма при тимоме
Синонимы диагноза
Злокачественное новообразование вилочковой железы, тимома.
Описание
Тимома является одним из видов рака, который локализуется в тимусе. Расположенный за грудиной, тимусявляется небольшим органом, который является частью лимфатической системы и помогает развиваться белым клетки крови.
Тимома встречается достаточно редко. Большинство опухолей, которые возникают в вилочковой железе, являются тимомами. Рак тимуса встречается значительно реже и составляет 1% от опухолей, которые начинаются в тимусе. Тимомы обычно возникают у людей в возрасте от 40 до 60 лет.
Причины
Нет никаких конкретных факторов риска для тимомы. Для рака тимуса фактором риска является все, что увеличивает шансы человека заболеть раком другой локализации. Хотя факторы риска часто влияют на развитие рака, они не вызывают рак непосредственно. Некоторые люди при наличии факторов риска, никогда не заболевают раком, а у других, при отсутствии явно выраженных рисков, диагностируют рак.
Симптомы
У люди с тимомой могут наблюдаться некоторые симптомы. Иногда люди при тимоме не обнаруживается каких-либо симптомов. Бывает, что симптомы могут быть вызваны другим заболеванием, не связанным с раком.
Итак, при тимоме могут беспокоить:
- постоянный кашель;
- одышка;
- боль или давление в груди;
- мышечная слабость;
- птоз век;
- отеки конечностей;
- затрудненное глотание;
- анемия;
- снижение иммунитета (частые инфекции и простуды);
- постоянная усталость;
- головокружение.
Ремиссиями называются отсутствие каких-либо признаков рака в организме в результате лечения или спонтанно. Ремиссия может быть временной или постоянной. Понимание риска рецидива и варианты лечения могут помочь пациенту чувствовать себя более подготовленным, если рак возвратиться.
Если рак возвращается после первоначального лечения, это называется рецидивом рака. Он может вернуться в том же месте (так называемый местный рецидив), вблизи первоначального очага (региональные рецидивы), или в другом месте (отдаленные метастазы).
Классификация
1. Тимома типа AB. Также называется смешанным типом тимомы. При гистологическом исследовании при этом типе тимомы обнаруживаются лимфоциты. Шанс на выздоровление для людей с типом AB тимомы достаточно высок, 15-летняя выживаемость примерно 90%.
2. Тимома типа B1. Этот тип известен каккорковая тимома. Гистологическое исследование обнаруживает повышенное количество лимфоцитов в опухоли, но клетки тимуса кажутся нормальными. Шанс на выздоровление для людей с типом тимомы B1 тоже высок, 20-летняя выживаемость (процент людей, которые выживают по крайней мере 20 лет после диагностики рака, за исключением тех, которые умирают от других болезней) около 90%.
3. Тимома типаB2. Тимомы типа B2 также имеет много лимфоцитов, как тимомы типа B1, однако, клетки тимуса не выглядят нормально. Тимомы типа B2 также известны как корковые тимомы и тимомы с полигональными клетками. 20-летняя относительная выживаемость для людей с типом тимомы B2 составляет около 60%.
4. Тимома типа B3. Тимомы типа п B3также известны как эпителиальные тимомы или атипичные тимома. Этот тип тимомы имеет небольшое количество лимфоцитов и клетки тимуса выглядят атипично. 20-летняя относительная выживаемость составляет около 40%.
Рак вилочковой железы является более агрессивным. Клетки тимуса при карциноме не похожи на нормальные клетки тимуса. Иногда рак тимуса подразделяется на две категории: который имеет больше шансов на выздоровление, который, скорее всего, будет быстро расти и распространяться. Пятилетняя относительная выживаемость больных раком вилочковой железы составляет 35%. 10-летняя относительная выживаемость больных раком вилочковой железы составляет 28%.
Диагностика
Врачи используют много тестов для диагностики рака и его метастазов. Некоторые тесты могут также определить, какие методы лечения могут быть наиболее эффективными. Для большинства видов рака, биопсия является единственным способом, чтобы установить окончательный диагноз онкологического заболевания. Если биопсия невозможна, врач может предложить другие тесты, которые помогут поставить диагноз.
В дополнение к остальным методам, следующие тесты могут быть использованы для диагностики рака вилочковой железы:
1. Биопсия. Биопсией является взятие небольшого количества ткани для исследования под микроскопом. Другие тесты могут предположить присутствие рака, но только биопсия может окончательно определить диагноз. Образец удаленной во время биопсии ткани анализируется патологом.
2. Компьютерная томография. КТ создает трехмерное изображение внутренней части тела при помощи рентгеновского аппарата. КТ грудной клетки является наиболее распространенным тестом, используемым для поиска и оценки тимомы. Магнитно-резонансная томография и позитронно-эмиссионная томография может предоставить дополнительную информацию, но эти исследования не всегда необходимы.
3. Магнитно-резонансная томография (МРТ). МРТ использует магнитные поля, а не рентгеновские лучи, для получения детальных изображений частей тела. Контрастное вещество может быть введено в вену пациента, чтобы создать более четкое изображение.
4. Позитронно-эмиссионная томография (ПЭТ). ПЭТ является еще одним способом создания изображения органов и тканей в организме. Небольшое количество радиоактивного вещества вводится в тело пациента. Это вещество поглощается в основном органами и тканями, которые используют наибольшее количество энергии. Так как рак имеет тенденциюк активному использованию энергии, раковая ткань поглощает больше радиоактивных веществ.
Для подробного описания рака вилочковой железы используется так называемая система Masaoka, при которой тимомы классифицируютсяпо следующим стадиям:
Стадия I: рак ограничен тимусом и капсулой, которая его окружает.
Этап II: рак распространился в клетчатку, окружающую тимус, или в слизистую оболочку легких рядом с опухолью, называемую медиастинальной плеврой.
Этап III: рак распространился на другие органы, такие как легкие, кровеносные сосуды, перикард.
Стадия IVA: рак распространился более широко в слизистую оболочку легких или перикард.
Стадия IVB: рак распространился через кровеносные или лимфатические сосуды.
Лечение
Наиболее распространенные варианты лечения при тимоме перечислены ниже. Варианты лечения и рекомендации зависят от нескольких факторов, в том числе от типа и стадии рака, возможных побочных эффектов и общего состояния здоровья.
1. Хирургическое лечение.
Хирургические методы лечения тимомы предполагают удаление опухоли и окружающих тканей во время операции.
Хирургия является наиболее распространенным методом лечения на ранней стадии тимомы. Наиболее распространенным типом операции при тимоме называется срединная стернотомия. При помощи срединного разреза обеспечивается доступ в средостение, и тимомы с окружающими тканями удаляется. Хирургическое вмешательствочасто является единственным необходимым лечением на ранней стадии тимомы.
2. Лучевая терапия.
Лучевая терапия предполагает использование высокоэнергетических рентгеновских лучей или других частиц, которые способны убить раковые клетки. Наиболее распространенный тип лучевой терапии называется внешняя лучевая терапия, которая представляет собой излучение, исходящее от аппарата вне тела. Режим лучевой терапии обычно состоит из определенного количества процедур в течение установленного периода времени.
Внешняя лучевая терапия может быть использована только после операции, или в комбинации с химиотерапией при лечении тимомы. Для пациентов с поздними стадиями заболевания, лучевая терапия часто рекомендуется после удаления тимомы хирургическим путем.
Побочные эффекты от лучевой терапии может включать в себя усталость, кожные реакции, затруднение глотания, расстройство желудка. Большинство побочных эффектов купируются вскоре после окончания лечения.
3. Химиотерапия.
Химиотерапией называется использование препаратов для уничтожения раковых клеток. Как правило, эти препараты блокируют способность раковых клеток к росту и делению. Системная химиотерапия предполагает назначение медикаментов, чтобы достичь влияния на раковые клетки по всему организму. График химиотерапииобычно состоит из определенного числа циклов в течение установленного периода времени. Пациент может получить медикаменты последовательно или в одновременной комбинации.
Следующие препараты чаще всего используются для лечения тимомы:
Карбоплатин (Paraplat, Paraplatin).
Цисплатин (Platinol).
Циклофосфамид (Cytoxan, Clafen, Neosar).
Доксорубицин (адриамицин).
Этопозид (Вепезид, Toposar).
Ифосфамида (Cyfos, IFEX, Ifosfamidum).
Паклитаксел (Таксол).
Общие сочетания, используемые для лечения тимомы, включают в себя:
Циклофосфамид, доксорубицин, цисплатин.
Этопозид и цисплатин.
Карбоплатин и паклитаксел.
Эти комбинации химиотерапии иногда используются, чтобы уменьшить опухоль до операции, если тимомы находится на более поздней стадии. Химиотерапия может также использоваться для людей, которые имеют стадию IVB / рецидивирующую тимому (рак, который возвращается после лечения).
Побочные эффекты химиотерапии зависят от индивидуальной переносимости, типа препарата, дозы. Они могут включать усталость, риск инфицирования, тошноту и рвоту, выпадение волос. Эти побочные эффекты обычно проходят после окончания лечения.
4. Паллиативная / поддерживающей терапии.
В дополнение к основному лечению, чтобы замедлить, остановить или ликвидировать рак, важной частью лечения является облегчение симптомов человека и побочных эффектов. Этот подход называется паллиативным или поддерживающим лечением, и включает в себя поддержку пациента, его физических, эмоциональных и социальных потребностей. Паллиативная помощь может помочь человеку в любой стадии болезни.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
