Заболевание небной миндалины код по мкб 10
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Содержание
- Описание
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
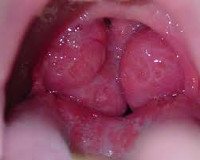
Рак миндалин.
Небные миндалины
Описание
Рак миндалин – это злокачественная опухоль, которая обычно образуется у людейв возрасте после 50 лет. Наиболее подвержены этому виду рака мужчины. Среди опухолей верхних дыхательных путей рак миндалин занимает второе место по распространенности после рака гортани. Рак миндалин возникает в ротовой части глотки и разрастается без четких границ, может выглядеть как язва или в форме инфильтрата. В отношении рака миндалин так же используют термин “рак гланд”,так как гланды являются небными миндалинами. То есть “рак гланд” – это и есть рак миндалин и они неотделимы друг от друга. Рак миндалин встречается не часто, обычно развивается быстро и метастазирует. Рак миндалин является плоскоклеточным видом рака,его можно легко обнаружить при осмотре ротовом полости. Обычно опухоль возникает на одной из миндалин, обе миндалины поражаются редко.
Причины
Одними из наиболее вероятных причин возникновения рака миндалин является курение и употребление алкоголя. При совмещении этих двух факторов риск возникновения рака миндалин возрастает. Как уже было сказано ранее, люди в возрасте после 50-60 и мужчины так же входят в группу риска. Еще одной причиной возникновения рака миндалин может быть и вирус папилломы человека (возникновения рака обусловлено тем, что вирус попадает в ротовую область при оральном сексе). Возникновение рака миндалин в последнее время увеличилось, так как вирус папилломы человека распространяется быстрее, чем раньше.
Симптомы
К симптомам рака миндалин относятся боль в горле, а также иногда боль переходит в область уха. Еще одним симптомом является появление метастатической опухоли на шее. Так же среди симптомов возникает трудность при глотании, кровь в слюне. Болезнь характеризуется потерей веса, слабостью. Рак миндалин обладает свойством метастазировать в шейные лимфоузлы.
Диагностика
Рак миндалин диагностируют с помощью первичного обследования, биохимических анализов крови и анализов на онкомаркеры, а так же биопсии. Так же проводят ларингоскопию, бронхоскопию и эзофагоскопию. Начинать диагностику нужно при наличии первых жалоб пациента, при этом проводятся профилактические осмотры. Установление диагноза на ранней стадии улучшает дальнейший прогноз.
Лечение
Лечение рака миндалин зависит от стадии заболевания, от области поражения, от прорастания в прилежащие ткани и метастазирования. Применяется хирургическое лечение, химиотерапия, а также радиотерапия.
Прогноз
Прогноз заболевания тем лучше, чем раньше оно обнаружено. Поэтому, обследование специалистами при начальных жалобах, а так же профилактические осмотры, способствуют установлению диагноза на ранних стадиях заболевания, а, следовательно, и улучшают последующий прогноз.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: C09.9
МКБ-10 / C00-D48 КЛАСС II Новообразования / C00-C97 Злокачественные новообразования / C00-C14 Злокачественные новообразования губы, полости рта и глотки / C09 Злокачественное новообразование миндалины
Определение и общие сведения[править]
Рак миндалин
Рак миндалин встречается преимущественно у мужчин в возрасте от 50 до 70 лет.
Рак миндалин тесно ассоциирован с курением и употреблением алкоголя. Последние данные свидетельствуют о том, что вирус папилломы человека (ВПЧ) также ассоциирован с риском возникновения рака миндалин.
Этиология и патогенез[править]
Переходноклеточная опухоль покрыта переходным эпителием, склонна к рецидивам, особенно при эндофитном типе роста, обладает деструирующим ростом, прорастая кости лицевого черепа. Метастазов обычно не дает.
Интраэпителиальная карцинома, плоскоклеточный ороговевающий рак и недифференцированный рак носоглоточного типа составляют группу злокачественных эпителиальных опухолей небных миндалин.
Клинические проявления[править]
Боль в горле часто является первым симптомом. Боль, как правило, распространяется на ухо на той же стороне, что и пораженная миндалина.
Иногда, припухлость шеи, как результат распространения рака в лимфатические узлы может быть единственной причиной обращения за помощью.
Злокачественное новообразование миндалины неуточненное: Диагностика[править]
Ряд авторов указывают на большие трудности в диагностике злокачественных опухолей миндалин [Пачес А.И., Ольшанский В.О., Любаев В.Л., Уваров А.П., 1993]. По данным И.Н. Смирновой (1970, 1972), ошибки при выявлении злокачественных опухолей этой локализации допускают у 62,4% больных. Причиной установления ошибочных диагнозов являлось, прежде всего, отсутствие патогномоничных клинических симптомов, на основании которых можно было бы своевременно установить характер злокачественного поражения ротоглотки, особенно в ранних стадиях.
Дифференциальный диагноз[править]
Частое развитие злокачественных опухолей миндалин на фоне хронического тонзиллита, схожесть проявлений хронического тонзиллита и начальных симптомов развивающейся на этом фоне опухоли затрудняют ее раннее распознавание.
В связи с этим необходимо принимать во внимание неуклонное прогрессирование заболевания и отсутствие эффекта от проводимых обычно при тонзиллите лечебных мероприятий. Нужно учитывать также характерный для ретикулосаркомы миндалин выраженный экзофитный рост и отсутствие изъязвления, что врачи ошибочно трактуют как банальную гипертрофию миндалин, а ощущение инородного тела при проглатывании, которое испытывает больной, — как признак невроза. Банальная гипертрофия, как правило, бывает двусторонней. Н.А. Карпов (1970) обращает внимание на то, что при ней хорошо видны глубокие «зияющие» лакуны, тогда как при малодифференцированных неизъязвленных опухолях слизистая оболочка миндалин напряжена, натянута, отверстия лакун не видны, консистенция самих миндалин плотноэластическая.
При изъязвлении опухоли миндалины часто устанавливают ошибочный диагноз ангины Венсана-Симоновского, возбудитель которой, свободно вегетирующий в ротоглотке, может высеваться и при опухоли. В таких случаях необычно длительное течение заболевания, выраженная инфильтрация по краям язвы, неэффективность проводимого лечения являются основанием для того, чтобы заподозрить злокачественную опухоль.
В ряде случаев инфильтрацию злокачественной опухолью миндалины окружающих тканей, в частности мягкого нёба, ошибочно расценивают как «паратонзиллярный абсцесс», который иногда даже пытаются пунктировать и вскрывать, однако гноя не обнаруживают. Отсутствие связи с перенесенной ангиной, сильных болей при глотании, неэффективность противовоспалительного лечения в итоге заставляют заподозрить опухоль.
Злокачественные опухоли миндалин, особенно ретикулосаркома и малодифференцированный рак, часто и рано метастазируют, поэтому увеличение лимфатического узла на шее иногда является первым признаком заболевания, привлекающим внимание больного и врача. Подобные пациенты были направлены в институт после того, как их некоторое время ошибочно лечили от туберкулезного лимфаденита или у них были установлены диагнозы «лимфогранулематоз», «рак щитовидной железы с метастазами» и др.
Ошибочно проводимое противовоспалительное лечение уменьшает сопутствующий опухоли воспалительный компонент и приносит кратковременное облегчение больному, однако вскоре боли возобновляются и продолжают усиливаться. Применяемые при лечении у большинства больных физиотерапевтические процедуры и тонзиллэктомия стимулируют рост опухоли.
Еще одна группа ошибок связана с неправильной оценкой природы опухоли, выявленной при задней риноскопии, и тем, что не была проведена морфологическая верификация диагноза. Более редкими являются ошибки, обусловленные переоценкой возможностей гистологического исследования, диагностическая информативность которого, конечно, высока, но не является стопроцентной и имеет пределы. Часть врачебных ошибок связана с объективными трудностями обследования больных вследствие особенностей локализации и роста опухоли, а также со сложностью оценки результатов дополнительных исследований.
Большое число больных с запущенными злокачественными опухолями полости рта объясняется недостаточной онкологической настороженностью врачей-стоматологов и других врачей общей лечебной сети, к которым первоначально обращаются эти больные, часто в связи с появлением ранних признаков данной патологии.
В стоматологической практике еще сравнительно редко применяют цитологический метод, позволяющий в 88% случаев правильно распознать злокачественный процесс и почти в 79% дать заключение о гистологической форме опухоли [Петрова А.С., Кондратьева Т.Т., 1983; Devis et а1., 2007]. Редко для выполнения целенаправленной биопсии используют стоматоскопию.
Злокачественное новообразование миндалины неуточненное: Лечение[править]
В нашей стране наиболее распространенным и эффективным методом лечения рака слизистой оболочки полости рта I-II стадии является лучевая терапия. При распространенных формах рака слизистой оболочки полости рта III-IV стадии (Т3-4) более эффективны комбинированный и комплексный методы лечения, включающие предоперационную лучевую, химиолучевую терапию, моноили полихимиотерапию. Основным компонентом комбинированного лечения является радикальное оперативное вмешательство. Это обеспечивает 5-летнее излечение 41-86% больных [Wada T. et al., 1997].
Злокачественные опухоли слизистой оболочки полости рта и ротоглотки отличаются быстрым развитием, повышенной склонностью к рецидивированию и метастазированию, поэтому следует признать ошибкой при III-IV стадии заболевания планировать только оперативное вмешательство вместо комбинированного или комплексного лечения.
Наиболее часто первым этапом лечения больных раком органов полости рта является дистанционная гамма-терапия. При ее проведении необходимо соблюдать один из основных онкологических принципов — одновременное воздействие на опухоль и зоны регионарного метастазирования. В связи с этим, учитывая особенности лимфогенного метастазирования опухолей слизистой оболочки полости рта, в объем облучения необходимо включить первичный очаг и лимфатические узлы первого регионарного барьера, располагающиеся вплоть до развилки общей сонной артерии.
Профилактика[править]
Прочее[править]
Прогноз
5-летняя выживаемость составляет около 50%.
Источники (ссылки)[править]
Ошибки в клинической онкологии: руководство для врачей [Электронный ресурс] / Под ред. В.И. Чиссова, А.Х. Трахтенберга — М. : ГЭОТАР-Медиа, 2009.
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Синонимы диагноза
- Описание
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
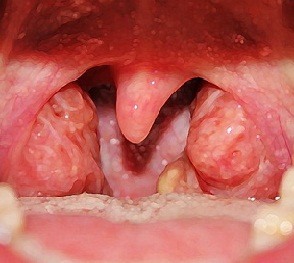
C09 Злокачественное новообразование миндалины.

Небные миндалины
Синонимы диагноза
Злокачественное новообразование миндалины, лимфоэпителиальная опухоль шминке, рак миндалин.
Описание
Рак миндалин – это злокачественная опухоль, которая обычно образуется у людейв возрасте после 50 лет. Наиболее подвержены этому виду рака мужчины. Среди опухолей верхних дыхательных путей рак миндалин занимает второе место по распространенности после рака гортани. Рак миндалин возникает в ротовой части глотки и разрастается без четких границ, может выглядеть как язва или в форме инфильтрата. В отношении рака миндалин так же используют термин “рак гланд”,так как гланды являются небными миндалинами. То есть “рак гланд” – это и есть рак миндалин и они неотделимы друг от друга. Рак миндалин встречается не часто, обычно развивается быстро и метастазирует. Рак миндалин является плоскоклеточным видом рака,его можно легко обнаружить при осмотре ротовом полости. Обычно опухоль возникает на одной из миндалин, обе миндалины поражаются редко.
Причины
Одними из наиболее вероятных причин возникновения рака миндалин является курение и употребление алкоголя. При совмещении этих двух факторов риск возникновения рака миндалин возрастает. Как уже было сказано ранее, люди в возрасте после 50-60 и мужчины так же входят в группу риска. Еще одной причиной возникновения рака миндалин может быть и вирус папилломы человека (возникновения рака обусловлено тем, что вирус попадает в ротовую область при оральном сексе). Возникновение рака миндалин в последнее время увеличилось, так как вирус папилломы человека распространяется быстрее, чем раньше.
Симптомы
К симптомам рака миндалин относятся боль в горле, а также иногда боль переходит в область уха. Еще одним симптомом является появление метастатической опухоли на шее. Так же среди симптомов возникает трудность при глотании, кровь в слюне. Болезнь характеризуется потерей веса, слабостью. Рак миндалин обладает свойством метастазировать в шейные лимфоузлы.
Диагностика
Рак миндалин диагностируют с помощью первичного обследования, биохимических анализов крови и анализов на онкомаркеры, а так же биопсии. Так же проводят ларингоскопию, бронхоскопию и эзофагоскопию. Начинать диагностику нужно при наличии первых жалоб пациента, при этом проводятся профилактические осмотры. Установление диагноза на ранней стадии улучшает дальнейший прогноз.
Лечение
Лечение рака миндалин зависит от стадии заболевания, от области поражения, от прорастания в прилежащие ткани и метастазирования. Применяется хирургическое лечение, химиотерапия, а также радиотерапия.
Прогноз
Прогноз заболевания тем лучше, чем раньше оно обнаружено. Поэтому, обследование специалистами при начальных жалобах, а так же профилактические осмотры, способствуют установлению диагноза на ранних стадиях заболевания, а, следовательно, и улучшают последующий прогноз.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Патогенез
- Классификация
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Гипертрофия нёбных миндалин.
Гипертрофия нёбных миндалин
Описание
Гипертрофия небных миндалин. Увеличение размеров лимфоидных образований, расположенных между передними и задними дужками мягкого неба, без признаков воспалительных изменений. Клинические проявления – дискомфорт при глотании, ухудшение носового и ротового дыхания, храп, гнусавость, искажение речи, дисфагия. К основным диагностическим критериям относятся анамнестические сведения, жалобы, результаты фарингоскопии и лабораторных тестов. Терапевтическая тактика зависит от выраженности гипертрофии и заключается в медикаментозном, физиотерапевтическом лечении или выполнении тонзиллэктомии.
Дополнительные факты
Гипертрофия небных миндалин – распространенное заболевание, которое встречается у 5-35% всего населения. Порядка 87% всех пациентов составляют дети и подростки в возрасте от 3 до 15 лет. Среди людей среднего и старшего возраста подобные изменения встречаются крайне редко. Часто данное состояние сочетается с увеличением носоглоточной миндалины – аденоидами, что свидетельствует об общей гиперплазии лимфоидной ткани. Распространенность патологии в детской популяции ассоциирована с высокой заболеваемостью ОРВИ. Гиперплазия лимфоидной ткани глотки с одинаковой частотой выявляется среди представителей мужского и женского пола.

Гипертрофия нёбных миндалин
Симптомы
Лейкоцитоз. Лимфоцитоз. Постоянная жажда. Эозинофилия.
Причины
В современной отоларингологии гипертрофию небных миндалин рассматривают как компенсаторную реакцию. Разрастанию лимфоидной ткани могут предшествовать состояния, сопровождающиеся иммунодефицитом. Как правило, увеличение миндалин обусловлено:
• Воспалительными и инфекционными заболеваниями. Небные миндалины – это орган, в котором происходит первичный контакт с антигеном, его идентификация, а также формирование местного и системного иммунного ответа. Чаще всего гипертрофию вызывают ОРВИ, рецидивирующее течение воспалительных патологий рта и глотки (аденоидита, стоматита, кариеса, фарингита ), инфекционные болезни детского возраста (корь, коклюш, скарлатина и другие).
• Снижением иммунитета. Сюда относятся все заболевания и факторы, способные снижать местный иммунитет и общие защитные силы организма, – гиповитаминоз, нерациональное питание, плохая экологическая обстановка, переохлаждение миндалин при ротовом дыхании и эндокринные заболевания. Среди последней группы наибольшую роль отводят недостаточности коры надпочечников и вилочковой железы.
• Лимфатико. Гипопластическим диатезом. Этот вариант аномалии конституции проявляется склонностью к диффузной гиперплазией лимфоидной ткани. Также для этой группы пациентов характерен иммунодефицит, нарушение реактивности и адаптации организма к воздействию факторов окружающей среды.
Патогенез
Для детей в возрасте до 3-4 лет свойственна недостаточность клеточного иммунитета в виде дефицита Т-хелперов. Это, в свою очередь, препятствует трансформации В-лимфоцитов в плазматические клетки и выработке антител. Постоянный контакт с бактериальными и вирусными антигенами приводит к чрезмерной продукции функционально незрелых Т-лимфоцитов лимфоидными фолликулами миндалин и их гиперплазии. Инфекционные и воспалительные заболевания носоглотки сопровождаются усиленной продукцией слизи. Она, стекая по задней стенке глотки, оказывает раздражающее действие на небные миндалины, вызывая их гипертрофию. При лимфатико-гипопластическом диатезе, помимо стойкой гиперплазии всей лимфоидной ткани организма, наблюдается ее функциональная недостаточность, что обуславливает повышенную склонность к аллергии и инфекционным заболеваниям. Важную роль в патогенезе заболевания играют аллергические реакции, которые вызывают дегрануляцию мастоцитов, скопление в паренхиме небных миндалин большого количества эозинофилов.
Классификация
Согласно диагностическим критериям Преображенского Б. С. , выделяют 3 степени увеличения небных миндалин:
• I – ткани миндалин занимают менее 1/3 расстояния от края передней небной дужки до язычка или срединной линии зева.
• II – гипертрофированная паренхима заполняет 2/3 вышеупомянутого расстояния.
• III – миндалины доходят до язычка мягкого неба, соприкасаются между собой или заходят друг за друга.
По механизму развития выделяют следующие формы заболевания:
• Гипертрофическая форма. Обусловлена возрастными физиологическими изменениями или конституционными аномалиями.
• Воспалительная форма. Сопровождает инфекционные и бактериальные заболевания полости рта и носоглотки.
• Гипертрофическо. Аллергическая форма. Возникает на фоне аллергических реакций.
Возможные осложнения
Развитие осложнений гипертрофии небных миндалин связано с нарушением проходимости носоглотки и ротоглотки. Это приводит к блокировке оттока секрета, продуцируемого бокаловидными клетками носовой полости и нарушению дренажной функции слуховой трубы, что вызывает развитие хронического ринита и гнойного среднего отита. Дисфагия сопровождается потерей массы тела, авитаминозами и патологиями желудочно-кишечного тракта. На фоне хронической гипоксии развиваются нервные расстройства, так как клетки головного мозга наиболее чувствительны к недостатку кислорода.
Диагностика
Для постановки диагноза гипертрофии миндалин отоларингологом проводится комплексный анализ, сопоставление анамнестических данных, жалоб пациента, результатов объективного осмотра, лабораторных тестов и дифференциация с другими патологиями. Таким образом, в диагностическую программу входит:
• Сбор анамнеза и жалоб. Для гиперплазии миндалин характерно нарушение дыхания, дискомфорт во время акта глотания без сопутствующего интоксикационного синдрома и развития ангин в прошлом.
• Фарингоскопия. С ее помощью определяются симметрично увеличенные небные миндалины ярко-розового цвета с гладкой поверхностью и свободными лакунами. Их консистенция – плотноэластическая, реже – мягкая. Признаки воспаления отсутствуют.
• Общий анализ крови. Определяемые изменения в периферической крови зависят от этиопатогенетического варианта увеличения миндалин и могут характеризоваться лейкоцитозом, лимфоцитозом, эозинофилией, повышением СОЭ. Зачастую полученные данные используются для дифференциальной диагностики.
• Рентгенография носоглотки. Применяется при наличии клинических признаков сопутствующей гипертрофии глоточных миндалин и низкой информативности задней риноскопии. Позволяет определить степень обтурации просвета носоглотки лимфоидной тканью и выработать тактику дальнейшего лечения.
Дифференциальная диагностика
Дифференциальная диагностика проводится с хроническим гипертрофическим тонзиллитом, лимфосаркомой, ангиной при лейкемии и холодным внутриминдаликовым абсцессом. Для хронического тонзиллита характерны эпизоды воспаления миндалин в анамнезе, гиперемия и гнойные налеты при фарингоскопии, интоксикационный синдром. При лимфосаркоме, в большинстве случаев, возникает поражение только одной небной миндалины. Ангина при лейкозе характеризуется развитием язвенно-некротических изменений на всех слизистых оболочках ротовой полости, наличием большого количества бластных клеток в общем анализе крови. При холодном абсцессе одна из миндалин приобретает округлую форму, а при нажатии определяется симптом флюктуации.
Лечение
Терапевтическая тактика напрямую зависит от степени разрастания лимфоидной ткани, а также тяжести заболевания. При минимальной выраженности клинических проявлений лечение может не проводиться – с возрастом происходит инволюция лимфоидной ткани, и миндалины самостоятельно уменьшаются в объеме. Для коррекции гипертрофии I-II используются физиотерапевтические мероприятия и фармакологические средства. Увеличение II-III степени в сочетании с выраженным нарушением дыхания и дисфагией является показанием к хирургическому удалению небных миндалин.
• Медикаментозное лечение. Как правило, подразумевает обработку небных миндалин антисептическими препаратами вяжущего действия на основе серебра и иммуномодуляторами на растительной основе. Последние могут также использоваться для промывания носа. Для системного воздействия применяются лимфотропные препараты.
• Физиотерапевтические средства. Наиболее распространенные методы – озонотерапия, коротковолновое ультрафиолетовое облучение, ингаляции углекислыми минеральными водами и грязевыми растворами, электрофорез, грязевые аппликации на подчелюстную область.
• Тонзиллэктомия. Ее суть заключается в механическом удалении разросшейся паренхимы небных миндалин при помощи тозиллотома Матье. Операция проводится под местной аппликационной анестезией. В современной медицине набирают популярность диатермокоагуляция и криохирургия, которые основаны на коагуляции тканей миндалин под воздействием высокочастотного тока и низких температур.
Прогноз
Прогноз при гипертрофии миндалин благоприятный. Тонзиллэктомия приводит к полному устранению дисфагии, восстановлению физиологического дыхания, нормализации речи. Умеренная гиперплазия лимфоидной ткани подвергается самостоятельной возрастной инволюции, начиная с 10-15-летнего возраста. Специфические превентивные меры отсутствуют.
Профилактика
Неспецифическая профилактика основывается на своевременном лечении воспалительных и инфекционных заболеваний, коррекции эндокринных нарушений, минимизации контактов с аллергенами, санаторно-курортном оздоровлении и рациональной витаминотерапии.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
|
