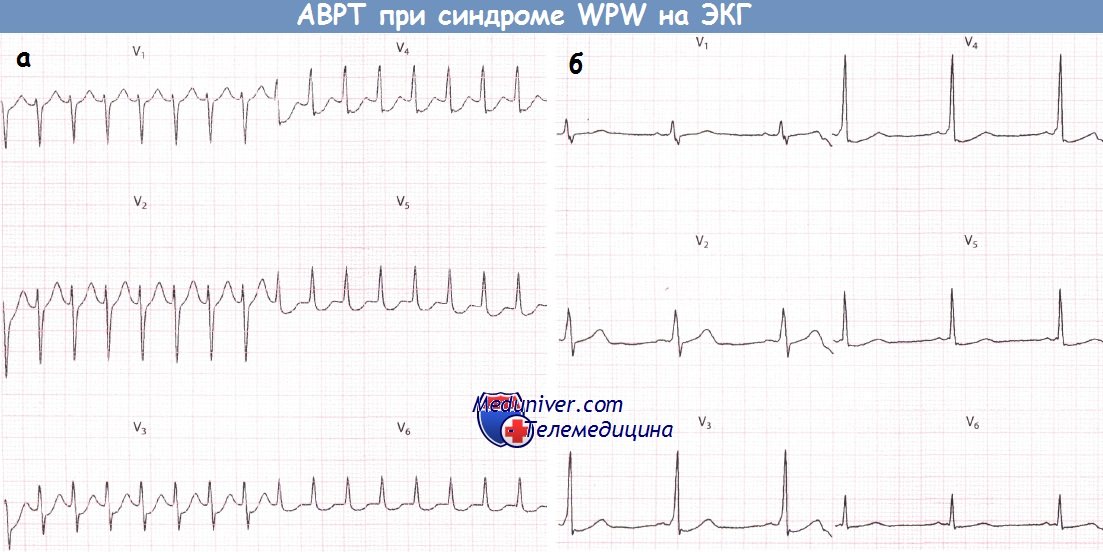
Wpw синдром с фибрилляцией предсердий

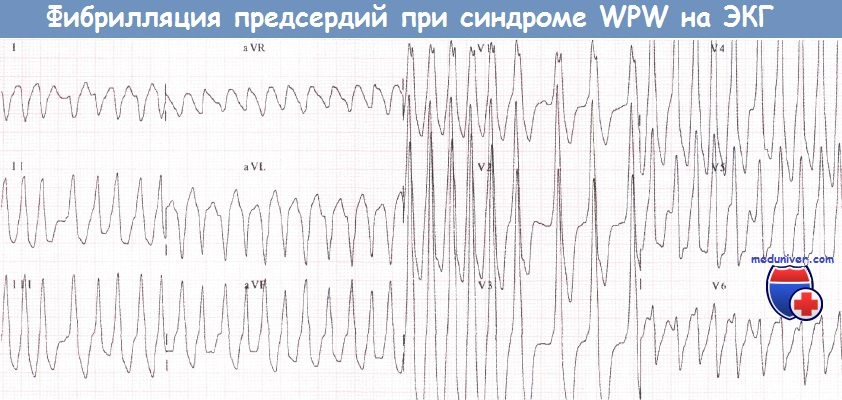
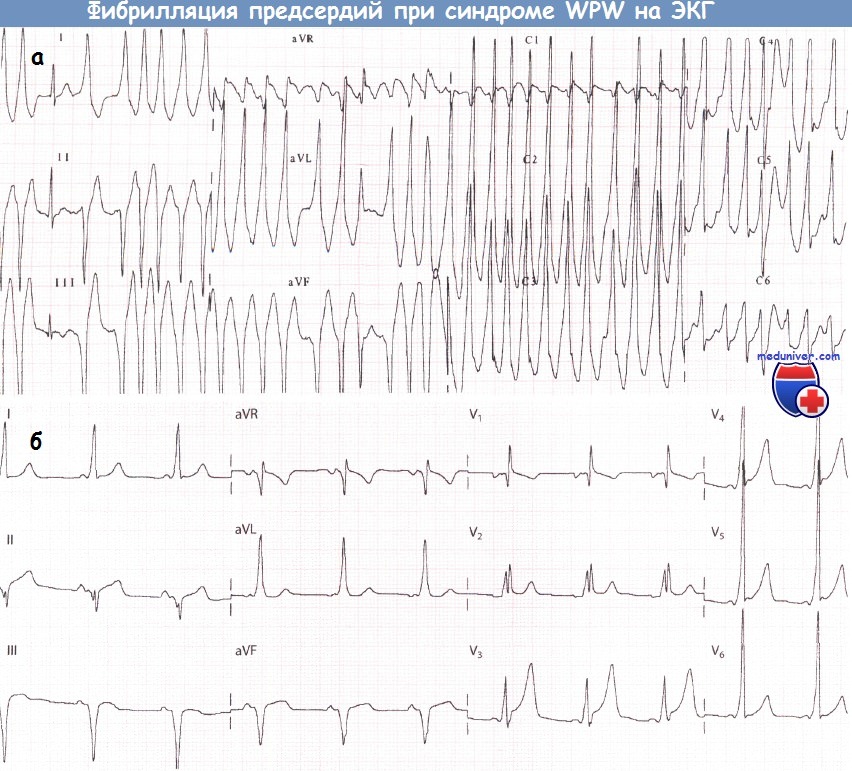
Нарушения ритма сердца при синдроме WPW (Вольфа-Паркинсона-Уайта)У пациентов с синдромом WPW могут возникать два основных вида аритмий: ФП и (чаще) АВРТ. 1. Фибрилляция предсердий при синдроме WPW (Вольфа-Паркинсона-Уайта)У пациентов без предвозбуждения АВ-узел защищает желудочки от сверхчастой активности предсердий во время их фибрилляции (частота ФП составляет от 350 до 600 имп./мин). При синдроме WPW дополнительный путь делает возможной активацию желудочков «обходным путем» и у некоторых пациентов может проводить импульсы с очень высокой частотой. В результате частота сокращений желудочков при фибрилляции предсердий (ФП) у больных с синдромом WPW бывает очень высокой. Как правило, большинство проведенных предсердных импульсов достигает желудочков по дополнительному пути, что сопровождается появлением дельта-волн. Меньшая часть импульсов, достигшая желудочков через АВ-узел, приводит к формированию нормальных комплексов QRS. В результате ЭКГ, которая может выглядеть очень угрожающе, демонстрирует абсолютно нерегулярный ритм желудочков, что является характерным признаком ФП. Некоторые желудочковые комплексы могут быть нормальными, однако большинство из них уширены за счет дельта-волны. Очень высокая ЧСС при фибрилляции предсердий (ФП) иногда может стать причиной развития сердечной недостаточности или шока. Стимуляция желудочков (предсердными импульсами через ДПП.) с очень высокой частотой создает риск развития ФЖ: это механизм внезапной смерти, которая иногда наблюдается у пациентов с данным синдромом. В целом риск ФЖ у таких пациентов весьма низок. Преимущественно она возникает, когда минимальный интервал между дельта-волнами не достигает 250 мс. Годовой риск внезапной смерти у пациентов с синдромом WPW составляет около 0,05%. При этом риск низок у пациентов с интермиттирующим проведением по дополнительному пути (независимо от того, зарегистрировано ли это на ЭКГ покоя, во время амбулаторного мониторирования ЭКГ или в ходе нагрузочной пробы). Риск, вероятно, также низок у бессимптомных пациентов.
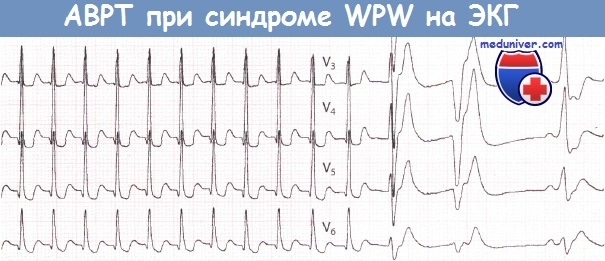
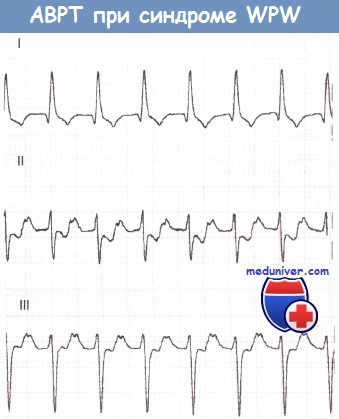
2. Атриовентрикулярная реципрокная тахикардия при синдроме WPW (Вольфа-Паркинсона-Уайта)АВ-узел и ДПП различаются по времени, которое требуется для восстановления их проводимости после активации. Обычно восстановление в АВ-узле происходит раньше. Если предсердная экстрасистола возникает в тот период сердечного цикла, когда проводимость АВ-узла уже восстановилась, а ДПП еще не способен к проведению, то соответствующий желудочковый комплекс, естественно, не будет иметь дельта-волны и поэтому будет узким. К тому времени как преждевременный предсердный импульс пройдет через АВ-соединение и активирует желудочки, проводимость ДПП восстановится, в результате чего последний окажется в состоянии провести импульс обратно к предсердиям. В свою очередь, когда импульс достигнет предсердия, АВ-соединение вновь обретет способность к проведению, и, таким образом, у импульса появляется возможность повторно циркулировать между предсердиями и желудочками, что и ведет к развитию АВРТ. Аналогичным образом желудочковая экстрасистола во время синусового ритма может достигнуть предсердий по ДПП и тем самым инициировать АВРТ. Во время тахикардии ЭКГ демонстрирует узкие желудочковые комплексы (при отсутствии частотно-зависимой блокады ножки пучка Гиса), следующие регулярно и с большой частотой. В отличие от ФП, при АВРТ желудочковые комплексы будут без дельта-волн и, таким образом, диагностические критерии синдрома WPW будут отсутствовать. Однако, как обсуждалось в главе 9, выявление временной связи предсердной активности (если таковую удается обнаружить) с активностью желудочков во время тахикардии может позволить установить ее механизм. Дополнительный путь АВ-проведения расположен на некотором удалении от АВ-соединения. Поэтому ретроградные зубцы Р будут находиться примерно посередине между желудочковыми комплексами. Если они отрицательны в отведении I, то дополнительный путь, скорее всего, расположен слева. Если инвертированные зубцы Р регистрируются в отведениях II, III и aVF, то ДПП, скорее всего, расположен в заднесептальной области.
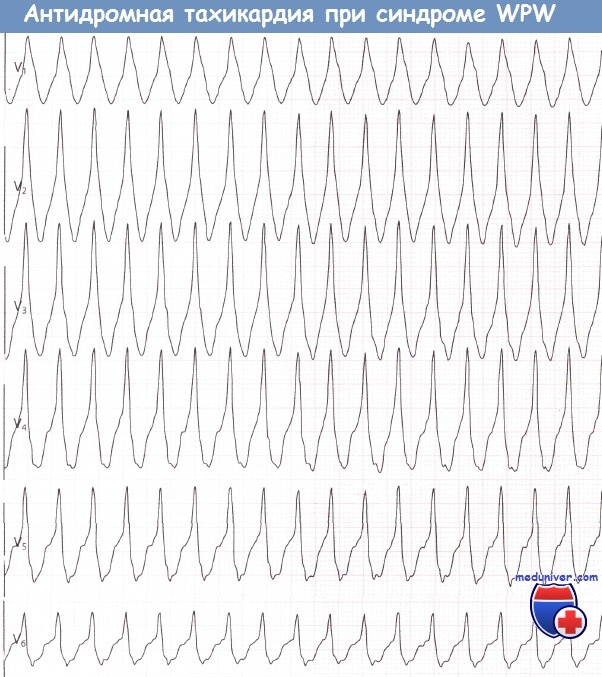
3. Антидромная тахикардия при синдроме WPW (Вольфа-Паркинсона-Уайта)Антидромная АВРТ встречается гораздо реже, чем представленная выше форма АВРТ, которая, в свою очередь, называется ортодромной. Циркуляция импульса идет в противоположном направлении: проведение из предсердий в желудочки осуществляется по дополнительному пути, а в обратном направлении — через АВ-узел. Следовательно, желудочковые комплексы будут иметь ярко выраженную дельта-волну.
— Также рекомендуем «Лечение синдрома WPW (Вольфа-Паркинсона-Уайта)» Оглавление темы «Нарушения ритма сердца»:
|
Источник
WPW синдром (синдром Вольфа-Паркинсона-Вайта) — синдром предвозбуждения. Часто сочетается с пороками сердца.
Феномен WPW — электрокардиографические критерии есть, но приступы отсутствуют.
Синдром WPW — есть и электрокардиографические проявления, и приступы тахикардии.
Типы синдрома WPW
A тип WPW
- пространственный вектор электрической оси сердца направлен вправо
- максимальный комплекс QRS в отведениях II, III, aVF
- в отведениях I, aVL дельта волна может быть отрицательной
- в отведенрях V1, V2 признаки гипертрофии или блокады правой ножки пучка Гиса
B тип WPW
- электрическая ось сердца направлена влево
- максимальный комплекс QRS в отведениях I, aVL
- в отведениях II, III, aVF комплекс QS (тип QRS)
- максимальный комплекс QRS с положительной дельта волной в отведениях V5, V6
AB тип WPW
- по стандартным отведениям ось отклонена влево
- по грудным отведениям — блокада правой ножки пучка Гиса
Все эти типы временами могут меняться.

Рис.1. Формирование дельта-волны при синдроме WPW
Клинические формы синдрома WPW
- Манифестирующая форма — добавочный путь может функционировать как антероградно, так и ретроградно. Чаще всего работает пучок Кента.
- Интермиттирующая форма — характеризуется перезодящими признаками предвозбуждения.
- Скрытый вариант WPW — добавочные пути являются ретроградно проводящими, вследствие более продолжительного рефрактерного проведения в них. Но иногда ретроградные пути могу быть медленно ретроградно проводящими вместо быстрых.
- Латентная форма WPW — возникает при электрической стимуляции предсердий.
ЭКГ признаки синдрома WPW
- укорочение интервала P-R (P-Q)<0,12 сек
- дельта волна на восходящем колене комплекса QRS, что свидетельствует о предвозбуждении
- расширенный комплекс QRS≥0,12 сек
- дискордантное смещение сегмента ST-T
- выраженность дельта волны зависит от того, какая часть желудочков возбуждается по добавочному пути. Дельта волна может быть отрицательной и положительной.
Классификация добавочных путей
- АВ-соединение (правостороннее, левостороннее, двустороннее), пучок Кента
- Нодовентрикулярное соединение (соединяет дистальную часть АВ-узла с межжелудочковой перегородкой), волокна Махейма.
- Фасцикуловентрикулярное соединение — ствол пучка Гиса с сократительным миокардом, волокна Махейма и Лева.
- Атриофасцикулярный тракт — соединение правого предсердия со стволом пучка Гиса. Тракт Брашен-Моше.
- Атрионодальный тракт — задний межузловой тракт Джеймса. Связывает синусовый узел с дистальной частью АВ-узла с NH-зоной.
При нодовентрикулярном соединении
- интервал PR — нормальный (0,12-0,20 сек)
- дельта волна отсутствует или есть только намек на нее
- комплекс QRS нормальный
Фасцикуловентрикулярный вариант предвозбуждения желудочков
- интервал PR — нормальный
- дельта волна может быть
- комплекс QRS немного расширен
Синдром укороченного интервала PR
- функционирует атрионодальный и атриофасцикулярный тракт
- интервал PR ≤0,11 сек
- дельта волна отсутствует
- вторичные процессы реполяризации отсутствуют

Рис.2. ЭКГ при синдроме WPW.
Осложнения на фоне синдрома WPW
На фоне синдрома WPW могут быть следующие осложнения:
- пароксизмальная реципрокная АВ-тахикардия — 85%
- пароксизмальная фибрилляция предсердий — 15%
- трепетание предсердий — 5%
- сочетание у одного больного приступов реципрокной АВ-тахикардии и пароксизмальной формы фибрилляции или трепетания предсердий.
- внезапная смерть на фоне синдрома WPW наступает в 0,2% случаев
Пароксизмальная тахикардия на фоне WPW
- Пароксизмальная реципрокная АВ-тахикардия составляет более 80% случаев
- Фибрилляция предсердий 15%, трепетание — 5%
- Сочетание реципрокной АВ-тахикардии и фибрилляции/трепетания предсердий
- 0,2% внезапная смерть
Пароксизмальная реципрокная АВ-тахикардия при продольном разделении АВ-узла на 2 электрофизиологических канала — обычного и необычного типов.
Механизм развития АВ-узловой реципрокной тахикардии
Sloy Fast — наличие тахикардии с узкими комплексами QRS, суправентрикулярная тахикардия, R-R одинаковые, частота 150-180 и более импульсов в минуту.
Признаки
- зубец P позади комплекса QRS
- интервал RP’ короткий, 90 мсек и менее
- интервал PR длинный
- RP менее 50% от R-R

Рис.3. Формирование дельта волны при синдроме WPW.
Атипичная реципрокная АВ-тахикардия
или бысто-медленная реципрокная АВ-тахикардия
- сначала импульс идет по B-пути, затем по a-пути
- RP>1/2 от R-R
- RP>PR
- RP>90 мсек
Ортодромная тахикардия
Признаки
- узкий комплекс QRS, интервал R-P-одинаковый
- частота 180-250 в минуту
- происходит ретроградная активация предсердий, поэтому:
— дискретный отрицательный зубец P в отведениях II, III, aVF
— RP-P’R
— RP — 100 мсек и более
— RP<50% R-R
Добавочные пути являются ретроградно проводящими.
При возникновении экстрасистолы, экстрасистолический импульс пытается провестись через добавочный путь и АВ-соединение. По добавочному пути провестись не получается, поэтому проводится через АВ-узел. Вследствие этого возникает комплекс QRS. Далее экстрасистолический импульс застает функционирующим добавочный путь в ретроградном направлении. Ретроградно возбуждает предсердия, поэтому позади комплекса QRS появляется зубец P. Экстрасистолический импульс возвращается в АВ-узел. И если АВ-узел вышел из рефрактерного периода, то возникает круговой ритм с антероградным проведением через АВ-соединение, ретроградно по добавочному пути.
Возникает ортодромная реципрокная АВ-тахикардия. Ортодромная означает что она проходит по АВ-соединению, реципрокная — по добавочному пути. Выглядит такая тахикардия как Sloy-Fast.

Рис.4. Дельта-волна при синдроме WPW.
Атипичная ортодромная реципрокная АВ-тахикардия
Возникает вследствие того, что добавочные пути являются медленно ретроградно проводящими с затухающим (докрементным) вентрикуло-артериальным проведением, у детей имеет хроническое течение.
Проходит антероградно через АВ-соединение, затем медленно ретроградно по добавочному пути, воспринимается миокардом предсердий и возвращается в АВ-узел.
Признаки
- RP>PR
- RP>50% от R-R (похожа на Fast-Sloy)
На фоне синдрома WPW есть альтернация комплекса QRS, есть вовлечение добавочного пути на фоне тахикардии.
На фоне ортодромной АВ-тахикардии возможно присоединение блокады правой и левой ножек пучка Гиса.
-Если присоединилась блокада правой ножки, то этот добавочный путь ретроградно проводящий.
— ортодромная тахикардия + блокада левой ножки пучка Гиса
Антидромная реципрокная АВ-тахикардия при синдроме WPW
Добавочный путь обладает нормальным эффективным рефрактерным периодом. При антидромной реципрокной АВ-тахикардии происходит антероградное распространение импульса по добавочному пути и ретроградно через АВ-соединение.
Признаки
- комплексы QRS — широкие, продолжительность 0,12 сек и более
- морфология комплекса QRS напоминает желудочковую тахикардию, а именно левожелудочковую тахикардию. Но по клинической картине антидромная реципрокная АВ-тахикардия совсем не похожа на желудочковую тахикардию, пациент разговаривает и вообще ведет себя обычно.
- RP-PR
- частота 150-250 импульсов в минуту

Рис.5. Механизм возникновения ортодромной и антидромной тахикардий при синдроме WPW
Фибрилляция предсердий при синдроме WPW
Фибрилляция предсердий возникает вторично, после предшествующего приступа реципрокной АВ-тахикардии.
Отмечается неблагоприятный прогноз в течении заболевания. В предсердиях возникают дистрофические изменения из-за того, что все время происходит ретроградное возбуждение предсердий. Это способствует появлению приступов фибрилляции и трепетания предсердий.
Фибрилляция предсердий на фоне скрытого синдрома WPW
Фибрилляция предсердий на фоне скрытого синдрома WPW или на фоне продолжительного эффективного рефрактерного периода в добавочных путях.
Волны фибрилляции предсердий распространяются на желудочки через АВ-соединение. К этому добавляется функционирующие АВ-блокады. Далее волны фибрилляции распространяются на желудочки через антероградно функционирующие добавочные пути. Это может привести к внезапной смерти, возникновению тахиаритмий, которые могут трансформироваться в фибрилляцию желудочков.
При диагностике фибрилляции предсердий на фоне синдрома WPW на электрокардиограмме, нужно выбирать самый короткий интервал R-R:
- если интервал R-R 220 мсек и менее, то очевиден риск развития фибрилляции желудочков
- интервал R-R 250-300 мсек — возможен риск развития фибрилляции желудочков
- интервал R-R >300 мсек — незначительный риск
На фоне тахисистолии появляются узкие комплексы QRS. Объясняется это тем, что как только урежается частота сердечных сокращений, импульс проводится через АВ-соединение, появляется узкий комплекс QRS, который имеет суправентрикулярный вид. Также може быть частичный захват комплексов, он и не узкий и не широкий, такой комплекс называется сливным.
И узкий и сливной комплекс подтверждают фибрилляцию предсердий на фоне WPW.

Рис.6. ЭКГ при синдроме WPW
Лечение
В данном случае нужно назначать антиаритмики 1а или 1с классов — например, аймалин. Или проводить дефибриляцию.
Строго противопоказаны:
- сердечные гликозиды
- верапамил
Эти препараты противопоказаны, так как они увеличивают рефрактерный период в АВ-узле и укорачивают рефрактерный период в добавочных путях. Поэтому интервал R-R становится еще короче!
Может возникнуть фибрилляция предсердий на фоне синдрома WPW с высокой частотой желудочковых сокращений.
Трепетание предсердий на фоне синдрома WPW
На фоне синдрома WPW трепетание предсердий является неблагоприятным поворотом в развитии заболевания.
Трепетание предсердий осуществляется через АВ-соединение.
Трепетание предсердий с антероградным распространением импульсов по добавочному пути характеризуется высоким желудочковым ответом.
- ритм правильный
- комплексы QRS деформированы, широкие
- Частота 300 и более (у желудочковой тахикардии частота до 250)
Противопоказаны:
- сердечные гликозиды
- верапамил

Рис. 7. ЭКГ при синдроме WPW.
Метки: A тип WPW, AB тип WPW, B тип WPW, WPW, WPW-синдром, WPW-феномен, АВ-соединение, АВ-узловая реципрокная тахикардия, Аритмии, Атипичная реципрокная АВ-тахикардия, Атрионодальный тракт, Атриофасцикулярный тракт, волокна Махейма, волокна Махейма и Лева, добавочные пути, Нодовентрикулярное соединение, Ортодромная тахикардия, пароксизмальная тахикардия, пучок Кента, ретроградно проводящие пути, Тракт Брашен-Моше, трепетание предсердий на фоне WPW, Фасцикуловентрикулярное соединение, фибрилляция предсердий, ФП, ЭКГ
Источник
Общие сведения
WPW-синдром или Синдром Вольфа-Паркинсона-Уайта связан с преждевременным возбуждением желудочков, что обусловлено проведением импульсов по дополнительным аномальным проводящим путям сердца, которые соединяют предсердия и желудочки. Синдром преждевременного возбуждения желудочков чаще встречается у лиц мужского пола и впервые проявляется в основном в молодом возрасте (10-20 лет). Намного реже синдром манифестирует у лиц старшей возрастной группы. Распространённость составляет 0,15-2%.
Клиническое значение синдрома Вольфа-Паркинсона-Уайта заключается в высоком риске развития тяжёлых нарушений ритма, которые при отсутствии правильно подобранной терапии, могут привести к летальному исходу.
Принято различать два понятия – Феномен WPW и Синдром WPW. При феномене WPW у пациента нет никакой клинической симптоматики, и только на ЭКГ регистрируется предвозбуждение желудочков и проведение импульсов по дополнительным соединениям. При синдроме к изменениям на ЭКГ присоединяется симптоматическая тахикардия. Код WPW-синдрома по мкб 10 – I45.6.
Патогенез
Гистологически дополнительные пути проведения выглядят как тонкие нити, расположенные в рабочем миокарде предсердий. Нити соединяют миокард предсердий и желудочков через атриовентрикулярную борозду, обходя структуру нормальной проводящей системы сердца.
При WPW-синдроме возбуждение части либо всего миокарда желудочков происходит раньше, чем при прохождении импульсов стандартным путём по ветвям и пучкам Гиса, по атриовентрикулярному узлу. На электрокардиограмме предвозбуждение желудочков отражается в виде дельта-волны – дополнительной волы деполяризации. При этом увеличивается ширина комплекса QRS, интервал PQ укорачивается.
Столкновение основной волны деполяризации и дополнительной дельта-волны приводит к формированию сливного комплекса QRS, который становится уширенным и деформированным. После нетипичного возбуждения желудочков нарушается последовательность процессов реполяризации, что приводит к формированию дискордантного комплекса QRS на ЭКГ. При это меняется полярность зубца Т и смещается сегмент RS-T.
Формирование круговой волны возбуждения (re-entry) приводит к таким нарушениям ритма, как фибрилляция и трепетание предсердий, пароксизмальная надежелудочковая тахикардия. В таком случае импульс движется в антероградом направлении по AV-узлу от предсердий к желудочкам, а по дополнительным проводящим путям в ретроградном – от желудочков к предсердиям.
Классификация
Выделяют 4 клинические формы синдрома WPW:
- Манифестирующая форма. Характерно наличие постоянной дельта-волны, которая регистрируется у 0,15-0,20% от общей популяции. Регистрируется ретроградное и антеградное проведение по дополнительным проводящим путям.
- Интермиттирующая форма. Характерны преходящие признаки предвозбуждения, выявляется чаще всего по клиническим данным.
- Латентная форма. Признаки предвозбуждения регистрируются только при стимуляции предсердий (в основном – левого предсердия) через коронарный синус при проведении инвазивного ЭФИ (электрофизиологическое исследование). Может наблюдаться замедление проведения импульсов по AV-узлу при массаже каротидного синуса или введении Пропранолола, Верапамила.
- Скрытая форма. Характерно только ретроградное предвозбуждение предсердий. Пароксизмы фибрилляции предсердий и антидромной тахикардии с проведением через дополнительные пути проведения не наблюдаются. На ЭКГ при синусовом ритме нет никаких признаков синдрома WPW.
Выделяют 3 стадии течения заболевания:
- I – кратковременные приступы (длительностью менее получаса) ортодромной тахикардии. Приступы купируются рефлекторно.
- II – частота и длительность приступов повышается (от получаса до 3-х часов). Приступы купируются приёмом одного антиаритмического препарата совместно с применением вагусных проб. Для предупреждения запуска пароксизмальной тахикардии применяется медикаментозная терапия.
- III – частые приступы ортодромной тахикардии, длительностью более 3-х часов.
Регистрируются приступы фибрилляции предсердий или желудочков, приступы желудочковой тахикардии. Проявляются нарушения проводящей системы сердца в виде блокад ножек пучка Гиса, синдрома слабости синусового узла, антиовентрикулярных блокад. Отмечается устойчивость к антиаритмическим средствам.
Выделяют несколько анатомических вариантов синдрома с учётом морфологического субстрата:
Синдром с добавочными мышечными атриовентрикулярными волокнами:
- идущие через фиброзное соединение от аортального к митральному клапану;
- идущие через добавочное париетальное атриовентрикулярное соединение (левое или правое);
- связанные с аневризмой средней вены сердца или синуса Вальсальвы;
- идущие от ушка предсердия (правого или левого);
- идущие по парасептальным, септальным, нижним или верхним волокнам.
Синдром с пучками Кента (специализированные мышечные атриовентрикулярные волокна). Пучки формируются из рудиментной ткани, аналогичной структуре AV-узла:
- входящими в миокарда правого желудочка;
- входящими в правую ножку пучка Гиса (атрио-фасцикулярные).
Причины
Патология обусловлена наличием дополнительных аномальных путей проведения импульсов, которые проводят возбуждение от предсердий к желудочкам. Синдром Вольфа-Паркинсона-Уайта никак не связан со структурными изменениями в сердце. Однако у пациентов могут выявляться некоторые врождённые аномалии развития сердца, связанные с дисплазией соединительной ткани:
- пролапс митрального клапана;
- Синдром Элерса-Данло;
- синдром Марфана.
В некоторых случаях синдром связан с врождёнными пороками сердца:
- тетрада Фалло;
- дефект межпредсердной перегородки;
- дефект межжелудочковой перегородки.
В литературе встречается описание семейных вариантов WPW. Заболевание может проявиться в любом возрасте, либо никак себя не проявлять на протяжении всей жизни. Определённые факторы способны спровоцировать запуск синдрома:
- пристрастие к употреблению кофе;
- стрессы;
- курение;
- злоупотребление алкогольсодержащими напитками;
- частое эмоциональное перевозбуждение.
Выявить заболевание нужно как можно раньше, чтобы предотвратить развитие осложнений.
Симптомы при WPW синдроме
Течение заболевания может быть абсолютно бессимптомным. Клинические симптомы могут внезапно проявиться в любом возрасте. Синдром преждевременного возбуждения желудочков сопровождается разнообразными нарушениями ритма сердца:
- реципрокная наджелудочковая тахикардия (80%);
- фибрилляция предсердий (15-30%);
- трепетание предсердий с частотой 280-320 ударов в минуту (5%).
Могут регистрироваться и менее специфичные аритмии:
- желудочковая тахикардия;
- экстрасистолия (предсердная и желудочковая).
Аритмия может быть спровоцирована физическим или эмоциональным перенапряжением, употребление алкоголя или специфических веществ. Нарушения могут развиться спонтанно, без видимых на то причин. Во время приступа появляется чувство нехватки воздуха, болевой синдром, похолодание конечностей, ощущение замирания сердца или наоборот учащённого сердцебиения. При трепетании и мерцании предсердий появляются:
- одышка;
- обмороки;
- головокружение;
- падение кровяного давления.
При переходе в фибрилляцию желудочков может наступить внезапная смерть.
Пароксизмальная аритмия может длиться от нескольких секунд до нескольких часов. Иногда приступы купируются самостоятельно, в некоторых случаях эффективным оказывается выполнение рефлекторных приёмов. При затяжных пароксизмах помощь оказывается в условиях круглосуточного стационара.
Анализы, диагностика и инструментальные признаки WPW-синдрома
При биохимическом анализе крови необходимо определить уровень содержания электролитов: калия и натрия.
Признаки WPW-синдрома на ЭКГ:
- укорочение интервала P-R (меньше 120 мс);
- дискордантные изменения зубца Т и сегмента ST по отношению к направленности комплекса QRS на экг;
- уширение комплекса QRS за счёт сливного характера (более 110-120 мс);
- присутствие признаков проведения по дополнительным путям на фоне нормального синусового ритма (наличие дельта-волны).
Трансторакальная ЭхоКГ проводится для исключения врождённых пороков и аномалий развития сердца, для исключения/подтверждения наличия тромбов в полостях сердца.
Инвазивное ЭФИ. Электрофизиологическое исследование проводится для:
- верификации клинической АВРТ;
- определения режима ее индукции, купирования;
- дифференциальной диагностики с фибрилляцией предсердий, трепетанием предсердий, внутрипредсердной тахикардией, предсердной тахикардией, АВУРТ (атриовентрикулярная узловая реципрокная тахикардия).
Чреспищеводная электрокардиостимуляция позволяет спровоцировать приступы аритмии, доказать наличие дополнительных путей проведения. При эндокардиальном ЭФИ можно точно определить количество дополнительных путей проведения, их локализацию, верифицировать клиническую форму заболевания, выбрать дальнейшую тактику лечения (медикаментозно или радиочастотная абляция).
При АВРТ с аберрацией проведения по ножкам пучка Гиса и при антидромной тахикардии проводится дифференциальная диагностика с желудочковой тахикардией.
Лечение WPW-синдрома
Специальное лечение при отсутствии пароксизмов аритмий при синдроме Вольфа-Паркинсона-Уайта не проводится. Чреспищеводная электрокардиостимуляция и наружная электрическая кардиоверсия проводятся при гемодинамически значимых приступах, которые сопровождаются:
- потерями сознания;
- нарастанием признаков сердечной недостаточности;
- гипотонией;
- стенокардией.
 В определённых случаях купировать приступ аритмии удаётся самостоятельно благодаря применению рефлекторных вагусных проб (проба Вальсальвы, массаж каротидного синуса). Эффективно применение Верапамила, внутривенное введение АТФ, приём антиаритмиков (Пропафенон, Новокаинамид, Амиодарон). Пациентам с приступами аритмии в анамнезе показана постоянная антиаритмическая терапия.
В определённых случаях купировать приступ аритмии удаётся самостоятельно благодаря применению рефлекторных вагусных проб (проба Вальсальвы, массаж каротидного синуса). Эффективно применение Верапамила, внутривенное введение АТФ, приём антиаритмиков (Пропафенон, Новокаинамид, Амиодарон). Пациентам с приступами аритмии в анамнезе показана постоянная антиаритмическая терапия.
Доктора
Лекарства
Если при клиническом обследовании признаки выраженной структурной патологии не выявлены, то самым эффективным методом лечения является назначение препаратов Iс класса: Пропафенон и Флекаинид. У 35% пациентов на фоне лечения в течение года пароксизмальная тахикардия не рецидивирует, в то время как эффективность препаратов из группы блокаторов кальциевых каналов составляет всего 25%. Лицам с верифицированной антидромной тахикардией и манифестирующим синдромом WPW следует соблюдать осторожность при приёме бета-адреноблокаторов (Бисопролол, Метопролол) и блокаторов кальциевых каналов недигидропиридинового ряда (Дилтиазем, Верапамил).
При редких приступах пароксизмальной тахикардии (1-2 раза в год) без выраженных нарушений гемодинамики антиаритмики можно применять только во время приступа. Устойчивость к препаратам антиаритмического действия развивается у 56-70% пациентов в течение 1-5 лет после начала лечения.
Процедуры и операции
При фибрилляции предсердий и при развитии устойчивости к антиаритмическим препаратам проводят катетерную радиочастотную абляцию добавочных путей проведения транссептальным либо ретроградным (трансаортальным) доступом. При синдроме WPW эффективность РЧА достигает 95%. Риск рецидивов – 5-8%.
Первая помощь
Пароксизмальная тахикардия требует оказания неотложной помощи. При отсутствии нарушений гемодинамики применяются антиаритмические медикаменты. Перечень основных препаратов ниже.
| Препарат | Доза | Примечание |
| Амидарон | 15-450 мг медленно внутривенно в течение 10-30 минут. | Высокая эффективность при отсутствии эффекта от других медикаментов. |
| Пропафенона гидрохлорид | 150 мг перорально. | Может вызывать замедление синоатриальной, внутрижелудочковой и атриовентрикулярной проводимости. Возможны брадикардии, снижение сократительной способности миокарда у предрасположенных лиц. Характерно аритмогенное действие. Возможна ортостатическая гипотензия при применении в больших дозировках. |
Дополнительные лекарственные средства
| Препарат | Доза | Основные побочные эффекты |
| Бисопролол | 5-15 мг/сутки перорально | Сердечная недостаточность, гипотония, бронхоспазм, брадикардия. |
| Карбэтоксиамино-диэтиламинопропионил-фенотиазин | 200 мг/сутки | AV блокада II-III степени, CA-блокада IIстепени, желудочковые нарушения ритма сердца совместно с блокадами по пучкам Гиса, кардиогенный шок, выраженная сердечная недостаточность, нарушение работы почечной системы и печени, артериальная гипотония. |
| Верапамил | 5-10 мг внутривенно со скоростью 1 мг в минуту | При идиопатической желудочковой тахикардии (на ЭКГ комплексы QRS типа блокады правой ножки пучка Гиса с отклонением электрической оси влево). |
| Дилтиазем | 90 мг 2 раза в сутки | При суправентрикулярной тахикардии. |
| Соталол | 80 мг 2 раза в сутки | При суправентрикулярной тахикардии. |
Профилактика
Специфическая профилактика синдрома WPW отсутствует. Если на ЭКГ был выявлен феномен Вольфа-Паркинсона-Уайта, то пациенту рекомендуется регулярное наблюдение у кардиолога даже при отсутствии симптомов.
Лицам, близкие родственники которых наблюдаются с синдромом WPW, рекомендуется пройти плановый осмотр для исключения у себя данного диагноза. Обследование включает ЭКГ, суточный мониторинг ЭКГ, проведение электрофизиологических методов.
Синдром WPW у детей
Наиболее распространённой причиной развития тахикардии у детей является WPW синдром. Чаще всего заболевание регистрируется у мальчиков. У детей выделяют два возрастных пика развития тахикардий, вызванных синдромом ВПВ: с рождения и до 1 года жизни и с 8 до 12 лет. Тактика ведения маленьких пациентов определяется с учётом клинической симптоматики и возраста.
У младенцев приступы тахикардии сопр?