Выраженный болевой синдром коленного сустава
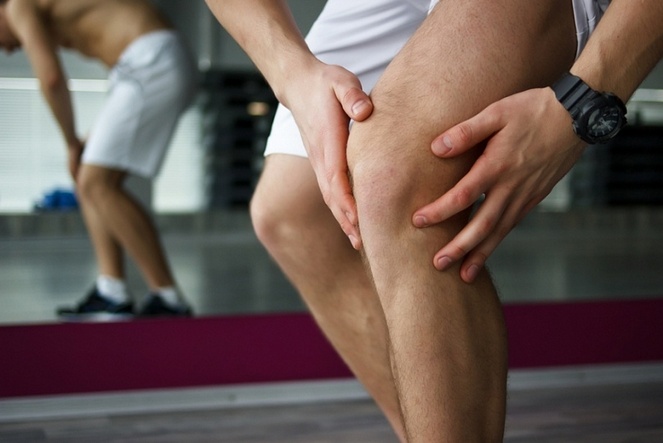
Передний болевой синдром коленного сустава, помимо прочих включает в себя: синдром медиапателлярной и супрапателлярной складки и передний болевой синдром, связанный с тракционным апофизитом

Синдром медиапателлярной и супрапателлярной складки
Синовиальная оболочка, выстилающая сустав, имеет множество складок (дупликатур синовии), которые заполняют все свободное суставное пространство, образованное в связи с дисконгруентностью суставных концов.
Существует три постоянных синовиальных складки: plicae suprapatellaris, infrapatellaris (ligamentum mucosum), mediapatellaris. Первая и последняя из них довольно близко контактируют между собой, в зависимости от положения сустава.
При сгибании гипертрофированные медиапателлярная и (или) супрапателлярная складки могут плотно контактировать с суставной поверхностью внутреннего мыщелка бедра, вызывая сначала раздражение от трения, а потом и хондромаляцию в нем и по медиальной поверхности надколенника.
По данным отечественных исследователей чаще всего вызывают клиническую симптоматику:
- Патологическая медиапателлярная складка – 72,4%
- Патологическая супрапателлярная складка – 3,3%
Причины развития
По Miller в ряде случаев причиной развития синдрома складок явилась грубо выполненная ранее медиальная артротомия, во время которой складки были повреждены, с последующим развитием фиброза, утолщений, рубцевания и развитием симптомокомплекса своеобразного импиджмент-синдрома, носящего название shelf-синдрома.
В большинстве же случаев развитие синдрома связано с прямой травмой, сопровождающейся сначала кровоизлияниями, а потом и асептическим воспалением синовии и её складок.
Клинические проявления
Этот синдром клинически выражается в болях по передней поверхности сустава, резко усиливающихся при сгибании; щелчках при движениях, обусловленных соскальзыванием складок с мыщелка бедра. Чаще встречается у детей и подростков.
Диагностика
Диагноз должен быть установлен максимально рано, до развития хондромаляции.
Клинически заподозрить синдром медиа- и супрапателлярной складки можно следующим образом: в положении разгибания в суставе первым пальцем исследователь обнаруживает болезненное уплотнение в нижнем сегменте по внутренней поверхности надколенника, последующее смещение надколенника кнаружи приводят к исчезновению или резкому уменьшению боли.
Для диагноза используется МРТ и артроскопия, последний метод обладает 100% информативностью.
До широкого применения вышеперечисленных методов, диагноз в подавляющем большинстве случаев ставился во время диагностической артротомии.
Лечение
Основной метод – артроскопическая резекция складок. Важно: операция должна заключаться именно в иссечении, а не пересечении фиброзно измененной складки, чтобы исключить последующее её рубцевание и рецидив симптоматики.
Передний болевой синдром, связанный с тракционным апофизитом
Ряд ортопедов считают необходимым проводить дифференциальную диагностику между пателлярной тендинопатией и болезнью Sinding-Larsen-Johansson, относя последнюю к тракционному апофизиту нижнего полюса надколенника.
Заболевание встречается у подростков 11-15 лет, чаще у мальчиков в период интенсивного роста.
В редких случаях заболевание завершается формированием остеофитов в зоне бывших периостальных напластований.
Клинические проявления
Проявляется болями в области нижнего полюса надколенника и наличием болезненного участка и уплотнения по его передней поверхности в нижней трети.
Диагностика
Рентгенологически выявляются периостальные напластования различной плотности, иногда с участками их фрагментации.
Для диагностики может быть использовано УЗИ.
Классификация
Neuschwander предложил классификацию болезни Sinding-Larsen-Johansson, основанную на рентгенологических данных. Им выделены 5 стадий заболевания:
- 1 (начальная) стадия – изменения отсутствуют.
- 2 стадия – выявляется неправильная кальцификация в области нижнего полюса надколенника.
- 3 стадия – слияние участков кальцификации.
- 4А стадия – включение кальцификатов в кортикальный слой (на боковой рентгенограмме отсутствуют какие-либо изменения).
- 4В стадия – кальцификат чётко отделен от надколенника.
Лечение
В большинстве случаев клиническая симптоматика после исключения спортивных перегрузок исчезает без специального лечения.
Источник
Боль в колене (синоним – гоналгия) – распространенный симптом, который возникает при нетравматических и травматических заболеваниях. В статье мы разберем лечение боли в коленях.
 Гоналгия
Гоналгия
Внимание! В международной классификации болезней (МКБ-10) гоналгия обозначается кодом M25.5.
Причины боли в колене
Гоналгия может иметь много разных причин. Она может быть вызвана травматическими факторами, чрезмерной или недостаточной нагрузкой, а также слабостью мускулатуры. Артроз, метаболические расстройства, аутоиммунные патологии или бактериальные инвазии могут повредить сустав и вызвать боль.
Травматические причины гоналгии:
- Синяки.
- Вывих надколенника.
- Перелом костей.
- Открытые раны – выраженные порезы или ссадины. Более глубокие травмы представляют более высокий риск заражения. Если есть подозрение на повреждение суставной капсулы и, следовательно, открытие сустава, необходимо немедленное оперативное лечение.
 Синяк
Синяк
Иногда гоналгия обусловлена небактериальными воспалительными заболеваниями. К ним относятся ревматизмы и некоторые нарушения обмена веществ, которые атакуют внутреннюю часть коленного сустава:
- Ревматоидный артрит. Иммунитет разрушает синовиальную мембрану.
- Анкилозирующий спондилоартрит.
- Остеоартроз (коксартроз).
- Остеопороз.
- Подагрическое расстройство. Концентрация мочевой кислоты в крови значительно увеличивается. Затем мочевая кислота откладывается в виде кристаллов в суставах и раздражает, а также повреждает синовиальную мембрану и хрящ. Подагра проявляется в колене часто в виде шишки с очень болезненным отеком и перегревом.
 Подагра
Подагра
Другие причины:
- Тендинит и бурсит (воспаление синовиальной сумки, в которой содержится жидкость) возникают из-за перенапряжения и различных травм.
- Остеохондрит и другие остеопатии.
- Остеонекроз относится к смерти костной ткани. Причиной может быть септический (бактериальный) или асептический некроз.
- ДТС.
- Гемофилия представляет собой наследственное заболевание, при котором свертывание крови нарушается. Это также может привести к внезапному суставному кровотечению (гемартрозу).
- Психосоматические расстройства.
Симптомы
Проблемы с коленом могут возникать внезапно или развиваться в течение длительного времени. Иногда гоналгия может быть настолько сильной, что ходьба, стояние или даже длительное сидение вызывают дискомфорт. Для многих людей, особенно в преклонном возрасте, боль также является ежедневным компаньоном, с которым нужно учиться жить.
Важно! Если резко колено или нога начинают распухать, простреливать, возникает внешнее покраснение или щелчок, необходимо обратиться к врачу. Если ощущается болезненность при надавливании на определенные точки спереди или сзади, рекомендуется сначала мазать участок мягким кремом, а потом идти к доктору.
Иногда при подъеме по лестнице (особенно в пожилом возрасте) могут возникать гоналгии или онемение ноги. Пациенту с трудом удается сгибать или разгибать колено, а также возникает покраснение на передней части чашечки. Вставать бывает трудно, а иногда – невозможно. Сочленения (соединения) костей, спина и другие части тела могут сильно болеть.
Диагностика
При физическом обследовании врач проверит, насколько сильно пациент может согнуть колено без боли. При оценке стабильности колена часто можно определить, повреждены ли сухожилия и связки.
Во многих случаях для обеспечения диагноза необходимы дополнительные диагностические обследования:
- УЗИ;
- рентгенография;
- компьютерная томография;
- МРТ.
Для точной диагностики повреждений в коленном суставе необходима артроскопия. Во время этой процедуры врач использует гибкую трубку, которая вводится через небольшие разрезы кожи. Даже более крупные операции на коленном суставе могут проводиться сегодня эндоскопом.
 УЗИ
УЗИ
Ангиография – рентгенографическое обследование сосудов. Она позволяет выявить нарушения кровообращения части мертвой кости (остеонекрозы). Важно сделать полное обследование как сверху патологии, так и в нижней части. Врач может с помощью дополнительных инструментов выявить степень патологии.
Другие исследования:
- Общее исследование крови.
- Исследования мочи или стула, которые выполняются для обнаружения бактерий, поскольку некоторые патогены могут вызвать воспалительную реакцию в суставе.
- Мазок из горла проводятся при подозрении на ревматизм.
- Сцинтиграфия – исследование, которое позволяет визуализировать метаболическую активность различных тканей с использованием радиоактивно меченых веществ.
- Биопсия.
Методы лечения
Многие спрашивают: как лечить патологию? Лечение первой линии – анальгетическая терапия. Следует отметить, что использование некоторых болеутоляющих средств, таких как АСК, ибупрофен или диклофенак, ингибирует свертывание крови в течение длительного времени.
Открытые раны требуют хирургической очистки и, если возможно, закрытия раны. Из-за высокого риска заражения рекомендуется соблюдать особую осторожность при нанесении посторонних веществ и мазей. Дальнейшее лечение зависит от травмы или заболевания. Многие хирургические процедуры на суставе теперь можно выполнять эндоскопическими средствами.
 Раны
Раны
Врач может также назначить так называемые физиотерапевтические процедуры. К ним относятся терапевтическое использование ультразвукового или стимулирующего тока, лечебных ванн, противовоспалительных мазей. Если другие болезни являются причиной боли в колене, они должны рассматриваться отдельно.
Консервативные методы
Парацетамол (ацетаминофен) является веществом, известным с прошлого века. Парацетамол также доступен как единый продукт под многими торговыми марками. У детей часто используются суппозитории. По сравнению с таблетками их эффект наступает позже, а биодоступность примерно на 30% ниже.
Около 90% парацетамола связано с глюкуроновой кислотой или сульфатами в печени. Препарат удаляется в конъюгированной форме. Остальная часть преобразуется ферментативной системой оксидаз в потенциально токсичные метаболиты. При единичных высоких дозах парацетамола, превышающих примерно 100 мг/кг, могут возникать повреждения печени. Терапевтические дозы составляют от 10 до 15 мг/кг, но общая суточная доза не должна превышать 65 мг/кг по соображениям безопасности. Одним из исключений является алкоголизм: поскольку повторное употребление алкоголя увеличивает активность оксидаз, обычные терапевтические дозы парацетамола могут уже приводить к серьезному повреждению печени.
Все нестероидные противовоспалительные препараты оказывают также анальгетический и жаропонижающий эффект. Согласно клиническому опыту, новые препараты лучше переносятся желудочно-кишечным трактом, чем старые (индометацин, фенилбутазон) или аспирин. В течение нескольких лет 200 мг таблеток ибупрофена (одного из самых проверенных противовоспалительных средств) было самым популярным средством, предлагаемым в аптеках. Другие противовоспалительные средства также доказали свою эффективность в лечении «банальной» подколенной боли.
 Индометацин
Индометацин
Метамизол был запрещен во многих странах из-за риска развития агранулоцитоза. Этот агранулоцитоз является аллергическим, то есть после определенного времени задержки могут появляться антитела, которые разрушают лейкоциты в периферической крови.
Чтобы количественно оценить риск агранулоцитоза при приеме метамизола, было проведено многоцентровое исследование, из которого трудно сделать конкретные выводы. Чтобы оценить и сравнить опасности отдельных анальгетиков, нужно попытаться определить риск побочного эффекта для однократных и повторных доз.
Было справедливо указано, что, по-видимому, больше смертельных исходов вызвано метамизолом, чем другими анальгетиками. Однако наиболее серьезные побочные действия противовоспалительных лекарств или парацетамола (гепатотоксичность) в значительной степени зависят от дозы и, следовательно, более предсказуемы, чем аллергический агонулоцитоз.
Легкую и умеренно сильную боль всегда следует лечить монопрепаратами. Аспирин, парацетамол и нестероидные средства являются безопасными и проверенными веществами. При хронической боли выбор препарата во многом определяется основным заболеванием. Дети должны получать АСК только в особых случаях. У алкоголиков лечение незначительной боли или лихорадки проблематично.
Кофеин может усилить эффекты периферических анальгетиков, однако его стимулирующие свойства могут помочь развитию зависимости. Два дополнительных соображения ставят под вопрос фиксированное добавление кофеина. Стимулирующий эффект кофеина помогает не только снять усталость, но и улучшить общее самочувствие. Однако к кофеину развивается толерантность.
Профилактика
Что нужно делать, чтобы предотвратить боль? Различные физиотерапевтические процедуры (электротерапия, мануальная терапия, лечебная физкультура) назначаются при сильной боли. При тендинитах местные инъекции с анестетиком (средство от болей) часто обеспечивают немедленное, хотя и неустойчивое облегчение боли.
Специально для спортсменов физиотерапевты и преподаватели физкультуры разрабатывают подходящую учебную программу, чтобы избежать будущих перегрузок с помощью особых упражнений.
Пациенты интересуются: как еще можно снять боль? При хронических симптомах все чаще используется экстракорпоральная ударно-волновая терапия. Однако обязательная медицинская страховка не покрывает расходы, поскольку научное доказательство эффективности этого метода по-прежнему остается неясным.
 УВТ
УВТ
Следует избегать спортивных перегрузок, если болит коленный сустав. Упражнения на растяжку и постепенное увеличение интенсивности тренировки готовят сухожилия и связки к тренировке. Обувь, соответствующая спорту, помогает предотвратить перегрузку суставов. Рекомендуется менять кроссовки каждые пройденные пешком 600 км. Неправильная обувь может ухудшить болевой синдром. В некоторых ситуациях негативные ощущения могут отдавать в нижние конечности. Если боль нарастает, важно вовремя предпринять шаги по улучшению состояния.
Совет! Не стоит заниматься лечением только в домашних условиях. Быстро избавляться от недуга народными (традиционными) средствами крайне не рекомендуется.
Перечень нужных медикаментов (пластырей, таблеток, уколов), которые обезболивают и убирают острые симптомы (резкое жжение, нездоровую отечность, ощущение дискомфорта), поможет определить врач. Самостоятельно снимать боль массажем, настойками или другими непроверенными рецептами не рекомендуется. При любых симптомах важно своевременно посещать врача.
Источник
Коленный сустав — один из самых сложных суставов организма человека. Такое «непростое» устройство в сочетании с постоянной нагрузкой делает сустав весьма уязвимым.
В связи с этим не удивительно, что за всю жизнь хотя бы раз каждый из нас испытывал боль в колене — тупую, ноющую, резкую приглушенную или даже нестерпимую. Иногда неприятные ощущения беспокоят людей лишь во время ходьбы или сгибании-разгибании ноги, в некоторых случаях — регулярно.
Характер боли в коленном суставе, так же как и вызывавшие ее причины, бывает весьма разными, в этой статье мы постараемся детально разобраться почему болит колено, и что делать в таком случае.
Причины боли в колене
Болевой синдром в коленном суставе может быть вызван травмой или иметь патологическую природу. Иногда это симптом серьезного заболевания, определить которое можно по характеру ощущений и ряду дополнительных признаков.
Среди наиболее часто встречающихся причин, почему болят колени, выделяют следующие:
- Артрит коленного сустава – воспалительное заболевание. Может быть как самостоятельной патологией, так и симптомом или осложнением других болезней.
- Артроз коленного сустава – дегенеративный процесс разрушения суставных тканей, при длительном течении вызывает деформацию, лишает сустав подвижности.
- Из-за получения травмы вследствие очень сильного удара по колену, его удара о твёрдый предмет, падения. При этом сустав чрезмерно повреждается и неестественно изгибается.
- Повреждение связок – любая активность, связанная с физическими усилиями, может привести к травме колена. Часто это происходит при занятиях спортом и во время активного отдыха, при этом чувствуется немедленная резкая боль, сустав опухает. Если это произошло, необходимо исключить дальнейшие нагрузки на поврежденную ногу до тех пор, пока не будет оказана врачебная помощь, чтобы не усугубить травму.
- Повреждение мениска. Мениск представляет собой округлый хрящ в коленном суставе, который легко повредить при резком приседании или повороте. Эту причину врач диагностирует после проведенного очного обследования, УЗИ, рентгена.
- Бурсит. Многие задаются вопросом, почему болят колени при сгибании. Ответов на этот вопрос может быть много, но иногда это обычное избыточное образование жидкости в суставе, а точнее в сумке, где он находиться. Боль не имеет локального расположения и часто может отдавать на соседние области, даже на пальцы ног. Бурсит может проявляться в остром виде, но нередко она перетекает и в хронический. Бурсит острый выражается в виде резкой боли в ноге выше колена или в самом колене, покраснений кожи и существенное ограничение подвижности ноги. Скопившуюся жидкость легко можно прощупать даже сквозь кожу, отечность имеет четкий контур.
- Боли возникают при образовании кисты под коленкой (киста Беккера). Образование появляется в ямке вследствие ранее наблюдавшегося воспалительного процесса в коленном суставе. Вещества, скопившиеся во время воспаления в суставах, проникают в сухожильные области подколенной ямки и локализуются на внутренней стороне ямки.
- Тендиниты (воспаление связок и сухожилий) характеризуются отеком и неприятным ощущением в конкретной области. Оно усиливается при сгибании-разгибании коленей и сокращении мышц, связанных с затронутым воспалением сухожилием, и отдает в соседние мышцы голени и бедра.
- Ишемические боли — возникают из-за нарушения кровоснабжения в коленном суставе. Причиной может стать резкая смена погоды, долгое пребывание на холоде и чрезмерная физическая нагрузка. Как правило, боль локализована симметрично, то есть в обоих коленях, имеет одинаковую интенсивность и не влияет на подвижность суставов.
Появившаяся острая или хроническая боль в коленях не должна быть проигнорированной, поэтому необходимо сходить на консультацию к врачу. Специалист после проведенной диагностики, расскажет, что делать в конкретном случае. Лечение может состоять из таблеток, мазей, растирок, физиопроцедур, хирургического вмешательства.
Диагностика
Вначале ортопед осматривает больное колено пациента, проводит двигательные тесты и собирает анамнез для постановления точного диагноза. Дополнительно врач может назначить пройти такие обследования:
- Инструментальные – с помощью рентгенографии. УЗИ, КТ, МРТ или денситометрии.
- При лабораторном исследовании берут общие, биохимические анализы, мазок и анализ крови на бактериальную микрофлору, проводят серологическое исследование, пункцию костного мозга и суставной жидкости.
- Инвазивные способы предполагают проведение артроскопии.
На основании полученных результатов анализов и обследований специалист устанавливает диагноз и говорит как лечить боль в колене в вашем случае.
Лечение болей в колене
Почему болят суставы, могут определить врачи. Поэтому своевременное посещение специалиста – важная составляющая для быстрого и правильного устранения появившейся проблемы. Однако, какова бы ни была причина болей в коленях, первое, что необходимо сделать – снизить нагрузку на суставы. Часто в период острых болей пациенту требуется постельный режим с последующей активизацией ноги. Рекомендуется при ходьбе использовать трость или костыли, носить мягкую и удобную обувь. В некоторых случаях врач назначает ортопедические стельки.
В домашних условиях первостепенными средствами медикаментозного лечения при болях в коленях являются хондропротекторные, обезболивающие и противовоспалительные препараты. Формы выпуска этих лекарств могут быть разными (гели, крема, мази, инъекции, таблетки). Специалист назначает ту или иную форму препарата в зависимости от вида, степени и локализации повреждения.
- Наиболее эффективно снимают боль и воспаление НПВС, например, Ибупрофен, Диклофенак. Но они не оказывают влияния на причину заболевания.
- Если колено опухло и болит, то вам поможет ледяной компресс. Можно взять пакет со льдом и приложить на поврежденное место. Через некоторое время боль начнет отступать.
- Хондропротекторы, напротив, не уменьшают боль, но при длительном применении способствуют восстановлению поврежденных хрящевых тканей, восстанавливают функции суставов и уменьшают число рецидивов заболевания. Среди наиболее распространенных выделяют — Алфлутоп и Дона.
- Наложение фиксирующей повязки также может помочь. Но вы должны быть уверены, что ее можно делать при вашей травме, иначе вы можете лишь усугубить ситуацию.
- Если болит колено, когда долго сидишь на одном месте, то нужно немного подвигаться. Сидячий образ жизни или сидячая работа очень опасны – развивается риск набрать лишний вес, что даст нагрузку на коленные суставы, а также все время без движения – очень вредно, колени застаиваются.
Медикаментозное лечение обычно дополняется проведением курса физиотерапии. Это позволяет быстрее снять болевые ощущения, сократить курс лечения, уменьшить дозу препаратов.
Не менее важно и соблюдать диету – употребление растительной, богатой витаминами пищи, рыбных блюд и морепродуктов способствует восстановлению суставных хрящей. И, конечно же, когда боль удастся победить – надо постараться сделать так, чтобы она больше не возвращалась: вести здоровый образ жизни, укреплять организм и не подвергать его чрезмерным нагрузкам.
Источник
