Впр почек мкб код
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
Названия
Название: Q62,2 Врожденное расширение мочеточника [врожденный мегалоуретер].

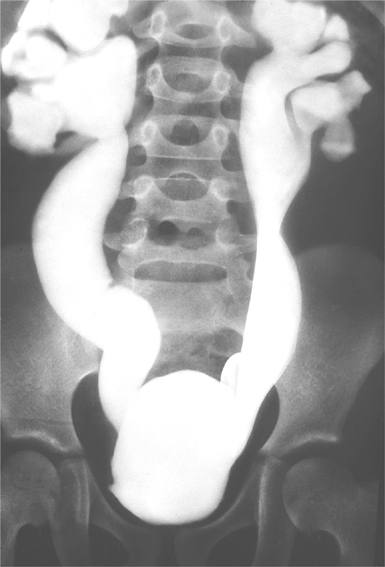
Мегауретер (рентгенконстрастный снимок)
Описание
Мегауретер. Врожденное, реже приобретенное патологическое расширение и удлинение мочеточника, приводящее к нарушению мочевыделительной функции. Мегауретер может проявляться двухфазным мочеиспусканием, лихорадкой, тупыми болями в животе и пояснице, гематурией, стойкой пиурией, общей слабостью, сильной жаждой, полиурией, сухостью и бледностью кожи, анемией. Диагноз мегауретера основан на данных УЗИ органов мочеполовой системы, экскреторной урографии, цистографии, динамической нефросцинтиграфии, цистоскопии, КТ почек и лабораторных исследований. При мегауретере выполняют реконструктивно-пластические операции: реимплантацию мочеточника, резекцию и ушивание мочеточника, кишечную пластику, антирефлюсную коррекцию, по показаниям — нефроуретерэктомию.
Дополнительные факты
Мегауретер – значительное увеличение диаметра мочеточника, вызывающее затруднение оттока мочи. Мегауретер сопровождается увеличением длины и перегибами мочеточника обычно на всем его протяжении. В норме диаметр мочеточника у детей составляет от 3 до 5 мм; при мегауретере выявляется резко расширенный извитой мочеточник диаметром до 10 и более Мегауретер часто сочетается с другой патологией мочевой системы (агенезией или поликистозом коллатеральной почки, удвоением почки, кистами почек, гидронефрозом, уретероцеле, пузырно-мочеточниковым рефлюксом в противоположную почку). Распространенность мегауретера, как аномалии развития, в детской урологии составляет 0,7 %; из них 10-20% случаев приходится на двустороннее поражение. Частота встречаемости мегауретера у мальчиков в 2-4 раза выше, чем у девочек.
Классификация
По происхождению различают мегауретер врожденный и приобретенный, первичный и вторичный (на фоне имеющейся патологии). По этиологии определяют три вида мегауретера:
• обструктивный (нерефлюксирующий). Развивается при наличии аномалии (дисплазии, стеноза, клапана) его дистального отдела;
• рефлюксирующий. Возникает при несостоятельности замыкательного уретеро — везикального аппарата (сочетается с ПМР);
• пузырно. Зависимый, связанный с нейрогенной дисфункцией мочевого пузыря и инфравезикальной обструкцией.
По уровню нарушения функции почек классифицируют мегауретер I степени — со снижением экскреторной функции почки 60%.
Причины
Первичный мегауретер обусловлен врожденной аномалией мочеточника или уретеро-везикального соустья в эмбриональном периоде, врожденным стенозом, клапаном или дивертикулом мочеточника, кистозным расширением дистального отдела (уретероцеле). Причиной первичного мегауретера может быть нейромышечная дисплазия, характеризующаяся сочетанием врожденного сужения (до 0,5-0,6 мм) на уровне юкставезикального и интрамурального отделов мочеточника и недоразвитием его нервно-мышечного аппарата. Наличие стриктуры с выраженным фиброзом и утолщением стенки дистального сегмента мочеточника ухудшает отток мочи из верхних отделов мочевых путей. Гипоплазия мышечного слоя мочеточника и недостаток парасимпатических нервных волокон в его мышечной стенке приводят к снижению тонуса и ослаблению перистальтики мочеточника, что способствует нарастанию дилатации всех цистоидов и полостной системы почки. Причиной рефлюксирующего мегауретера является грубое недоразвитие пузырно-мочеточникового сегмента с полной несостоятельностью антирефлюксного механизма.
Вторичный мегауретер развивается вследствие патологии мочевого пузыря и уретры (нейрогенной дисфункции мочевого пузыря, хронического цистита, клапанов задней уретры и тд ). Пузырнозависимая форма мегауретера с эктазией мочеточников возникает при нейрогенных нарушениях детрузора и инфравезикальной обструкции.
Симптомы
Клиническая картина мегауретера может быть разнообразной. Нередко (при отсутствии патологии мочевого пузыря и уретры) мегауретер может протекать в скрытой форме с удовлетворительным состоянием и достаточной активностью ребенка. У детей мегауретер может проявляться двухфазным мочеиспусканием — после первого опорожнения мочевой пузырь быстро заполняется мочой из расширенных мочеточников и формируется позыв к повторному мочеиспусканию. Вторая порция мочи часто имеет мутный осадок и зловонный запах и превышает по объему первую, ввиду ее большого скопления в патологически измененных верхних отделах мочевыводящих путей. Может наблюдаться задержка физического развития, астенический синдром, сочетание с аномалиями скелета и других органов. Дети с мегауретером более восприимчивы к инфекции и часто болеют.
Специфические симптомы мегауретера отсутствуют, поэтому заболевание манифестирует на ІІ -ІІІ стадии после развития осложнений (присоединения хронического пиелонефрита, уретерогидронефроза, ХПН). Клиническая картина обструктивного мегауретера складывается преимущественно из проявлений хронического пиелонефрита, и характеризуется субфебрильной лихорадкой, тупыми болями в животе и поясничной области, рвотой, не связанной с приемом пищи, гематурией, стойкой пиурией, недержанием мочи, симптомами мочекаменной болезни.
При двустороннем поражении у детей с самого раннего возраста наблюдается тяжелое клиническое течение мегауретера, связанное с быстрым развитием ХПН и интоксикации: снижается аппетит, появляется общая слабость, быстрая утомляемость, сухость и бледность кожи, анемия, сильная жажда, диспепсические явления, полиурия, возможно парадоксальное недержание мочи вследствие скопления ее большого объема в мочевыводящих путях.
Течение рефлюксирующего мегауретера не столь тяжелое, но приводит к постепенному развитию рефлюкс-нефропатии, замедлению роста и склерозированию почки, присоединению пиелонефрита. Пузырно-зависимая форма мегауретера сопровождается большим количеством остаточной мочи после опорожнения мочевого пузыря.
Мегауретер нередко является причиной грубых необратимых морфологических изменений в почке с постепенным снижением ее функции, а при двустороннем процессе – развития хронической почечной недостаточности. Стаз мочи в мочеточнике при мегауретере осложняется присоединением инфекции с развитием хронического пиелонефрита, периуретерита (в тяжелых случаях – сепсиса), постепенным расширением почечных лоханок (гидронефрозом), повышением давления в полостной системе почки и нарушением почечной гемодинамики, формированием артериальной гипертензии.
Диагностика
Мегауретер в большинстве случаев обнаруживается в пренатальном периоде с помощью акушерского УЗИ плода. При подозрении на мегауретер после рождения (в возрасте старше 21 дня) ребенку проводится комплексное урологическое обследование для установления причины развития и определения стадии мегауретера.
УЗИ почек на фоне наполненного мочевого пузыря при мегауретере позволяет выявить пиелоэктазию, истончение паренхимы органа, расширенный мочеточник в верхних и нижних отделах (выраженный уретерогидронефроз), при наличии обструкции – сохранение эктазии мочеточника после мочеиспускания. УЗДГ сосудов почки в подавляющем большинстве случаев показывает снижение почечного кровотока.
Цистография (обычная и микционная) применяется для исключения наличия ПМР, нефросцинтиграфия — для оценки степени нарушения кровотока, недостаточности функциональной способности почек при мегауретере. Экскреторная урография помогает выявить отставание выделительной функции одной из почек при мегауретере, расширение чашечно-лоханочной системы, замедленный пассаж контраста по мочеточнику в мочевой пузырь, наличие ахалазии и обструкции на уровне ПМС.
Урофлоуметрия дает возможность определить тип мочеиспускания (обструктивный и необструктивный), нейрогенную дисфункцию мочевого пузыря. Цистоскопия при мегауретере визуализирует сужение устья мочеточника.
Также выполняются лабораторные исследования (общий и биохимический анализ мочи, проба Зимницкого, Нечипоренко), КТ почек.
Лечение
Целью лечения мегауретера является уменьшение диаметра и длины мочеточника и восстановление пассажа мочи по нему в мочевой пузырь; устранение ПМР и осложнений, возникших на фоне заболевания. Лечение мегауретера предполагает оперативное вмешательство (исключение — пузырно-зависимая форма); возможно применение различных малоинвазивных методик, консервативной терапии.
Тактика лечения зависит от характера течения и тяжести мегауретера, возраста и общего состояния ребенка, наличия пиелонефрита, степени нарушения почечной функции. В детской практике в большинстве случаев мегауретера (около 70%) имеется тенденция к уменьшению проявлений или самостоятельному разрешению в течение первых 2-х лет жизни ребенка вследствие матурации (дозревания) и улучшения функции мочеточников и почек.
Оперативное лечение проводится при тяжелых формах мегауретера, негативно влияющих на функцию почки. Хирургическое вмешательство при мегауретере может включать реимплантацию мочеточника, формирование уретероцистоанастомоза (в тч , операцию Боари) и антирефлюсную коррекцию. В крайне тяжелых случаях мегауретера подготовительным этапом служит имплантация мочеточника в кожу (уретеростома) для возможного восстановления функции почки; а также реконструкция мочеточника, включающая его поперечную и продольную косую резекцию, а затем ушивание по боковой стенке до подходящего диаметра или кишечную пластику. При необратимых деструктивных изменениях почки, значительном снижении ее функции и наличии другой здоровой почки выполняется нефроуретерэктомия.
Малоинвазивные методы (эндоскопическое рассечение, бужирование, баллонная дилатация мочеточника, установка мочеточникового стента при обструктивном мегауретере) применяются у ослабленных больных; при серьезных сопутствующих заболеваниях и других противопоказаниях к оперативному вмешательству.
Прогноз
При умеренных изменениях мочеточника, не влияющих на почечную функцию, особенно в первые 2 года жизни ребенка, мегауретер может разрешиться самостоятельно. В отсутствии лечения мегауретер может осложниться развитием ХПН. Послеоперационный прогноз при мегауретере зависит от степени сохранности функции почки.
Дети, перенесшие оперативное лечение мегауретера, должны длительное время находиться на диспансерном наблюдении у детского уролога или детского нефролога.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Нефроптоз.
Нефроптоз
Описание
Нефроптоз. Патологическая подвижность почки, проявляющаяся смещением органа за пределы своего анатомического ложа. Незначительный и умеренный нефроптоз протекает бессимптомно; при нарушениях уродинамики и гемодинамики возникают боли в пояснице, гематурия, артериальная гипертензия, пиелонефрит, гидронефроз, нефролитиаз. Распознавание нефроптоза проводится с помощью УЗИ почек, экскреторной урографии, ангиографии, МСКТ, нефросцинтиграфии. Хирургическое лечение нефроптоза требуется при вторичных изменениях и заключается в фиксации почки в ее анатомически правильном положении – нефропексии.
Дополнительные факты
В норме почки обладают определенной физиологической подвижностью: так при физическом усилии или акте дыхания происходит смещение почек в пределах допустимой границы, не превышающей высоту тела одного поясничного позвонка. В том случае, если смещаемость почки вниз при вертикальном положении тела превышает 2 см, а при форсированном дыхании – 3-5 см, можно говорить о патологической подвижности почки или нефроптозе.
Правая почка обычно находится на 2 см ниже левой; у детей почки располагаются ниже нормальной границы и занимают физиологическое положение к 8-10-летнему возрасту. В своем анатомическом ложе почки фиксированы связками, окружающими фасциями и паранефральной жировой клетчаткой. Нефроптоз чаще наблюдается у женщин (1,5%), чем у мужчин (0,1%) и, как правило, бывает правосторонним.
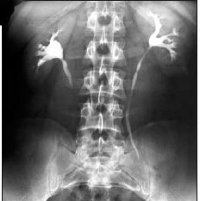
Нефроптоз
Причины
В отличие от врожденной дистопии почки, нефроптоз является приобретенным состоянием. К развитию нефроптоза приводят патологические изменения в удерживающем почку аппарате – брюшинных связках, почечном ложе (фасциях, диафрагме, мышцах поясницы и брюшной стенки), собственных жировых и фасциальных структурах. Гипермобильность почки также может быть обусловлена уменьшением ее жировой капсулы или неправильным положением сосудов почечной ножки.
К развитию нефроптоза предрасполагают низкий мышечный тонус брюшной стенки, резкая потеря массы тела, тяжелая физическая работа, силовые виды спорта, травмы поясничной области. Нефроптоз часто встречается у людей с системной слабостью соединительной ткани и связочного аппарата – гипермобильностью суставов, висцероптозом, близорукостью Нефроптозу наиболее подвержены люди определенных профессий: водители (в связи с постоянно испытываемой вибрацией при тряской езде), грузчики (в связи с физическим напряжением), хирурги и парикмахеры (ввиду длительного нахождения в вертикальном положении) и тд.
Нефроптоз может сочетаться с различные врожденными аномалиями скелета – недоразвитием или отсутствием ребер, нарушением положения поясничных позвонков. В периоде полового созревания нефроптоз может возникать у подростков астенического конституционального типа, а также в результате быстрого изменения пропорций тела при бурном росте.
У женщин нефроптоз может быть обусловлен многочисленными беременностями и родами, особенно крупным плодом.
Классификация
По степени смещения почки ниже границ физиологической нормы урология выделяет 3 степени нефроптоза.
При I степени нефроптоза нижний полюс почки опускается более чем на 1,5 поясничных позвонка. При нефроптозе II степени нижний полюс почки смещается ниже 2-х поясничных позвонков. Нефроптоз III степени характеризуется опущением нижнего полюса почки на 3 и более позвонков.
Степень опущения почки влияет на клинические проявления нефроптоза.
Симптомы
В начальной стадии нефроптоза во время вдоха почка пальпируется через переднюю брюшную стенку, а при выдохе скрывается в подреберье. В вертикальном положении больных могут беспокоить тянущие односторонние боли в пояснице, дискомфорт и тяжесть в животе, которые исчезают в положении лежа.
При умеренном нефроптозе в вертикальном положении вся почка опускается ниже линии подреберья, однако может быть безболезненно вправлена рукой. Боли в пояснице более выражены, иногда распространяются на весь живот, усиливаются при нагрузке и исчезают, когда почка занимает свое место.
При нефроптозе тяжелой, III степени в любом положении тела почка находится ниже реберной дуги. Абдоминальные и поясничные боли становятся постоянными и не исчезают в положении лежа. В этой стадии могут развиваться почечные колики, появляться расстройства функции ЖКТ, неврастеноподобные состояния, реноваскулярная артериальная гипертензия.
Развитие болевого почечного синдрома при нефроптозе связывается с возможным перегибом мочеточника и нарушением пассажа мочи, растяжением нервов, а также перегибом почечных сосудов, ведущим к ишемии почки.
Неврастенические симптомы (головная боль, утомляемость, раздражительность, головокружение, тахикардия, бессонница), вероятно, обусловлены хронической тазовой болью, которую испытывают пациенты с нефроптозом.
Со стороны ЖКТ при нефроптозе определяются потеря аппетита, тошнота, тяжесть в подложечной области, запоры или, наоборот, поносы. В моче определяется гематурия, протеинурия. В случае присоединения пиелонефрита – пиурия.
Вследствие натяжения и перегиба питающих почку сосудов развивается стойкое повышение АД с гипертоническими кризами. Ренальная гипертензия при нефроптозе характеризуется крайне высокими цифрами АД, которое иногда доходит до 280/160 мм Перекрут сосудистой ножки почки приводит к локальному вено- и лимфостазу.
Периодический или постоянный уростаз, вызванный перегибом мочеточника, создает условия для развития инфекции в почке и присоединения пиелонефрита, цистита. В этих случаях мочеиспускание становится болезненным и учащенным, отмечается озноб, лихорадка, выделение мутной мочи с необычным запахом. В дальнейшем на фоне уростаза повышается вероятность развития гидронефроза, камней в почке.
Запор. Озноб. Отсутствие аппетита. Понос (диарея). Раздражительность. Тошнота.
Диагностика
Распознавание нефроптоза основывается на жалобах пациента, данных его осмотра, пальпации почки, результатах лабораторной и инструментальной диагностики. При подозрении на нефроптоз все исследования выполняются в положении больного не только лежа, но и стоя.
Проведение полипозиционной пальпации живота позволяет выявить подвижность и смещаемость почки. Измерение и мониторинг АД у пациентов с нефроптозом также показывает увеличение значений кровяного давления на 15-30 мм при смене горизонтального положения тела на вертикальное. В анализах мочи при нефроптозе определяется эритроцитурия, протеинурия, лейкоцитурия, бактериурия.
УЗИ почек при нефроптозе, проведенное стоя и лежа, отражает локализацию почки, изменения ее расположения в зависимости от положения тела. С помощью УЗИ удается выявить воспаление в почечной ткани, конкременты, гидронефротическую дилатацию чашечно-лоханочного комплекса. Проведение УЗДГ сосудов почек необходимо для визуализации сосудистого русла почки, определения показателей кровотока и степени нарушения почечной гемодинамики.
Экскреторная урография при нефроптозе позволяет оценить степень патологического опущения почки по отношению к поясничным позвонкам, ротацию почки. Обзорная урография при нефроптозе, как правило, неинформативна.
Проведение почечной ангиографии и венографии требуется для оценки состояния почечной артерии и венозного оттока. Динамическая радиоизотопная нефросцинтиграфия показана для выявления нарушения пассажа мочи и функционирования почки в целом. Высокоточной и информативной альтернативой рентгеноконтрастным методам служат КТ, МСКТ, МРТ почек.
Различные исследования органов ЖКТ (рентгеноскопия желудка, ирригоскопия, колоноскопия, ЭГДС) необходимы для выявления смещения внутренних органов – спланхноптоза, особенно при двустороннем нефроптозе.
Лечение
При нефроптозе I степени проводится консервативная терапия. Пациенту назначается ношение индивидуальных ортопедических приспособлений (бандажей, корсетов, поясов), лечебная гимнастика для укрепления мышц спины и брюшного пресса, массаж мышц живота, санаторное лечение, ограничение физических нагрузок, при недостаточном весе – усиленное питание.
При нефроптозе II-III степени, осложненном нарушением гемодинамики, уродинамики, хроническим болевым синдромом, пиелонефритом, нефролитиазом, гипертензией, гидронефрозом, требуется хирургическая тактика – проведение нефропексии. Суть вмешательства при нефроптозе заключается в возвращении почки в ее анатомическое ложе с фиксацией к соседним структурам. В постоперационном периоде требуется длительный постельный режим, нахождение в кровати с приподнятым ножным концом для надежного укрепления почки в своем ложе.
Проведение нефропексии не показано при спланхноптозе, тяжелом интеркуррентном фоне, пожилом возрасте больного.
Прогноз
После своевременной нефропексии, как правило, нормализуются показатели АД, исчезают боли. Однако при запоздалом лечении нефроптоза могут развиваться хронические состояния – пиелонефрит, гидронефроз. У лиц с нефроптозом профессиональная деятельность не должна быть связана с долгим нахождением в вертикальном положении или тяжелыми физическими нагрузками.
Профилактика
Профилактика нефроптоза включает формирование правильной осанки у детей, укрепление мышц брюшного пресса, недопущение травм, исключение постоянного воздействия неблагоприятных факторов (тяжелой физической деятельности, вибрации, вынужденного вертикального положения тела, резкого похудения). Беременным рекомендуется ношение дородового бандажа.
Источник
