Воспалительная псевдоопухоль легкого код по мкб

D10
D10.0
D10.1
D10.2
D10.3
D10.4
D10.5
D10.6
D10.7
D10.9
D11
D11.0
D11.7
- подъязычной железы
- поднижнечелюстной железы
D11.9
D12
D12.0
D12.1
D12.2
D12.3
D12.4
D12.5
D12.6
D12.7
D12.8
D12.9
D13
D13.0
D13.1
D13.2
D13.3
D13.4
D13.5
D13.6
D13.7
D13.9
D14
D14.0
D14.1
D14.2
D14.3
D14.4
D15
D15.0
D15.1
D15.2
D15.7
D15.9
D16
D16.0
D16.1
D16.2
D16.3
D16.4
D16.5
D16.6
D16.7
D16.8
D16.9
D17
D17.0
D17.1
D17.2
D17.3
D17.4
D17.5
D17.6
D17.7
D17.9
- липомы, не классифицированные в других рубриках
D18
D18.0
- ангиомы, не классифицированные в других рубриках
D18.1
D19
D19.0
D19.1
D19.7
D19.9
D20
D20.0
D20.1
D21
D21.0
D21.1
D21.2
D21.3
D21.4
D21.5
D21.6
D21.9
D22
D22.0
D22.1
D22.2
D22.3
D22.4
D22.5
D22.6
D22.7
D22.9
D23
D23.0
D23.1
D23.2
D23.3
D23.4
D23.5
D23.6
D23.7
D23.9
D24
D25
D25.0
D25.1
D25.2
D25.9
D26
D26.0
D26.1
D26.7
D26.9
D27
D28
D28.0
D28.1
D28.2
D28.7
D28.9
D29
D29.0
D29.1
D29.2
D29.3
D29.4
D29.7
D29.9
D30
D30.0
D30.1
D30.2
D30.3
D30.4
D30.7
D30.9
D31
D31.0
D31.1
D31.2
D31.3
D31.4
D31.5
D31.6
D31.9
D32
D32.0
D32.1
D32.9
D33
D33.0
D33.1
D33.2
D33.3
D33.4
D33.7
D33.9
D34
D35
D35.0
D35.1
D35.2
D35.3
D35.4
D35.5
D35.6
D35.7
D35.8
D35.9
D36
D36.0
D36.1
D36.7
D36.9
Источник
Эозинофильная гранулема. Воспалительная псевдоопухоль легкого.
Эозинофильная гранулема легких является формой Х-гистиоцитоза, поэтому редко встречается изолированно. Как правило, она служит проявлением системного заболевания с двусторонним узловатым первичным поражением легких. Микроскопически определяется интерстициальный, преимущественно пернбронхиальный инфильтрат, состоящий из крупных гистиоцитарных клеток с хорошо сформированными ядрышками амфофильной и часто пенистой цитоплазмой в сочетании с лимфоцитам к плазматическими клетками, незначительным количеством нейтрофилоз, эозинофилами (последних может быть много).
«Склерозирующая гемангиома» представляет собой хорошо очерченное, но не инкапсулированное округлое опухолеподобное образование. Многие авторы рассматривают ее как доброкачественную опухоль неясного гистогенеза. Термин «склерозирующая гемангнома» сохранен в связи с его широким распространением. «Склерозирующая гемангнома» встречается преимущественно у женщин в возрасте 50 лет, изредка в более пожилом возрасте.
Макроскопически имеет вид узла разных размеров, ограниченного псевдокапсулой. Поверхность разреза губчатая темно-красного или серо-желтого цвета со свежими нлн старыми кровоизлияниями. Образование медленно, иногда в течение ряда лет, увеличивается в размерах.
При микроскопическом исследовании наиболее ранним изменением является пролиферация недифференцированных мезенхимальных клеток перегородок альвеол с образованием мелких кровеносных сосудов капиллярного типа («клеточная фаза»). Растущая ткань выбухает в виде почки в просветы альвеол с формированием ветвящихся структур, поверхность которых покрыта эпителием. По мере созревания эти почки превращаются в гиалинизированную соединительную ткань; происходит «удушение» сосудов, покровный эпителий исчезает и соседние сосочки сливаются друг с другом. Возникают зоны склероза. В прилежащих альвеолах обнаруживаются многочисленные макрофаги со светлой пенистой цитоплазмой, видны кровоизлияния, отложения гемосидерина.
В дальнейшем образуется гиалинизированная соединительная ткань, в которой имеются следы гиалинизированных стенок сосудов и небольшие щели, выстланные уплощенным альвеолярным эпителием. Прогноз благоприятный. Следует дифференцировать от воспалительной псевдоопухоли.
«Воспалительная псевдоопухоль» — опухолеподобное образование, возникающее в результате неспецифического хронического воспалительного процесса. Макроскопически имеет вид четкого узла размером от 2 см до образований, занимающих долю или даже все легкое. Одни из узлов мягкие, крошащиеся, другие — плотные, с участками обызвествления и окостенения, иногда с образованием полости. На разрезе серовато-желтого цвета, иногда с ярко-желтыми участками.
При микроскопическом исследовании состоит из соединительной ткани разной степени зрелости с большим количеством зрелых плазматических клеток и лимфоцитов — в этих случаях говорят о плазмоклеточной гранулеме. Необычным, но иногда фатальным осложнением плазмоклеточной гранулемы является распространенный медиастинальный фиброз (склерозирующий меднастннит).
Другие образования содержат значительное количество пенистых и содержащих гемосидерин макрофагов, клетки воспалительного инфильтрата, иногда гигантские многоядерные клетки типа клеток инородных тел, небольшое количество богатой клетками соединительной ткани. Их относят к фиброксантомам.
— Также рекомендуем «Развитие зубов у человека. Амелобластома ротовой полости.»
Оглавление темы «Опухоли полости рта. Опухолеподобные поражения легких.»:
1. Рак бронхиальных желез. Светлоклеточная опухоль легких.
2. Параганглиомы легких. Легочная бластома.
3. Гамартома легких. Лимфопролиферативные поражения легких.
4. Эозинофильная гранулема. Воспалительная псевдоопухоль легкого.
5. Развитие зубов у человека. Амелобластома ротовой полости.
6. Амелобластическая фиброма. Кальцинирующаяся одонтогенная киста.
7. Одонтоамелобластома. Одонтома и одонтогенная фиброма.
8. Миксома полости рта. Цементома.
9. Одонтогенный рак. Одонтогенные саркомы.
10. Центральная гигантоклеточная гранулема. Примордиальная киста полости рта.
Источник
7 февраля 2011
По данным С. Д. Плетнева (1969), псевдоопухоли составили 9% доброкачественных новообразований легких.
Макроскопически псевдоопухоль — это узел округлой или овальной формы диаметром от 2 до 8—10 см. Поверхность узла иногда может быть бугристой. От окружающей легочной ткани узел достаточно четко отграничен. На разрезе он имеет плотноватую, реже студенистую консистенцию. Микроскопическая картина довольно пестрая и свидетельствует о воспалительно-грануляционной сущности образования.
Основу такой гранулемы составляют фибробласты и гистиоциты, встречаются плазматические клетки, лимфоциты, эозинофилы. В центре могут наблюдаться очаги некроза, фиброза, кровоизлияния, отложения пигмента, участки хряща; сосудов обычно мало. Одной из частых форм псевдоопухолей является и так называемая плазмоцитома легкого (Щукарева Н. К., 1959; Шейнис М. И., 1966; Квашнин Ю. К. и др., 1967; Voegt Н., 1938, и др.).
Она представляет собой не истинную опухоль в виде экстрамедуллярной миеломы, а воспалительно-грануляционное пролиферативное образование из крупных или полиморфных плазматических клеток, часто не инкапсулированное и разделенное перемычками из ателектазированной легочной ткани.
Иногда к доброкачественным опухолям легких относят даже артериовенозные аневризмы (Розенштраух Л. С., Рождественская А. И., 1968; Плетнев С. Д., 1969), в действительности являющиеся не опухолевыми, а врожденными, дизонтогенетическими заболеваниями легких (Стручков В. И., Григорян А. В., 1964; Рыжков Е. В., 1968).
Мы считаем, что в настоящее время с клинических позиций нельзя отказываться от понятия «доброкачественные опухоли легких». Наоборот, следует признать их существование как клинико-морфологической группы, довольно строго очерченной в границах и резко отличающейся от рака легкого или саркомы.
Несмотря на различие гистогенеза и гистологического строения, доброкачественные опухоли объединяют медленный рост на протяжении многих лет, отсутствие или скудность клинических симптомов до возникновения осложнений, а главное — относительная редкость озлокачествления.
Макроскопически доброкачественные опухоли легких обладают многими общими чертами. Обычно это округлые образования с ровной, гладкой поверхностью и экспансивным ростом.
Они четко отграничены от ткани легкого и часто имеют капсулу. Факт превращения доброкачественной опухоли в злокачественную устанавливают клиницист или патогистолог с учетом клинического течения заболевания, в частности темпа роста опухоли, способности к метастазированию и возникновению рецидивов.
«Доброкачественные опухоли легких»,
М.И.Перельман, Б.И.Ефимов, Ю.В.Бирюков
Различные классификации доброкачественных опухолей легких предлагали В. И. Колесов (1957), В. И. Стручков и А. В. Григорян (1964), С. Д. Плетнев (1969), Л. С. Розенштраух и А. Н. Рождественская (1968), N. Womack и Е. Gracham (1938), A. Liebow (1952), L. Hochberg и В. Schacter (1955), G. Holmes и L. Robbins (1955) , P. Galy и…
Не удовлетворяет и классификация, которую привели в 1975 г. W. Glenn, A. Liebow, G. Lindskog. Согласно классификации этих авторов, все «обычно доброкачественные опухоли легких» делят на 3 группы: доброкачественные полиповидные интрабронхиальные опухоли, хондроаденомы («гамартомы») и паренхиматозные опухоли мезодермального происхождения. Наибольшее распространение до настоящего времени имеет старая классификация, которую предложили L. Hochberg и В. Schacter. Все…

С точки зрения анатомии важную роль играют два вопроса: откуда исходит опухоль и каково основное направление ее роста? Все доброкачественные опухоли легких разделены на центральные и периферические. К центральным опухолям нами, как и большинством авторов, отнесены опухоли из главных, долевых и сегментарных бронхов. Планы обследования больных, способы диагностики, показания к операциям и методы хирургического лечения…
Все доброкачественные опухоли легких в зависимости от их гистологического строения разделены на 4 гистологические группы: опухоли эпителиального происхождения (аденомы, папилломы); нейроэктодермальные опухоли (невриномы, нейрофибромы); опухоли мезодермального происхождения (фибромы, липомы, миомы, сосудистые, гистиоцитомы, ксантомы); дизэмбриогенетические опухоли (гамартомы, тератомы). Международная гистологическая классификация опухолей (ВОЗ, Женева, 1967) не позволяет детально классифицировать доброкачественные опухоли легких. Поэтому мы взяли за…

Клинический принцип предполагает дифференциацию тяжести клинического течения доброкачественных опухолей легких по степеням. При центральных опухолях основным критерием тяжести течения является степень нарушения бронхиальной проходимости. Схема нарушения бронхиальной проходимости по Джексону Схема нарушения бронхиальной проходимости по Джексону: I степень. Частичная закупорка бронха; II степень. На вдохе воздух проникает в легкое; на выдохе опухоль, как клапан, полностью…
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Доброкачественные опухоли легких.
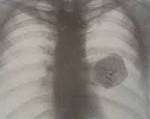
Доброкачественные опухоли легких
Описание
Опухоли легких составляют большую группу новообразований, характеризующихся избыточным патологическим разрастанием тканей легкого, бронхов и плевры и состоящих из качественно измененных клеток с нарушениями процессов дифференцировки. В зависимости от степени дифференцировки клеток различают доброкачественные и злокачественные опухоли легких. Также встречаются метастатические опухоли легких (отсевы опухолей, первично возникающих в других органах), которые по своему типу всегда являются злокачественными.
Дополнительные факты
Опухоли легких составляют большую группу новообразований, характеризующихся избыточным патологическим разрастанием тканей легкого, бронхов и плевры и состоящих из качественно измененных клеток с нарушениями процессов дифференцировки. В зависимости от степени дифференцировки клеток различают доброкачественные и злокачественные опухоли легких. Также встречаются метастатические опухоли легких (отсевы опухолей, первично возникающих в других органах), которые по своему типу всегда являются злокачественными.
Доброкачественные опухоли легких.
Группа доброкачественных опухолей легких включает большое число новообразований, различных по происхождению, гистологическому строению, локализации и особенностям клинического проявления. Доброкачественные опухоли легких составляют 7-10% от общего числа новообразований данной локализации, развиваясь с одинаковой частотой у женщин и мужчин. Доброкачественные опухоли легких обычно регистрируются у молодых пациентов в возрасте до 35 лет.
Доброкачественные опухоли легких развиваются из высокодифференцированных клеток, схожих по строению и функциям со здоровыми клетками. Доброкачественные опухоли легких отличаются относительно медленным ростом, не инфильтрируют и не разрушают ткани, не метастазируют. Ткани, расположенные вокруг опухоли, атрофируются и образуют соединительнотканную капсулу (псевдокапсулу), окружающую новообразование. Ряд доброкачественных опухолей легкого имеет склонность к малигнизации.
По локализации различают центральные, периферические и смешанные доброкачественные опухоли легких. Опухоли с центральным ростом исходят из крупных (сегментарных, долевых, главных) бронхов. Их рост по отношению к просвету бронха может быть эндобронхиальным (экзофитным, внутрь бронха) и перибронхиальным (в окружающую ткань легкого). Периферические опухоли легких исходят из стенок мелких бронхов или окружающих тканей. Периферические опухоли могут расти субплеврально (поверхностно) или внутрилегочно (глубоко).
Доброкачественные опухоли легких периферической локализации встречаются чаще, чем центральные. В правом и левом легком периферические опухоли наблюдаются с одинаковой частотой. Центральные доброкачественные опухоли чаще располагаются в правом легком. Доброкачественные опухоли легких чаще развиваются из долевых и главных бронхов, а не из сегментарных, как рак легкого.
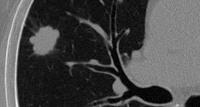
Доброкачественные опухоли легких
Причины
Причины, приводящие к развитию доброкачественных опухолей легкого, до конца не изучены. Однако, предполагают, что этому процессу способствует генетическая предрасположенность, генные аномалии (мутации), вирусы, воздействие табачного дыма и различных химических и радиоактивных веществ, загрязняющих почву, воду, атмосферный воздух (формальдегид, бензантрацен, винилхлорид, радиоактивные изотопы, УФ-излучение и тд ). Фактором риска развития доброкачественных опухолей легких служат бронхолегочные процессы, протекающие со снижением локального и общего иммунитета: ХОБЛ, бронхиальная астма, хронический бронхит, затяжные и частые пневмонии, туберкулез ).
Симптомы
Клинические проявления доброкачественных опухолей легких зависят от локализации новообразования, его размера, направления роста, гормональной активности, степени обтурации бронха, вызываемых осложнений.
Доброкачественные (особенно периферические) опухоли легких длительно могут не давать никаких симптомов. В развитии доброкачественных опухолей легких выделяются:
• бессимптомная (или доклиническая) стадия.
• стадия начальной клинической симптоматики.
• стадия выраженной клинической симптоматики, обусловленной осложнениями (кровотечение, ателектаз, пневмосклероз, абсцедирующая пневмония, озлокачествление и метастазирование).
При периферической локализации в бессимптомной стадии доброкачественные опухоли легких ничем себя не проявляют. В стадии начальной и выраженной клинической симптоматики картина зависит от размеров опухоли, глубины ее расположения в легочной ткани, отношения к прилежащим бронхам, сосудам, нервам, органам. Опухоли легких больших размеров могут достигать диафрагмы или грудной стенки, вызывая боли в груди или области сердца, одышку. В случае эрозии сосудов опухолью наблюдаются кровохарканье и легочное кровотечение. Сдавление опухолью крупных бронхов вызывает нарушение бронхиальной проходимости.
Клинические проявления доброкачественных опухолей легких центральной локализации определяются выраженностью нарушений бронхиальной проходимости, в которой выделяют III степени:
• I степень — частичного бронхиального стеноза;
• II степень — клапанного или вентильного бронхиального стеноза;
• III степень — окклюзии бронха.
В соответствии с каждой степенью нарушения бронхиальной проходимости различаются клинические периоды заболевания. В 1-ый клинический период, соответствующий частичному бронхиальному стенозу, просвет бронха сужен незначительно, поэтому течение его чаще бессимптомное. Иногда отмечаются кашель, с небольшим количеством мокроты, реже с примесью крови. Общее самочувствие не страдает. Рентгенологически опухоль легкого в этом периоде не обнаруживается, а может быть выявлена при бронхографии, бронхоскопии, линейной или компьютерной томографии.
Во 2-ом клиническом периоде развивается клапанный или вентильный стеноз бронха, связанный с обтурацией опухолью большей части просвета бронха. При вентильном стенозе просвет бронха частично открывается на вдохе и закрывается на выдохе. В части легкого, вентилируемой суженным бронхом, развивается экспираторная эмфизема. Может происходить полное закрытие бронха вследствие отека, скопления крови и мокроты. В ткани легкого, расположенной по периферии опухоли, развивается воспалительная реакция: у пациента повышается температура тела, появляется кашель с мокротой, одышка, иногда кровохарканье, боли в груди, утомляемость и слабость. Клинические проявления центральных опухолей легких во 2-ом периоде носят перемежающийся характер. Противовоспалительная терапия снимает отек и воспаление, приводит к восстановлению легочной вентиляции и исчезновению симптомов на определенный период.
Течение 3-го клинического периода связано с явлениями полной окклюзии бронха опухолью, нагноением зоны ателектаза, необратимыми изменениями участка легочной ткани и его гибелью. Тяжесть симптоматики определяется калибром обтурированного опухолью бронха и объемом пораженного участка легочной ткани. Отмечается стойкое повышение температуры, выраженные боли в груди, слабость, одышка (иногда приступы удушья), плохое самочувствие, кашель с гнойной мокротой и примесью крови, иногда – легочное кровотечение. Рентгенологическая картина частичного или полного ателектаза сегмента, доли или всего легкого, воспалительно-деструктивных изменений. На линейной томографии обнаруживается характерная картина, так называемая «культя бронха» — обрыв бронхиального рисунка ниже зоны обтурации.
Скорость и выраженность нарушений проходимости бронхов зависит от характера и интенсивности роста опухоли легкого. При перибронхиальном росте доброкачественных опухолей легких клинические проявления менее выраженные, полная окклюзия бронха развивается редко.
Боль в грудной клетке. Влажный кашель. Затруднение выдоха. Кашель. Кровохарканье. Одышка. Понос (диарея).
Возможные осложнения
При осложненном течении доброкачественных опухолей легкого могут развиться пневмофиброз, ателектаз, абсцедирующая пневмония, бронхоэктазы, легочное кровотечение, синдром сдавления органов и сосудов, малигнизация новообразования.
Диагностика
Часто доброкачественные опухоли легких являются случайными рентгенологическими находками, обнаруживаемыми при флюорографии. При рентгенографии легких доброкачественные опухоли легких определяются как округлые тени с четкими контурами различной величины. Их структура чаще однородная, иногда, однако, с плотными включениями: глыбчатыми обызвествлениями (гамартомы, туберкуломы), костными фрагментами (тератомы).
Детально оценить структуру доброкачественных опухолей легких позволяет компьютерная томография (КТ легких), определяющая не только плотные включения, но и наличие жировой ткани, свойственной липомам, жидкость — в опухолях сосудистого происхождения, дермоидных кистах. Метод компьютерной томографии с контрастным болюсным усилением позволяет дифференцировать доброкачественные опухоли легких с туберкуломами, периферическим раком, метастазами.
В диагностике опухолей легкого применяется бронхоскопия, позволяющая не только осмотреть новообразование, но и провести его биопсию (при центральных опухолях) и получить материал для цитологического исследования. При периферическом расположении опухоли легкого бронхоскопия позволяет выявить косвенные признаки бластоматозного процесса: сдавление бронха снаружи и сужение его просвета, смещение ветвей бронхиального дерева и изменение их угла.
При периферических опухолях легких проводится трансторакальная пункционная или аспирационная биопсия легкого под рентген- или УЗИ-контролем. С помощью ангиопульмонографии диагностируются сосудистые опухоли легких.
В стадии клинической симптоматики физикально определяются притупление перкуторного звука над зоной ателектаза (абсцесса, пневмонии), ослабление или отсутствие голосового дрожания и дыхания, сухие или влажные хрипы. У пациентов с обтурацией главного бронха грудная клетка асимметрична, межреберные промежутки сглажены, соответствующая половины грудной клетки отстает во время совершения дыхательных движений. При недостатке диагностических данных от проведения специальных методов исследования, прибегают к выполнению торакоскопии или торакотомии с биопсией.
Лечение
Все доброкачественные опухоли легких, независимо от риска их малигнизации подлежат оперативному удалению (при отсутствии противопоказаний к хирургическому лечению). Операции выполняют торакальные хирурги. Чем ранее диагностирована опухоль легкого и проведено ее удаление, тем меньше объем и травма от оперативного вмешательства, опасность осложнений и развития необратимых процессов в легких, в т. Малигнизации опухоли и ее и метастазирования.
Центральные опухоли легких обычно удаляются методом экономной (без легочной ткани) резекции бронха. Опухоли на узком основании удаляются путем окончатой резекции стенки бронха с последующим ушиванием дефекта или бронхотомии. Опухоли легких на широком основании удаляют посредством циркулярной резекции бронха и наложением межбронхиального анастомоза.
При уже развившихся осложнениях в легком (бронхоэктазы, абсцессы, фиброз) прибегают к удалению одной или двух долей легкого (лобэктомии или билобэктомии). При развитии необратимых изменений в целом легком производят его удаление – пневмонэктомию. Периферические опухоли легких, расположенные в легочной ткани, удаляют методом энуклеации (вылущивания), сегментарной или краевой резекции легкого, при больших размерах опухоли или осложненном течении прибегают к лобэктомии.
Оперативное лечение доброкачественных опухолей легких обычно производят методом торакоскопии или торакотомии. Доброкачественные опухоли легкого центральной локализации, растущие на тонкой ножке, можно удалить эндоскопическим путем. Однако, данный метод сопряжен с опасностью развития кровотечения, недостаточно радикальным удалением, необходимостью проведения повторного бронхологического контроля и биопсии стенки бронха в месте локализации ножки опухоли.
При подозрении на малигнизированную опухоль легких, во время проведения операции прибегают к срочному гистологическому исследованию тканей новообразования. При морфологическом подтверждении злокачественности опухоли объем оперативного вмешательства выполняется как при раке легкого.
Прогноз
При своевременных лечебно-диагностических мероприятиях отдаленные результаты благоприятные. Рецидивы при радикальном удалении доброкачественных опухолей легких наблюдаются редко. Менее благоприятен прогноз при карциноидах легких. С учетом морфологической структуры карциноида пятилетняя выживаемость при высокодифференцированном типе карциноида составляет 100%, при умеренно дифференцированном типе –90%, при низкодифференцированном — 37,9%.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
