Воспаление ахиллового сухожилия код по мкб
Рубрика МКБ-10: M76.6
МКБ-10 / M00-M99 КЛАСС XIII Болезни костно-мышечной системы и соединительной ткани / M60-M79 Болезни мягких тканей / M70-M79 Другие болезни мягких тканей / M76 Энтезопатии нижней конечности, исключая стопу
Определение и общие сведения[править]
Эпидемиология
Заболевания ахиллова сухожилия относят к категории наиболее часто встречающихся среди спортсменов патологий. Отмечая их широкую распространенность, различные авторы указывают, что они составляют от 6,5 до 18% общего числа патологических состояний опорно-двигательной системы при занятиях спортом.
Если раньше заболевания ахиллова сухожилия встречались сравнительно редко, то в течение последних десятилетий отмечают рост количества пациентов с этим видом патологии. В работах, посвященных этой теме, приводят данные, указывающие, что заболевания ахиллова сухожилия развиваются преимущественно у лиц, занимающихся спортом, прежде всего легкой атлетикой (бег на средние и длинные дистанции, прыжки в длину и высоту).
Этиология и патогенез[править]
Возникновение патологических изменений в ахилловом сухожилии и смежных с ним анатомических структурах, постепенное их прогрессирование приводят к резкому ограничению функциональных возможностей основного сгибателя стопы — трехглавой мышцы голени. Это находит свое отражение в невозможности выполнения в полном объеме нагрузок, связанных с бегом и прыжками, и зачастую становится причиной прекращения занятий спортом.
Причины возникновения заболеваний ахиллова сухожилия у спортсменов многообразны, их можно условно разделить на три группы:
• К первой группе причин относят анатомические факторы, оказывающие влияние на функционирование ахиллова сухожилия при физических нагрузках.
• Особое место в возникновении патологических состояний ахиллова сухожилия у спортсменов принадлежит недостаткам, связанным с нерационально организованным тренировочным процессом.
• Не менее важную роль в развитии этой патологии отводят издержкам, касающимся плохо подобранной обуви и покрытия, на котором проводят занятия.
Среди анатомических факторов прежде всего следует выделить особенности кровоснабжения ахиллова сухожилия:
• Часть сухожилия, подвергающаяся наибольшим нагрузкам (на расстоянии 4-6 см от места прикрепления), кровоснабжается особенно плохо. Этот участок сухожилия имеет внесосудистую трофику, в осуществлении которой главная роль принадлежит нормально функционирующему паратенону.
• При высоких физических нагрузках, сопровождающих занятия спортом, необходимы определенные биомеханические условия. Соблюдение этих условий возможно только при оптимальном функционировании всех смежных с ахилловым сухожилием элементов костно-мышечной системы.
Основной фактор, приводящий к биомеханическим нарушениям, — наличие того или иного вида деформации стопы. Причем эти деформации могут носить статический или динамический характер.
Клинические проявления[править]
Наиболее распространенная патология ахиллова сухожилия при занятиях спортом — паратенонит (воспаление паратенона). Это заболевание чаще всего развивается у легкоатлетов (бегунов на средние и длинные дистанции). Его клинические проявления характерны для асептического воспалительного процесса. Возникновение паратенонита сопровождается жалобами спортсмена на боль в области ахиллова сухожилия, которая внезапно появляется во время физических нагрузок и наиболее выражена при максимальном сгибании и разгибании стопы, сопровождающих бег и отталкивание при прыжках.
Клинически в начальном периоде заболевания по обеим сторонам сухожилия появляются припухлость околосухожильной клетчатки и болезненность в этой же области, усиливающаяся при напряжении икроножной мышцы и нагрузке на передний отдел стопы. Нередко при пальпации по ходу сухожилия определяют крепитацию и наличие мягких узелков. Это явление связано с образованием вокруг ахиллова сухожилия экссудата, содержащего фибриноген, и локальным отложением фибрина в паратеноне. В случае продолжения нагрузок или отсутствия лечения острый воспалительный процесс переходит в хронический.
При хроническом паратеноните больной, как правило, предъявляет жалобы на боли в области ахиллова сухожилия при выполнении обычных движений и резкое их усиление при спортивных нагрузках. Пальпаторно определяют наличие одного или нескольких болезненных муфтообразных утолщений протяженностью от 0,5 до 5,0 см. Снижается экскурсия сухожилия, что находит свое отражение в ограничении разгибания стопы в среднем на 3-5°. Этот симптом — следствие образования рубцовых спаек между паратеноном и сухожилием. В случаях достаточно длительного течения заболевания отмечают гипотрофию трехглавой мышцы голени и снижение силы сгибания стопы. Наличие этого заболевания резко снижает функциональные возможности и зачастую приводит к прекращению занятий спортом.
Во многих случаях воспаление паратенона сопровождается вовлечением в патологический процесс ткани самого сухожилия. При этом возникает заболевание, называемое тендинитом. По мнению большинства авторов, возможно как сочетание данных заболеваний, так и существование одного из них. Обстоятельства возникновения тендинита, как правило, сходны с обстоятельствами, приводящими к развитию паратенонита. А основным клиническим проявлением бывает боль при движениях и пальпации в области ахиллова сухожилия. Важные признаки тендинита — определяемые пальпаторно увеличение диаметра сухожилия и неоднородность его структуры. Кроме того, иногда при пальпации можно выявить участки западения по ходу ахиллова сухожилия, соответствующие зонам дегенерации сухожильной ткани.
Довольно распространенное заболевание при занятиях спортом — впервые описанная З.С. Мироновой и соавт. (1980) тендопериостеопатия пяточного бугра, при которой воспалительные и дегенеративные изменения локализуются в области прикрепления ахиллова сухожилия и распространяются как на сухожильную ткань, так и на кортикальный слой кости. Основные клинические проявления этой патологии — болезненность в месте прикрепления ахиллова сухожилия к пяточному бугру, усиливающаяся при сокращениях трехглавой мышцы и нагрузке на передний отдел стопы. Одновременно появляется постепенно увеличивающаяся припухлость мягких тканей в этой области. При длительно протекающем заболевании возможно пальпаторное определение деформации задневерхнего отдела пяточного бугра и оссификатов в ткани сухожилия.
Не менее распространенное заболевание этой области — воспаление глубокой синовиальной сумки ахиллова сухожилия, так называемый ахиллобурсит. Как правило, воспалительный процесс начинается после длительных тренировок, связанных с большой механической нагрузкой на голеностопный сустав. В месте прикрепления ахиллова сухожилия появляется болезненность, усиливающаяся при ходьбе и беге. Клинически у верхнего края пяточной кости выявляют эластическую припухлость, выступающую с одной или обеих сторон от сухожилия и увеличивающуюся при разгибании стопы.
Воспалительный процесс в подкожной синовиальной сумке возникает значительно реже и развивается обычно от трения заднего контура обуви вследствие его неправильной формы. При этом болезненную припухлость, иногда с флюктуацией, определяют у дистального отдела сухожилия. Воспалительные изменения данной локализации могут быть как острыми, так и хроническими.
Нередко клинические проявления заболеваний ахиллова сухожилия не столь однозначны и носят более сложный характер. Это связано с одновременным вовлечением в патологический процесс паратенона, сухожилия и его синовиальной сумки. В связи с этим порой невозможно, используя только клинические данные, точно определить природу патологического процесса и его распространенность. Стремление к более детальной диагностике патологии привело к внедрению дополнительных методов исследования.
Тендинит пяточного (ахиллова) сухожилия: Диагностика[править]
Лабораторные и инструментальные исследования
При рентгенографии, выполняемой в «мягком» режиме, при заболеваниях ахиллова сухожилия нередко удается выявить снижение интенсивности тени треугольника Кагера и деформацию его контуров. Иногда при этом можно отметить наличие признаков оссификации сухожильной ткани.
Выполняя рентгенографию в боковой проекции, при хроническом воспалении синовиальной сумки ахиллова сухожилия в сочетании с деформацией задневерхнего отдела пяточного бугра F. Fowler и J. Philip (1945) описали угол для более объективной интерпретации патологии. Он формируется двумя линиями, одна из которых соединяет наиболее выступающую точку задневерхнего угла пяточной
кости (проекция синовиальной сумки) с задним контуром пяточного бугра, а другая — самые нижние точки пяточной кости и кубовидно-пяточного сустава.
В среднем величина этого угла составляет 44-69°. Угол, равный или превышающий 75°, был оценен авторами как результат длительно существующего бурсита и деформации задневерхнего отдела пяточной кости. Другой рентгенологический признак хронического ахиллобурсита — деструкция кортикального слоя пяточной кости в области проекции расположения синовиальной сумки, нередко в сочетании с ее оссификацией.
При ахиллоталярном синдроме рентгенологическое обследование позволяет выявить патологическую функциональную перестройку заднего отростка таранной кости, выражающуюся в его увеличении, неравномерности контуров с линейным разрежением костной структуры в области основания, что часто сочетается с оссификацией заднего отдела капсулы голеностопного сустава.
При атипичном течении заболеваний ахиллова сухожилия для исключения сопутствующей костной и мягкотканной патологии целесообразно выполнение КТ. Как правило, удается выявить увеличение диаметра сухожилия, нечеткость и размытость его контуров с участками различной плотности (в среднем 68,8±6,6 Н). Еще более велика диагностическая ценность МРТ.
Таким образом, рентгенологическое исследование имеет большое диагностическое значение и показано всем больным с заболеваниями ахиллова сухожилия.
Наиболее информативна при заболеваниях ахиллова сухожилия ультразвуковая диагностика.
• При паратеноните ультразвуковая картина характеризуется значительным утолщением паратенона, вследствие чего происходит увеличение расстояния между кожей и сухожилием. Обычно структура самого сухожилия остается гомогенной.
• Ахиллобурситу присуще наличие гипоэхогенной округлой тени в области прикрепления ахиллова сухожилия к пяточной кости.
• У больных с тендинитом при УЗИ удается выявить изменения в виде увеличения диаметра и нарушения гомогенности сухожилия, наличия зон гипоэхогенности, снижения дифференцированности его волокнистой структуры и утолщения паратенона.
В целом только совокупность клинических признаков и инструментальных методов диагностики позволяет судить о характере, распространенности и стадии патологического процесса и вместе с тем имеет решающее значение при выборе наиболее оптимальной лечебной тактики.
Дифференциальный диагноз[править]
В плане дифференциальной диагностики при заболеваниях ахиллова сухожилия следует исключать патологию со стороны заднего отдела таранной кости, стенозирующий теносиновит сухожилия длинного сгибателя I пальца, патологические изменения со стороны длинной и короткой малоберцовой мышц, наличие сопутствующих специфических инфекционных заболеваний, системной патологии соединительной ткани и нарушения липидного обмена.
Тендинит пяточного (ахиллова) сухожилия: Лечение[править]
Лечение заболеваний ахиллова сухожилия осуществляют с учетом этиологии, локализации и стадии патологического процесса. Его основные задачи — устранение этиологических факторов, приводящих к развитию патологии, а также восстановление анатомической и функциональной полноценности ахиллова сухожилия. С первых дней необходимо прекратить тренировочные нагрузки и произвести тщательное клиническое и инструментальное обследование спортсмена.
Консервативное лечение
Показание для консервативного лечения — острая стадия заболевания. При остром паратеноните лечение начинают с наложения внешней иммобилизации для разгрузки ахиллова сухожилия сроком на 5-7 дней. Иногда в случаях ахиллобурсита для предотвращения продолжения раздражения синовиальной сумки бывает достаточным придание заднему отделу стопы возвышенного положения путем помещения в обувь специальных стелек. На начальных стадиях заболевания для купирования процессов фибриноидной экссудации, предотвращения развития соединительнотканной пролиферации и рубцового перерождения паратенона считают целесообразным применение локальных инъекций глюкокортикоидов. При остром паратеноните достаточно выполнения 1-2 инъекций 1-2 мл бетаметазона в область околосухожильной клетчатки с интервалом 3-4 дня. В случаях острого ахиллобурсита инъекции выполняют после эвакуации серозной жидкости из полости сумки. С этой же целью применяют нестероидную противовоспалительную медикаментозную терапию. Наиболее часто используют производные индола (индометацин) и алкановых кислот (диклофенак), причем применяют их как перорально, так и местно (в виде мазей или кремов) в течение 1-2 нед. Не менее важно для нормализации трофических процессов в области ахиллова сухожилия восстановление микроциркуляции, поэтому показано применение антикоагулянтов прямого действия (надропарин кальций) и пентоксифиллина.
Также патогенетически обоснованным на данной стадии заболеваний следует признать использование различных видов физического воздействия. Довольно хорошие результаты отмечают при выполнении криотерапии. Уже после первых сеансов наблюдают отчетливое снижение отечности и болезненности в области ахиллова сухожилия. Также значительное улучшение отмечают при проведении ультразвуковой терапии. Иногда подобный эффект можно получить при лечении электрическим током ультравысокой частоты (УВЧ).
После купирования острых воспалительных явлений прекращают иммобилизацию конечности и проводят повторное клиническое и ультразвуковое обследование. Если клинически не отмечают отечности и болезненности в области сухожилия, а ультрасонография демонстрирует тенденцию к регрессу патологических изменений в паратеноне и синовиальной сумке, обосновано проведение восстановительного лечения. Оно должно быть направлено, с одной стороны, на укрепление трехглавой мышцы голени, а с другой — на увеличение амплитуды движений в голеностопном суставе и улучшение скольжения сухожилия. Исходя из этого, терапевтическая тактика на данном этапе включает прежде всего занятия лечебной гимнастикой. Она состоит в выполнении сначала активных динамических упражнений и упражнений на растяжение для восстановления движений в голеностопном суставе. Затем к ним добавляют упражнения с отягощением и сопротивлением для укрепления мышц, повышения их эластичности, а также улучшения кровообращения. Важную вспомогательную роль при этом играет проведение массажа, электростимуляции и гидрокинезитерапии. Консервативное лечение в среднем продолжают 3-4 нед, после чего при отсутствии клинических проявлений заболевания и жалоб спортсменам разрешают приступать к тренировочным занятиям. Полное восстановление спортивной трудоспособности происходит в среднем через 2 мес.
Хирургическое лечение
В течение последних десятилетий происходит изменение соотношения острых и хронических заболеваний ахиллова сухожилия в сторону увеличения последних.
Это связано со значительным ростом спортивных нагрузок в целях достижения высоких результатов, а также с несвоевременной диагностикой и неадекватной терапией. Данные обстоятельства ведут ко все большему увеличению удельного веса хирургического метода лечения.
Относительные показания к хирургическому лечению — отсутствие эффекта от консервативной терапии и хроническая стадия заболевания. К абсолютным показаниям для операции при заболеваниях ахиллова сухожилия относят образование патологического субстрата в виде рубцово-перерожденного паратенона и/или наличие признаков дегенерации сухожильной ткани.
При определении объема оперативного вмешательства необходимо учитывать характер, локализацию и причину патологического процесса. Операции проводят в условиях обескровливания после наложения жгута в нижней трети бедра или в верхней трети голени. Выбор метода анестезии принципиального значения не имеет. Наиболее рационален латеральный доступ.
При хроническом паратеноните оперативное вмешательство заключается в тенолизе ахиллова сухожилия, тупом и остром рассечении фиброзных спаек, соединяющих паратенон с собственной фасцией голени. В тех случаях, когда отмечено сдавление рубцами n. suralis, производят его невролиз. Затем по дорсальной поверхности сухожилия рассекают паратенон с иссечением рубцово-измененных оболочек, избегая его повреждения в вентральной части, где главным образом расположены сосуды, обеспечивающие трофику сухожилия. Патогенетически обоснованным, с целью предотвращения послеоперационной гипоксии сухожильной ткани и профилактики образования спаек, считают выполнение широкой фасцио-томии. Такое оперативное вмешательство оказывает позитивное воздействие на нормализацию микроциркуляции в паратеноне, тем самым благотворно влияя на трофику сухожильной ткани и восстановление скольжения сухожилия.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Ортопедия [Электронный ресурс] : национальное руководство / Под ред. С.П. Миронова, Г.П. Котельникова — 2-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2013. — https://www.rosmedlib.ru/book/ISBN9785970424483.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Тендинит ахиллова сухожилия.
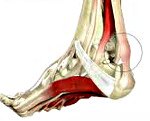
Тендинит ахиллова сухожилия
Описание
Тендинит ахиллова сухожилия. Воспалительный процесс в области ахиллова сухожилия. Может развиваться из-за постоянных перегрузок икроножной мышцы (у спортсменов и людей, занимающихся тяжелым физическим трудом) либо вследствие чрезмерной однократной нагрузки на неподготовленное сухожилие (у людей 40-60 лет, связано с возрастной ригидностью сухожилия). Проявляется болями, отеком и незначительным ограничением тыльного сгибания стопы. Диагноз выставляют на основании симптомов, данных МРТ и рентгенографии. Лечение консервативное.
Дополнительные факты
Тендинит ахиллова сухожилия – воспаление ахиллова сухожилия. Чаще выявляется у спортсменов, является следствием перегрузки, неправильной техники или нарушения режима тренировок. Может диагностироваться у людей 40-60 лет после однократной интенсивной нагрузки ахиллова сухожилия (например, при попытке заняться бегом), высокая вероятность развития тендинита в таких случаях обусловлена усиливающейся с возрастом ригидностью ахиллова сухожилия и некоторым уменьшением объема движений в голеностопном суставе.
В клинической травматологии различают три формы тендинита. Перитендинитом называют воспаление тканей, окружающих ахиллово сухожилие. Тендинит – воспаление собственно сухожилия, приводящее к его дегенерации. Энтезопатия – воспалительный процесс, локализующийся в области прикрепления ахиллова сухожилия к пяточной кости, может сопровождаться образованием пяточной шпоры и очагов обызвествления в ткани сухожилия. Все три формы заболевания могут протекать изолированно, наблюдаться одновременно или переходить одна в другую.

Тендинит ахиллова сухожилия
Симптомы
Боль в голеностопе. Ломота в теле.
Диагностика
Диагноз выставляют на основании жалоб и данных внешнего осмотра. Из дополнительных методов исследования применяют рентгенографию голени и голеностопного сустава, магнитно-резонансную томографию и УЗИ голеностопного сустава. На рентгенограммах в ряде случаев определяются очаги обызвествления. При тендините они «разбросаны» по всему сухожилию, при энтезопатии локализуются преимущественно в его нижней части. Отсутствие кальцификатов не является основанием для подтверждения или опровержения диагноза тендинит.
УЗИ и МРТ – более точные методики, позволяющие детально исследовать мягкие ткани, определить очаги воспаления и участки дегенеративных изменений. Кроме того, МРТ голеностопного сустава дает возможность выявить острую стадию воспаления – на этом этапе в ткани сухожилия скапливается большое количество жидкости, однако внешний отек мало выражен или отсутствует, что затрудняет клиническую диагностику.
Лечение
Лечение тендинита преимущественно консервативное, проводится амбулаторно в условиях травмпункта. В острой фазе показан покой, возвышенное положение конечности и тугое бинтование на время ходьбы. В первые дни болезни следует прикладывать холод к области поражения. Для устранения болей, ликвидации воспалительного процесса и восстановления функции сухожилия пациенту назначают НПВС на срок не более 7-10 суток.
После устранения или значительного уменьшения болевого синдрома начинают занятия лечебной гимнастикой. Программа ЛФК при тендините включает в себя легкие укрепляющие и растягивающие упражнения, способствующие восстановлению сухожилия и укреплению икроножной мышцы. В последующем постепенно вводят упражнения с сопротивлением. Наряду с ЛФК для восстановления сухожилия используют физиотерапевтические процедуры: электростимуляцию, электрофорез и ультразвуковую терапию.
Применяют массаж, способствующий улучшению кровообращения, укреплению и растяжению сухожилия. При вальгусной или варусной деформации стопы больному рекомендуют носить специальные фиксаторы для голеностопного сустава. Фиксацию с использованием гипсовой повязки применяют очень редко – только при сильных постоянных болях в области сухожилия. При особенно упорном болевом синдроме иногда выполняют лечебные блокады с глюкокортикоидными препаратами. Глюкокортикоиды вводят только в окружающие ткани, инъекции в само сухожилие или место его прикрепления категорически запрещены, поскольку данные препараты могут стимулировать дегенеративные процессы и провоцировать разрыв сухожилия.
Хирургическое вмешательство показано при неэффективности консервативной терапии в течение полугода и более. Операцию проводят в плановом порядке в условиях травматологического или ортопедического отделения. Выполняют срединный разрез кожный разрез по задней поверхности голени, ахиллово сухожилие выделяют, исследуют и иссекают дегенеративно измененные ткани. Если в процессе вмешательства пришлось иссечь 50% и более от ткани ахиллова сухожилия, удаленные участки замещают сухожилием подошвенной мышцы. В послеоперационном периоде проводят иммобилизацию в течение 4-6 недель, используя ортез или гипсовую повязку. Наступать на ногу разрешают через 2-4 недели, в течение 6 недель проводят реабилитационные мероприятия.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
