Водянка плода код мкб 10

Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
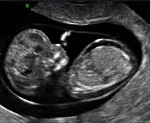
Название: Водянка плода.
Водянка плода
Описание
Водянка плода. Это патологическое состояние, которое возникает во внутриутробном периоде, характеризуется анасаркой и скоплением транссудата в полостях организма. Основные клинические проявления: генерализованный отек, увеличение размеров головы за счет мозгового черепа, гидроторакс, гидроперикард, асцит, сердечно-сосудистая и дыхательная недостаточность. Антенатальная диагностика включает в себя УЗИ и определение групп крови, постнатальная – визуальное выявление всех симптомов, характерных для водянки плода, лабораторные анализы, УЗИ, КТ, МРТ. Лечение симптоматическое – реанимационные мероприятия, дренирование транссудата. При иммунной форме показано внутриутробное переливание крови.
Дополнительные факты
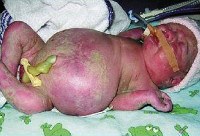
Водянка плода – это полиэтиологическое патологическое состояние в неонатологии и педиатрии, которое характеризуется внутриутробным развитием генерализованного отека, накоплением жидкости в грудной и брюшной полостях, а также в перикардиальной сумке. Общая распространенность – 1:1-14 тысяч новорожденных, при этом иммунная форма встречается 1 раз на 3 000 родов. Несмотря на относительно большую распространенность АВ0 и резус-конфликтов матери и плода в популяции, развитие иммунной формы водянки плода на этом фоне возникает редко. Это связано с возможностями современной диагностики, внутриутробного лечения и профилактики гемолитической болезни новорожденных. Более чем в половине случаев (55-60%) этиология остается неизвестной. Прогноз при данной патологии всегда серьезный. Летальность для неиммунной формы очень высока и составляет порядка 70-80%, в то время как для иммунной – около 20%.
Водянка плода
Симптомы
Судороги.
Причины
Водянка плода – это гетерогенное заболевание. Зачастую точную этиологию установить не удается, однако известны наиболее вероятные причины ее развития. Неиммунная форма может быть вызвана мутациями (синдром Дауна, Шерешевского-Тернера, триплоидия и тетраплоидия), генетическими заболеваниями (дефицит Г-6-ФДГ, α-таласемия, синдром Нунан и Пена-Шокея и тд ), нарушением проводимости и врожденными пороками сердца (ДМПП, ДМЖП, наджелудочковые и желудочковые тахикардии), патологиями магистральных сосудов (тромбоз верхней и нижней полых вен, артериовенозное шунтирование), аномалией структуры грудной клетки (грыжа диафрагмы и асфиктическая дисплазия), TORCH-инфекциями (токсоплазмоз, ЦМВ, сифилис и тд ), дисплазией мочеполовой системы (врожденный стеноз или аплазия мочеточника, гидронефроз), патологиями беременности (синдром плацентарной трансфузии, хориоангиома, эклампсия). Патогенез неиммунной водянки плода основывается на сердечной недостаточности ребенка, гипопротеинемии и анемии, которые уменьшают онкотическое давление крови.
Помимо всех вышеперечисленных причин развития водянки плода, можно выделить факторы риска, которые повышают риск возникновения неиммунной формы. К ним относятся беременность до 16 или после 40 лет, многоплодная и переношенная беременность, макросомия. Мужской пол считается более склонным к водянке плода. Основная причина иммунной водянки плода – несовместимость матери и плода по группе крове (0 (I) у матери и А (II) или В (III) – у ребенка) или Rh-фактору (мать – Rh+, а ребенок – Rh-), вследствие чего возникает усиленный гемолиз эритроцитов ребенка и развивается гемолитическая болезнь. На данный момент этот вариант встречается крайне редко в связи с общепринятыми диагностическими мерами в акушерстве.
• Иммунная водянка плода. Как правило, развивается на фоне гемолитической болезни новорожденного. В настоящее время на фоне ранней диагностики и лечения данная форма водянки плода практически не встречается, несмотря на относительно большую распространенность резус- и АВ0-конфликтов. Прогноз относительно благоприятный.
• Неиммунная форма. Полиэтиологическая группа. Данный вариант водянки плода может быть вызван врожденными пороками сердца и нарушением работы его проводящей системы, геномными и хромосомными мутациями, TORCH-инфекциями, разнообразными дисплазиями, патологиями беременности и тд В большинстве случаев имеет летальный исход.
Клинические проявления водянки плода определяются уже с момента рождения. Общее состояние ребенка, как правило, тяжелое или очень тяжелое (чаще). У таких детей выявляется несоразмерно большая голова за счет значительного увеличения мозговой части черепа. Из-за общей мышечной слабости ребенок занимает позу лягушки. Швы черепа разомкнуты, роднички выпирают, кости имеют податливую консистенцию. На теле определяется большой объем сыровидной смазки и множество пушковых волос, обнаруживается общая отечность и бледность. Подкожная жировая клетчатка выражена слабо, из-за чего температура тела очень лабильна и сильно зависит от окружающей среды. При водянке плода у мальчиков может наблюдаться крипторхизм, а у девочек – недоразвитость половых губ. Физиологические рефлексы (в т. Сосательный и поисковый, Моро) угнетены. ЧЧС лабильное (120-160 уд/мин), АД ниже нормы (50-65 ). Наблюдается тахипноэ, чередующееся с периодами апноэ. Часто отмечается выраженная гепатоспленомегалия, гидроторакс, асцит, гидроперикард. В некоторых случаях может формироваться транзиторный гипотиреоз и поллакиурия.
Диагностика
Диагностика водянки плода включает в себя сбор анамнестических данных, объективный осмотр ребенка, лабораторные и инструментальные методы исследования. При опросе матери обращают внимание на перенесенные инфекционные и гинекологические заболевания, хронические патологии, особенности течения беременности и ее осложнения. При объективном осмотре неонатологом или педиатром устанавливаются характерные симптомы водянки плода, присутствующие осложнения, оценивается общее состояние ребенка и необходимость реанимационных мероприятий. Лабораторная диагностика в виде ИФА, ПЦР или других серологических реакций дают возможность выявить вероятного инфекционного возбудителя. При подозрении на гемолитическую болезнь плода проводится повторное определение группы крови и Rh-фактора матери и ребенка. Общие лабораторные тесты (ОАК, ОАМ, биохимия крови) используются с целью оценки работы внутренних органов и исключения сопутствующих заболеваний.
Ведущую роль в инструментальной диагностике водянки плода играет УЗИ. Ультразвуковое сканирование позволяет поставить предварительный диагноз еще в антенатальном периоде. К УЗ-признакам, которые могут указывать на водянку плода, относятся отечность плаценты, многоводие, наличие жидкости в полостях организма ребенка, гепатоспленомегалия, отек подкожной жировой клетчатки, «поза Будды». Постнатальное УЗИ выполняется для подтверждения опасных патологических состояний (гидроперикард, гидроторакс, асцит) и определения терапевтической тактики. Также могут применяться ЭКГ, компьютерная и магнитно-резонансная томография с целью дифференциальной диагностики и оценки структуры внутренних органов.
Лечение
Специфического лечения неиммунной водянки плода нет. Роды проводятся в условиях полной готовности реанимационного оборудования. Непосредственно после рождения ребенку оказывается полный объем интенсивной терапии: интубация трахеи с подачей 100% кислорода, при необходимости – сердечно-легочная реанимация, переливание крови или эритроцитарной массы При неэффективности всех проводимых мероприятий показано выполнение плевральной, перикардиальной пункций и лапароцентеза под контролем УЗИ и жизненно-важных показателей ребенка. В зависимости от ситуации может назначаться антигеморрагическая, антибактериальная, иммунокорригирующая, метаболическая, противосудорожная терапия и пр.
При иммунной форме водянки плода лечение начинается еще в антенатальном периоде. Оно заключается во внутриутробном переливании Rh- крови плоду при помощи кордоцентеза. Показана данная процедура при выраженной анемии и падении гематокрита ниже 30 г/л. При необходимости может проводиться повторное переливание через 14-21 дней.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
Названия
Название: Водянка беременных.
Водянка беременных
Описание
Водянка беременных. Одно из проявлений позднего токсикоза, характеризующееся скоплением жидкости в мягких тканях при отсутствии протеинурии и артериальной гипертензии. Основными симптомами данного состояния являются стойкие отеки, ухудшение общего самочувствия, нарушение работы сердечно-сосудистой системы. Клиническая диагностика водянки беременных заключается в объективном осмотре женщины, контроле над прибавкой массы тела. Дополнительно используются лабораторные анализы, УЗИ. Лечение водянки беременных проводится в амбулаторных условиях с назначением медикаментозной терапии. В тяжелых случаях показана госпитализация.
Дополнительные факты
Водянка беременных – форма ОПГ-гестоза, развивающаяся вследствие нарушения водно-солевого баланса. При этом наблюдается повышение проницаемости сосудистых стенок и выход плазмы в межклеточное пространство. Как следствие, нарушаются реологические характеристики крови, отмечается повышение гематокрита, гемоглобина. Такие изменения при водянке беременных ведут к расстройству маточно-плацентарного кровообращения и нередко провоцируют хроническую гипоксию плода. Примерно в 25% случаев данная акушерская патология приводит к развитию нефропатии беременных. Диагностируется водянка беременных преимущественно при многоплодии, первые признаки обычно возникают в сроке 27-30 недель. Прогноз при данном диагнозе для матери и плода благоприятный.
Водянка беременных
Причины
Этиопатогенез водянки беременных до конца не изучен. Специалисты связывают происходящие в организме женщины изменения с нарушением нейроэндокринной регуляции, вследствие чего наблюдается расстройство кровообращения в капиллярной и прекапиллярной сети на фоне водно-солевого дисбаланса. В результате крово- и лимфоотток при водянке беременных замедляются, сосудистая стенка становится более проницаемой, возникают отеки. Таким образом, нарушение метаболизма является основной причиной данной формы ОПГ-гестоза. Наиболее склонны к развитию водянки беременных пациентки, страдающие избыточным весом, так как в этом случае изначально присутствует расстройство обменных процессов.
Водянка беременных зачастую возникает на фоне других экстрагенитальных патологий: артериальной гипертензии, сахарного диабета, эндокринопатий, заболеваний почек, легких. В группу риска также входят женщины, страдающие пороками сердца (при наличии анемии). Водянка беременных чаще диагностируется у пациенток с отягощенным анамнезом, если предыдущие вынашивания плода также сопровождались гестозами. Факторами, способствующими развитию водянки беременных, являются возраст матери младше 18 или старше 30 лет, наличие внутриутробной задержки плода, резус-конфликта. Не стоит исключать влияние негативных условий труда и пагубных привычек.
• 0 – отечность отсутствует, на данном этапе водянка беременных носит скрытый характер, заподозрить ее можно только по снижению диуреза и быстрому увеличению массы тела.
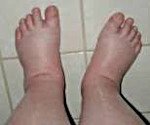
• I – патология сопровождается незначительными отеками на нижних конечностях – стопах и голенях.
• II – отеки при водянке беременных распространяются на ноги и руки, иногда отмечается скопление свободной жидкости в зоне передней брюшной стенки.
• III – диагностируется анасарка (отечность всего тела), распространяющаяся абсолютно на все анатомические структуры, включая лицо.
Точно установить стадию развития водянки беременных может только акушер-гинеколог, сопоставив выявленные патологические симптомы с результатами лабораторных и инструментальных исследований, данными объективного осмотра.
Симптомы
Водянка беременных обычно возникает во второй половине гестации, клиническая картина зависит от степени прогрессирования болезни. На начальных этапах отмечается незначительная отечность конечностей, на запущенных стадиях отеки распространяются на все тело. Характерный признак водянки беременных – стремительное увеличение массы тела (более 300 г в неделю). При этом женщина ощущает жажду. Из-за задержки жидкости в организме позывы к мочеиспусканию становятся гораздо реже обычного. Общее состояние пациентки при водянке беременных удовлетворительное. Может присутствовать тахипноэ, тахикардия, повышенная утомляемость.
Жажда.
Диагностика
Заподозрить развитие водянки беременных можно путем постоянного контроля над весом женщины. В норме недельная прибавка составляет 300 г, при данном заболевании этот показатель увеличивается до 400-700 г. Также показано отслеживание суточного диуреза. При водянке беременных наблюдается учащение ночного мочеиспускания, при этом объем выделений будет на 75 мл больше, чем обычно. Однако суточный диурез постоянно уменьшается. Такой признак является характерным именно для водянки беременных. При лабораторном исследовании мочи протеинурия не выявляется.
При водянке беременных женщинам назначают общий анализ крови. О наличии патологии свидетельствует повышение гемоглобина и уровня хлоридов, гипопротеинемия. В ходе диагностики водянки беременных проводится проба Мак-Клюра-Олдрича (выполняется внутрикожная инъекция 0,2 мл физраствора). Образовавшийся пузырь в норме рассасывается через 45-60 минут, при наличии патологии этот период составляет всего 15-20 минут. Из инструментальных методов при водянке беременных используется УЗИ. С его помощью удается обнаружить свободную жидкость в брюшной полости.
Лечение
Больные с водянкой беременных 0 и I стадии наблюдаются в амбулаторных условиях. Пациенткам показано строгое соблюдение питьевого режима, сбалансированное питание. Суточный объем потребляемой жидкости не должен превышать 1 л. Также при водянке беременных нужно ограничить количество соли до 3-4 г в день. В меню следует включить белковую пищу: мясо, рыбу, творог. Обязательным является присутствие свежих фруктов и овощей в ежедневном рационе. Кроме того, женщина, страдающая водянкой беременных, должна больше отдыхать.
Водянка беременных предполагает медикаментозное лечение. Назначаются седативные препараты, спазмолитики, десенсибилизирующие средства. Прием диуретиков при водянке беременных не рекомендуется, так как данные препараты способствуют выходу плазмы из кровеносного русла, что может способствовать усугублению отеков. При II-III стадии болезни ведение беременности продолжают в условиях стационара. Пациенткам также назначается консервативное лечение и постельный режим.
Профилактика водянки беременных предполагает соблюдение режима труда и отдыха. Спать женщине нужно не менее 10 часов в сутки, обязателен дневной отдых на протяжении 60 минут. Следует придерживаться активного образа жизни – заниматься плаванием, ходьбой, гимнастикой, если для них нет противопоказаний. Больным, которые принадлежат к группе риска по развитию водянки беременных, назначаются препараты, способствующие восстановлению свойств клеточных мембран.
Источник
Время чтения: 11 мин.

Гидроцеле (водянка яичка, код МКБ N43) – это аккумуляция выпота, скопление жидкости между париетальным и висцеральным листками влагалищной оболочки (tunica vaginalis) яичка.
Водянка может быть результатом сохранения сообщения влагалищной оболочки с брюшной полостью (первичная водянка яичка у новорожденного при сохраненном влагалищном отростке брюшины), а также водянка яичка может быть результатом дисбаланса секреции/реабсорбции жидкости клетками tunica vaginalis (вторичное гидроцеле).
Как правило, гидроцеле редко может приводить к каким-либо последствиям. Главной целью обследования при подозрении на гидроцеле является установление причины данной патологии, исключение других опасных дл жизни состояний.
После верификации диагноза и исключения жизнеугрожающих причин патологии лечащим врачом решается вопрос о необходимости оперативного лечения. Рассмотрим подробнее причины, диагностику и тактику ведения пациента с этим диагнозом.
1. Анатомия оболочек яичка
Tunica vaginalis (влагалищная оболочка яичка) – карман, сформированный из серозной мембраны, покрывающей поверхность яичка.
Tunica vaginalis развивается из влагалищного отростка брюшины (processus vaginalis), опускающегося из брюшной полости в мошонку и увлекающего за собой яичко. Таким образом, яичко при опускании в мошонку как бы окутывается оболочкой.

Рисунок 1- Схема опускания яичка в мошонку. Источник иллюстрации — https://teachmeanatomy.info
В норме после завершения этого процесса просвет проксимального отдела processus vaginalis зарастает, а дистальная часть отростка остается в виде полости.
Часть tunica vaginalis, выстилающая мошонку, является париетальным листком, та часть, которая прилежит к поверхности яичка, называется висцеральным листком. Между висцеральной и париетальной частями tunica vaginalis находится полость cavum vaginale, в которой в норме находится небольшое скопление серозного выпота.
Под висцеральным листком tunica vaginalis яичка находится tunica albuginea, плотная фиброзная капсула, которая дает отроги, разделяющие паренхиму органа на дольки.

Рисунок 2 – Схема строения tunica vaginalis яичка. 1 – яичко, 2 – придаток, 3 – брыжейка яичка, 4- висцеральный листок t. vaginalis, 5 – париетальный листок t. vaginalis, 6 – cavum vaginale, 7 – брыжейка придатка, 8 – f. spermatica int.. Источник иллюстрации — https://upload.wikimedia.org/
2. Патогенез гидроцеле
Патогенез первичной водянки яичка у ребенка обусловлен сохранением сообщения cavum vaginale с брюшной полостью [1]. Неполное заращение processus vaginalis приводит к водянке яичка различной степени выраженности.
При полном сохранении просвета processus vaginalis в мошонку по ходу пахового канала могут опускаться петли кишечника, формируя врожденную косую паховую грыжу.
Точный временной промежуток, в который происходит заращение отростка, не установлен. Влагалищный отросток, сообщенный с полостью брюшины, определяется у 80-94% новорожденных (физиологическая водянка яичек у новорожденных) и у 20% взрослых людей.
Если происходит частичная облитерация отростка с сохранением полости в средней его порции, то у ребенка может развиваться гидроцеле семенного канатика.
Водянка яичка, не связанная с сообщением tunica vaginalis с брюшной полостью, может развиваться в результате дисбаланса между секрецией и всасыванием жидкости, часто ассоциирована с историей мелких травм мошонки, воспалительными болезнями яичка и придатка, операциями на органах мошонки.
Примерно у 7% пациентов после варикоцелэктомии в той или иной степени выраженности развивается гидроцеле.
Любая травма мошонки, операция на органах мошонки может сопровождаться повреждением местных лимфатических протоков, оболочек, способствуя накоплению жидкости в сavum vaginale, развитию водянки.

Рисунок 3 – Водянка яичка у ребенка и взрослого (варианты патологии). Источник иллюстрации — https://clinicalgate.com/inguinal-hernias-and-hydroceles/
3. Эпидемиология
- 1У 8-9 из 10 новорожденных определяется сохраненный просвет processus vaginalis (физиологическая водянка яичек у новорожденных) [1-2].
- 2На первых годах жизни у большинства детей происходит заращение отростка.
- 3Частота встречаемости сохраненного просвета processus vaginalis у взрослых – 20%.
- 4Гидроцеле определяется у 6% лиц мужского пола после периода новорожденности.
- 5Тазовое предлежание плода, прием прогестерона во время беременности, малый вес новорожденного повышают вероятность развития врожденной водянки.
4. Этиология заболевания
Существует множество причин, приводящих к формированию гидроцеле [1-2]. Гидроцеле подразделяется на первичное и вторичное.
4.1. Первичное гидроцеле
Первичная водянка чаще всего определяется еще у детей (водянка яичка у новорожденных и грудничков) и связана с врожденным сохранением сообщения tunica vaginalis с брюшной полостью через processus vaginalis.
Таким образом, выпот из брюшной полости попадает в cavum vaginale под воздействием силы тяжести, при повышении давления в брюшной полости (при кашле, чихании, натуживании).
4.2. Вторичное гидроцеле
В популяции взрослых людей водянка наиболее часто связана с травмами, воспалениями органов мошонки в анамнезе:
- 1Водянка на фоне туберкулеза, тропического филяриоза Wuchereria bancrofti. Число пациентов, страдающих от водянки при вукхерериозе, достигает 120 млн. человек по всему миру.
- 2Ятрогенная причина гидроцеле доминирует у взрослых пациентов развитых стран. Водянка может быть результатом операций на органах мошонки (варикоцелэктомия), лапароскопических вмешательств.
- 3У 7 из 10 пациентов после пересадки почки на стороне операции формируется гидроцеле.
- 4Воспаление структур мошонки (орхит, эпидидимит, фуникулит).
- 5Травмы. Нередко в анамнезе у пациента есть указание на полученную травму незадолго до появления характерных симптомов водянки.
- 6Лучевая терапия органов мошонки.
- 7Опухоли мошонки, в особенности опухоли из эмбриональных клеток или новообразования придатка яичка.
- 8Экстрофия мочевого пузыря.
- 9Синдром Эйлерса-Данлоса.
- 10Гидроцеле может быть результатом изменения объема выпота в полости брюшины (гидроцеле на фоне асцита, гидроцеле у пациентов на перитонеальном диализе, у больных с вентрикуло-перитонеальным шунтом).
5. Клинические проявления водянки яичка у детей и взрослых
В большинстве случаев пациента с водянкой яичка не беспокоят какие-либо симптомы. Пациент может предъявлять жалобы на:
- 1Чувство тяжести, неприятные тянущие ощущения в области мошонки;
- 2Увеличение мошонки в объеме, асимметрия мошонки (кажется, что одно яичко больше другого);
- 3Неприятные ощущения по ходу пахового канала.
Гидроцеле крайне редко сопровождается болями. Жалобы пациента на боль могут быть результатом одновременного воспалительного процесса в мошонке (эпидидимит, орхит).
При неосложненном течении гидроцеле у пациента нет жалоб на лихорадку, тошноту, рвоту, симптомы со стороны мочеполовой системы.
Размеры мошонки могут варьировать при смене положения пациента. В положении лежа объем мошонки может несколько уменьшаться, а стоя – увеличиваться. Как правило, со временем происходит медленное нарастание размеров мошонки.
Реже отмечается скачкообразное накопление жидкости в cavum vaginale. Увеличение объема мошонки может быть различным. В редких случаях водянка может достигать величины головы ребенка.
6. Диагностические мероприятия
В постановке диагноза помогает опрос пациента, определение основных жалоб, осмотр и пальпация половых органов [1-3]. Зачастую характерная клиническая картина уже позволяет выставить верный диагноз.
При пальпации мошонки водянка яичка пальпируется спереди и несколько кверху от яичка в виде мягкого ненапряженного образования, без четких границ. Двухсторонняя водянка встречается у 7-10% пациентов и может быть ассоциирована с косой паховой грыжей.
Гидроцеле может пальпироваться в виде грушевидного выпячивания, верхушка которого ограничивается паховым каналом, а основание обращено книзу. Иногда жидкость скапливается во влагалищной оболочке в виде «песочных часов».
Кожа, покрывающая жидкостное скопление, не спаяна с подлежащими тканями, легко собирается в складки.
Пальпация яичка при гидроцеле больших размеров может быть затруднительна.
При обследовании мошонки под наведенным источником света (диафаноскопия) при гидроцеле определяется положительный симптом транслюминации (просвечивания): свет проходит через ткани мошонки равномерно, без наложения теней.
Некоторые клинические находки во время осмотра могут заставить хирурга сомневаться в диагнозе и назначить дополнительные исследования. Другую патологию можно заподозрить, если у пациента:
- 1Невозможно пальпировать и отграничить яичко.
- 2Наблюдается местная напряженность мошонки, лихорадка, наличие симптомов со стороны пищеварительных органов (тошнота, рвота, запор, диарея).
- 3При выполнении диафаноскопии определяются тени от внутренних структур мошонки.
- 4В случае сомнений хирурга следующий шаг в диагностике – выполнение ультрасонограммы органов мошонки, допплер-УЗИ (при подозрении на варикоцеле).
7. Дифференциальная диагностика
При подозрении на водянку яичка у пациента всегда необходимо проводить дифдиагностику с другими патологическими состояниями [1]. При безболезненном увеличении мошонки нужно проводить дифференцировку со сперматоцеле, варикоцеле, паховой грыжей, опухолями яичка.
При наличии болевого синдрома дифдиагноз включает инфицированное гидроцеле, орхит и эпидидимит, формирование гематомы, торсия и травма яичка, тромбоз гроздьевидного сплетения.
- При паховой грыже, нисходящей в мошонку, над увеличенной мошонкой определяется перистальтика при аускультации, при диафаноскопии – тени внутренних структур. Пациент может предъявлять жалобы на тошноту, рвоту, запор или диарею.
Дать заключение об объемном образовании мошонки может ультрасонография. При ущемлении грыжевого мешка могут развиваться симптомы кишечной непроходимости, лихорадка, лейкоцитоз в периферической крови; мошонка становится напряженной за счет увеличения выпота, появляется болезненность при пальпации.
При появлении симптомов кишечной непроходимости пациенту выполняется рентгенография органов брюшной полости (диагноз подтверждается при выявлении на рентгенограмме уровней жидкости, застое контраста в петлях кишечника).
- Эпидидимит/орхит могут послужить причиной реактивного гидроцеле на фоне инфекции и локального воспаления. Пальпация мошонки сопровождается выраженной болезненностью, у пациента может повышаться температура тела, в общем анализе мочи повышен уровень лейкоцитов.
- Сперматоцеле определяется как мягкое образование, не спаянное с окружающими тканями, безболезненное при пальпации. В диагностике сперматоцеле помогает проведение УЗИ мошонки. Размеры сперматоцеле редко превышают 1-2 см, при ультрасонографии определяется анэхогенное новообразование с четкими границами.
- В диагностике варикоцеле, тромбоза гроздьевидного сплетения помогает выполнение допплер-ультрасонографии сосудов яичка, которое может выявить расширенные сосуды мошонки, венозный застой, тромбы в просвете сосудов.
8. Методы лечения
Не существует каких-либо консервативных методов, приводящих к устранению водянки яичка у ребенка и взрослого. Это означает, что при наличии показаний лечение без операции невозможно. В лечении гидроцеле применяется несколько видов операций и склеротерапия.
8.1. Склеротерапия
Склерозирование полости при водянке яичка разрабатывается как аналог дорогостоящему оперативному вмешательству.
Процедура выполняется под местной анестезией. Под контролем УЗИ полость пунктируется, жидкость аспирируется. Затем в полость вводится склерозант (доксициклин, этанол, полидоканол и др.).
Положительные стороны склеротерапии:
- 1Склеротерапия проводится в амбулаторных условиях, не требуется госпитализация в стационар.
- 2Пациент восстанавливает привычную активность уже в день интервенции.
- 3Меньше риск осложнений по сравнению с оперативным лечением.
- 4Относительная дешевизна.
Минусы склеротерапии:
- 1Высока вероятность рецидива (от 20 до 100%), что требует проведения повторного введения склерозанта или выполнения операции.
- 2Нет точных данных об эффективности конкретных склерозантов.
- 3Риск развития химического перитонита при склеротерапии водянки, которая сообщается с брюшной полостью.
- 4Отсутствие мультицентровых рандомизированных исследований об эффективности склеротерапии.
9. Лечение водянки яичка у детей
У большей части мальчиков с водянкой в возрасте до двух лет хирургическое лечение не показано ввиду того, что есть вероятность спонтанного разрешения болезни (у большинства детей до 2-х лет происходит облитерация processus vaginalis) [2].
В выжидательной тактике почти нет риска получения серьезных осложнений, так как прогрессирование патологии с формированием пахово-мошоночной грыжи и ее ущемлением маловероятно.
Ранняя операция показана в случае подозрения на наличие паховой грыжи или вторичной водянке на фоне патологии яичка. Сохранение водянки яичка на протяжении 2 лет после рождения является показанием к интервенции.
- При вторичной водянке есть вероятность спонтанного разрешения (примерно 75%), поэтому в течение 6-9 месяцев урологи наблюдают пациента.
Некоторые урологи советуют лечить водянку яичка у детей по достижении ими 10-12 лет (за исключением случаев гидроцеле очень больших размеров). Наиболее предпочтительный вид анестезии у детей – общая анестезия.
При водянке, сообщенной с брюшной полостью, операция сводится к перевязке processus vaginalis через небольшой кожный доступ в паху:
- 1Кожный разрез выше и параллельно паховой связке.
- 2Обнажение и пересечение стенки пахового канала.
- 3Выделение processus vaginalis, вскрытие его средней части.
- 4Проксимальный конец отростка брюшины отделяют от элементов семенного канатика и перевязывают. Дистальнее лигатуры processus vaginalis пересекается.
- 5Дистальный конец processus vaginalis остается открытым.
- 6Яичко приподнимается и немного сдавливается, из cavum vaginale удаляется лишняя жидкость, которая выходит через открытый конец processus vaginalis.
- 7Пластика пахового канала.
- 8Ушивание раны послойно.
При водянке семенного канатика операция заключается в иссечении кисты или удалении ее стенки.
У детей не применяется методика склерозирования водянки, так как есть риск развития химического перитонита при сообщении cavum vaginale с брюшной полостью.
Операционный доступ на мошонке (см. ниже) применяется в лечении вторичной водянки яичка, которая не сообщается с полостью брюшины.
10. Операции при гидроцеле яичка
Оперативное вмешательство остается золотым стандартом в лечении пациентов с водянкой.
Показания к операции у взрослых пациентов [1,3]:
- 1Большие размеры образования, увеличение размеров гидроцеле.
- 2Водянка яичка проявл?
