Внезапная смерть при остром коронарном синдроме
Заболевания сердечно-сосудистой системы — одна из наиболее часто встречающихся причин внезапной смерти. Острая коронарная смерть составляет 15-30 % в структуре всех смертей. Это состояние опасно тем, что долго не дает о себе знать. Человек может жить, даже не подозревая о наличии проблем с сердцем. Поэтому каждый должен знать, почему возникает летальный исход. А также иметь представление об оказании первой помощи пострадавшему. Именно об этом и пойдет речь в статье.
Что собой представляет это состояние
Всемирная организация здравоохранения определяет внезапную, или острую, коронарную смерть, как летальный исход спустя максимум 6 часов после первых симптомов болезни. Причем, развивается это состояние у людей, которые считали себя здоровыми и не имели никаких проблем с сердечно-сосудистой системой.
Патологию такого характера относят к одной из разновидностей ишемической болезни сердца (ИБС) с бессимптомным течением. Внезапная смерть при острой коронарной недостаточности развивается у 25 % больных с «немым» течением ИБС.
В Международной классификации болезней данная патология находится в разделе «Болезни системы кровообращения». Код острой коронарной смерти по МКБ-10 — I46.1.
Основные причины
Существует ряд причин острой коронарной смерти. К ним относятся следующие фатальные изменения сердечного ритма:
- фибриляция желудочков (70-80 %);
- пароксизмальная тахикардия желудочков (5-10 %);
- замедление сердечного ритма и желудочковая асистолия (20-30 %).
Отдельно выделяют триггерные или пусковые причины смерти при острой коронарной недостаточности. Это факторы, которые повышают риск развития летального исхода заболеваний сердца и сосудов. К ним относятся:
- Ишемия миокарда, возникшая остро. Наблюдается при спазме коронарных сосудов, закупорке их тромбом.
- Чрезмерная активация симпатоадреналовой системы.
- Нарушение электролитного баланса в клетках сердечной мышцы. Особое внимание уделяют сниженной концентрации калия и магния.
- Действие токсинов на миокард. Прием некоторых лекарств может оказывать неблагоприятное действие на сердечную мышцу. Например, антиаритмические препараты первой группы.
Другие причины резкой смерти
Самая частая причина внезапной смерти — острая коронарная недостаточность, возникающая при ишемической болезни сердца и аритмии различного рода.
Но иногда больные умирают внезапно, никогда не имев нарушений ритма или каких-либо других заболеваний сердца. А при вскрытии не удается найти поражение сердечной мышцы. В таких случаях причиной может быть одно из следующих заболеваний:
- гипертрофическая или дилатационная кардиомиопатия — патология сердца с утолщением миокарда или увеличением полостей органа;
- расслаивающаяся аневризма аорты — мешкообразное выпирание стенки сосуда и ее дальнейший разрыв;
- тромбоэмболия легочной артерии — закупорка легочных сосудов тромбами;
- шок — резкое снижение артериального давления, сопровождающееся ухудшением поступления кислорода к тканям;
- попадание пищи в дыхательные пути;
- острые нарушения кровообращения в сосудах головного мозга.
Данные вскрытия
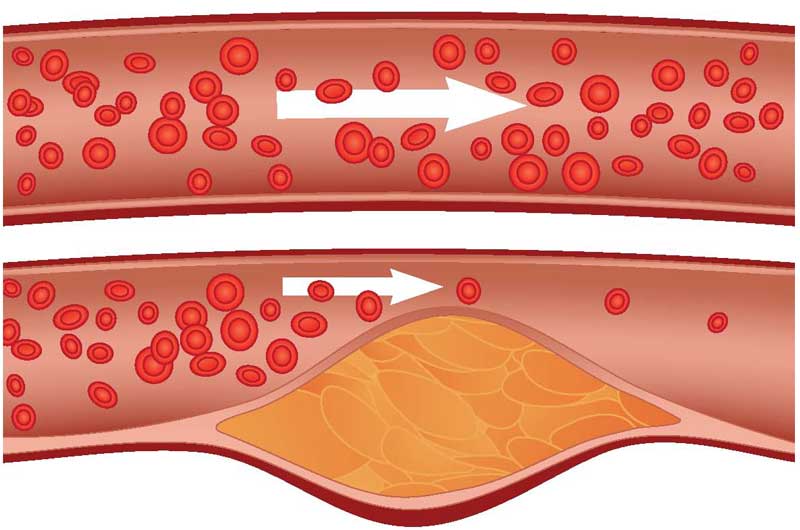
При исследовании тела патологоанатомом в 50 % случаев определяется наличие атеросклероза коронарных артерий. Это состояние характеризуется образованием жировых бляшек на внутренней стенке сосудов сердца. Они перекрывают просвет артерии, препятствуя нормальному току крови. Возникает ишемия миокарда.
Также характерно наличие рубцов на сердце, которые появляются после перенесенного инфаркта. Возможно утолщение мышечной стенки — гипертрофия. У некоторых определяется массивное разрастание соединительной ткани в мышечной стенке — кардиосклероз.
В 10-15 % случаев возможна закупорка сосуда свежим тромбом. Однако есть небольшая часть умерших, у которых при вскрытии так и не удается выяснить причину смерти.

Основные симптомы
Часто внезапная смерть при острой коронарной недостаточности не приходит так уж внезапно. Обычно ей предшествуют некоторые симптомы.
По словам родственников, многие больные перед смертью отмечали ухудшение общего самочувствия, слабость, плохой сон, проблемы с дыханием. У некоторых возникал сильный приступ ишемической боли. Такая боль появляется резко, она будто сжимает грудь, отдает в нижнюю челюсть, левую руку и лопатку. Но боли ишемического характера — редкий симптом перед смертью от острой коронарной недостаточности.
Многие больные страдали повышенным артериальным давлением или ишемической болезнью сердца в легкой степени.
В 60 % случаев смерть при патологии сердца возникает дома. Она никак не связана с эмоциональным потрясением или физической нагрузкой. Отмечаются случаи внезапной смерти во сне от острой коронарной недостаточности.
Методы диагностики
Если человека, которому угрожала смерть от острой коронарной недостаточности, удалось реанимировать, ему проводят ряд обследований. Это необходимо для назначения соответствующего лечения, который ликвидирует угрозу рецидива.
Для этого используют следующие диагностические методы:
- электрокардиографию (ЭКГ) — с ее помощью регистрируется сократимость сердечной мышцы и проводимость импульсов в ней;
- фонокардиографию — она характеризует работу клапанов сердца;
- эхокардиографию — ультразвуковое исследование сердца;
- ЭКГ с нагрузочными тестами — для выявления стенокардии и решения вопроса о необходимости хирургического вмешательства;
- холтеровское мониторирование — ЭКГ, которая снимается 24 часа в сутки;
- электрофизиологическое исследование.
Значение электрофизиологического исследования
Последний метод является наиболее перспективным в диагностике нарушений ритма сердца. Он представляет собой стимуляцию внутренней оболочки сердца электрическими импульсами. Данный способ не только позволяет установить причину угрозы смерти, но и дает возможность спрогнозировать вероятность рецидива приступа.
У 75 % процентов выживших определяется стойкая желудочковая тахикардия. Такой результат при электрофизиологическом исследовании говорит о том, что вероятность повторного приступа угрозы смерти составляет около 20 %. Это при условии, что тахикардия купируется антиаритмическими медикаментами. Если устранить нарушение ритма не удается, повторная угроза смерти наступает в 30-80 % случаях.
Если желудочковую тахикардию не удается вызвать стимуляцией, вероятность повторного приступа равна около 40 % при наличии сердечной недостаточности. При сохраненной функции сердца — 0-4 %.
Неотложная помощь: основные понятия
Первой помощью при острой коронарной смерти является сердечно-легочная реанимация. Базовые приемы реанимации должен знать каждый, чтобы иметь возможность оказать человеку помощь до приезда скорой.
Выделяют три основных этапа:
- А — обеспечение проходимости дыхательных путей;
- В — искусственное дыхание;
- С — непрямой массаж сердца.
Но прежде чем начать предпринимать какие-либо действия, проверяют наличие сознания у пострадавшего. Для этого его несколько раз громко зовут и спрашивают, как он себя чувствует. Если человек не отвечает, его можно несколько раз несильно потрясти за плечи и легонько ударить по щеке. Отсутствие реакции говорит о том, что пострадавший без сознания.
После этого проверяют пульс на сонной артерии и самостоятельное дыхание. Только при отсутствие пульсации сосудов и дыхания можно приступать к оказанию первой помощи.

Неотложная помощь: этапы
Этап А начинается с очищения ротовой полости пострадавшего от слюны, крови, рвотных масс и прочего. Для этого нужно обмотать два пальца какой-то тканью и удалить содержимое ротовой полости. После обеспечивают проходимость верхних дыхательных путей. Одну руку кладу на лоб больного и закидывают голову назад. Второй поднимаю подбородок и выдвигают нижнюю челюсть.
Если дыхание все еще отсутствует, переходят к этапу В. Ладонь левой руки по прежнему лежит на лбу пострадавшего, а пальцы закрывают носовые ходы. Далее нужно сделать обычный вдох, обхватить своими губами губы пострадавшего и выдохнуть воздух ему в рот. С целью обеспечения личной гигиены рекомендуется положить салфетку или тряпочку на рот больного. Вдохи проводятся с частотой 10 — 12 за минуту.
Параллельно искусственному дыханию проводят непрямой массаж сердца — этап С. Руки кладутся на грудину между средней и нижней ее частью (чуть ниже уровня сосков). Кисти рук лежат одна на другой. После делают нажатия частотой 100 раз за минуту, на глубину 4-5 см. Локти должны быть выпрямлены, а основной упор приходится на ладони.
Если реаниматор один, нажатия и вдохи чередуются с частотой 15 к 2. Когда помощь оказывают два человека, отношение — 5 к 1. Каждые две минуты нужно проводить контроль интенсивности реанимации, проверяя пульс на сонной артерии.

Первичная профилактика
Любое заболевание легче предотвратить, чем вылечить. И чаще всего, когда появляются симптомы перед смертью от острой сердечной (коронарной) недостаточности, что-либо делать уже поздно.
Все профилактические мероприятия подразделяют на две большие группы: первичные и вторичные:
- Первичная профилактика острой коронарной смерти заключается в предотвращении развития ишемической болезни сердца.
- Вторичные меры направлены на ее лечение и профилактику осложнений.
В первую очередь необходимо модифицировать образ жизни. Изменить рацион питания, отказавшись от жареной и жирной пищи, копченостей и пряностей. Следует отдавать предпочтение растительным жирам, овощам с высоким содержанием клетчатки. Ограничить прием кофе и шоколада. Обязателен отказ от вредных привычек — курения и алкоголя.
Людям с лишним весом нужно похудеть, так как чрезмерная масса увеличивает риск появления заболеваний сердечно-сосудистой и эндокринной системы.
Также важна дозированная физическая нагрузка. Как минимум 1-2 раза в день нужно делать зарядку или гулять на свежем воздухе. Показано плавание, бег трусцой на небольшие дистанции, но не тяжелая атлетика.
Вторичная профилактика
Вторичная профилактика внезапной смерти заключается в приеме медикаментов, которые замедляют прогрессирование ишемической болезни сердца. Чаще всего применяются следующие группы препаратов:
- бета-блокаторы;
- антиаритмические;
- антиагреганты;
- антикоагулянты;
- препараты калия и магния;
- антигипертензивные.
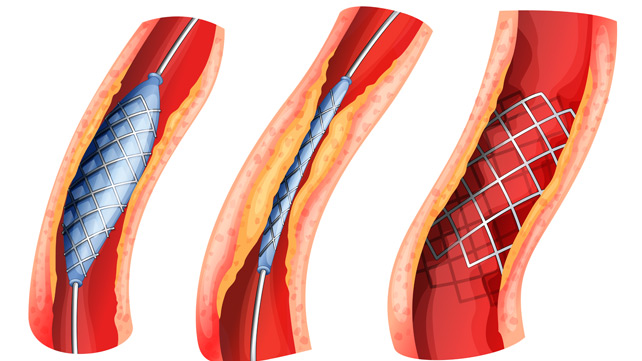
Также существуют хирургические способы профилактики внезапной сердечной смерти. Они применяются у лиц, находящихся в группе высокого риска. К таким методам относятся:
- аневризмэктомия — удаление аневризмы артерии;
- реваскуляризация миокарда — восстановление проходимости коронарных сосудов;
- радиочастотная абляция — разрушение очага нарушенного сердечного ритма при помощи электрического тока;
- имплантация автоматического деффибрилятора — устанавливается устройство, которое автоматически регулирует сердечный ритм.
Значение регулярного медицинского обследования
Каждому человеку следует как минимум 1 раз в год проходить медицинское обследование и сдавать анализ крови. Это позволит выявить заболевание еще на ранней стадии, до появления симптомов.
При наличии повышенного артериального давления нужно проконсультироваться с врачом. Тот назначит необходимые препараты. Больной должен принимать их регулярно, а не только при повышении давления.
Если в крови повышен уровень холестерина и липопротеинов низкой плотности, также показана консультация специалиста. Он поможет найти способ контроля за этим состоянием при помощи одной диеты или назначив дополнительно медикаменты. Это предотвратит развитие атеросклероза и закупорку коронарных сосудов жировыми бляшками.
Регулярная сдача анализа крови — простой метод профилактики ИБС, а значит, и острой коронарной смерти.
Прогноз
Вероятность оживления больного зависит от сроков предоставления первой помощи. Важна организация специализированных реанимационных бригад скорой помощи, которые за 2-3 минуты приезжают на место события.
Выживаемость среди успешно реанимированных за первый год жизни составляет 70 %. Обязательным является выяснение причины остановки смерти и ее устранение. Если специфическая терапия не проводится, вероятность рецидива равна 30 % в течение первого года и 40 % — за второй год. Если проводить антиаритмическую терапию или хирургическое лечение, вероятность рецидива составляет 10 и 15 % соответственно.

Но наиболее эффективным способом профилактики эпизода острой коронарной смерти является установка кардиостимулятора. Она снижает риск возникновения этого состояния до 1 %.
Источник
Подавляющее большинство внезапных смертей, не вызванных травмой (70-90% по разным данным), приходится на острую коронарную недостаточность. Внезапная коронарная смерть (ВКС), как правило, является проявлением ишемии сердца, когда возникает резкое несоответствие между кровоснабжением по коронарным (венечным) сосудам и потребностью миокарда в оксигенации (насыщении кислородом, O2).
Во многих ситуациях состояния, предшествующие ВКС, были бессимптомными, то есть пациент не знал о существовании у него проблем с сердечной деятельностью. Так возникла необходимость детально рассмотреть патологию, называющуюся коронарная недостаточность, ознакомиться с ее признаками, причинами и принципами лечения.
Что такое коронарная недостаточность?
Клинико-патофизиологическим определением коронарная недостаточность называют состояние, когда ухудшается кровоток по венечным артериям сердца. Как следствие, ухудшается обеспечение сердечной мышцы биологически необходимыми веществами и кислородом, а также отток продуктов газообмена и метаболизма. Можно оценить, что такое коронарная недостаточность (КН) для человека, рассмотрев 2 ее основные формы – острую и хроническую.
Острая (необратимая)
Резкое ухудшение проходимости венечных сосудов определяется как острая коронарная недостаточность. Ее типовой формой является инфаркт – локальное омертвение миокарда из-за несоответствия между доставкой кислорода к мышце и его потребностью.
Происхождение острой коронарной недостаточности сопряжено со значительным ухудшением венечного кровотока или с его необратимым прекращением по причине спазма или тромбоза, нередко ведущим к смерти.
Независимо от причины, острая коронарная недостаточность – это такое состояние, когда поставка крови к сердцу резко ухудшается, вызывая выраженные симптомы инфаркта – сильнейшую «кинжальную» боль за грудиной, не устраняемую нитроглицерином и не прекращающуюся более 15 минут.
Хроническая (обратимая)
Провоцирующими факторами развития хронической коронарной недостаточности обычно выступает стенокардия, но нередки случаи проблемных пост-хирургических состояний по восстановлению (в том числе медикаментозному) венечного кровообращения (реваскуляризации).
Стенокардия, являющаяся типичным признаком хронической КН, это такое состояние ишемии, которому свойственны сильные кардиальные боли сжимающего характера. Выраженные симптомы – боли, локализующиеся в области грудины или слева от нее, нередко иррадиирующие в левое плечо или лопатку.
Выделяют несколько видов стенокардии:
- стабильную – наиболее распространенную, возникающую из-за ощутимого ухудшения венечного кровотока при усилении нагрузки;
- нестабильную – не сопряженную с нагрузками на сердце и характеризующуюся нарастающими приступами, часто завершающимися инфарктом;
- вариантную (стенокардию Принцметала) – возникающую из-за продолжительного спазма венечных сосудов и нередко способствующую формированию мелкоочагового кардиосклероза.
Признаки коронарной недостаточности нередко наблюдаются и после перенесения пациентом чрескожной внутрисосудистой ангиопластики, аортокоронарного шунтирования и прочих методов реваскуляризации (реперфузии) сердечной мышцы.
Помимо основных, рассматривают еще один вид коронарной недостаточности – относительную. Она возникает при патологическом разрастании миокарда на фоне нормального развития венечных сосудов. В этом случае разросшиеся участки миокарда, «не успевшие» обрасти артериями, проявляют признаки ишемии.
Коронарная недостаточность – это ухудшение проходимости венечных артерий, спровоцированное их спазмом, эмболией или тромбозом и приведшее к кислородному голоданию миокарда.
В чем отличие от сердечной недостаточности?
Считается ли коронарная синонимом сердечной недостаточности? Несмотря на схожесть клинических проявлений, эти понятия имеют патогенетические различия. Если первое состояние возникает из-за нарушения кровоснабжения миокарда по коронарным артериям, то второе обусловлено невозможностью сердца выполнять насосную функцию.
Это нарушение происходит из-за:
- нарушения сократительной способности сердечной мышцы;
- пороков развития кровеносной системы;
- повреждения клапанной системы сердца.
Сердечная недостаточность зачастую выступает в качестве осложнения коронарной недостаточности.
В результате чего возникает?
В патогенезе КН взаимодействуют три ведущих фактора:
- атеросклеротические повреждения сосудов;
- интракоронарный тромбоз;
- спазм венечных сосудов.
Атеросклеротическое сужение коронарных артерий в 90% случаев и более составляет основу ишемизации миокарда. Если из-за атеросклеротической бляшки просвет сосуда сужается на 70-80%, неизбежны приступы стенокардии напряжения, вызываемые физическим напряжением.
Тромбоз венечной артерии, результирующий в коронарную недостаточность, в большинстве случаев возникает в результате атеросклеротического повреждения венечного сосуда, поскольку формирование тромба происходит на поврежденной поверхности атеросклеротической бляшки. К скоплению тромбов приводят небольшие изъязвления или нарушения целостности эндотелия бляшки.
При спазме коронарных артерий сокращаются сосудистые стенки, что и становится препятствием для нормального кровотока. Происхождение спазма связывают с активацией симпатической нервной системы (в результате стрессов, психических или физических перегрузок). Спазм нередко является причиной острой КН.
Нечастыми, но возможными причинами коронарной недостаточности бывают: врожденные аномалии венечных артерий, гипертрофическая кардиомиопатия, сдавливание коронарных сосудов опухолевым новообразованием.
Какими признаками проявляется?
Синдром (симптомокомплекс) коронарной недостаточности объединяет несколько клинических проявлений:
- стенокардию или эквивалентные ей состояния (приступообразную одышку, загрудинные боли);
- сердечную недостаточность с кардиосклерозом и ишемической миокардиодистрофией;
- инфаркт миокарда.
Известны случаи атипичного (латентного) течения патологии до ее трансформации в сердечную недостаточность или во внезапную смерть.
Наличие стенокардии или эквивалентных состояний, характер приступов и их корреляция с физическим напряжением позволяют определить степень тяжести хронической коронарной недостаточности:
- I степень – легкая, с редкими эпизодами стенокардических проявлений, связанных главным образом с психическим или физическим перенапряжением;
- II – средняя, с выраженными признаками стенокардии напряжения и уменьшением толерантности к нагрузкам;
- III – тяжелая, с тяжело протекающими регулярными эпизодами стенокардических приступов, вне зависимости от нагрузок.
Визуальная демонстрация коронарной недостаточности подтверждается и показаниями электрокардиограммы (ЭКГ).
Как проявляется на ЭКГ?
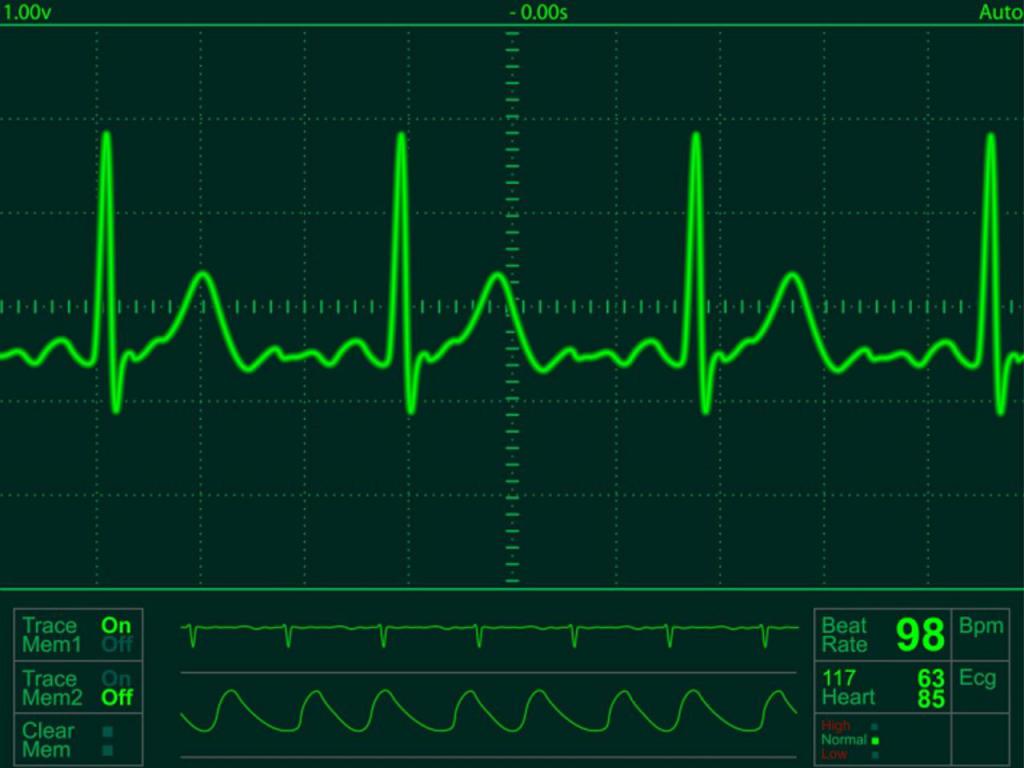
Острая коронарная недостаточность на ЭКГ проявляется характерными чертами инфаркта миокарда – депрессией (снижением) или подъемом сегмента ST, инверсией зубца T. Важным доказательством инфаркта считается появление патологического зубца Q – яркого признака некроза сердечной мышцы.
Схожие изменения наблюдаются на ЭКГ при обострении хронической коронарной недостаточности – снижается сегмент ST, нередко обнаруживается инверсия зубца Т. При стенокардии Принцметала (вариантной) возможно транзиторное (преходящее) изменение сегмента ST в сторону подъема. Для получения более полной картины состояния электрокардиография проводится на фоне физической нагрузки, если у пациента нет противопоказаний.
Причины внезапной смерти
Для объяснения внезапной смерти, сопряженной с острой коронарной недостаточностью, сегодня рассматриваются несколько гипотез, но наибольшее признание отдано только двум основным причинам:
- острая ишемия (кислородное голодание) миокарда;
- ухудшение венечного кровотока из-за падения артериального давления, случающееся в состоянии покоя или сна.
Согласно многолетним наблюдениям, частым сопутствующим фактором острой коронарной недостаточности со внезапной смертью выступает левожелудочковая фибрилляция (аритмия).
Как описано в труде под названием «Внезапная смерть больных ИБС» профессора Н.А.Мазура, после многочисленных вскрытий погибших от ВКС выяснилось, что более половины из них перенесли от одного до нескольких инфарктов, но большая часть пациентов даже не знали об этом.
У подавляющего большинства обнаруживались симптомы тяжелого атеросклероза и коронарной недостаточности, длившейся не один десяток лет. Приступы стенокардии эти больные переносили в основном на ногах, пренебрегая постельным режимом и пытаясь купировать болевой синдром корвалолом, валидолом или нитратами. Не удивительно, что наибольшее количество смертей отмечается именно в ближайшие часы после приступа острой коронарной недостаточности.
Симптомы перед смертью
Можно ли предупредить внезапную коронарную смерть или этот процесс неизбежен? Учитывая все, сказанное выше, можно сделать вывод, что внимательное отношение к собственному самочувствию иногда способно спасти жизнь. Это подтверждают и симптомы, наблюдавшиеся перед смертью при острой коронарной недостаточности в описанном выше исследовании.
После анкетирования свидетелей фатальных исходов выяснилось, что 2/3 погибших незадолго до смерти жаловались на болевые ощущения в области сердца. Также отмечалось ухудшение настроения, повышенная усталость, слабость и боли в грудине примерно за 2-4 недели до летального исхода.
Как лечить данную патологию сердца?
Если своевременно начать лечить коронарную недостаточность сердца, можно предупредить фатальное развитие событий. Обязательно посещение врача и обследование. Обнаружение недостаточности, как правило, служит поводом к применению следующих мер:
- соблюдению гипохолестериновой диеты;
- постепенному снижению веса;
- регулярных занятий физкультурой (посильной).
При условии соблюдения этих мер по оздоровлению образа жизни шансы на предотвращение ВКС значительно повышаются.
При хронической коронарной недостаточности на фоне серьезных патологий сердца и сосудов может потребоваться медикаментозное лечение:
- блокаторы кальциевых каналов, или антагонисты кальция – способствуют снятию спазмов и расширению венечных артерий, снижению потребности миокарда в O2 и его сократимости;
- бета-адреноблокаторы – назначаются для снижения потребности миокарда в кислороде, регуляции ЧСС, особенно при аритмиях, снижения АД;
- нитраты – актуальны для устранения признаков стенокардии, не эффективны при инфаркте миокарда;
- тромбо- и фибринолитики – восстанавливают кровообращение в венечных артериях за счет дезагрегации тромбоцитов.
При отсутствии эффекта консервативной терапии могут применяться хирургические методы лечения – аортокоронарное шунтирование и иные методы, согласованные с врачом.
Полезное видео
О коронарной болезни сердца расскажет видео:
Заключение
- Коронарная недостаточность – это ухудшение кровоснабжения и оксигенации миокарда через венечные артерии.
- Хроническая КН проявляется, как правило, стенокардией, острая – результирует в инфаркт миокарда или внезапную смерть.
- Чтобы предотвратить фатальный исход, необходимо следить за здоровьем, своевременно обнаруживать и лечить сердечно-сосудистые патологии.
Источник
