Влажная гангрена нижних конечностей код по мкб
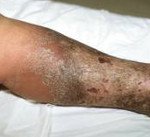
Гангрена не является самостоятельным диагнозом, а представляет собой осложнение какого-либо патологического процесса.
Благодаря такой особенности нозологического синдрома, гангрена стопы по МКБ 10 имеет код, зависящий от этиологического фактора.
Гангренозным процессом называется состояние омертвения тканей любого участка человеческого тела, но чаще патология поражает нижние конечности, в частности стопы.
Некротические явления развиваются вследствие недостаточного поступления кислорода в ткани или полного отсутствия оксигенации. Сначала в участке гипоксии развивается трофическая язва, которая постепенно прогрессирует до полноценного некроза.
 Омертвение тканей может быть сухим или влажным, в зависимости от особенностей клинической картины. Первый тип характеризуется безболезненным некрозом кожи и более глубоких слоев, без выделения жидкого гноя. Влажная гангрена развивается при попадании инфекционных агентов в область сухой некротизированной ткани, в результате чего образуются мокнущие участки с гнойным содержимым.
Омертвение тканей может быть сухим или влажным, в зависимости от особенностей клинической картины. Первый тип характеризуется безболезненным некрозом кожи и более глубоких слоев, без выделения жидкого гноя. Влажная гангрена развивается при попадании инфекционных агентов в область сухой некротизированной ткани, в результате чего образуются мокнущие участки с гнойным содержимым.
Особенности кодировки
Гангрена стопы в МКБ 10 шифруется в зависимости от этиологического фактора. Патологический процесс может располагаться в разных категориях и даже классах, так как причин, вызывающих некроз, достаточно много. Классифицируют следующие варианты омертвения стопы:
- I2 – атеросклеротическое омертвение дистального отдела нижней конечности;
- E10-E14 – некрозы пальца и стопы, вызванные сахарным диабетом, с общим четвертым знаком;
- I73 – некротические явления при различных патологиях периферической сосудистой сети;
- A0 – наиболее опасная, газовая гангрена;
- L88 – пиодермия гангренозного характера;
- R02 – омертвение тканей нижней конечности, не классифицируемое в других категориях.
Такое разделение некротических изменений стопы обусловлено разными подходами к диагностике и профилактике опасного состояния. Терапевтические мероприятия всегда остаются одинаковыми – некроз является необратимым состоянием, поэтому отмершая ткань удаляется хирургическим путем, чаще с помощью ампутации стопы или отдельных ее частей.
Подходы к профилактике
Различной этиологии гангрена в международной классификации болезней считается одним из самых неблагоприятных осложнений любого патологического процесса. Заболевание по своей сути неизлечимо и требует кардинальных мер для спасения жизни пациента. Поэтому гангренозные изменения проще предотвратить, применяя следующие принципы профилактики:
- правильная первичная хирургическая обработка загрязненной раны;
- своевременное выявление сахарного диабета и поддержание его в компенсированном состоянии;
- лечение атеросклероза и явлений сердечной недостаточности;
- раннее выявление и экстренное лечение разнообразных видов окклюзии сосудов: тромбозов, эмболий, воспалений и так далее;
- лечение бактериальных патологий дерматологического характера.
Появление гангренозных изменений у пациента свидетельствует об отсутствии сознательности больного (игнорирование симптомов, самолечение, невыполнение рекомендаций врача) или о невнимательности доктора, который пропустил зарождение некротического процесса. Придерживаясь протоколов диагностики и лечения заболеваний, приводящих к гангрене, можно с большой вероятностью избежать развития опасного осложнения.
Оцените статью
Загрузка…
Источник
Рубрика МКБ-10: R02
МКБ-10 / R00-R99 КЛАСС XVIII Симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках / R00-R09 Симптомы и признаки, относящиеся к системам кровообращения и дыхания
Определение и общие сведения[править]
Некрозы кожи при использовании производных кумарина
Индуцированный варфарином некроз кожи — редкое осложнение, его частота не превышает 0,001%.
В 90% случаев некрозы развиваются у женщин. Есть данные, что индуцированные варфарином некрозы могут быть ассоциированы с ожирением. У 25% пациентов обнаруживают сопутствующую инфекцию.
Этиология и патогенез[править]
Полагают, что механизм развития индуцированных варфарином некрозов кожи связан с резким снижением концентрации антитромбических протеинов C или S, а возможно, и антитромбина III (особенно на фоне их предшествующей недостаточности), в то время как угнетение синтеза факторов свёртывания крови (II, VII и X) в печени ещё не началось. Это приводит к микротромбозам мелких сосудов кожи и её некрозу. Однако 50% индуцированных варфарином некрозов протекает при нормальной концентрации протеинов C, S и антитромбина III. В этих случаях механизм развития может быть связан с прямым токсическим действием варфарина на капилляры или микроэмболией холестерином вследствие микрокровоизлияний в атеросклеротические бляшки. Этот механизм описан при ладонноподошвенной локализации поражений — при так называемом ладонно-подошвенном синдроме. Предполагают, что механизм развития индуцированных аценокумаролом и фениндионом некрозов кожи аналогичен.
Клинические проявления[править]
Некроз обычно начинается с опухания и потемнения кожи нижних конечностей и ягодиц или (реже) других мест. Описаны единичные случаи поражения слизистых оболочек (например, пищевода). Позднее поражения становятся некротическими.
Поражения возникают с 3-го по 10-й день приёма препарата, как правило, при назначении высоких доз (более 10 мг/сут); начинаются они с эритемы, боли, ощущения сдавления, парестезии. В течении 24-48 ч эритема переходит в геморрагические буллы, а затем — в очаг некроза. Некрозы чаще локализованы в местах, богатых подкожной жировой клетчаткой. Описаны и некрозы кожи, индуцированные аценокумаролом и фениндионом, однако данные об их частоте в литературе отсутствуют. Скорее всего, их развитие имеет те же закономерности, что и возникновение индуцированных варфарином поражений.
Гангрена, не классифицированная в других рубриках: Диагностика[править]
Дифференциальный диагноз[править]
Гангрена, не классифицированная в других рубриках: Лечение[править]
Профилактика[править]
В настоящее время стало известно, что на безопасность терапии варфарином могут влиять генетические особенности пациентов, например полиморфизм генов, кодирующих основной фермент биотрансформации варфарина (CYP2C9) и молекулу-мишень действия варфарина — субъединицу 1 витамин K-эпоксидредуктазы (VKORC1). У носителей аллелей CYP2C9-2, CYP2C9-3 и генотипа AA по полиморфному маркёру G1639A гена VKORC1 при применении варфарина по стандартной схеме статистически значимо более часто возникают кровотечения и «выходы» за пределы терапевтического диапазона МНО. Кроме того, у этих групп пациентов подобранная доза варфарина меньше, по сравнению с лицами, не имеющими подобных генетических особенностей. Это послужило основой для определения носительства CYP2C9-2, CYP2C9-3 и генотипа AA по полиморфному маркёру G1639A гена VKORC1 с целью индивидуализации дозирования варфарина, что и является сутью фармакогенетического тестирования. Есть данные, что дозирование варфарина на основе результатов фармакогенетического тестирования позволяет снизить риск кровотечений, частоту выходов МНО за пределы терапевтического диапазона и, кроме того, оправдано экономически. В настоящее время разработано 11 алгоритмов дозирования варфарина на основе результатов фармакогенетического тестирования, однако для российской популяции наиболее приемлем алгоритм Гэйджа (Gage В.Е Pharmacogenetics-Based Coumarin Therapy // Hematology Am. Soc. Hematol. Educ. Program. — 2006. — Vol. 37. — N. 5. — P. 467-473.), согласно которому начальную (стартовую) дозу препарата вычисляют по следующей формуле:
НД=exp(0,385-0,0083xВП+0,498xППТ-0,208xCYP2C9-2-0,350x CYP2C9-3-0,341x(приём амиодарона)+0,378х(целевое значение МНО)- 0,125х(приём статинов)-0,113x(раса)-0,075x(пол)
где НД — начальная доза варфарина, мг/сут; ВП — возраст пациента, годы; ППТ — площадь поверхности тела, которую вычисляют по специальным номограммам или формуле, исходя из массы тела и роста пациента:
ППТ=(масса тела, кг)0,425×(рост, см)0,725×0,007184.
Есть данные, что полиморфизмы генов CYP2C9 и VKORC1 также могут быть ассоциированы с эпизодами чрезмерной гипокоагуляции и кровотечениями при применении аценокумарола, однако алгоритмы дозирования данного препарата с учётом указанных генетических факторов пока не разработаны. Данные о фармакогенетике фениндиона в настоящее время отсутствуют.
Прочее[править]
Спонтанная гангрена конечностей у новорожденных
Периферическая ишемия конечностей и гангрена крайне редки у новорожденных. Острая ишемия конечностей чаще всего вызвана тромбоэмболическими факторам, и хотя существует несколько предрасполагающих факторов, в большинстве случаев этиологический фактор не был обнаружен.
Степень гангрены варьируется в пределах от одного или нескольких пальцев рук или ног до всей верхней или нижней конечности.
Сообщается, что около 25% случаев неонатальной гангрены наблюдаются у младенцев от матерей с диабетом, обычно у инсулинозависимых и при плохо контролируемых случаев. Однако роль диабета в патогенезе гангрены у новорожденных неясна.
Во всем мире зарегистрировано менее 100 случаев патологии.
Источники (ссылки)[править]
Профилактика неблагоприятных побочных реакций: врачебная тактика рационального выбора и применения лекарственных средств [Электронный ресурс] / Андреев Д.А., Архипов В.В., Бердникова Н.Г. и др. / Под ред. Н.В. Юргеля, В.Г. Кукеса. — М. : ГЭОТАР-Медиа, 2009.
European Journal of Plastic Surgery December 2000, Volume 23, Issue 8, pp 429–431
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Пентоксифиллин
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
Названия
Название: Газовая гангрена.

Газовая гангрена
Описание
Газовая гангрена. Чрезвычайно тяжелая инфекция, которая является осложнением раневого процесса и вызывается анаэробными (размножающимися без доступа воздуха) микроорганизмами из рода клостридий. Как правило, развивается при обширных ранах с размозжением тканей (рваных, рвано-ушибленных или огнестрельных). Вероятность возникновения увеличивается при массивном разрушении мышц, а также при загрязнении раневой поверхности землей, пылью или обрывками одежды. Газовая гангрена сопровождается отечностью тканей, зловонным отделяемым, отхождением пузырьков газа и выраженной интоксикацией организма продуктами тканевого распада. В случае газовой гангрены показано срочное оперативное лечение — вскрытие раны лампасными разрезами, при быстром прогрессировании процесса производят ампутацию.
Дополнительные факты
Газовая гангрена – это очень тяжелый инфекционный процесс, который развивается в результате инфицирования ран анаэробными бактериями, обитающими в земле и уличной пыли. Особенно предрасположены к возникновению газовой гангрены пациенты с обширными ранами, сопровождающимися массивным размозжением мышечной ткани, возникновением карманов и участков с плохим кровоснабжением.
Причины
Заболевание вызывается бактериями из рода клостридий, которые в норме обитают в кишечнике травоядных домашних животных, откуда попадают в землю, уличную пыль, на одежду В отдельных случаях обнаруживаются в фекалиях и на коже здоровых людей. Размножаются только в безкислородной среде, но в присутствии кислорода могут длительное время сохраняться в виде спор.
В 90% случаев возбудителем газовой гангрены является Clostridium perfringens, остальные приходятся на долю Cl histolitycum, Cl oedematiens, Cl septicum, Cl novii, Cl fallax Обычно газовая гангрена развивается в результате обширных размозженных ран и травматических отрывов конечностей, реже – в результате ранений толстого кишечника и попадания инородных тел. В отдельных случаях причиной возникновения могут стать даже небольшие раны (особенно – загрязненные обрывками одежды или частицами почвы).
Симптомы
Для газовой гангрены характерно раннее бурное начало. Симптомы обычно появляются на 1-3 день после травмы. Ткани вокруг раны отекают, появляется зловонное отделяемое с пузырьками газа. Отек стремительно распространяется на соседние участки, состояние больного быстро ухудшается, отмечаются признаки отравления организма продуктами распада тканей. Без специализированной медицинской помощи смерть наступает в течение 2-3 суток с момента начала болезни.
Особенности местных и общих проявлений зависят от вида возбудителя. Для Clostridium perfringens характерно фибринолитическое, токсико-гемолитическое и некротическое течение, для Clostridium septicum – серозно-кровянистый отек тканей, малое количество выделяемого газа и интенсивное разрушение эритроцитов. Clostridium oedematiens, напротив, образует большое количество газа и при этом также оказывает гемолитическое воздействие на организм. Clostridium histolitycum отличается особой агрессивностью по отношению к живым тканям. Всего в течение 10-12 часов она способна разрушить соединительную и мышечную ткань настолько, что будут видны кости.
Температура тела повышена до 38-40°С, отмечается снижение артериального давления, тахикардия, учащенное дыхание, жажда, озноб, мучительная бессонница, головная боль, ломота в мышцах. Пациент возбужден, говорлив или, напротив, подавлен. Постепенно развивается вначале олигурия (уменьшение количества выделяемой мочи), а затем и анурия (отсутствие мочи). В тяжелых, прогностически неблагоприятных случаях возможно понижение температуры тела и гематурия.
Разрушение эритроцитов становится причиной быстро развивающейся анемии и гемолитической желтухи. В анализах крови выявляется снижение количества эритроцитов, снижение уровня гемоглобина, лейкоцитоз со сдвигом формулы влево и преобладанием юных форм нейтрофилов. К числу наиболее постоянных местных симптомов относится отек окружающих тканей, образование газа, разрушение мышечной ткани и отсутствие классических признаков воспаления.
С учетом местных проявлений выделяют четыре формы газовой гангрены.
Классическая или эмфизематозная форма. Наблюдается умеренный отек, постепенно сменяющийся омертвением тканей с выделением большого количества газа. Гной отсутствует. Раневая поверхность сухая, выявляются обширные очаги некроза. Грануляций нет, на дне виднеется омертвевшая серо-зеленая, не кровоточащая мышечная ткань с трупным запахом. При надавливании из раны выделяется газ и сукровичная жидкость. Кожа в зоне поражения холодная, бледная, покрытая буроватыми пятнами. По мере прогрессирования инфекции боли в ране сначала резко усиливаются, затем чувствительность теряется. Пульс на периферических артериях исчезает, конечность приобретает бурую окраску и омертвевает.
Отечно. Токсическая форма. Сопровождается обширным, быстро распространяющимся отеком, нарастающим буквально в течение каждой минуты. Рана без гнойного отделяемого, газ выделяется в малых количествах или отсутствует. Из-за быстро нарастающего отека мышцы сдавливаются и выбухают из раны. Подкожная клетчатка зеленоватая, желеобразная, мышечная ткань бледная, кожные покровы вокруг раны холодные, блестящие, резко напряженные. По мере развития воспаления периферический пульс исчезает, конечность становится бурой, развивается омертвение.
Флегмонозная форма. Протекает более благоприятно, может быть развиваться на ограниченном участке. Отек окружающих тканей умеренный или незначительный, на дне раны – розовые мышцы с участками некроза. Из раны выделяется гной и пузырьки газа. Кожа вокруг раны теплая, без пятен. Пульс на периферических артериях сохранен.
Агрессивность. Высокая температура тела. Жажда. Лейкоцитоз. Ломота в теле. Озноб.
Диагностика
Диагноз выставляется на основании клинической картины и подтверждается дополнительными исследованиями. При изучении раневого отделяемого под микроскопом обнаруживаются клостридии. Рентгенологическое обследование подтверждает наличие газа в тканях.
В процессе дифференциальной диагностики исключают фасциальную газообразующую флегмону, при которой не наблюдается разрушения мышц.
Лечение
Лечение включает в себя неотложное оперативное лечение в сочетании с активной общей терапией. Рану широко вскрывают лампасными разрезами (широкими продольными разрезами на протяжении всего сегмента, включающими в себя разрез кожи, подкожной клетчатки и собственной фасции). Все нежизнеспособные ткани иссекают, рану промывают раствором перекиси водорода. При наличии подозрительных участков на соседних сегментах там также производят лампасные разрезы.
Раны обязательно оставляют открытыми и рыхло дренируют марлей, пропитанной раствором марганцовки или перекиси водорода. В течение первых 2-3 суток перевязки производятся 2-3 раза в день, в дальнейшем – ежедневно.
При быстром прогрессировании, вовлечении в процесс всех мягких тканей и омертвении конечности выполняется ампутация или экзартикуляция. Ампутация проводится гильотинным способом, с отсечением всех слоев на одном уровне. Рану оставляют открытой, на культе выполняют лампасные разрезы, раны дренируют, используя марлю, смоченную в растворе перманганата калия или перекиси водорода.
Сразу после постановки диагноза начинают массивную инфузионную терапию с использованием плазмы, альбумина, растворов белков и электролитов. При анемии проводят переливание крови. Антибиотики вводят в высоких дозах внутриартериально или внутривенно. В послеоперационном периоде пациентам назначают гипербарическую оксигенацию. Выполняют внутривенное введение противогангренозной сыворотки. При установленном возбудителе используют моновалентную сыворотку, при неустановленном – поливалентную.
Профилактика
Основным средством профилактики газовой гангрены является адекватная своевременная первичная обработка раневой поверхности и назначение антибиотиков широкого спектра действия. В процессе обработки должны быть иссечены все нежизнеспособные ткани, а также дно и края раны. Следует помнить, что антибиотикотерапия обязательна при любых обширных ранах, особенно – обильно загрязненных и сопровождающихся размозжением тканей. Профилактическое использование противогангренозных сывороток недостаточно эффективно и может стать причиной развития анафилактического шока.
Пациентов с газовой гангреной изолируют, выделяют им отдельный сестринский пост, перевязочный материал немедленно сжигают, инструменты и белье подвергают специальной обработке. Споры клостридий обладают высокой устойчивостью к кипячению, поэтому инструмент следует обрабатывать в условиях повышенного давления в паровом стерилизаторе либо в сухожаровом шкафу. Любые медицинские мероприятия необходимо проводить в резиновых перчатках, которые по окончании процедуры сжигают или погружают в дезинфицирующий состав (лизол, карболовую кислоту, хлорамин).
Источник
