Вертеброгенная торакалгия выраженный болевой синдром
Дата публикации 27 августа 2018Обновлено 19 июля 2019
Определение болезни. Причины заболевания
Вертеброгенная торакалгия (ВТ) — это болевой синдром, возникающий вследствие дистрофических поражений грудного отдела позвоночного столба. Обычно она обусловлена поражением рёберно-позвоночных и рёберно-поперечных суставов и их капсул.
Многие авторы считают, что боль в спине возникает не только вследствие дистрофических изменений позвоночника (чаще всего остеохондроза и спондилоартроза), но и миофасциальной патологии (нарушения работы мышечного аппарата).[2][4][10][11]
Рассматривая ВТ как возникающий хронический алгический (болевой) синдром вследствие дистрофических поражений позвоночника, исследователи установили, что на развитие и течение заболевания оказывают влияние множество факторов, которые при дальнейшем прогрессировании теряют свою специфичность.[1]
Спровоцировать возникновение ВТ могут следующие факторы:
- травмы и опухоли позвоночного столба;
- протрузии (очень редко грыжи) межпозвонковых дисков;
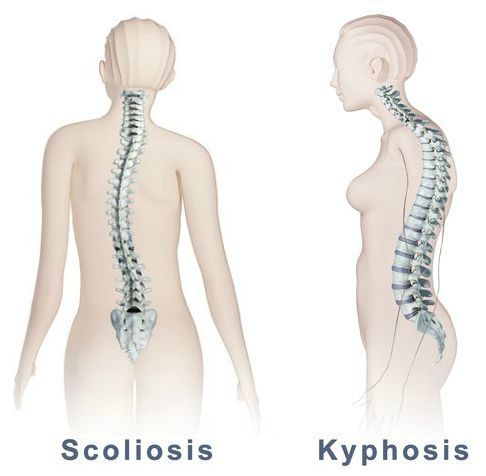
- всевозможные нарушения осанки (сколиоз, кифоз и другие);
- стато-динамические перегрузки;
- отражённые боли при патологии внутренних органов, которые распространяются по вегетативным образованиям и проецируются в определённые зоны спины;
- психоэмоциональные перегрузки;
- метеолабильность (метеочувствительность).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы вертеброгенной торакалгии
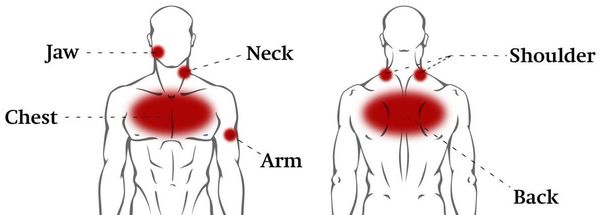
Для ВТ характерна глубинная мозжащая (тупая и ноющая) боль приступообразного или постоянного характера с тягостной эмоциональной окраской. Зачастую ограничены и болезненны ротационные (вращательные, круговые) движения в грудном отделе позвоночника. Боль может возникать не только при движениях, но и во время дыхания. Чаще всего она бывает односторонней, однако может распространиться и на обе части грудной клетки (опоясывающая боль). Усиливается при неумеренных физических нагрузках и переохлаждении.

Также при ВТ отмечается искривление позвоночника: уплощение или усиление кифоза, сколиоз. Тонус паравертебральных мышц более повышен на выпуклой стороне сколиоза.
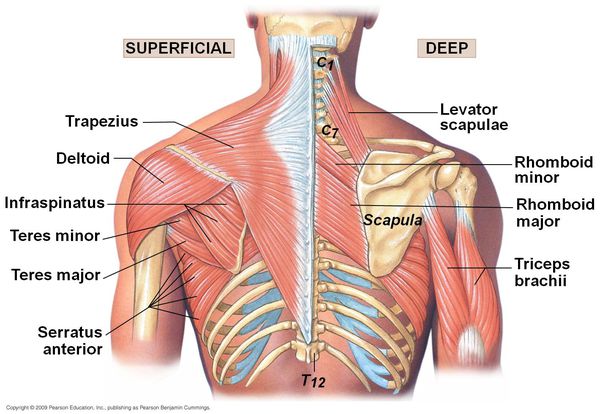
При кинестетическом исследовании выявляются болезненные участки, преимущественно в проекции трапециевидной мышцы спины, а также мышцы, поднимающей лопатку, большой и малой грудной, передней зубчатой, межрёберных и широчайшей мышцы. Болевые точки также определяются в проекции грудино-ребёрных и грудино-ключичных сочленений, грудины и мечевидного отростка.
Функциональные блокады или ограничение движения грудных ПДС (позвоночно-двигательных сегментов) практически всегда соответствуют локальной боли и сопровождаются блокадой рёбер. Блокады в ключевых зонах (цервико-торакальном и торако-люмбальном переходах) сопровождаются более массивной симптоматикой с включением сопряжённых отделов позвоночника.
Корешковые синдромы грудного остеохондроза встречаются достаточно редко и сопровождаются интенсивными жгучими опоясывающими болями.[12]
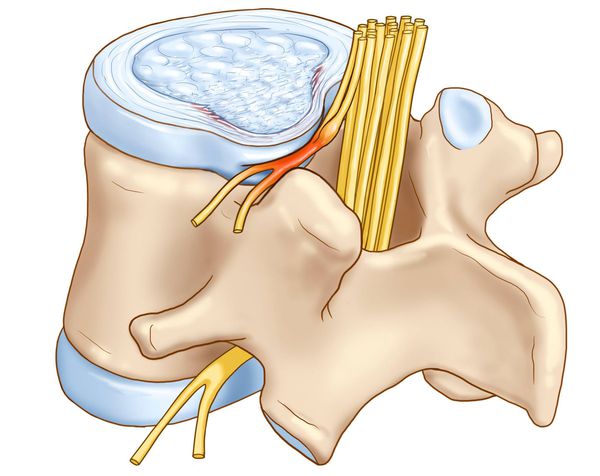
Патогенез вертеброгенной торакалгии
В основе патогенеза дистрофических заболеваний позвоночника лежат:
- декомпенсация (нарушение) в трофических системах, сопровождающаяся снижением гликозаминогликанов;
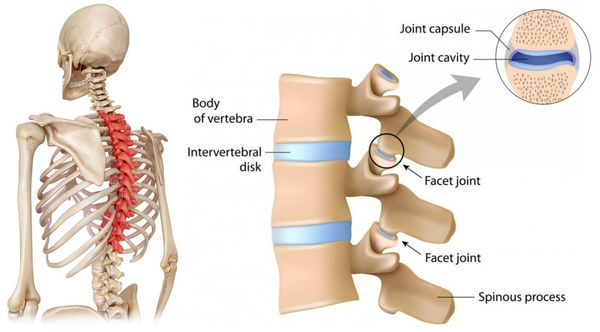
- локальные перегрузки в ПДС, приводящие к нарушению функционирования вследствие ослабления его фиксационных свойств, и ирритации (раздражение) синувертебрального нерва, иннервирующего связочный аппарат ПДС, заднюю продольную связку и капсулы дугоотростчатых суставов.
В патогенезе заболевания первично страдает межпозвонковый диск и капсулы дугоотростчатых суставов. Позже в процесс вовлекаются опорно-двигательная, нервная и мышечная системы.
Развитие выраженных клинических проявлений (манифестация) заболевания обусловлена ирритацией рецепторов синувертебрального нерва, приводящей к появлению вертебрального и экстравертебральных синдромов грудного отдела позвоночника.
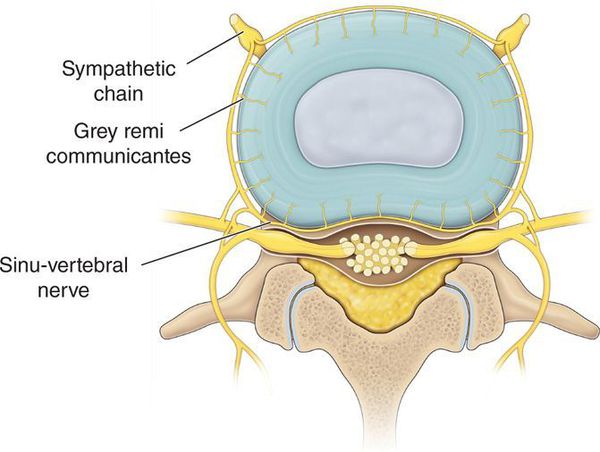
Прогрессирование дистрофического процесса в межпозвонковых дисках и дугоотростчатых суставах приводит к:
- усилению декомпенсации в трофических системах;
- иммунологическим нарушениям вследствие аутосенсибилизации (повышенной чувствительности) к продуктам распада, что придает заболеванию циклический характер.
Воспалительный процесс в последующем сменяется на пролиферативный (процесс разрастания ткани), что ведёт к вовлечению в процесс окружающих тканей и нервно-сосудистых образований, способствующих проявлению неврологических синдромов дистрофического поражения позвоночника.[1][8]
Классификация и стадии развития вертеброгенной торакалгии
При болях в грудной клетке важно различать:
- локальную боль, обусловленную различными патологическими изменениями мышечно-скелетных структур;
- отражённую боль, связанную с патологией внутренних органов;
- проекционную боль, возникающую при патологии корешков спинного мозга или нерва.
Одна из последних систематизаций спондилогенных заболеваний нервной системы предложена В. Ф. Кузнецовым (2004 год)[5], в которой представлены неврологические синдромы и основные заболевания позвоночного столба. Ниже приведены выдержки из классификации, касающиеся поражений на грудном уровне.
Вертеброгенные неврологические синдромы:
- Рефлекторные болевые синдромы (без неврологического дефицита) — грудной прострел и торакалгия;
- Корешковые синдромы;
- Вертеброгенные нарушения двигательного стереотипа — мышечно-дистонические нарушения, деформации позвоночника, нарушение подвижности позвоночника;
- Грыжи межпозвонкового диска;
- Синдром спондилоартралгии;
- Стеноз позвоночного канала;
- Вертеброгенные нарушения корешкового, спинального и церебрального кровообращения;
- Вертеброгенные нейродистрофические синдромы;
- Вторичные компрессионно-ишемические невропатии;
- Вертебрально-висцеральные синдромы;
- Сочетанные вертеброгенные неврологические синдромы.
Осложнения вертеброгенной торакалгии
Рефлекторные синдромы ВТ отличаются большим разнообразием. Их определённая метамерная зависимость (связь участка тела с определённым сегментом спинного мозга или нервом) обусловлена поражением межпозвонковых дисков. Однако корешковый компрессионный синдром является весьма редким синдромом ВТ.
Учитывая, что заболевание характеризуется прогредиентным течением (то есть непрерывно-прогрессивным усилением симптомов), хронический болевой синдром весьма существенно влияет на работоспособность, появляется утомляемость, снижается внимание при выполнении работы, часто возникает раздражительность и плаксивость.
Характерно нарушение сна, в виде бессонницы и прерывистости, что вызвано относительной иммобилизацией грудного отдела позвоночника. Пациент просыпается неотдохнувшим, разбитым, что также влияет на работоспособность.
Нередко возникают боли во внутренних органах — сердце или животе. Боли носят ломящий, ноющий характер, иногда острый, могут усиливаться при поворотах и сгибании корпуса.
Хроническое течение заболевания нередко приводит к различным вегетативным нарушениям, вплоть до панических атак.
Диагностика вертеброгенной торакалгии
Определяющим фактором при обследовании пациента является установление источника патологической болевой импульсации, что важно при проведении дифференциальной диагностики и назначении патогенетического лечения при ВТ.
Дифференциальная диагностика, как правило, проводится с заболеваниями лёгких, сердца и желудочно-кишечного тракта.[6]
Исследование функциональных нарушений опорно-двигательной системы при торакалгиях должно проводиться с использованием неврологических, нейроортопедических и мануальных методик, так как применение только клинического обследования значительно облегчает диагностику, сокращая диапазон возможных диагнозов ввиду разнообразия симптомокомплексов заболевания.[9]
Нейроортопедическое обследование представляет собой комплекс методик:
- курвиметрическая диагностика;
- углометрические обследования;
- миотонометрические обследования;
- тензоальгиметрические обследования.
Для интерпретации данных комплексного нейроортопедического обследования необходим их перевод в сопоставимые единицы, что достигается при сравнении каждого исследуемого параметра с соответствующей нормой, причём их интегральный показатель отражает выраженность болезни и может применяться в качестве критерия оценки эффективности лечения.
При мануальном тестировании:
- устанавливается характер, выраженность и локализация функциональных изменений опорно-двигательного аппарата;
- выявляются патологически напряжённые или расслабленные мышцы, активные и латентные триггерные точки;
- оценивается степень ограничения движений и их болезненность в трёх взаимно перпендикулярных плоскостях — сагиттальной, фронтальной и горизонтальной;
- оценивается симметричность двусторонних структур.
Затем выявленные биомеханические нарушения необходимо уточнить. Для этого проводится пальпация, исследование активных и пассивных движений, изометрические напряжения мышц, диагностика расслабленных и укороченных мышечных групп, а также суставной игры.
Рентгенологическое исследование играет ведущую роль в диагностике ВТ, позволяет:
- установить уровень и степень дистрофического поражения позвоночника;
- провести дифференциальную диагностику с другими заболеваниями позвоночника;
- выявить аномалии и индивидуальные особенности опорно-двигательного аппарата.
Функциональная спондилография, проводимая при максимальном сгибании и разгибании, позволяет выявить стабильность ПДС, степень смещения позвонков по отношению друг к другу, состояние связочного аппарата.
Наиболее информативными нейровизуализационными методами диагностики ВТ являются компьютерная и магнитно-резонансная томография (КТ и МРТ):
- КТ определяет выраженность и характер поражения позвоночного столба и спинного мозга, позволяет выявить наличие опухоли или травмы, определить наличие протрузии и пролапса дисков, их размеры и диаметр позвоночного канала.
- МРТ даёт более контрастное изображение мягкотканных образований, позволяет определить наличие и степень стеноза позвоночного канала и секвестрации (отторжения некротизированного участка), изменения в жёлтой связке, состояние межпозвоночных суставов и дисков, а также спинного мозга. Преимуществом метода является отсутствие лучевой нагрузки.
Применение КТ и МРТ позволяет адекватно планировать тактику лечения, определять показания к нейрохирургическому лечению.[7]
Функциональное состояние сегментарного рефлекторного аппарата и периферических нервов определяют при помощи электронейромиографии. Стимуляционная электронейромиография способствует качественной оценке скорости проведения нервных импульсов по моторным и сенсорным волокнам периферических нервов, что весьма важно в топической диагностике при компрессионно-невральных синдромах.
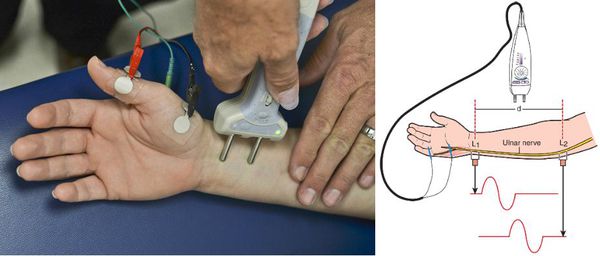
При дифференциальной диагностике ВТ с соматическими заболеваниями и оценки адаптационных возможностей организма больного применяются:
- велоэргометрия (исследование сердечно-сосудистой системы при возрастающей нагрузке);
- фонокардиография (диагностика тонов и шумов сердца);
- холтеровское мониторирование (запись кардиосигналов);
- ЭКГ (исследование электрической деятельности сердца);
- спирография (измерение объёма и скорости дихания);
- фиброгастроскопия (исследование состояния ЖКТ);
- сонография (УЗИ);
- рентгенография органов грудной клетки.
Лечение вертеброгенной торакалгии
Консервативное лечение больных ВТ должно быть своевременным, комплексным, дифференцированным и учитывать:
- механизмы патогенеза болезни;
- выраженность болевого синдрома;
- характер течения заболевания;
- периоды обострения.
Медикаментозная терапия ВТ включает в себя:
- анальгетики, в том числе нестероидные противовоспалительные средства;
- миорелаксанты;
- хондропротекторы;
- глюкокортикоидные препараты (назначают в случаях выраженного болевого синдрома);
- препараты, нормализующие крово- и лимфообращение (назначают при микроциркуляторных нарушениях);
- антидепрессанты и седативную терапию (назначение оправдано при выраженном болевом синдроме и невротизации больного).
Одним из эффективных методов лечения является физиотерапия, так как этот метод воздействует на патогенез, активирует саногенетические реакции, отличается отсутствием аллергических реакций и побочных эффектов. Болевой синдром хорошо купируется при назначении:
- электрофореза с анестетиками, ультрафиолетовом и инфракрасным излучением;
- криотерапии;
- диадинамотерапии (ДДТ);
- СМТ-терапии;
- ультразвука с гидрокортизоном.
УВЧ-терапия назначается в период острой и подострой стадии заболевания вследствие противовоспалительного и рассасывающего действия.
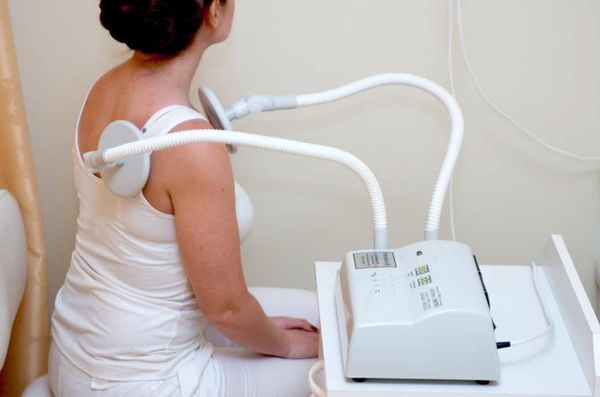
Парафино-озокеритовые аппликации эффективны при длительном хроническом процессе.
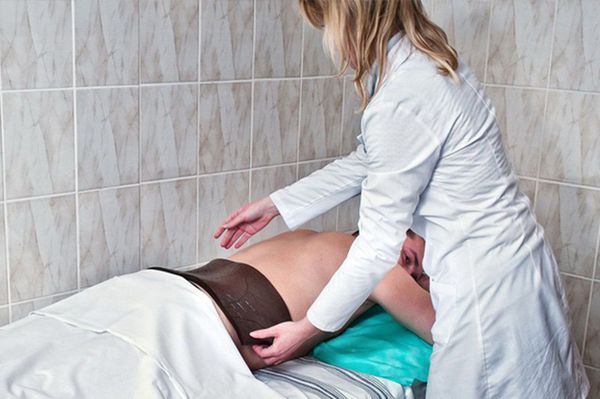
Бальнеотерапия также широко используется при ВТ вследствие своей саногенетической активации, улучшения крово- и лимфообращения, противовоспалительного действия.
Также достаточно широко используется ЛФК и массаж, которые показаны на всех стадиях заболевания для разгрузки и стабилизации позвоночника, укрепления мышц позвоночника и нормализации тонуса кровеносных и лимфососудов.[3]
Остеопатия также нашла достойное применение при лечении ВТ. Лечение предполагает миофасциальное расслабление, постизометрическую мышечную релаксацию и мышечно-энергетические техники.
Мышечно-энергетическая техника (МЭТ) — диагностический и лечебный способ устранения соматических нарушений, в основе которого лежит суставная биомеханика и нейромышечные рефлекторные механизмы. Нейромышечные механизмы включают изометрическое напряжение и постизометрическую релаксацию, реципрокное торможение, миотатический и антимиотатический рефлексы. Благодаря МЭТ:
- мобилизуются гипомобильные суставы;
- растягиваются укороченные и гипертоничные мышцы;
- усиливаются слабые мышцы;
- улучшается местная циркуляция.
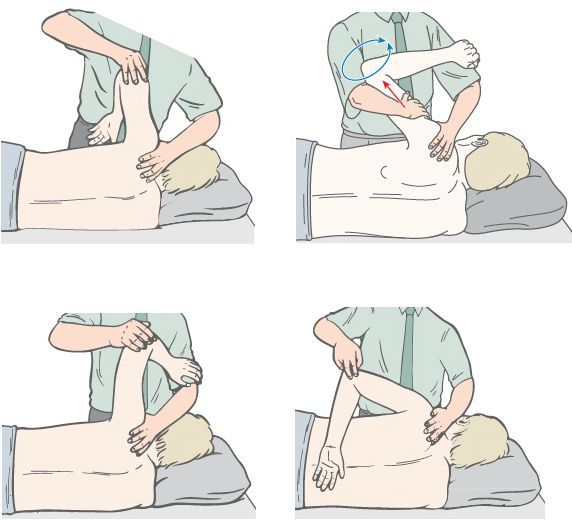
Основа мышечно-фасциальный релиз (МФР, растяжения) — вязко-эластические свойства тканей, соматические и висцеральные рефлекторные мышечные механизмы, фасции и другие соединительные структуры, а также суставная биомеханика. МФР предполагает диагностику «точки входа» и выполнение трёх последовательных действий:
- давления (Tensio);
- растяжения (Tractio);
- скручивания (Torsio) тканей.
«Точка входа» (Point of Entry) определяется как зона или участок наибольшего ограничения подвижности тканей.

Прогноз. Профилактика
В связи с прогредиентным течением ВТ важным вопросом является осуществление первичной и вторичной профилактики.
Первичная профилактика заключается в сохранении правильного двигательного стереотипа, что достигается оптимальным выполнением трудовых операций, связанных с нагрузкой на позвоночный столб. Необходимо в процессе работы устраивать небольшие перерывы для проведения физических упражнений. Целесообразны занятия ЛФК в группе «Здоровье» и посещение бассейна.
С целью вторичной профилактики больных необходимо взять на диспансерный учёт, проводя противорецидивное лечение, коррекцию и закрепление оптимального динамического стереотипа при помощи остеопатии, ЛФК, гидрокинезотерапии, обучать пациентов приёмам аутомобилизации и аутопостизометрической релаксации.
Прогноз ВТ, как правило, благоприятный и во многом зависит от раннего выявления заболевания и профилактических мероприятий. Однако при развитии компрессионных корешковых или спинальных синдромов (миелопатии) на фоне стеноза позвоночного канала можно говорить о неблагоприятном прогнозе заболевания и необходимости наблюдения у нейрохирургов.
Источник
Вертеброгенная торакалгия – это патологическое состояние организма, при котором человек ощущает болезненность в грудной клетке, происхождение такой боли связано с нарушениями позвоночного столба. Провоцируется торакалгия как малейшими отклонениями, не требующими серьезного лечения, так и заболеваниями с тяжелым течением и неблагоприятным прогнозом.
Лидерами среди причин считаются межпозвоночные грыжи, гиподинамия, остеохондроз. Проявления торакалгии нельзя оставлять без внимания – пациент должен быть осмотрен доктором, после чего назначается лечение.
Причины
Вертеброгенная торакалгия относится к патологиям костно-мышечной системы и соединительной ткани. По международному классификатору болезней заболевание относится в дорсалгиям и проходит по коду М54.6 – боль в грудном отделе позвоночника. Название вертеброгенной определяет, что торакалгии связана в первую очередь с проблемами позвоночного столба и является прямым следствием дегенеративно-дистрофических процессов, которые происходят в грудном отделе позвоночника.
В большинстве случаев неприятные ощущения за грудиной являются следствием повреждения дисков, расположенных между позвонками. Разрушение дисков приводят к тяжелым последствиям, среди которых:
- Проблемы с амортизацией позвонков.
- Сужение щели между позвонками.
- Защемление корешков спинного мозга.
Появляются патологии межпозвоночных дисков в результате остеохондроза, грыжевых выпячиваний, искривления позвоночного столба в форме лордоза, сколиоза или кифоза.
ВАЖНО! Вертеброгенная торакалгия может стать реакцией организма на слишком быстрый рост костей в подростковом возрасте. Поэтому иногда симптомы торакалгии появляются и у детей.
Спровоцировать проблемы с межпозвоночными дисками могут:
- Травмы в грудном отделе – это могут быть как незначительные повреждения, так и более серьезные, например, падение с высоты и компрессионный перелом. Обычно травматический фактор играет ключевую роль у людей старшего возраста, когда даже малейший удар на фоне сенильного остеопороза может закончиться серьезными последствиями. У людей молодого возраста обычно повреждения позвоночника возникают в результате ДТП, несчастных случаев.
- Спондилоартроз – патология позвоночника, в результате чего смещаются межпозвоночные диски и происходит неправильное перераспределение нагрузки на гиалиновый хрящ и фасеточные суставы. При компрессии нервных корешков проявляется вертеброгенная торакалгия.
- Гиподинамия – недостаточная физическая активность несет в себе множество опасностей, в том числе это могут быть нарушения кровообращения, ослабление мышечного каркаса, появление патологической кривизны позвоночника, остеоартроз или остеопороз как результат метаболических нарушений.
- Герпетическая инфекция, протекающая в форме опоясывающего герпеса – такое заболевание только проявляется на коже, а в латентном состоянии вирус прячется в нервных окончаниях, что при поражении нервных корешков грудного отдела грозит проявлениями торакалгии.
- Спазмы мышечного каркаса (мышечно-тонический синдром) – заболевание сопровождает многие патологии опорно-двигательного аппарата, но возникает при непосредственном раздражении нерва Люшка, который отвечает за иннервацию внешней части фиброзной капсулы межпозвоночного нерва. Торакалгию в этом случае трудно вылечить, поскольку патология протекает по замкнутому кругу.
- Сильная нагрузка на позвоночный столб (подъем тяжелых предметов, профессиональный спорт с интенсивными нагрузками на позвоночник).
- Заболевание Шейермана-Мау (внутриутробные деформации позвоночного столба) – существенные ухудшения состояния здоровья больных наступаю преимущественно в подростковом возрасте, когда происходит рост ребенка. Подростки испытывают постоянные ноющие боли в грудном и шейном отделе.
- Новообразования (злокачественные или доброкачественные) позвоночного столба – обычно наибольший дискомфорт приносят те опухоли, которые сдавливают нервные окончания. Они могут быть первичными, а могут быть и метастазами, занесенными из очага злокачественного разрастания.
- Перелом реберных костей.
- Остеопороз (дефицит кальция в костной ткани) – при этом заболевании кости лишаются ощутимого объема кальция и становятся ломкими, хрупкими В результате этого часто возникают компрессии или даже переломы, что и провоцирует непосредствен вертеброгенную торакалгию.
- Протрузия позвоночников в грудном отделе, в результате чего происходит проседание позвонков, и щель между ними сужается.
- Метаболические заболевания.
- Дефекты соединительной ткани.
- Неправильное питание.
Симптомы вертеброгенной торакалгии могут появиться и в результате состояний, угрожающих жизни человека. К таким относят:
- Приступ стенокардии, инфаркт миокарда.
- Расслоение аорты.
- Тромбоэмболию легочной артерии.
- Пневмоторакс.
- Перфорацию внутренних органов.
Проявления заболевания провоцируются и другими серьезными патологиями, требующими лечения, но такие пациенты не нуждаются в ургентной помощи. Торакалгия может быть следствием перикардита, пороков сердца, например, ПМК. И также к таким состояниям относят пневмонию и некоторые патологии пищевода.

Читайте также:
Кроме перечисленных выше заболеваний, врачи выделяют и наследственную предрасположенность к вертебральной торакалгии. Отмечено, что у людей, имеющих родственников с подобным диагнозом, риск заболеть торакалгией существенно выше, нежели у остальных.
Классификация
Есть несколько подходов к классификации заболевания. В зависимости от характера появления патологии выделяют следующие виды заболевания:
- Травматическая торакалгия – заболевание развивается как следствие нарушения целостности нервных корешков. Обычно встречаются надрывы.
- Компрессионная – патология проявляется при ущемлении нервной ткани.
- Вопалительная – провоцируется под действием воспалительного процесса, который затрагивает и нервные ткани.

Компрессионные переломы также провоцируют вертеброгенную торакалгию.
По вариантам течения заболевания выделяется торакалгия в нижнем шейном отделе, когда болезненность преимущественно ощущается в области подключичной или надключичной ямки. В то же время дискомфортные ощущения могут иррадировать в нижнюю челюсть, в область шеи, район верхней конечности с поврежденной стороны.
Второй вариант развития торакалгии – патология в районе верхнего грудного отдела. Такие боли носят обычно ноющий характер, они не зависят от поворотов туловища.Третий вид торакалгии – болезненность в лопаточно-реберной зоне. Здесь может присутствовать как ноющая боль, так и довольно сильные колющие ощущения. Обычно возникают они с левой стороны грудной клетки, иррадируют в подмышечную впадину, область между лопатками.
Торакалгия передней грудной стенки – это еще одна разновидность патологии. Она характеризуется пролонгированными болями, сила которых увеличивает при дыхании и поворотах корпуса туловища. Каждый из этих видов заболевания можно традиционно классифицировать по характеру течения заболевания – диагностируется острая или хроническая вертеброгенная торакалгия.
Симптомы
Основные проявления вертеброгенной торакалгии связаны с болевыми ощущениями различной силы и локализации. Можно выделить некоторую специфику таких ощущений:
- Обычно боль локализована за грудиной – так отмечает превалирующее количество пациентов с диагнозом вертеброгенная торакалгия. По характеру боль бывает колющей, но в то же время пациентов беспокоит сжимающее чувство в груди.
- В большинстве случаев болевые приступы ограничиваются несколькими минутами – боль усиливается в процессе движения человека, при глубоком вдохе, чихании.
Это классические признаки вертеброгенной торакалгии. Патология может быть дополнена у пациентов и другими специфическими признаками, но их проявление сугубо индивидуально. В качестве таких признаков отметим:
- Ощущение хруста при попытках подвигать шеей.
- Чувство мурашек по телу, на груди, в области лопаток.
- Цервикалгия.
- Напряжение спинных и шейных мышц.
- Онемение кожи в проекции к поврежденным нервным корешкам.
- Повышенный мышечный тонус.
- Появление панических атак.
- Появление болей, похожих на сердечные, хотя они таковыми не являются.
- Чувство дефицита кислорода.
- Существенное снижение или полное отсутствие чувствительности в области поврежденного корешка.
- Проблемы со сном.
- Нарушение осанки.
- Ощущение постоянной усталости в спине, особенно в правильном, выпрямленном состоянии.
- Деформация грудины, появление характерной впадины.
- Чувство кома в горле.
- Понижение аппетита.
СПРАВКА! Симптоматика проявляется в той или иной степени практически у каждого больного, страдающего вертебральной торакалгией. Появляется она независимо от пола или возраста пациента.
Диагностика
Для того чтобы диагностировать заболевание и выяснить, что это такое, необходимо правильно дифференцировать симптомы, ведь они не отличаются специфичностью и могут быть свидетельством различных патологий. Поэтому в диагностике необходим последовательный комплексный подход.
При первичном обращении к врачу доктор должен изучить анамнез. В истории болезни пациент могут быть указаны заболевания, которые стали причиной вертеброгенной торакалгии. Выявить первопричину, ключевой фактор появления боли крайне важно, чтобы правильно продолжать лечение.
Затем проводится физикальное обследование пациента. Обязательно пальпируется грудной отдел позвоночника, в процессе проведения процедуры важно расспросить больного о его ощущениях в процессе исследования. Это поможет уяснить локализацию боли и картину симптомов, степень выраженности болезненных проявлений.
После этого пациенту рекомендованы инструментальные методы исследования:
- Компьютерная томография позвоночного столба.
- Денситометрия.
- Магнитно-резонансное исследование.
- Сцинтиграфия.
- Электрокардиограмма.
- Электронейромиография.
Чтобы исключить воспалительный процесс в организме, больному дают направление на общий анализ крови и мочи. После получения всех данных обследования больного врач приступает к дифференциальной диагностике. Вертеброгенную торакалгию необходимо отличать от:
- Заболеваний органов дыхательной системы.
- Ишемической болезни сердца.
- Пролапса митрального клапана.
- Стенокардии.
- Заболеваний органов пищеварения.
Лечение
Справиться с заболеванием можно исключительно консервативными методами. После того как диагноз подтверждается, врач подбирает больному комплекс медикаментозных препаратов.

Хивамат-терапия дает хорошие показатели в лечении торакалгии.
Принимать пациенту необходимо будет средства из группы:
- Нестероидных противовоспалительных препаратов.
- Миорелаксантов.
- Нейропротекторов.
- Глюкокортикоидов.
- Витаминных комплексов.
СПРАВКА! Параллельно проводится и физиотерапевтическое лечение. Оно помогает справиться с болью и воспалительными процессами, поэтому пройти курс физиотерапии необходимо полностью.
В комплекс физиотерапии входит:
- Электрофорез – лечение проводится посредством проведения по неповрежденным тканям лекарственного вещества под действием электромагнитного поля. Этот вид терапии помогает уменьшить воспаление в зоне повреждения, а также устранить болезненные ощущения. Ускоряет регенерацию тканей.
- Криолечение – эффективно при заболеваниях опорно-двигательной системы, причем применять криотерапию можно на любом этапе развития патологии. Отлично переносится пациентами и позволяет достичь более быстрых результатов в лечении.
- Хивамат-терапия – один из видов массажа, в осуществлении которого основную роль играют вибрации, получаемые посредством работы электростатического поля.
- Магнитотерапия – воздействие на организм при помощи переменного магнитного поля. Служит для активизации кровообращения и трофики тканей.
- Иглорефлексотерапия – действие на болезненные зоны происходит за счет раздражения рецепторов слева и справа от позвоночного столба на уровне грудного отдела, в результате чего активизируются все защитные силы организма. Методика оказывает отличный эффект при лечении патологий опорно-двигательного аппарата.
Лазерное лечение – в основном лазерное лечение направлено на активизацию метаболических процессов в пораженной зоне, что способствует скорейшему восстановлению пациентов. Длительность процедуры не превышает пятнадцати минут, количество курсов определяет доктор.
- Массаж – проводится на завершающем этапе лечения, когда основные методы уже дали свое позитивное воздействие. В процессе массажа основное воздействие приходится на паравертебральную зону и подлопаточные мышцы. Это помогает снять напряженность, восстановить трофику тканей.
- ЛФК – в комплекс упражнений входят движения для укрепления мышечного корсета, кардиоупражнения, при необходимости лечебная физкультура поможет нормализовать вес, также показано плавание.

Подводное вытяжение позвоночника практикуется при многих заболеваниях, поможет оно и при вертеброгенной торакалгии.
В зависимости от причин, вызвавших вертеброгенную торакалгию, в лечении может применяться иммобилизация, применение специальных конструкций, новокаиновые блокады при сильной боли, лечебная гимнастика, массаж, вытяжение позвоночного столба.
Особенно хорошо помогает вытяжение позвоночника под водой. Тракционная терапия может быть проведена в специализированных санаториях, там же пациенты получают и общеоздоровительное лечение. При помощи подводной тракции есть возможность наиболее щадящим образом устранить различные формы компрессии позвонков. Методика эффективна при хронических и острых патологиях, которые стали причиной вертеброгенной торакалгии.
Хирургическое лечение проводится редко. Оно направлено преимущественно на удаление межпозвоночной грыжи и декомпрессию нервного корешка. Если возможность пластики отдельных сегментов позвоночного столба, протезирование дисков. При возникновении осложнений от заболевания некоторые из них также могут быть устранены оперативным путем.
Профилактика
Что касается профилактических мер, то здесь необходимо обратить внимание в первую очередь на предупреждение развития тех заболеваний, которые являются пусковыми механизмами для вертеброгенной торакалгии. Для того чтобы не столкнуться с межпозвоночными грыжами, остеохондрозом, сколиозом, остеопорозом, необходимо принимать следующие меры:
- Вести активный образ жизни.
- Правильно и сбалансировано питаться.
- Корректировать при необходимости массу тела.
- Устранить стрессовый фактор.
- Отказаться от вредных привычек.
- При сидячей работе находить время для отдыха.
- Своевременно и полно лечить все инфекционные и вирусные заболевания.
- Избегать травм позвоночника, соблюдать меры безопасности на производстве.
- Не давать повышенную нагрузку на спину при слабом мышечном корсете.
- Детям с врожденными патологиями необходимо заниматься по физкультуре в «группе здоровья».
- Пациентам с диагностированными патологиями опорно-двигательного аппарата необходимо своевременно проходить профилактические осмотры.
Самое важное
Вертеброгенная торакалгия в большинстве случаев является следствием патологии позвоночного столба. Появиться диагноз может у пациента любого возраста, если к этому располагают факторы риска, такие как межпозвоночная грыжа, патологическое искривление позвоночного столб, травмы и т. д.
При своевременном обращении можно существенно снизить проявления торакалгии и минимизировать ее последствия. Лечение направлено на терапию основного заболевания. Если же не лечиться, то это может привести к тяжелым последствиям, вплоть до инвалидности.
Источник
