Веррукозная лейкоплакия код мкб
Рубрика МКБ-10: K13.2
МКБ-10 / K00-K93 КЛАСС XI Болезни органов пищеварения / K00-K14 Болезни полости рта, слюнных желез и челюстей / K13 Другие болезни губ и слизистой оболочки полости рта
Определение и общие сведения[править]
Лейкоплакия — заболевание слизистой оболочки полости рта, в основе которого лежит хроническое воспаление, сопровождающееся нарушением ороговения, включая гипер- и паракератоз. Считают, что лейкоплакия — реакция слизистой оболочки полости рта на воздействие различных хронических экзогенных раздражителей: механических, физических, химических и их комбинаций.
Эпидемиология
Лейкоплакию наблюдают главным образом у мужчин в возрасте 40-50 лет.
Классификация
Различают три основных вида лейкоплакии: простая, веррукозная и эрозивная. Эти формы могут переходить одна в другую, причём у одного и того же больного возможно сочетание разных форм одновременно на разных участках слизистой оболочки полости рта.
Лейкоплакия — предраковое состояние полости рта и относится к факультативным предракам.
Наиболее часто лейкоплакия локализуется на слизистой оболочке щёк, в углах рта и по линии смыкания, на спинке и боковых частях языка, на нёбе и гребнях альвеолярных отростков (чаще нижней челюсти). При локализации на красной кайме губ очаги лейкоплакии нередко захватывают зону Клейна.
Термин «лейкоплакия» — белое пятно — ввёл дерматолог Швиммер в 1877 г., оно отражает клиническое проявление заболевания на слизистой оболочке — ограниченный неправильной формы участок белого цвета вследствие повышенного ороговения.
Этиология и патогенез[править]
В возникновении лейкоплакии большое значение отводят воздействию табачного дыма, хронической механической травме, алкоголю, действию гальванических токов. В развитии лейкоплакии на красной кайме губ (чаще нижней губы) первостепенная роль принадлежит инсоляции, метеорологическим воздействиям (низкая влажность, сухой ветер) и хронической травме при курении (давление трубки, воздействие высокой температуры). Повышенное ороговение слизистой оболочки полости рта и красной каймы губ можно наблюдать у лиц, профессионально контактирующих с железной рудой, силикатной и свинцовой пылью, каменноугольными смолами и др.
Определённую роль в этиологии лейкоплакии отводят индивидуальной резистентности слизистой оболочки полости рта к внешним воздействиям, связанной с общим состоянием организма и, в частности, с состоянием желудочно-кишечного тракта. В последние годы показана взаимосвязь развития лейкоплакии с уровнем свободного тестостерона в сыворотке крови.
Клинические проявления[править]
Плоская форма лейкоплакии
Клинически представляет собой резко ограниченное пятно белёсого цвета на слизистой оболочке полости рта, напоминающее наклеенный кусок папиросной бумаги, не снимающийся при поскабливании . Ороговение слизистой оболочки полости рта может быть различной интенсивности, при этом цвет очага поражения варьирует от бледно-серого до интенсивного белого. Поверхность участка лейкоплакии обычно слегка шероховатая и сухая. Очаг имеет неровные, неправильные, зубчатые очертания. Уплотнения и видимого воспаления в основании участков ороговения, как правило, не наблюдают.
Очаги, располагающиеся на слизистой оболочке в углах рта, обычно имеют вид треугольника, вершина которого обращена внутрь. При такой локализации лейкоплакии возможна воспалительная реакция слизистой в основании и по периферии (вследствие постоянной травмы). Характерно симметричное расположение лейкоплакии в углах рта. При расположении лейкоплакии по линии смыкания щёк очаг нередко приобретает вид «булыжной мостовой». При локализации на дне полости рта лейкоплакия имеет вид морщинистой серо-белой плёнки.
Лейкоплакия Таппейнера
Синонимы: Никотиновый стоматит, нёбо курильщика, никотиновый лейкокератоз нёба.
Лейкоплакия Таппейнера — форма ороговения слизистой оболочки твёрдого и мягкого нёба, которое наблюдают у заядлых курильщиков (чаще трубки).
Лейкоплакия Таппейнера — разновидность плоской лейкоплакии. Заболевание проявляется помутнением слизистой оболочки нёба, на которой видны ярко-красные точки, представляющие собой зияющие протоки слюнных желёз.
Плоская форма лейкоплакии может существовать годы, не беспокоя больного. Иногда отмечается сухость во рту и ощущение шероховатости слизистой.
Воздействие хронических раздражающих факторов: курение, алкоголь, горячая пища, острые края зубов или протезов может способствовать переходу плоской формы лейкоплакии в веррукозную или эрозивную.
Лейкоплакия и другие изменения эпителия полости рта, включая язык: Диагностика[править]
При гистологическом исследовании очага лейкоплакии выявляют диффузное хроническое воспаление ограниченного участка слизистой оболочки с ороговением поверхностных клеток эпителия (гиперкератоз), явлениями акантоза и паракератоза.
Дифференциальный диагноз[править]
Плоскую лейкоплакию следует дифференцировать от КПЛ (красный плоский лишай), красной волчанки, сифилиса, мягкой лейкоплакии, химического ожога, кандидоза (молочницы).
Лейкоплакия и другие изменения эпителия полости рта, включая язык: Лечение[править]
Лечение плоской лейкоплакии включает обязательные этиопатогенетические мероприятия:
— запрещение курения;
— тщательная санация полости рта (устранение всех возможных травмирующих и раздражающих факторов, рациональное протезирование);
— лечение патологии желудочно-кишечного тракта;
— защита красной каймы губ от инсоляции (фотозащитные мази);
— после эндокринологического обследования назначение блокаторов рецепторов тестостерона;
— диспансерное наблюдение.
Общее лечение — витаминотерапия:
— аевит внутрь по 1 капсуле 2 раза в сутки;
— витамин А (масляный раствор) по 10 капель 2 раза в сутки в течение 1-2 мес. После перерыва проводят повторные курсы (2-4 цикла в год);
— аскорбиновая кислота (витамин С) по 0,3 г 3 раза в сутки;
— пиридоксин (витамин В6) в лечебных дозах: 0,02-0,03 г 1-2 раза в сутки или пиридоксальфосфат по 0,01 г 3-4 раза в сутки. Курс лечения 1-2 мес.
Установлено, что при сопутствующей патологии желудочно-кишечного тракта лечебный эффект витаминотерапии возрастает при одновременном назначении ферментных препаратов — панкреатин. Показано наблюдение и лечение у гастероэнтеролога.
Местное лечение: аппликации масляного раствора витамина А, 10% линимента дибунола 3 раза в день в течение трёх недель.
Лечение плоской формы лейкоплакии может быть успешным только при устранении причинного фактора, тогда возможно полное излечение или уменьшение ороговения. Лечебный эффект особенно заметен при лейкоплакии Таппейнера после прекращения курения.
При длительном течении плоской лейкоплакии без заметного клинического эффекта от проводимой терапии показано удаление очага поражения путём хирургического иссечения, лазерной деструкции или криодеструкции.
Профилактика[править]
Прочее[править]
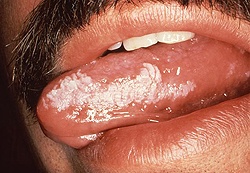
Веррукозная форма лейкоплакии
Классификация
Заболевание может проявляться в полости рта в двух формах — бляшечная и бородавчатая.
При бляшечной форме поражение имеет вид молочно-белых гладких плотных резко очерченных, неравномерно возвышающихся над окружающей слизистой оболочкой бляшек неправильной формы с шероховатой плотной поверхностью, не снимающихся при поскабливании.
При бородавчатой форме веррукозной лейкоплакии обнаруживают плотноватые бугристые серовато-белого, иногда молочно-белого цвета ограниченные образования, возвышающиеся над поверхностью слизистой оболочки. Бугристая поверхность и ограниченные очертания этой формы лейкоплакии напоминают бородавку.
Клиническая картина
Веррукозная форма лейкоплакии — факультативный предрак с высокой вероятностью озлокачествления. Клинические симптомы, характеризуемые как ранние признаки озлокачествления (уплотнение основания очага поражения, появление трещин, эрозии, коричневатой окраски участка лейкоплакии), служат по существу уже признаками развившегося рака. Это подтверждают результаты гистологического исследования удалённых очагов веррукозной лейкоплакии, которые клинически протекали без признаков озлокачествления, тогда как морфологически нередко находили картину внутриэпителиального рака.
Диагностика
При гистологическом исследовании очага веррукозной лейкоплакии выявляют мощное разрастание рогового и утолщение зернистого слоёв эпителия. Электронно-микроскопическое исследование указывает на истончение базальной мембраны и признаки значительного омоложения клеток шиповатого и базального слоёв эпителиального пласта. При гистологическом выявлении признаков дисплазии клеток III и IV степени веррукозную лейкоплакию рассматривают как карциному in situ (внутриэпителиальный рак при сохранённой базальной мембране).
Веррукозную лейкоплакию следует дифференцировать с плоскоклеточным раком слизистой оболочки полости рта, «волосатой лейкоплакией», сифилитической папулой, гиперпластической формой кандидоза.
Лечение
Лечение веррукозной лейкоплакии заключается в иссечении очага поражения в пределах здоровых тканей с последующим гистологическим исследованием и уточнением диагноза. Возможно применение лазерной деструкции или криодеструкции (менее предпочтительно).
Эрозивная форма лейкоплакии
Клиническая картина
Заболевание проявляется эрозией или трещиной на фоне очагов плоской или веррукозной лейкоплакии.
Эрозия в зоне лейкоплакии может быть следствием механической травмы, присоединения вторичной инфекции (как правило, грибы Candida) или озлокачествления. Появление эрозии, трещины на участке гиперкератоза служит грозным симптомом возможного озлокачествления, при этом можно диагностировать также уплотнение в основании очага лейкоплакии.
Считают, что при сопутствующем хроническом кандидозе риск малигнизации лейкоплакии возрастает.
Диагностика
Дифференциальную диагностику проводят с эрозивно-язвенной формой КПЛ (красный плоский лишай). Для данного заболевания характерно наличие резко болезненной эрозии (иногда 2-3), расположенной на гиперемированной отёчной слизистой оболочке. На границе со здоровой тканью и на других участках в полости рта можно выявить типичный рисунок сливающихся папул белого цвета.
Лечение
Допускают возможность консервативного лечения лейкоплакии в течение не более двух недель:
— устранение всех травматических факторов;
— при бактериоскопическом подтверждении гриба Candida назначают местно противогрибковые мази;
— кератопластики (аппликации витамина А, аевит).
При неуспешной консервативной терапии очаг лейкоплакии иссекают хирургическим путём с последующим гистологическим исследованием.
Мягкая лейкоплакия
Впервые заболевание было описано Б.М. Пашковым в 1963 г. Мягкую лейкоплакию характеризуют появлением на слизистой оболочке полости рта мягких очагов белого цвета без выраженных признаков воспаления. В развитии мягкой лейкоплакии предполагают наследственную природу.
Эпидемиология
Мягкую лейкоплакию наблюдают чаще у лиц молодого возраста и с годами она может самоизлечиваться.
Классификация
Различают атипичную и типичную формы мягкой лейкоплакии, которая может носить очаговый или диффузный характер.
Клиническая картина
Мягкая лейкоплакия, как правило, протекает бессимптомно, но иногда возможны жалобы на шероховатость слизистой оболочки, её утолщение и шелушение. Слизистая оболочка при типичной форме мягкой лейкоплакии отёчная шелушащаяся беловатого или серо-белого цвета. Очаги поражения мягкие рыхлые набухшие, не имеют чётких границ, поверхностный слой эпителия соскабливается шпателем. Поражение может ограничиваться слизистой губ, щёк по линии смыкания зубов, но может приобретать диффузный характер с поражением всей слизистой оболочки полости рта.
У больных развивается привычка скусывать поверхностные слои рыхлого эпителия, что может приводить к образованию болезненных эрозий.
Атипичная форма мягкой лейкоплакии характеризуется помутнением слизистой оболочки рта без признаков шелушения. Возможен переход одной формы мягкой лейкоплакии в другую.
Диагностика
Гистологическая картина слизистой оболочки полости рта при мягкой лейкоплакии свидетельствует о процессах акантоза и паракератоза в средних слоях шиповидного слоя эпителия.
Лечение
Лечение мягкой лейкоплакии, как правило, не требуется. Обязательно проводят санацию полости рта, устранение травматических факторов.
Рекомендуют принимать 2-месячными курсами внутрь витамин А по 8-10 капель 3 раза в день, аскорбиновую кислоту, витамины группы В. По показаниям назначают седативную терапию. Лечение иногда способствует разрешению процесса, но чаще отмечают лишь временное улучшение.
Источники (ссылки):[править]
Терапевтическая стоматология [Электронный ресурс] / Под ред. Л.А. Дмитриевой, Ю.М. Максимовского — М. : ГЭОТАР-Медиа, 2009. — https://www.rosmedlib.ru/book/ISBN9785970410844.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
Названия
Название: Лейкоплакия полости рта.

Лейкоплакия полости рта
Описание
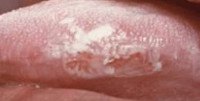
Лейкоплакия ротовой полости является наиболее встречающимся предраковым состоянием. После 50-ти лет лейкоплакия диагностируется у 1% населения, при этом заболеваемость среди мужчин в два раза выше, чем среди женщин. Лейкоплакия полости рта проявляется распространенными или локальными очагами поражения, представляющими собой сероватые или белые бляшки самой различной локализации. Для лейкоплакии характерно малосимптомное и вялое течение с постепенным перерождением в раковое заболевание. Лечение лейкоплакии — это, прежде всего, устранение травматизации пораженного участка и коррекция причинной патологии.
Дополнительные факты
Лейкоплакия. Поражение слизистой оболочки рта, сопровождающееся ее повышенным ороговением (гиперкератозом). Характеризуется возникновением очагов уплотнения на слизистой щек, языка, уголков рта, чувством легкого жжения, зуда и стягивания. При соблюдении гигиенических мероприятий и проведении санации полости рта, устранении раздражающих факторов лейкоплакия может исчезнуть. Некоторые формы лейкоплакии подвержены злокачественному перерождению и подлежат хирургическому иссечению.
Лейкоплакия полости рта
Причины
Люди, у которых на слизистую полости рта часто воздействуют различные раздражители, более подвержены развитию лейкоплакии. В основном это активные курильщики и люди, злоупотребляющие крепкими сортами алкогольных напитков. Лейкоплакия может возникнуть вследствие постоянного приема горячей и острой пищи, пряностей. При длительном приеме некоторых лекарственных препаратов лейкоплакия может проявиться как побочное действие, особенно часто это случается у пожилых пациентов, которые принимают препараты разных фармакологических групп.
То есть, любые раздражители, вызывающие замещение слизистой оболочки на ороговевший эпителий, могут стать причиной лейкоплакии полости рта. Лейкоплакия не является самостоятельным заболеванием, поэтому при появлении белесых пятен на слизистой рта следует провести детальное обследование, чтобы выяснить основную причину синдрома лейкоплакии.
Раздражение слизистой оболочки рта и десны острыми краями зубов или коронок является постоянным травмирующим фактором, что и может стать причиной лейкоплакии. Неправильно установленный или некачественный зубной протез особенно в сочетании с другими факторами, у многих пациентов старческого возраста является основным патогенетическим звеном в развитии лейкоплакии и других заболеваний полости рта. У пациентов с ВИЧ-инфекцией лейкоплакия диагностируется в несколько раз чаще, как и пациентов, которые в течение жизни подвергались длительному воздействию ультрафиолетового излучения.
Исследования подтверждают, что в этиологии лейкоплакии имеет значение наследственная предрасположенность и наличие вируса папилломы человека типа 11 и 16. Гиповитаминозы, железодефицитные анемии, сахарный диабет и болезни органов желудочно-кишечного тракта являются основными эндогенными причинами лейкоплакии.
Симптомы
Синдром лейкоплакии может появиться на любом участке, где имеется слизистая оболочка. Различают лейкоплакию влагалища, пищевода, шейки матки, мочевого пузыря и полости рта. Лейкоплакия в полости рта диагностируется раньше, чем в других органах. Ранняя диагностика позволяет вовремя назначить лечение и предотвратить малигнизацию.
В зависимости от месторасположения пораженных клеток и от основной причины лейкоплакии степень и тип ороговения эпителия может быть различным.
Очаг поражения лейкоплакией состоит из бляшек серого или белого цвета. Диаметр бляшек от 2-х до 4-х сантиметров, их количество вариабельно. Локализуются очаги лейкоплакии на слизистой оболочке щек, спайке губ, твердом нёбе, дёснах и дне рта. Обычно бляшки не возвышаются над поверхностью слизистой оболочки рта, кроме этого, сочетаясь с общей цианотичностью, участки лейкоплакии могут быть не заметны при невнимательном осмотре.
В тех случаях, когда очаги лейкоплакии возвышаются над поверхностью, они имеют неправильные фестончатые очертания, иногда острые неровные углы. Часто при таких лейкоплакиях поверхность очагов неоднородная и изъязвлена. На ощупь бляшки жесткие, шероховатые.
Формируются очаги лейкоплакии в течение нескольких месяцев, хотя в большинстве случаев они становятся заметными уже через две недели. Внешне участки лейкоплакии на перовом этапе возвышаются и выглядят слегка утолщенными. По прошествии времени они затвердевают и грубеют. Болезненность и другие субъективные ощущения отсутствуют, но иногда участки лейкоплакии более чувствительны к раздражителям, острее реагируют на горячую и холодную пищу.
Лейкоплакия является вялотекущей патологией, обычно ее симптомы то стихают, то нарастают на протяжении многих лет. Но однако, обратного развития лейкоплакия не принимает; со временем площадь поражения увеличивается, появляются трещины и изъязвления, бляшки буреют и становятся более плотными. Такое перерождение является неблагоприятным признаком и расценивается как предраковое состояние или же начало перерождения в раковое заболевание слизистой полости рта.
Волосистая лейкоплакия является атипичным вариантом течения заболевания и встречается в основном у ВИЧ-положительных пациентов и у пациентов со СПИДом, иногда волосистая лейкоплакия наблюдается у пациентов со СПИД-ассоциированным симптомокомплексом. Клинически ворсистая лейкоплакия характеризуется появлением белых бляшек, покрытых ворсинками. Поскольку участки лейкоплакии чаще располагаются на языке, то следует дифференцировать ее от кандидозного стоматита. Хотя у пациентов с ВИЧ-положительным статусом довольно часто волосистая лейкоплакия сочетается с кандидозным стоматитом.
Потеря веса.
Диагностика
Во время визуального осмотра стоматолог может поставить предварительный диагноз, но для точной диагностики лейкоплакии необходимо проводить биопсию. Биопсию проводят под местным обезболиванием, и полученный материал исследуют в цитологической лаборатории.
Лечение
Тактика лечения лейкоплакии полости рта сводится к устранению источника раздражения. Это минимизация или полный отказ от курения, коррекция зубных протезов, реставрация зубов при обломке их краев, обточка острых краев зуба. В тех случаях, когда причинами лейкоплакии явились внутренние заболевания, показана криодеструкция пораженных участков, коррекция основного заболевания и диспансерное наблюдение пациента.
Лейкоплакия является предопухолевым состоянием слизистой, и, если пятна лейкоплакии утрачивают блеск, поверхность становится шероховатой, покрывается разрастаниями и язвочками, то, как правило, прогноз в этих случаях неблагоприятный и лейкоплакия перерождается в рак полости рта. Примерно 10% случаев лейкоплакии слизистой оболочки рта заканчиваются малигнизацией.
Источник
