Вегетативное состояние и апаллический синдром

Вегетативное состояние (ВС), или апаллический синдром (АС) после инсульта
 insultu-net.ru
insultu-net.ru
Вегетативное состояние (или алпалический синдром) после инсульта– это симптомокомплекс, включающий грубые расстройства функций коры полушарий головного мозга (КПГМ), а также отсутствие деятельности психического и познавательного характера с сохранением чередования циклов сна и бодрствования, наличием дыхательной и сердечно-сосудистой деятельности.
Следует различать:
Персистирующее вегетативное состояние – когда с момента наступления инсульта прошло от одного до трех месяцев как пациент находится в таком положении,
Хроническое вегетативное состояние – более трех месяцев после инсульта.
Еще с начала прошлого века ученые Розенблатт и Кретчмер стали описывать подобный синдром, говоря о неосознавании пациентами окружающей обстановки, но наличии у них элементарных вегетативных функций, к примеру, глотания, а также инстинктов – жевания и сосания.
В связи с совершенствованием методов оказания реанимационно-анестезиологической помощи и длительным поддержанием витальных функций, число лиц с апаллическим синдромом неуклонно растет, составляя в развитых странах три-четыре случая на сто тысяч населения.
В Америке на поддержание жизни таким пациентам ежегодно расходуется около пяти миллиардов долларов. АС развивается почти у 10% больных, которые находятся в коме по нетравматическим причинам, в том числе и при инсульте.
[tip]АС начинает развиваться при обширном поражении коры полушарий или белого вещества головного мозга, либо повреждении путей, связывающих кору и стволовые отделы мозга между собой как при острых (например, инсульте или травматических воздействиях), так и при хронических дегенеративных заболеваниях (болезнь Альцгеймера)[/tip]
Следует отметить, что в странах запада предпочитают использовать термин «персистирующее вегетативное состояние» (ПВС), а в странах Европы, в том числе и у нас, – «апаллический синдром».
Причины
 insultu-net.ru
insultu-net.ru
- когда не полностью восстанавливается функция коры после остановки сердечной деятельности;
- при опухолях;
- при различных интоксикациях как эндогенного, так и экзогенного характера;
- на фоне ограниченного выброса крови из левого желудочка при обширном инфаркте миокарда или кардиомиопатиях, когда вследствие недостаточного кровоснабжения отделов ГМ, начинает нарастать ишемическая энцефалопатия;
- при наличии недостаточной функции дыхательной системы (массивная пневмония, развитие множественных ателектазов в легких, повышение давления в малом круге кровообращения, болезни, поражающие периферические нервы и мышцы), когда невозможно полноценное обогащение кислородом мозговой ткани, весьма к нему чувствительной;
- перенесенные тяжелые черепно-мозговые травмы
- при деменции в терминальной стадии.
Симптомы и клинические проявления
АС зачастую называют состоянием малого сознания или бодрствующей комой, поскольку для него характерно:
- наличие так называемой «бодрствующей» комы, когда пациент находится в лежачем положении, у него открыты и устремлены вдаль глаза, однако взор не фиксируется, не определяются движения слежения глазными яблоками, отсутствуют сознательные движения конечностей, речевая функция и реакции эмоционального характера;
- нарушения в цикле сна-бодрствования;
- появление тотальных движений всех конечностей и туловища хаотичного характера при воздействии болевого раздражителя;
- наличие патологических поз, характеризующихся повышением мышечного тонуса (гипертонуса) в ногах с их сгибанием или разгибанием;
- выявление положительных окуловестибулярных (реакция глаз в ответ на введение в наружный слуховой проход холодной воды при неповрежденной барабанной перепонке) и позных (попытки восстановить нарушенную позу путем перераспределения мышечного тонуса) рефлексов;
- наличие выраженных рефлексов орального автоматизма: нижнечелюстного (при постукивании предметом по подбородку, когда слегка приоткрыт рот, начинают сокращаться жевательные мышцы, вызывая смыкание челюсти); хоботкового (при постукивании предметом возле верхней губы возникает вытягивание губ в виде «поцелуйного» движения); ладонно-подбородочного (если штрихами нанести раздражения по большому пальцу со стороны ладони, подбородочная мышца начнет сокращаться) и т.д.
- симптомы вегетативной дисрегуляции с отсутствием выраженных расстройств дыхания и гемодинамики (небольшие скачки артериального давления и пульса);
Очень важно уметь отличить вегетативное состояние от сопора или комы, послесудорожных состояний, бессудорожного эпилептического статуса, метаболической энцефалопатии, феномена «запертого человека», возникающего при инфаркте моста, психогенной кататонии.
Лечение
При ВС нельзя с уверенностью сказать, сможет ли конкретный пациент выйти из него и через какое время это произойдет. Однако доказано, что с ходом времени после наступления состояния малого сознания шансы на возвращение к нормальному состоянию значительно снижаются.
Для максимального продления жизнедеятельности пациента необходимо осуществлять поддерживающее лечение в условиях реанимационно-анестезиологического отделения (РАО):
- осуществлять контроль за адекватной дыхательной деятельностью путем интубации трахеи (введения в ее просвет специальной трубки) и проведения искусственной вентиляции легких (ИВЛ);
- следить за обменными процессами организма за счет осуществления парентерального (внутривенного) или зондового (введение в желудок через нос или рот специальной трубки) питания;
- корректировать водно-электролитный, кислотно-основный баланс и микроциркуляцию путем проведения инфузионной терапии (внутривенное введение специальных растворов коллоидного и кристаллоидного типов);
- нормализовать внутреннюю среду организма (гомеостаз), а также осмотический состав крови;
- применять ноотропные и сосудистые препараты, позволяющие улучшить церебральный кровоток;
- с целью профилактики инфекционных осложнений, в особенности гипостатической пневмонии, причем у лиц пожилого возраста, вводить антибактериальные препараты широкого спектра действия в сочетании с противогрибковыми средствами);
- проводить антикоагулянтную (противосвертывающую) терапию низкомолекулярными гепаринами (фрагмин) с целью избежать тромбоза глубоких вен и, как следствие этого, тромбоэмболии легочной артерии, способной привести к летальному исходу;
- осуществлять постоянный гигенический уход за кожным покровом и слизистыми оболочками пациента с протиранием их антисептическими растворами;
- производить своевременную смену нательного и постельного белья по мере их загрязнения;
- менять положение тела пациента каждые час-два или использовать специальные надувные матрасы с целью избежать образования пролежней.
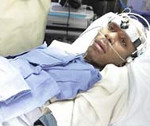
Прогноз выхода
 Вегетативное состояние в реанимации.
Вегетативное состояние в реанимации.
Предположить возможное восстановление сознания и функциональной активности можно лишь учитывая степень повреждения мозговых структур, возраст и сопутствующую патологию пациента, длительность коматозного состояния.
Установлено, что находящиеся в персистирующем вегетативном состоянии лица до 35 лет, способны частично из него выйти, однако процесс является медленным (лишь через шесть месяцев после возникшего случая инсульта).
При хронической форме ВС шансы на нормальную жизнь крайне низкие. Принято считать, что целый год состояния малого сознания для лиц среднего возраста делает прогноз неблагоприятным, а для людей после 50 лет – уже и через полгода.
Автор текста: врач- субординатор Белявская Алина Александровна.
Вы можете меня отблагодарить за статью, подписавшись на канал о неврологии и нейрореабилитации. Спасибо!

Источник
Апаллический синдром — клинический симптомокомплекс, включающий отсутствие признаков осознанности при наличии открывания глаз, чередования сон/бодрствования. По мнению неврологов, связан с обширным поражением коры мозга. Может являться переходным состоянием при выходе из комы. Диагностируется исключительно клинически с помощью шкал для оценки уровня сознания. Инструментальные обследования (ЭЭГ, МРТ, МСКТ, ПЭТ, УЗДГ) являются вспомогательными, позволяют установить причинную патологию. Лечение направлено на стимуляцию восстановления, поддержание жизненно важных функций, предупреждение осложнений, уменьшение гидроцефалии.
Общие сведения
Новая кора (неокортекс), состоящая из 6 слоёв нейронов, покрывает поверхность полушарий головного мозга и имеет анатомическое название «паллиум» — плащ. Соответственно, апаллический означает отсутствие паллиума, его функциональное «выключение». Термин «апаллический синдром» предложен немецким врачом Кретчмером в 1940, используется в Германии, странах СНГ. В англоязычных источниках по неврологии употребляется введённый в 1972 году термин «вегетативное состояние». Апаллический синдром (АС) встречается у 25-100 пациентов на 1 млн. человек в популяции, во многих странах отмечается тенденция к увеличению числа случаев. АС наблюдается у лиц обоих полов различных возрастных групп – от грудных младенцев до глубоких стариков.
Апаллический синдром
Причины апаллического синдрома
В основе АС лежит тотальное или субтотальное поражение неокортекса при сохранении функции ствола мозга. Этиологическими факторами выступают:
- Черепно-мозговая травма. Травматический генез имеет большинство случаев АС молодого возраста.
- Церебральная гипоксия. Отмечается при отравлении угарным газом, асфиксии, тяжёлой артериальной гипотонии, остановке сердца вследствие сердечных заболеваний, в ходе оперативных вмешательств.
- Нейроинфекции. Апаллический синдром может становиться исходом острых инфекционных процессов с обширным поражением мозговой коры, возникать на заключительной стадии медленных инфекций ЦНС (лейкоэнцефалита Шильдера, прогрессирующего краснушного панэнцефалита).
- Опухоли головного мозга. В отдельных случаях обширные опухолевые процессы приводят к АС, обусловленному гипоксией, нейротоксикозом, отёком головного мозга.
- Прогрессирующие дегенеративные заболевания. Являются основной причиной АС у пациентов пожилого возраста. Синдром наблюдается на поздней стадии болезни Альцгеймера, Крейтцфельдта-Якоба, Пика, сосудистой деменции, алкогольной энцефалопатии.
- Острые дисметаболические состояния. Уремическая, гипогликемическая, печёночная кома могут переходить в апаллическое состояние.
- Аномалии головного мозга: микроцефалия, тяжёлая корковая дисплазия. Обуславливают апаллический синдром у детей младшего возраста.
Патогенез
Морфологическая картина коркового поражения при АС неспецифична, различается у разных пациентов. Гипоксические повреждения сопровождаются некрозом, травматические — диффузным аксональным повреждением, дегенеративные — атрофией. Вариабельность объёма и характера поражения, отсутствие в ряде случаев значительных морфологических изменений, свидетельствует о функциональных нарушениях, приводящих к «выключению» коры. Патофизиологические основы этих процессов находятся в стадии изучения.
Переход из комы в апаллическое состояние характеризуется восстановлением функции ретикулярной формации, подкорковых структур. Возобновление связей подкорки и коры приводит к дальнейшему восстановлению сознания. Если корковые связи не восстанавливаются, не формируются вновь или формируются неправильно, возникает хроническое вегетативное состояние — апаллический синдром. В исходе прогрессирующей корковой дегенерации АС развивается вследствие массовой утраты связей, обеспечивающих взаимодействие нейронов внутри коры и с нижележащими структурами.
Симптомы апаллического синдрома
Основу клинической картины составляет парадокс: наличие видимых признаков сознания при отсутствии объективных критериев осознания пациентом себя и окружающего мира. Больной открывает глаза, двигает ими в состоянии бодрствования, реагирует на болевые раздражения, проходит циклы «сон-бодрствование», что формирует впечатление осознанности. Однако не наблюдается никаких признаков осознанной деятельности, целенаправленной активности. Движения спонтанны, эмоциональные и осознанные реакции отсутствуют. Перемещение глаз хаотично, реакция слежения не наблюдается. Чередование сна и состояния бодрствования не зависит от времени суток.
Лицо пациента маскообразное, без мимики. Жевание и глотание замедлены, могут отмечаться жевательные движения, моргание, зевота. В ответ на болевые стимулы возникает нецеленаправленная двигательная реакция, сопровождающаяся учащением ЧСС и дыхания, расширением зрачков. Функция тазовых органов не контролируется. Возможны эпилептические пароксизмы. Типично повышение мышечного тонуса: кисти сжаты, стопы в состоянии подошвенного сгибания, конечности согнуты и приведены. Функционирование гипоталамуса и мозгового ствола обеспечивает поддержание необходимой гемодинамики, дыхательной деятельности, вегетативной функции. В фазу бодрствования характерно преобладание симпатической нервной системы (учащение ЧСС, АД, возможен озноб), в состоянии сна — парасимпатической (снижение АД, ЧСС, повышенное потоотделение).
Апаллический синдром травматического, гипоксического, дисметаболического генеза возникает остро, зачастую наблюдается после предшествующей комы. Апаллический симптомокомплекс при дегенеративных процессах развивается постепенно, иногда в течение нескольких лет. В первом случае возможно восстановление сознания, первыми признаками которого являются фиксация взгляда, слежение глазами за предметом, выполнение простых инструкций (просьбы закрыть глаза, сжать пальцы). Поскольку известны случаи появления слежения взором без дальнейшего восстановления, принято считать этот симптом критерием выхода из апаллического состояния, только если он сочетается с иными признаками расширения сознания.
Осложнения
Вследствие постоянного спастического состояния конечностей развиваются контрактуры суставов. Длительное нахождение пациента в постели с резким ограничением двигательной активности способствует возникновению пролежней, застойной пневмонии. Возможно присоединение вторичной инфекции мочевыводящих путей с развитием пиелонефрита. Апаллический синдром может привести к окончательному угасанию всех мозговых функций с летальным исходом. Смертельно опасными для пациента могут стать инфекционные осложнения, переходящие в сепсис. Правильный уход, питание, поддерживающая терапия способны отсрочить появление осложнений, увеличить продолжительность жизни больного.
Диагностика
Из-за отсутствия чётких критериев сознания и осознанности диагностировать апаллический синдром непросто. Согласно общепринятым правилам, у грудных детей диагноз устанавливается после трехмесячного возраста, поскольку ранее нельзя достоверно дифференцировать осознанное и рефлекторное поведение. В постановке диагноза участвуют неврологи, анестезиологи-реаниматологи, нейрофизиологи, при необходимости — нейрохирурги. Проводятся следующие диагностические мероприятия:
- Неврологический осмотр. Контакт с пациентом полностью отсутствует. Отмечается спонтанное движение глазных яблок, нецеленаправленная реакция на болевые стимулы. Сохранены краниальные и спинальные рефлексы, вегетативная функция. Наблюдается гипертонус мышц конечностей с признаками пластичности, повышение сухожильных рефлексов, наличие симметричных патологических рефлексов.
- Электроэнцефалография. Характерна низковолновая ЭЭГ, дельта- или тета-ритм. У 10-20% больных отмечается альфа- или бета-ритм. Восстановление сопровождается появлением отчётливого альфа-ритма.
- МРТ головного мозга. МРТ и другие способы нейровизуализации (КТ, МСКТ) не выявляют специфических морфологических изменений. Картина соответствует основному заболеванию: определяются очаги некроза, гематомы, опухоли, внутримозговые дегенеративные процессы, отёк мозгового вещества. У 75% больных отмечается гидроцефалия. Большинство случаев АС сопровождаются атрофическими изменениями коры, однако подобная атрофия наблюдается у находящихся в сознании пациентов с деменцией.
- ПЭТ-КТ головного мозга. Позволяет диагностировать снижение коркового метаболизма на 40-50%. Восстановление протекает с активацией обмена веществ, регистрируемой на ПЭТ.
- Транскраниальная УЗДГ. Направлена на оценку церебральной гемодинамики. Имеет вспомогательное значение, используется преимущественно при решении вопроса о целесообразности шунтирующей операции у пациентов с гидроцефалией.
Необходимо дифференцировать апаллический синдром от комы, состояния минимального сознания, сопора. Дифференцировка осуществляется при помощи клинических шкал. Инструментальные методы не могут точно указать уровень сознания больного, позволяют установить характер поражения коры, судить об уровне метаболизма церебральных тканей.
Лечение апаллического синдрома
Терапия направлена на жизнеобеспечение пациента, предотвращение осложнений и восстановление сознания. Единый стандарт ведения больных отсутствует. Лечение проводится длительно, иногда месяцами. Применяются консервативные и хирургические методы:
Консервативная терапия:
- Стимуляция восстановительных процессов. Медикаментозная составляющая включает мощную ноотропную, витаминную, сосудистую терапию, эндолюмбальное введение кислорода. Параллельно проводится регулярная сенсорная стимуляция с использованием всего спектра стимулов: слуховых, тактильных, зрительных, обонятельных.
- Искусственное питание. Осуществляется через гастростому, поскольку зондовое питание зачастую сопровождается осложнениями: аспирацией пищи в дыхательные пути, гастроэзофагеальным рефлюксом, изъязвлениями слизистой в местах соприкосновения с зондом.
- Профилактика осложнений. С целью уменьшения спастичности и профилактики контрактур назначают миорелаксанты. Лучшим предупреждением пролежней и гиповентиляционной пневмонии является адекватный уход, включающий смену белья, перемену позы, высаживание при помощи специальных ортопедических приспособлений, пассивную лечебную физкультуру, массаж. Целесообразно приобщение к уходу родственников больного.
Хирургические методы:
- Шунтирующие операции. Показаны при выраженной гидроцефалии. Наиболее распространено люмбоперитонеальное и вентрикулоперитонеальное шунтирование.
- Глубинная электростимуляции мозга. Проводится путём стереотаксического введения микроэлектродов, посредством которых осуществляется стимуляция активирующих систем ствола.
- Нейротрансплантация. Является новой экспериментальной методикой лечения АС. Активирует регенерацию церебральных тканей, обеспечивает материал для реконструкции повреждённых участков. Введение эмбриональных нервных клеток производится интравентрикулярно (в мозговые желудочки), интрацеребрально (в кору или повреждённые глубинные участки мозга).
Прогноз и профилактика
Исход зависит от характера мозгового поражения, обусловившего апаллический синдром, возраста больного, продолжительности комы, наличия судорожных приступов. Остро развившийся АС может завершиться восстановлением сознания, но в большинстве случаев пациенты остаются инвалидами вследствие выраженного психоорганического синдрома. В случае прогрессирующей церебральной дегенерации апаллический синдром является терминальной стадией и оканчивается летально. Профилактика возникновения АС заключается в предупреждении травм, нейроинфекций, интоксикаций, своевременном лечении сердечно-сосудистой патологии.
Источник
