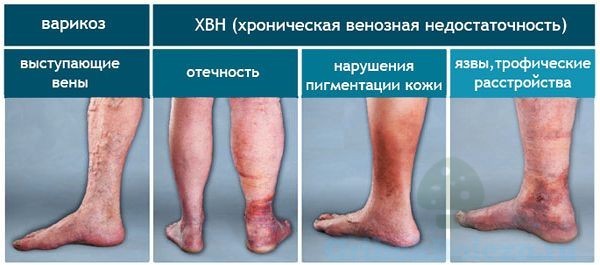
Варикозный дерматит код по мкб 10

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Другие названия и синонимы
Варикозная экзема, Гравитационный дерматит, Застойный дерматит.
Названия
Название: Варикозный дерматит.
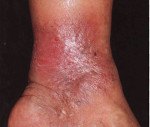
Варикозный дерматит
Синонимы диагноза
Варикозная экзема, Гравитационный дерматит, Застойный дерматит.
Описание
Варикозный дерматит. Это местное воспалительное поражение кожи нижних конечностей, которое встречается у людей с хронической венозной недостаточностью. Варикозный дерматит представлен экзематозными очагами, которые зудят на ногах в виде плачущих бляшек, везикул, корочек. Воспалительные изменения сочетаются с варикозным расширением вен, гиперпигментацией, липодерматосклерозом и трофическими язвами. Диагноз ставится на основании клинических данных, в сложных случаях проводится УЗИ вен, биопсия кожи с гистологическим анализом. Лечение включает в себя медицинскую коррекцию (системную, местную), компрессионную терапию, инвазивные процедуры.
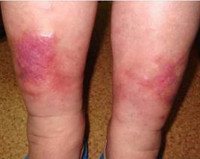
Варикозный дерматит
Дополнительные факты
Варикозный дерматит (застойный, гравитационный дерматит, варикозная экзема) характерен для 2,7-10% пациентов с венозной недостаточностью нижних конечностей. Обычно люди сталкиваются с этим после 50 лет — в этой группе распространенность заболевания составляет 6-7%, но она увеличивается с каждым десятилетием. В пожилом и старческом возрасте изменения кожи уже были обнаружены в 20-22% случаев. Гендерные и географические различия неоднозначны: при относительном преобладании среди европейских женщин застойная экзема демонстрирует значительную распространенность среди мужчин индийской национальности.
Причины
Хроническая венозная недостаточность признана основной причиной кожной патологии при гравитационном дерматите. Это вызывает комплекс расстройств, которые провоцируют воспалительный экзематозный процесс у ряда пациентов. На развитие заболевания влияют следующие факторы: Вокруг язвенных дефектов возникает вторичный периульцерозный дерматит. Его развитию способствует повышенная чувствительность к местным препаратам, мацерация кожи при применении мазевых повязок.
• Травмы и хирургические вмешательства. В условиях венозного застоя повреждение кожи при травмах и хирургических вмешательствах ухудшает защитные свойства эпителия, ускоряет развитие воспалительного процесса и усугубляет трофические расстройства.
• Сенсибилизация к микробам. Варикозная экзема называется микробной разновидностью, что указывает на этиологическую связь с аллергизацией организма на антигены резидентной и транзиторной флоры (Staphylococcus aureus, бета-гемолитический стрептококк, дрожжеподобные грибы).
• Глубокий тромбоз и тромбофлебит. Заболеваемость дерматитом увеличивается с историей случаев глубокого тромбоза и тромбофлебита. Заболевания сопровождаются разрушением клапанов, поддерживающим венозную гипертензию даже после реканализации стеноза.
Немодифицированные факторы риска для дерматита включают женский пол, наследственную предрасположенность (связь с антигенами HLA-B22HLA-Cw1). Побочные эффекты проявляются как ожирением, так и особенностями образа жизни: отсутствие физической активности, работа, связанная с длительным положением.
Патогенез
Механизм развития варикозного дерматита достаточно хорошо изучен. Дерматологические нарушения в значительной степени связаны с эндотелиальной дисфункцией и воспалением. Важнейшую роль играет венозная гипертензия с повышением гидростатического давления, повышенной проницаемостью капилляров и экстравазацией эритроцитов и белков плазмы. Это вызывает отек периваскулярных тканей, отложение в них гемосидерина и образование стеклянных наручников. Возникает микроангиопатия, которая препятствует диффузии кислорода и питательных веществ.
Замедление кровотока сопровождается адгезией лейкоцитов, активацией нейтрофилов и макрофагов. Проникая в ткани, клеточные элементы высвобождают провоспалительные медиаторы, протеазы, активные формы кислорода, инициируя периапиллярное воспаление. Ионы железа из отложений гемосидерина усиливают перекисное окисление липидов, активируют матричные металлопротеиназы, создавая своего рода порочный круг. Накопление тромбоцитов при микроциркуляции с нарушением баланса коагуляции и фибринолиза запускает процесс локального тромбоза.
Последующий дисбаланс в капиллярной сети вызывает фиброз и ремоделирование тканей, липодерматосклероз. Наблюдается дисфункция лимфатических сосудов, образуются звездные склеротические зоны, обедненные капиллярами (белая атрофия). Те же самые процессы позже инициируют изъязвление. Эпидермальная дисфункция (нарушение барьерных свойств, гиперпролиферация, отшелушивание) характерна для воспаления кожи, что приводит к развитию эстетической (сухой) экземы и прикреплению бактериальной флоры.
Классификация
Застойный дерматит является частью структуры хронических венозных заболеваний в соответствии с международной классификацией CEAP, которая учитывает клинические, этиологические, анатомические и физиопатологические критерии. Патология относится к группе C4 (кожные изменения), которая состоит из двух подгрупп — C4a (гиперпигментация, экзема) и C4b (белая атрофия, дерматосклероз). В практической флебологии существует несколько форм варикозного дерматита:
• Острый и хронический. Согласно клинической стадии, во многих случаях патология острая, с обширными симптомами. Неудачные варианты встречаются реже. Переходя к хронической стадии, процесс характеризуется периодическими обострениями и ремиссиями.
• Первичный и вторичный. Появляясь на внешне неизмененной коже или показывая признаки гемосидероза (но без трофической язвы), экзема считается первичной. Вторичный дерматит называется перикус, который формируется вокруг участков активного изъязвления.
• Несложно и сложно. Плавное течение патологии наблюдается на ранних стадиях воспалительного процесса. Осложнения вызваны прогрессированием застойных и воспалительных явлений при несвоевременной и неадекватной терапии.
В дополнение к вышесказанному учитывается выраженность кожных проявлений (локализованных, распространенных). Представленная классификация способствует более четкой формулировке клинического диагноза и, как следствие, выбору правильной терапевтической тактики.
Симптомы
Признаки заболевания обычно возникают на коже внутренней поверхности нижней трети голени. Иногда процесс распространяется на боковые области, лодыжку, стопу. В качестве симптома венозной недостаточности сначала появляется легкий отек, более выраженный вечером. Застой сопровождается пятнистой коричневой пигментацией в результате отложения гемосидерина. Кожа выглядит сухой и чешуйчатой, зудящей.
Хотя дерматит широко распространен, в некоторых случаях он встречается с изолированными бляшками. Интенсивный зуд приводит к многочисленным сотам, сопровождаемым плачем и струпьями. Сыпь имеет полиморфную природу, когда различные элементы с четкими границами, серозная или серозно-геморрагическая экссудация сосредоточены на одном участке. Эритематозные очаги покрыты чешуйчатыми пластинчатыми корками, на периферии образуются микровезикулы.
Острые формы сопровождаются зудящими бляшками с выраженным экссудативным компонентом и везикулами. Иногда на этом фоне появляются импетигинитные корочки и гнойнички из-за бактериальной суперинфекции. Воспаление может переходить в подкожную клетчатку, проникая в субфациальную и сопровождаться болью. Сенсибилизация тканей к компонентам местной терапии у многих пациентов вызывает вторичное распространение: пятна приобретают симметричный характер, особенно на передней поверхности противоположной голени, бедрах. Такая экзема может охватывать верхние конечности, туловище, лицо.
Для хронического варикозного дерматита характерна выраженная лихенификация. В слабо васкуляризированных областях появляются красно-цианотические бляшки. Покрытая грубыми чешуйками, кожа утолщается и становится неровной. Постепенно наблюдается уплотнение подкожной клетчатки и глубокой фасции — округлая манжета, сжимающая дистальную часть голени, делает ее похожей на перевернутую бутылку шампанского. Кожа интенсивно пигментирована белыми звездообразными рубцами.
Возможные осложнения
Отсроченное или неадекватное лечение застойной экземы способствует появлению трофических язв, которые не заживают в течение длительного времени. Нарушение целостности эпидермального барьера способствует вторичному микробному посеву стад экземы с поверхностной (импетиго) или глубокой (целлюлит, рожа) суперинфекцией. Непосредственными последствиями варикозного расширения вен являются липодерматосклероз (хронический вариант панникулита), лимфедема и белая атрофия. Аутосенсибилизация и контактный аллергический дерматит наблюдаются у 60% пациентов. Патология повышает риск развития кератоакантом и плоскоклеточного рака, ухудшает качество жизни и приводит к психологическим проблемам и депрессии.
Диагностика
Заболевание идентифицируется на основании клинической картины с очень характерными кожными симптомами, возникающими в контексте явлений венозной недостаточности. При нетипичных вариантах варикозного дерматита в диагностике могут использоваться дополнительные методы:
• Ультразвуковые вены нижних конечностей. Он используется для оценки гемодинамики или диагностики глубокого тромбоза при наличии изменений кожи без явной несостоятельности розетки. Для выявления рефлюкса ультразвуковая ангиоскопия проводится в горизонтальном и вертикальном положении пациента. При трофических расстройствах артериальная гемодинамика исследуется одновременно.
• Гистологический анализ образцов биопсии кожи. Показаны признаки воспалительного процесса с явлениями акантоза и гиперкератоза эпидермиса, отложения гемосидерина в дерме. На микроангиопатию указывают расширение и удлинение капилляров, увеличение количества коллагена типа IV в базальной мембране и образование фибриновых манжет.
Дерматоскопия предоставляет определенную информацию, которая обнаруживает клубочковые сосуды, сгруппированные или распределенные в фокусе. Если симптомы ухудшаются несмотря на активное лечение, назначаются аллергические тесты для выявления возможной сенсибилизации. Оценка эволюции раневого процесса с сопутствующими язвами проводится с помощью микроскопического и культурального анализа мазков.
Иногда хирург-флеболог может испытывать трудности при дифференциальной диагностике заболевания с реальной или сухой экземой, поверхностным дерматомикозом, аллергическим контактным дерматитом. Другие заболевания должны быть исключены — В-клеточная лимфома, саркома Капоши. Связанные специалисты (дерматолог, онколог) и результаты дополнительных исследований способствуют этому.
Лечение
Терапевтическая коррекция варикозной экземы предполагает воздействие на первичный процесс (хроническое заболевание вен) и кожные проявления. Пациенты получают комплексное лечение, состоящее из нескольких аспектов:
• Медикаментозное лечение. Системное лечение проводится с помощью венотоников, антибиотиков (при вторичной инфекции), кортикостероидов (при пролонгации и самосенсибилизации). Локальная процедура состоит из очистки очагов, нанесения влажно-сушащих повязок с антисептиками С зудом, актуальные глюкокортикоиды (в форме крема), ингибиторы кальциневрина эффективны.
• Упругое сжатие. При сильном отеке используются кратковременные эластичные повязки. В дальнейшем показано использование трикотажных изделий (носки, чулки, колготки) с номинальным давлением 20-30 Hg Art Но при сопутствующей артериальной недостаточности компрессионная терапия противопоказана.
• Инвазивные методы. Наличие язвенных поражений является показателем раннего хирургического лечения. Используются эндоваскулярные методы (склеротерапия, лазерная коагуляция, высокочастотная абляция) или флебэктомия поверхностных областей. Отсроченная коррекция проводится после устранения дерматологических проявлений.
Для улучшения венозных выделений во время сна рекомендуется поднимать ноги на 15 см выше уровня сердца и выполнять лечебную гимнастику. Эффективность фототерапии определяется при устранении застойной пигментации. Особое внимание уделяется уходу за кожей ног — мытью мягкими средствами, увлажняющими смягчающими средствами.
Список литературы
1. Варикозная экзема: современное состояние проблемы/ Иванов Е. В. // Новости хирургии. — 2018 — Том 26, №4.
2. Патоморфология варикозной экземы/ Иванов Е. И. , Низамов Ф. Х. , Речкалов А. А. , Золотухина Е. В. // Медицинская наука и образование Урала. – 2017 – Т. 18, №4(92).
3. Сравнительная характеристика безоперационных методов лечения венозных трофических язв и варикозной экземы: Автореферат диссертации/ Иванов Е. И. – 2006.
4. Clinico-epidemiological study of stasis eczema/ Shankar SV et al// Int J Res Med Sci — 2017 Sep;5(9).
Источник
Варикозный дерматит нижних конечностей выделяется на фоне всех остальных дерматитов одним, чрезвычайно важным аспектом. Здесь лечат не столько само кожное поражение, сколько причину – варикозное расширение вен.
Когда нарушается венозный отток из отделов тела, расположенных ниже пояса. Насколько это возможно, блокируются первопричины, из-за которых функционирование вен даёт сбои.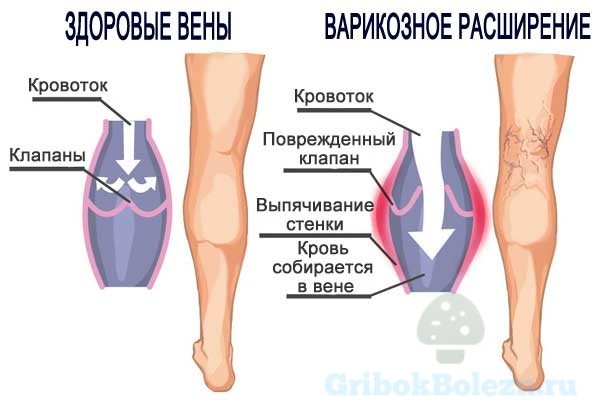
Кто в группе риска
Специалисты (дерматологи, ангиохирурги, эндокринологи, флебологи) выделяют несколько категорий среди населения, которые в большей степени подвержены развитию венозной патологии, а значит, и варикозному дерматиту.
Для этих лиц актуально:
- болезни, поражающие железы внутренней секреции, в первую очередь, диабет, приводящий к нарушениям биохимии крови (уровень глюкозы) и лишнему весу (последнее особенно важно), сюда же относятся патологии щитовидной железы, гипоталамо-гипофизарной системы;
- болезни сердечно-сосудистой системы (это опять лишний вес плюс нарушения кровотока);
- болезни, в результате которых нарушается отток жидкости из тканей и организма (например, почечная недостаточность, различные нефриты);
- ожирение само по себе;
- сидячий, малоподвижный образ жизни, способствующий застою венозной крови в нижних отделах тела;
- некоторые патологии крови, при которых повышается её вязкость;
- генетический фактор, определяющий болезнь вен и венозную дистрофию;
- курение, злоупотребление спиртным;
- длительное ношение тесной, «не дышащей» обуви на высоких каблуках.
Варикозная экзема или застойный дерматит (др. названия) по МКБ 10 имеет код I83.1 (воспаление без язв) или I83.2 (воспаление с язвами).
Здесь не упомянуты те же аутоиммунные патологии, которые при других дерматитах имеют весомое значение.
Причины
Варикозный дерматит обусловлен одной главной и однозначной причиной – дистрофией и деструкцией стенок вен. А заболевания вен, в свою очередь, целым комплексом факторов.
Дерматиту описываемой разновидности предшествуют две патологии вен:
- варикозное расширение, т.е. увеличение просвета сосуда с последующим истончением его стенки;
- тромбофлебит – развитие воспалительной реакции в месте образования тромба, возможно в любых венах (поверхностных, глубоких, крупных).
Основные моменты болезни:
- возникает только на ногах, причём на икрах и лодыжках, без включения в процесс бёдер, стоп (поражение вен может произойти в любой зоне тела, но дерматит это провоцирует лишь в указанных местах);
- считается, что болезнь в равной степени поражает оба пола, но по статистике женщины страдают им немного чаще;
- риск заболеть становится реальным примерно в 20 лет, далее с возрастом он будет только увеличиваться.
Согласно наиболее частым причинам, самая сильная группа риска у людей с лишним весом и лёгочной недостаточностью, которые продолжают вести малоподвижный образ жизни.
Симптоматика в зависимости от стадии
Стадии проявления данного заболевания насчитывают 4 шага. Симптомы накладываются один на другой, т.е. первичные не исчезают, а к ним прибавляют новые по мере развития патологического процесса.
С самого начала наблюдается нарушение трофики сначала венозных стенок, а затем вышележащей дермы.
Трофическая язва возникает не всегда даже при длительном, запущенном течении. Иногда может возникать довольно быстро, как бы минуя симптоматику предыдущих стадий.
Первая стадия
С расширением вен при начинающимся варикозе приходят следующие признаки болезни:
- появляются небольшие зоны покраснения кожи, иногда заметно, что они идут примерно вдоль венозного рисунка, как бы повторяя его в общих чертах;
- гиперемированные участки, обычно, ощутимо чешутся, но зуд на первой стадии может отсутствовать;
- несмотря на гиперемию, воспалённые зоны на ощупь кажутся более прохладными по сравнению с остальной кожей;
- кожа на воспаленных участках меняется: отмечается шелушение, возникают и самопроизвольно исчезают прозрачные пузырьки, похожие на герпесную сыпь.
Усиливаются эти явления по вечерам и сезонно. По статистике, самый острый период – осень.
Вторая стадия
Если не принимать никаких мер, начинается вторая стадия.
Её наступление отмечается добавлением следующих симптомов:
- зона пораженного кожного покрова становится блестящей, кожа на этом участке как будто покрыта лаком при обзоре на свету;
- наблюдается стойкое изменение цвета кожи – уже не временные покраснения, а бордовая синюшность, переходящая иногда в фиолетовый цвет;
- возникают отеки, сопровождающиеся давящей болью в мышцах ног, ощущением тяжести, скованности, нижние конечности кажутся «свинцовыми»;
- пузырьков формируется всё больше, после их разрешения иногда уже остаются мелкие эрозии, покрывающиеся корочками;
- к зуду нередко добавляются новые тактильные ощущения – покалывания, онемение;
- в области отёка и цветового изменения при пальпации нередко нащупываются узелки, похожие на жировики.
Нет чёткой границы между стадиями. Третья способна наступить весьма неожиданно.
Третья стадия
Особенность этой стадии в том, что кожа поражённой зоны становится плотной. Под лодыжками дерма претерпевает атрофические изменения (отмечается довольно часто).
Четвёртая стадия
Присутствуют все проявления и все симптомы. Но из-за тяжести протекания патологии на этой стадии пациенту может казаться, что остался только один симптом. Это появление трещин и язв.
Трофическая язва может быть разных размеров: от считанных миллиметров до нескольких сантиметров. Выглядит как плохо заживающая, часто кровоточащая, постоянно воспалённая глубокая эрозивная рана с оборванными краями неправильной формы.
Такие язвы очень быстро начинают гноиться, а в ближайшей перспективе, если не принять срочных мер, пациента ожидают некроз и гниение тканей, что с высокой степенью вероятности приведёт к заражению крови и гибели.
При запущенном варикозном дерматите отмечаются:
- лихорадка;
- язвы доставляют сильную боль и не менее сильный зуд;
- больной нередко подвергается частичной иммобилизации.
При доведении болезни до последней стадии практически всегда пациенту потребуется госпитализация.
Необходимая диагностика
Хирург или дерматолог уже на этапе первичного осмотра, после рассказа пациента о возникавших один за другим симптомах, сможет правильно поставить диагноз с достоверностью в 90%.
Последующие диагностические методы носят скорее дополняющий, уточняющий характер:
- Доплерография.
– Разновидность УЗИ, когда ультразвук направлен на движущийся объект (например, кровоток).
– Например, можно определить, что скорость венозного кровотока заметно понижена. - КТ-ангиография или томография сосудистого рисунка.
– Позволяет получить наиболее полную, объёмную картину сосудистой сетки (отдельные участки кожа целиком). И оценить её состояние. - Коагулологические тесты.
– Длинный ряд тестов, позволяющих оценить уровень свёртываемости крови.
– Выявить отклонения во всей цепочке, или только на каком-то одном этапе свёртывания. - Тест на глюкозу (сахар в крови).
– Проводится несколько раз, является первой и основной диагностической линейкой, выявляющей диабет. - Кожный соскоб на бактериологический посев.
– Цель – определить, не присоединилась ли вторичная инфекция.
– Если да, то делают антибиотикограмму.
Методы лечения

Терапия включает как общие рекомендации, так и конкретные действия, направленные на устранение тяжёлой симптоматики.
Лечение варикозного дерматита ног, помимо консервативной, имеет хирургическую составляющую.
К услугам хирурга прибегают, когда:
- болезнь дошла до последней стадии с выраженными трофическими язвами;
- полная диагностика показала, что удаление или коррекция некоторых поражённых вен приведёт к стойкой ремиссии – такое бывает, но в этом случае вопрос об оперативном вмешательстве должен рассматривать врач флеболог.
Самостоятельно начинать лечение, когда патология уже развилась до выраженной симптоматики, не рекомендуется.
Консервативная терапия основана на медикаментозном лечении:
- Применяются антигистаминные средства, обычно, системно (в таблетках, сиропе) – Супрастин, Лоратадин, Дезлоратадин (Эриус), Цетрин, Диазолин и др.
– Дополнительно можно использовать и мазь для скорейшего наступления эффекта на локальном уровне (Фенистил, Скин-кап, Протопик и пр.). - Обязательно препараты, направленные на приведение вен в относительно здоровое состояние – усиление тонуса венозной мышечной стенки и улучшение трофики, это венотоники (флеботоники) на:
• Флаваноидах (Диосмин и Гесперидин) – Детралекс, Венорус, Вазокет, Флебодиа 600;
• Троксерутине (Троксевазин, Троксерутин);
• Пентоксифиллине (например, Латрен, но у данного класса много «побочек») – есть таблетки, мази и внутривенные формы. - При выраженном воспалении – гормональные мази (Адвантан, Флуцинар, Локоид, Целестодерм, Акридерм).
– Или даже краткий курс системной гормонотерапии (таблетки Метилпреднизолона, внутримышечные уколы Дексаметазона). - При присоединении вторичной инфекции – курс антибиотиков, системно (редко) или местно (гораздо чаще), это мази Гальманин, Бондерм, Левомицитин, Эритромицин и т.д..
- Антикоагулянты для снижения риска тромбоза – Гепарин, Декумарин.
- Многочисленные увлажняющие, питающие и смягчающие крема и бальзамы.
- Прочие распространённые препараты для купирования неспецифических симптомов (жар, боль) – Анальгин, Ибупрофен, Парацетамол, Дротаверин.
Увлажнение кожного покрова
Вылечить на 100% как варикозный дерматит, так и сам варикоз, в принципе, невозможно. Поскольку растянутая вена полностью в исходное, здоровое состояние уже не возвращается.
А удаление поражённой вены не устранит первопричин, например, генетической предрасположенности. Но можно удерживать стойкую ремиссию. Огромное значение здесь играет вспомогательная терапия.
Прочность и эластичность кожного покрова значительно отсрочит формирование глубоких трещин и язв.
Для создания защитной, восстановительной плёнки на коже используют гели, крема улучшающие трофику дермы, нормализующие её рН.
Примеры наружных средств:
- обычный детский гипоаллергенный смягчающий крем;
- крема и гели Seni Care с аргинином;
- Пантенол, Пантодерм;
- крем для ног Карите (с маслом ши, лавандовым маслом, экстрактом розмарина и арники и ментолом);
- крем для интенсивного увлажнения кожи ног Scholl (подходит для диабетиков, которым нельзя использовать крема с салицилатами, спиртом, глицерином).
Стероидные мази
Такими мазями лечат выраженные воспаления 2-3-4 стадии. Основным действующим веществом в любом подобном препарате является какой-то глюкокортикостероид:
- Алкло–, Бета–, Дексаметазон;
- Гидрокортизон;
- Преднизолон, Метилпреднизолон;
- Флутиказон;
- Флукортолон.
Стероидные наружные средства – очень эффективные мази, поскольку гормоны, если нет аллергии на них или резистентности, сильнее и быстрее всех прочих веществ купируют воспалительный процесс. Примеры стероидных местных препаратов были приведены выше.
Важно помнить, что на открытые раны гормональные средства лучше не наносить.
Компрессионная одежда
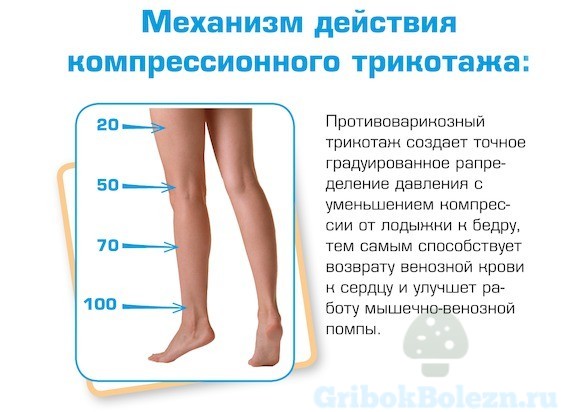
Принцип действия компрессионных чулок, колготок или трико (для мужчин) весьма прост. Сделанные из эластичного, прочного материала (обычно, смесь полимеров и натуральных тканей) они довольно ощутимо сдавливают область голеностопа, голени, икроножных мышц, зато в меньшей степени облегают зону от колена и до бедра.
Таким образом, создаётся искусственное давление на мышцы нижней части ноги, что помогает венозной крови двигаться вверх, к сердцу. А значит, уменьшаются застойные явления. Ношение такого белья – мера длительная.
Она отлично подходит для профилактики, предупреждения варикозного дерматита, восстановления после перенесённого обострения, а лечебный эффект при самой болезни заметен лишь на 1 стадии.
Во всех остальных случаях требуется сперва более серьёзная терапия. Хорошей альтернативой компрессионному белью является эластичный бинт.
Хирургическая терапия
Лечение венозного дерматита при выраженных язвенных поражениях и начавшемся гнойно-некротическом процессе только хирургическое. Необходимо не только удалить поражённую ткань, но и хирургически купировать особо выраженные патологии вен (например, уменьшить просвет).
Хирургическому вмешательству на 4 стадии болезни предшествует ряд мер:
- полупостельный режим, лёжа в кровати, необходимо не менее двух часов поддерживать поражённую язвой ногу в приподнятом положении под острым углом, чтобы произошёл отток лимфы и крови;
- ультразвуковое исследование венозной «карты» для оценки общего состояния вен;
- язву промывают физраствором, раствором фурацилина или просто дистиллированной, стерильной водой;
- внутривенно вводят антикоагулянты, антигистаминные средства;
- необходим мониторинг уровня глюкозы.
Изредка, при небольших язвах, или при явных противопоказаниях к хирургическому вмешательству, лечение остаётся консервативным.
Вакуумная терапия
Принцип действия вакуумной терапии довольно прост. Говоря максимально коротко – это лечение «присосками».
- улучшается местное кровообращение, происходит отток лишней жидкости.
Но иногда возможность применения этой терапии ограничена, либо противопоказана. Например, при повышенной хрупкости сосудов, когда процесс присасывания приводит к внутри-кожным кровоизлияниям.
Гирудотерапия

Пиявки когда-то были частью народного врачевания, но современная медицина также признала в них большой терапевтический потенциал:
- пиявки забирают лишнюю жидкость, включая экссудативную плазму, выходящую из варикозных вен, тем самым, снимаются отёки;
- слюна пиявок обладает антибактериальным, противовоспалительным, лёгким седативным эффектом.
Гирудотерапия отлично подходит для лечения варикозного дерматита 1-2 стадии. Плюс это неплохая профилактическая мера.
Осложнения при лечении
Среди осложнений варикозного дерматита стоит выделить два наиболее опасных:
- тромбоэмболия лёгочной артерии – варикоз часто сопровождается образованием тромбов в венах нижних конечностей;
- некроз тканей в области трофической язвы и как следствие – общий сепсис.
Осложнений можно избежать путём лекарственного понижения свёртываемости крови, антибактериальной терапии и своевременной хирургической корректировки.
Рецепты народной медицины

Пациента, лечащим народными средствами варикозный дерматит, должен в этом деле направлять врач. Медицина, точнее народная её часть, спокон веку знакома с варикозом и всеми его неприятными проявлениями, включая дерматит.
Народная традиция предлагает огромное количество рецептов:
- Каштан конский.
– Несъедобен, зато настойка из плодов каштана конского является чрезвычайно эффективным антитромбозным, противовоспалительным и общеукрепляющим средством.
– Рецепт: 50 г тёртых плодов каштана залить 400-500 мл спирта или водки и оставить на неделю в сухом, тёмном месте.
– Принимать по 10 капель не менее 2 раз в день. - Капустный лист.
– Свежий лист слегка отбить, обернуть поражённый участок на ноге, закрепить бинтом или марлей, носить пару суток, затем компресс обновляется новым капустным листом. - Невероятно эффективен картофельный компресс (даже на последних стадиях).
– Свежий клубень на тёрке растирается в кашицу, затем помещается между двумя тонкими слоями бинта или марли.
– Такой компресс надо держать на больной зоне не менее 4 часов дважды в сутки.
– Курс – 14 дней. - Чеснок и мед.
– Необходимо 350 грамм свежего, жидкого (не севшего) мёда смещать с 250 граммами чесночных зубчиков.
– Выдерживать неделю в сухом, тёмном месте.
– Принимать по ч.ложке перед едой 3 раза в день в течение 2 месяцев. - Алоэ.
– Компресс из свежесрезанных листьев является превосходным бактерицидным, противовоспалительным и увлажняющим средством. - Бутылку 0,5 литра на три четверти заполнить берёзовыми почками, затем до горлышка залить качественной водкой.
– Настаивать по обычной схеме неделю.
– Обтирать воспалённые зоны 2-3 раза в день.
Нельзя забывать, что народная медицина всегда позиционируется как дополнительное, а не основное лечение.
Профилактические меры

В период ремиссий корректировка образа жизни и некоторые мероприятия являются ключевым фактором в вопросе тяжести и частоты рецидивов обострения варикозного дерматита.
Пациентам специалисты дают такие рекомендации:
- обувь должна быть удобной и дышащей, при плоскостопии нужны ортопедические стельки;
- физическая активность – важнейшая часть, причём не всякая, а направленная на длительный, умеренный тренинг мышц ног в аэробных условиях, тренированность очень сильно влияет на венозный кровоток;
- питание и контроль веса – избегать чрезмерного употребления жирной, высоко углеводной пищи;
- очень полезен регулярный лечебный массаж ног;
- рекомендуется отказаться от курения.
Многие врачи говорят, что без профилактики в период ремиссий обострения будет лечить всё тяжелее.
Заключение
Варикоз и вызванный им дерматит сегодня является болезнью чуть ли не каждого третьего человека. Однако миллионы людей живут полноценной жизнью с этой проблемой, поскольку знают её суть и варианты разрешения.
Автор статьи.
Практикующий врач
Источник
