Варикозное расширение вен малого таза код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
Названия
Название: Варикозное расширение вен малого таза.
Варикозное расширение вен малого таза
Описание
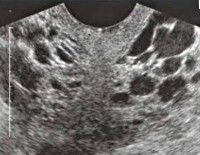
Варикозное расширение вен малого таза. Эктазия сосудов венозной системы малого таза, приводящая к нарушению кровооттока от внутренних и наружных половых органов. Проявляется видимым расширением промежностных и вульварных вен, сопровождающимся местным отеком, чувством тяжести и распирающих болей, кровотечениями. Характерны тазовые боли, дисменорея, диспареуния и тд симптомы. Варикозное расширение вен малого таза диагностируется посредством гинекологического осмотра и УЗИ с ЦДК, флебографии, КТ, лапароскопии. Лечение синдрома может быть консервативным (прием венотоников, ЛФК) или хирургическим (склерооблитерация/эмболизация гонадных вен, флебэктомия и тд ).
Дополнительные факты
Варикозное расширение вен малого таза (ВРВМТ) – заболевание тазовых вен, связанное с нарушением их архитектоники и застоем венозной крови в малом тазу. В литературе варикозное расширение вен малого таза также обозначается терминами «синдром тазового венозного полнокровия», «варикоцеле у женщин», «синдром хронических тазовых болей». Распространенность варикозного расширения вен малого таза увеличивается пропорционально возрасту: от 19,4% у девушек младше 17 лет до 80% у женщин в перименопаузе. Наиболее часто патология тазовых вен диагностируется в репродуктивном периоде у пациенток в возрастной группе 25-45 лет. В подавляющем большинстве случаев (80%) варикозная трансформация затрагивает яичниковые вены и крайне редко (1%) наблюдается в венах широкой связки матки. Согласно современным медицинским подходам, лечение ВРВМТ должно осуществляться не столько с позиций гинекологии, но, прежде всего, с позиций флебологии.

Варикозное расширение вен малого таза
Причины
Патоморфологической основой варикозного расширения вен малого таза считается дисплазия соединительной ткани, которая имеет место у 35% практически здоровых людей. Данное состояние является врожденным и характеризуется уменьшением содержания некоторых типов коллагена, обусловливающим снижение прочности соединительной ткани, в т. Составляющей стенку сосуда. Крайним проявлением такой патологии может служить недоразвитие или отсутствие какого-либо морфологического компонента сосудистой стенки. Системным поражением соединительной ткани объясняется нередкое сочетание ВРВМТ с варикозом вен нижних конечностей и геморроем. Кроме соединительнотканной дисплазии, определенное «ослабляющее» влияние на тонус венозной системы малого таза у женщин оказывают половые гормоны (главным образом, прогестерон), ВЗОМТ, тромбоз тазовых вен.
Факторами, увеличивающими риск варикозного расширения вен малого таза, служат тяжелые физические нагрузки; работа, сопряженная с вынужденным длительным нахождением в положении стоя или сидя; беременность и роды, травмы таза, отсутствие оргазма у женщины. Из гинекологических заболеваний наиболее существенное влияние на развитие ВРВМТ оказывают эндометриоз, опущение влагалища и матки, опухоли матки и яичников, ретрофлексия матки и тд Не исключается пусковая роль гормональной контрацепции и заместительной гормональной терапии.
Классификация
Варикозное расширение вен малого таза может проявляться в двух формах: варикоза вен вульвы и промежности и синдрома венозного полнокровия. Более чем в половине случаев обе этих формы обусловливают и поддерживают течение друг друга. Изолированный вульварный и промежностный варикоз часто возникает в результате рефлюкса крови через сафенофеморальное соустье с поражением наружной половой вены и притока большой подкожной вены. Встречается у 30% беременных, после родов сохраняется у 2-10% женщин. Главным провоцирующим фактором варикоза вен промежности и вульвы служит давление растущей матки на подвздошную и нижнюю полую вены. Патоморфологической предпосылкой для варикозного расширения вен малого таза выступает рефлюкс крови по яичниковой вене.
Выделяют 3 степени выраженности варикозного расширения вен малого таза с учетом диаметра и локализации венозной эктазии:
1 степень. Дилатированные сосуды имеют диаметр до 0,5 см и извитой ход; поражение может затрагивать любое из венозных сплетений малого таза;
2 степень. Дилатированные сосуды имеют диаметр 0,6 — 1 см; поражение может носить тотальный характер или затрагивать яичниковое сплетение, или параметральные вены, или аркуатные вены миометрия;
3 степень. Дилатированные сосуды имеют диаметр более 1 см при варикозе тотального типа или магистрального типа (параметральная локализация).
Симптомы
Основу клинической картины вульварного и промежностного варикоза составляет видимое глазом расширение венозных сосудов в данной области. Субъективные жалобы могут включать ощущения зуда, дискомфорта, тяжести и распирающих болей в области наружных гениталий. При осмотре может выявляться отек половых губ. Возможно присоединение спонтанного или посттравматического кровотечения, чаще спровоцированного половым актом или родами. Ввиду истончения венозной стенки и высокого давления в варикозных венах остановка такого кровотечения сопряжена с определенными трудностями. Еще одним осложнением варикоза данной локализации может стать острый тромбофлебит вен промежности. В этом случае возникают интенсивные боли, гиперемия и отек кожи промежности. Пораженные варикозом вены становятся плотными и болезненными на ощупь. Развивается гипертермический синдром – повышение температуры тела до 37,5-38,0 °С.
Диагностика
Диагностика варикозного расширения вен малого таза складывается из стандартного гинекологического осмотра, ультразвукового сканирования ОМТ и вен нижних конечностей, тазовой флебографии, КТ малого таза, лапароскопии. В обследовании пациенток с подозрением на ВРВМТ должны участвовать гинеколог и флеболог.
При осмотре наружных гениталий обнаруживаются расширенные поверхностные вены в области вульвы и промежности; при влагалищном исследовании определяется цианоз стенок влагалища, болезненность при пальпации живота. Подтвердить ВРВМТ позволяет сонография органов малого таза, при этом наиболее информативным является комбинированное УЗИ ТА+ТВ доступом. Исследование не только дает возможность выявить органическую патологию, но и с помощью режима ЦДК обнаружить конгломераты варикозно-расширенных вен с измененным кровотоком, патологический рефлюкс крови. По данным УЗДГ сосудов определяется снижение пиковой скорости кровотока в маточных, яичниковых и внутренних подвздошных венах. В рамках оценки флебологического статуса пациента целесообразно провести ультразвуковое ангиосканирование вен нижних конечностей.
С целью изучения локализации и распространенности варикозного расширения вен малого таза, состояния клапанной системы и венозных анастомозов, а также обнаружения тромбов производится чрезматочная флебография. При синдроме венозного полнокровия может быть показана селективная оварикография, предполагающая введение контраста непосредственно в яичниковые вены. При изолированном вульварно-промежностном варикозе используется варикография — контрастирование вен промежности. В настоящее время на смену рентгенконтрастным исследованием приходит КТ органов малого таза, не уступающая им по диагностической значимости. В рамках дифференциальной диагностики, а также при недостаточной информативности перечисленных методов, прибегают к диагностической лапароскопии.
Лечение
Во время беременности возможно только симптоматическая терапия варикозного расширения вен малого таза. Рекомендуется ношение компрессионных колгот, прием флеботоников ( диосмин, гесперидин) по рекомендации сосудистого хирурга. Во II-III триместре может осуществляться флебосклерозирование варикозных вен промежности. Если в связи с варикозом существует высокий риск кровотечения во время самостоятельных родов, выбор делается в пользу оперативного родоразрешения.
Консервативная тактика может быть эффективной при ВРВМТ 1-2 степени. Курсовой прием веноактивных и антиагрегантных препаратов, НПВС, занятия лечебной физкультурой, восходящий контрастный душ, нормализация условий труда и физической активности, подбор компрессионного трикотажа и другие меры способны замедлить прогрессирование варикоза и значительно улучшить самочувствие. При возникновении дисфункциональных маточных кровотечений назначается гемостатическая терапия. В ряде случаев пациентке может потребоваться помощь психотерапевта.
Некупируемый болевой синдром, а также варикозное расширение вен малого таза 3 степени служат показанием для хирургического лечения патологии. К современным методам малоинвазивной хирургии относятся склерооблитерация или эмболизация яичниковых вен, которые выполняются под ангиографическим контролем. В ходе вмешательства под местной анестезией в просвет сосуда вводится склерозант или устанавливается эмболизационная спираль, в результате чего достигается облитерация/окклюзия гонадной вены. Возможной альтернативой может служить резекция яичниковых вен лапаротомным или забрюшинным доступом либо их эндоскопическое клиппирование. Если причиной ВРВМТ служит ретрофлексия матки, производится пластика ее связочного аппарата.
При изолированном вульварном и промежностном варикозе может быть осуществлена минифлебэктомия или флебэктомия в промежности. Операция нередко дополняется резекцией малых или больших половых губ. В случае сочетания варикоза вен промежности и нижних конечностей показана кроссэктомия.
Источник
Рубрика МКБ-10: I86.2
МКБ-10 / I00-I99 КЛАСС IX Болезни системы кровообращения / I80-I89 Болезни вен, лимфатических сосудов и лимфатических узлов, не классифицированные в других рубриках / I86 Варикозное расширение вен других локализаций
Определение и общие сведения[править]
Варикозное расширение вен малого таза
Варикозная болезнь вен малого таза (ВБВМТ; тазовый венозный стаз, тазовое расширение вен, тазовое варикоцеле, тазовый варикоз, варикоз вен малого таза, синдром тазового венозного полнокровия и др.) — заболевание, сопровождающееся расширением гонадных вен и/или внутритазовых венозных сплетений с формированием венозного полнокровия органов малого таза. ВБВМТ все чаще рассматривают как одну из причин хронических тазовых болей, которые встречаются у 10-25% женщин репродуктивного возраста. По мнению многих зарубежных авторов, в 1/3 случаев хронические тазовые боли обусловлены варикозной трансформацией тазовых вен и становятся тяжелым страданием для женщины, способствуют ее социальной дезадаптации, приводят к снижению женской фертильности, психоэмоциональным расстройствам. Несмотря на 150-летнюю историю заболевания, к настоящему времени так и не существует четких представлений о его клинической картине.
Эпидемиология
ВБВМТ — проблема не только гинекологическая, но и флебологическая. По разным данным, распространенность ВБВМТ колеблется от 5,4 до 80%, что свидетельствует о неоднозначности диагностических и тактических подходов.
Первое клиническое описание ВБВМТ и промежности сделали в 1975 г. О. Craig и J. Hobbs, которые детально разработали инструментальную диагностику этого заболевания и провели ряд малоуспешных хирургических вмешательств, включавших резекцию широкой связки матки и овариэктомию. В 1991 г. J. Hobbs писал о том, что ВБВМТ и промежности следует относить к флебологической патологии, лечение которой с гинекологических позиций обречено на неудачу.
Этиология и патогенез[править]
Этиологические и патогенетические механизмы ВБВМТ в основном сходны с таковыми формирования варикозной болезни вен нижних конечностей.
Наиболее частая причина ВБВМТ — беременность, причем их количество прямо пропорционально частоте развития заболевания. Во время беременности, помимо механического фактора (сдавления маткой тазовых вен), дилатации висцеральных тазовых вен способствует значительное повышение концентрации в крови уровня прогестерона, который отрицательно воздействует на тонус венозной стенки и способствует избыточному растяжению вен. Объем циркулирующей крови на поздних сроках беременности возрастает на 15%, что приводит к увеличению нагрузки на венозную систему и, в частности, на тазовые вены, стенки которых тонкие, со слабовыраженной мышечной оболочкой и малым количеством клапанов, легкорастяжимы. Сочетание этих факторов приводит к варикозному перерождению тазовых вен, рефлюксу крови в подкожные вены промежности, ягодиц.
Венозный отток в тазу регулируется сосудосуживающим тонусом вен, изменением внутрибрюшного давления, АД, торакоабдоминальным насосом и другими механизмами. По своим анатомическим и физиологическим особенностям расширение тазовых венозных сплетений может иметь два значения:
• вследствие нарушения путей оттока венозной крови или из-за непроходимости какой-либо овариальной вены развивается варикоцеле, которое свидетельствует о тазовом венозном стазе;
• в случае закупорки венозного ствола происходит его замена тазовыми венами, в которых поддерживается необходимая активная циркуляция в противовес нарушенному оттоку.
Клинические проявления[править]
В настоящее время для многих врачей, незнакомых с особенностями ВБВМТ, ее диагностика вызывает определенные трудности. Заболевание часто протекает под маской воспалительного процесса внутренних половых органов, причем проводимая рутинная противовоспалительная терапия оказывается практически неэффективной.
ВБВМТ нередко развивается уже в подростковом возрасте и отличается проградиентным течением. В юном возрасте чаще встречаются бессимптомные формы заболевания, при которых органические изменения в венозной системе малого таза диагностируют лишь при дополнительных методах исследования. Частым и порой единственным симптомом ВБВМТ у подростков могут быть обильные слизистые выделения из половых путей, что нередко приводит к необоснованному длительному и, как правило, безуспешному лечению вульвовагинита.
Выделяют два варианта течения ВБВМТ:
• варикозное расширение вен промежности и вульвы;
• синдром тазового венозного полнокровия.
Следует подчеркнуть, что такое разделение достаточно условно, поскольку более чем в 50% случаев варикозное расширение вен промежности и вульвы провоцируется нарушением оттока из малого таза, и наоборот.
Для острого тромбофлебита вен промежности характерны интенсивный болевой синдром, отек и гиперемия кожного покрова. Пораженные вены пальпируются в виде плотных и болезненных жгутов. Температура тела поднимается до 37,5-38 °С.
Кровотечение из варикозных вен промежности может быть спонтанным, но чаще всего провоцируется травмой во время полового акта или родов. Остановка кровотечения связана со значительными трудностями, обусловленными высоким давлением в варикозных венах и их тонкой стенкой.
Синдром венозного полнокровия малого таза
Клинические проявления достаточно разнообразны: боль ноющего характера в нижних отделах живота с иррадиацией в нижние конечности, чувство тяжести в гипогастральной области; иногда боль в пояснично-крестцовой зоне, усиливающаяся при длительном пребывании в вертикальном положении. Отмечают также увеличение интенсивности боли при физической нагрузке, во время полового акта (диспареуния), переохлаждении, простудных заболеваниях. Усиление боли также отмечают во II фазу менструального цикла (с 14-15-го дня) в отличие от эндометриоза, при котором боль появляется накануне менструации. Большинство женщин, страдающих ВБВМТ, отмечают выраженный предменструальный синдром, у 57% — сочетание с варикозной болезнью нижних конечностей и хроническим геморроем. Примерно у половины пациенток визуально обнаруживают варикозное расширение поверхностных вен в промежности и ягодичных областях. В ряде случаев наблюдаются дизурические расстройства, связанные с полнокровием венозного сплетения мочевого пузыря.
При вагинальном исследовании женщин с верифицированным диагнозом ВБВМТ можно обнаружить выраженную пастозность и болезненность сводов влагалища на стороне патологии, чувствительность в области придатков матки и крестцово-маточных связок, болезненность при смещении тела матки, что, однако, не позволяет уточнить диагноз.
Отсутствие четкой патогномоничной симптоматики ставит врача в тупик, особенно если при традиционных методах исследования какую-либо патологию органов малого таза выявить не удается. В таких случаях многообразие жалоб считают психоневрологическими нарушениями.
Варикозное расширение вен таза: Диагностика[править]
Ультразвуковое исследование — оптимальный метод амбулаторного обследования больных с подозрением на синдром венозного полнокровия малого таза, который позволяет не только получить объективную информацию о состоянии магистральных сосудов и венозных сплетений забрюшин-ного пространства, но и выявить органическую патологию органов малого таза. Наиболее информативно сочетание трансабдоминальной и трансвагинальной ультрасонографии. Метод предоставляет исчерпывающую информацию о состоянии сосудов, что позволяет отказаться от инвазивных исследований. Трансвагинальное сканирование с ЦДК — достаточно надежный метод определения ВБВМТ, который позволяет одновременно выявить или исключить иную патологию внутренних половых органов (постинфекционный или послеоперационный воспалительный процесс, разрыв широких связок матки, эндометриоз и др.).
Ультразвуковую диагностику осуществляют в клиностазе с использованием трансабдоминального и трансвагинального датчиков. За 1 ч до исследования пациентке предлагают выпить 1 л воды, что необходимо для наполнения мочевого пузыря. Сканирование выполняют в поперечной плоскости датчиком с частотой 3,5-7,0 МГц, который помещают сразу над лонным сочленением. После осмотра матки и ее придатков в серошкальном режиме целесообразно использовать опцию цветового картирования.
При трансабдоминальном ангиосканировании удается визуализировать стволы яичниковых вен, которые сливаются справа непосредственно с нижней полой веной, а слева — с почечной. Именно поэтому правую яичниковую вену целесообразно исследовать в положении пациентки на левом боку, а левую — в положении на спине или на правом боку. Выявить клапанную недостаточность этих вен можно при форсировании дыхания или выполнении пробы Вальсальвы — при этом происходят усиление кровотока и изменение его цвета, что свидетельствует о появлении рефлюксных потоков крови. При трансабдоминальном ангиосканировании визуализация рефлюкса затруднена, поскольку выполнение пробы сопровождается движением передней брюшной стенки и изменением положения датчика. Целесообразно применение влагалищного датчика, который расширяет диагностические возможности ультразвукового исследования: во-первых, при таком способе сканирования наполнения мочевого пузыря не требуется, во-вторых, результаты исследования становятся более достоверными, особенно у тучных пациенток.
По результатам сонографических исследований выделяют три стадии процесса.
• Первую стадию устанавливают при диаметре вен 5-7 мм, которые захватывают верхний край левого яичника.
• При второй стадии диаметр вен составляет 8-9 мм, при этом они захватывают весь левый яичник. Можно обнаружить варикозно расширенные вены матки и правого яичника.
• При третьей стадии заболевания диаметр вен достигает 10-13 мм, они расположены под нижним краем левого яичника; отмечают выраженное варикозное расширение вен матки, малого таза и правого яичника. На этой стадии диаметр вен правого яичника приближается к таковому левого. Двустороннее варикозное расширение овариальных вен выявляют в 84,62% случаев, преимущественно одностороннее — в 7,69%.
Эмиссионная компьютерная томография тазовых вен с меченными in vivo эритроцитами
Методика ЭКТ тазовых вен заключается в следующем. В кубитальную вену вводят 2 мл раствора перфотеха для последующей метки эритроцитов in vivo. Через 20 мин в одну из вен тыла стопы вводят 370 МБк натрия пертехнетата 99mТс и выполняют радионуклидную флебосцинтиграфию.
Дифференциальный диагноз[править]
Варикозное расширение вен таза: Лечение[править]
Основная цель — устранение или уменьшение болевого синдрома. В некоторых случаях этого добиваются с помощью спазмолитиков, флебопротекторов, производных дигидроэрготамина или НПВС. Выраженность боли значительно уменьшается при назначении микронизированной очищенной флавоноидной фракции (диосмин), эффект наиболее стоек при изолированном поражении вен параметрия.
Показание к хирургическому вмешательству на венах таза — некупирующийся болевой синдром у женщин фертильного возраста, а также варикозное расширение вен промежности, причиняющее физическое или эстетическое беспокойство. Основная цель разных способов оперативного лечения — ликвидация патологического рефлюкса в системе гонадных или внутренних подвздошных вен.
Двустороннее лигирование гонадных вен выполняют из билатерального внебрюшинного доступа или чрезбрюшинно с использованием эндовидеохирургической техники.
Эмболизацию гонадных вен рассматривают в качестве метода первого выбора. Для выполнения этой процедуры используют чрезбедренную селективную катетеризацию правой и левой гонадных вен. При необходимости из этого же доступа можно ликвидировать патологический рефлюкс крови в системе внутренних подвздошных вен. Эффективность эмболизации повышает введение флебосклерозирующего препарата в виде микропены (эмболизация по методу «сэндвича»).
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
«Лучевая диагностика болезней сердца и сосудов [Электронный ресурс] : национальное руководство / гл. ред. тома Л.С. Коков, гл. ред. серии С.К. Терновой — М. : ГЭОТАР-Медиа, 2011. — (Серия «Национальные руководства по лучевой диагностике и терапии» / гл. ред. серии С. К. Терновой).» — https://www.rosmedlib.ru/book/ISBN9785970419878.html
Сосудистая хирургия [Электронный ресурс] : Национальное руководство. Краткое издание / Под ред. В. С. Савельева, А. И. Кириенко. — М. : ГЭОТАР-Медиа, 2015. — https://www.rosmedlib.ru/book/ISBN9785970434413.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
