Варикоз у беременных код мкб 10

Утратил силу — Архив
Также:
Р-О-019

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Категории МКБ:
Венозное осложнение во время беременности неуточненное (O22.9)
Общая информация
Краткое описание
Венозные осложнения во время беременности — это нарушение функции венозной сети вследствие механического фактора (застой крови в варикозно расширенных венах, реологические нарушения, недостаточность клапанного аппарата и т.д.) и изменение параметров системы свертывания крови (тромбофилических состояний), обусловленные беременностью [9].
Код протокола: P-O-019 «Венозные осложнения во время беременности»
Профиль: акушерско-гинекологический
Этап: ПМСП
Код (коды) по МКБ-10:
O22 Венозные осложнения во время беременности
O22.0 Варикозное расширение вен нижних конечностей во время беременности
O22.1 Варикозное расширение вен половых органов во время беременности
O22.2 Поверхностный тромбофлебит во время беременности
O22.3 Глубокий флеботромбоз во время беременности
O22.4 Геморрой во время беременности
O22.5 Тромбоз церебральных вен во время беременности
O22.8 Другие венозные осложнения во время беременности
O22.9 Венозное осложнение во время беременности неуточненное
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Тромбофилия:
— врожденная;
— приобретенная [2].
Факторы и группы риска
2. Возраст беременной старше 40 лет.
3. Повышение массы тела.
4. Образ жизни (тяжелая физическая работа, длительное пребывание в положении стоя, высокая температура окружающей среды).
5. Группы крови A(II), B(III) и AB(IV).
6. Коллагенозы (в частности, СКВ), наличие волчаночного антикоагулянта.
7. Гиперэстрогения (прием пероральных контрацептивов, подавление лактации).
8. Большое число родов в анамнезе (более четырех).
9. Повышенная свертываемость крови (наследственный дефицит антитромбина III, протеинов C и S, дисфибриногенемии, пароксизмальная ночная гемоглобинурия).
10. Тромбоэмболии или травмы (с нарушением целостности эндотелия) в анамнезе.
11. Гомоцистинурия.
12. Нефротический синдром.
13. Родоразрешение путем кесарева сечения или наложения акушерских щипцов.
14. Венозный застой (при длительном постельном режиме).
15. Продолжительное хирургическое вмешательство и длительная неподвижность в послеоперационном периоде.
16. Преэклампсия (снижение уровня антитромбина III).
Диагностика
Диагностические критерии:
— расширение, а в последующем и варикозная (узловая) трансформация подкожных вен;
— трофические нарушения кожи голени;
— вторичная лимфатическая недостаточность в виде сначала приходящего, а затем постоянного отека тыла стопы, лодыжек и нижней трети голени.
— отеки голени и стопы в вечернее время;
— боли в ногах;
— ощущение тепла и жжения в ногах по ходу вен;
— тяжесть и распирание в икрах;
— ночные судороги в ногах;
— появление на бедрах и голенях сетки из синюшных вен;
— расширенные вены;
— потемнение и уплотнение кожи голеней;
— трофические язвы.
При тромбозе церебральных сосудов [5,6,8,10]:
— головная боль;
— рвота;
— эпилептические припадки;
— заторможенность;
— сонливость.
Физикальное обследование:
— общий и акушерский осмотр;
— измерение АД;
— росто-весовые показатели.
Лабораторные исследования:
— время кровотечения;
— ПТИ;
— коагулограмма;
— фибриноген, гематокрит.
Инструментальные исследования:
1. Ультразвуковое дуплексное ангиосканирование (по показаниям).
2. Ультразвуковое исследование плода и органов малого таза.
3. Допплерография маточно-плацентарного и фетоплацентарного кровотока.
4. КТГ плода (с 30 нед. беременности).
5. ЭКГ-исследование матери.
6. Селективная или субтракционная ангиография (при тромбозе церебральных сосудов) — при возможности проведения данного исследования.
Показания для консультации специалистов:
Консультация:
— хирурга.
По возможности:
— ангиохирурга;
— флеболога;
— нейрохирурга (тромбоз церебральных вен во время беременности);
— невропатолога (тромбоз церебральных вен во время беременности);
— проктолога (геморрой во время беременности).
По показаниям — другие специалисты.
Перечень основных диагностических мероприятий:
1. Время кровотечения.
2. ПТИ.
3. Коагулограмма.
4. Фибриноген, гематокрит.
Перечень дополнительных диагностических мероприятий: ультразвуковое дуплексное ангиосканирование.
Дифференциальный диагноз
Дифференциальную диагностику тромбоза церебральных сосудов проводят с внутричерепным кровоизлиянием, эмболией церебральных артерий, опухолью головного мозга, эпилепсией и мигренью.
Лечение
Консервативное лечение при обнаружении варикозного расширения вен, геморроя.
При обнаружении тромбоза церебральных сосудов в I триместре, беременность рекомендуют прервать, если тромбоз обнаружен на более позднем сроке, рекомендуется родоразрешение путем кесарева сечения.
Цели лечения: устранение тромботических осложнений.
Немедикаментозное лечение [7,13]:
1. Нормализация труда (ликвидация длительного стояния, подъема тяжести).
2. Ношение эластичных бинтов или медицинского компрессионного трикотажа.
3. Подъем ножного конца кровати на 10-15 см.
4. Лечебная физкультура.
5. Самомассаж.
6. Плавание.
7. Рациональное питание, исключающее прием острой и жирной пищи.
8. Фитотерапия.
9. Электромагнитная терапия.
Медикаментозное лечение:
1. Применение лекарственных средств, укрепляющих сосудистую стенку, применение средств, улучшающих реологические свойства крови, улучшающие микроциркуляцию (В) [16,18].
2. Антикоагулянты (низкомолекулярный гепарин) (А) надропарин кальция — раствор для инъекций в предварительно наполненных шприцах. [19-23].
3. При тромбозе церебральных сосудов в остром периоде, если удалось исключить внутричерепное кровоизлияние, применяют антикоагулянты (особенно при резком нарастании неврологической симптоматики).
4. Для профилактики отека головного мозга назначают дексаметазон, 20 мг/сут. в/в, и маннитол (А) [5,6,8,10].
Показания для госпитализации:
1. Варикозное расширение вен – госпитализация по показаниям в стационар хирургического профиля для решения вопроса о продлении беременности.
2. Тромбоз вен любой локализации – дородовая госпитализация в отделение или акушерско-гинекологический стационар в любом сроке беременности.
3. Тромбофлебит вен любой локализации — при любом сроке беременности.
4. Венозное осложнение во время беременности неуточненное – госпитализация по показаниям в нейрохирургический стационар.
Профилактические мероприятия (профилактика обострений и осложнений):
1. Физические меры улучшения венозного оттока, включая посильную двигательную активность [16,18].
2. Дезагреганты.
3. Флеботоники.
4. Исключить препараты, содержащие эстрогены [12].
Дальнейшее ведение, принципы диспансеризации:
1. Продолжение местной и компрессионной терапии в течение 4 месяцев после родов.
2. Развернутая гемостазиограмма на 4-6 сутки после родов.
3. Консультация флеболога.
4. Дуплексное ультразвуковое исследование вен через 1 месяц после родов.
5. После родов гепарин постепенно заменяют на антивитамины К и терапию продолжают 4-6 недель.
6. В послеродовом периоде рекомендуется ранняя активизация и лечебная физкультура.
Перечень основных и дополнительных медикаментов:
1. Надропарин кальция 2850 МЕ анти-Ха/0,3мл; 3800 МЕ анти-Ха/0,4мл; 5700 МЕ анти-Ха/0,6мл; 7600 МЕ анти-Ха/0,8мл. Аэсцин
2. Троксерутин
3. Дексаметазон
4. Маннол
Индикаторы эффективности лечения: улучшение кровообращения, нормализация реологических свойств крови.
Профилактика
Первичная профилактика:
— своевременное выявление факторов риска;
— применение антикоагулянтов;
— при длительном постельном режиме женщине рекомендуют упражнения для ног;
— при высоком риске тромбоза показаны п/к инъекции гепарина в малых дозах, ношение эластичных чулок или перемежающаяся пневматическая компрессия ног [11].
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- Список использованной литературы:
1. Кулаков В.И. Заболевания венозной системы нижних конечностей у
беременных, рожениц и родильниц. Автореф. дис…. д-ра мед. наук. 1976.
2. Савельев В.С. Флеболимфология. 1996; 1: 5–7.
3. De Stefano V, Rossi E, Paciaroni K, Leone G. Haematologica 2002; 87 (10): 1095–
108.
4. Мурашко А.В. Хроническая венозная недостаточность и беременность.
Автореф. дис. д-ра мед. наук, 2004.
5. Dias M. S., Sekhar L. N. Intracranial hemorrhage from aneurysms and arteriovenous
malformations during pregnancy and the puerperium. Neurosurgery 27:855, 1990.
6. Depret-Mosser S. et al. Cerebral aneurysms and pregnancy: 4 cases. J. Gynecol.
Obstet. Biol. Reprod. 21:947, 1992.
7. Robinson J. L., Hall C. S., Sedzimir C. B. Arteriovenous malformations, aneurysms,
and pregnancy. J. Neurosurg. 41:63, 1974.
8. Horton J. C. et al. Pregnancy and the risk of hemorrhage from cerebral arteriovenous
malformations. Neurosurgery 27:867, 1990.
9. Sadisivan B. et al. Vascular malformations and pregnancy. Surg. Neurol. 33:305,
1990.
10. de la Monte S. M. et al. Risk factors for the development and rupture of intracranial
berry aneurysms. Am. J. Med. 78:957, 1985.
11. Demers C., Ginsberg J. S. Deep venous thrombosis and pulmonary embolism in
pregnancy. Clin. Chest Med. 13:645, 1992.
12. Rutherford S. E., Phelan J. P. Clinical management of thromboembolic disorders in
pregnancy. Crit. Care Clin. 7:809, 1991.
13. Ahmad R. et al. Dipyridamole in successful management of pregnant women with
prosthetic valve. Lancet 2(8000):1414, 1976.
14. Biale Y. et al. The course of pregnancy in patients with artificial heart valves treated
with dipyridamole. Int. J. Obstet. Gynecol. 18:128, 1980.
15. Ibarra-Perez C. et al. The course of pregnancy in patients with artificial heart valves.
Am. J. Med. 61:504, 1976.
16. Sareli P. et al. Maternal and fetal sequelae of anticoagulation during pregnancy in
patients with mechanical heart valve prostheses. Am. J. Cardiol. 63:1462, 1989.
17. Trauscht-Van Horn J. J. et al. Pregnancy loss and thrombosis with protein C
deficiency. Am. J. Obstet. Gynecol. 167:968, 1992.
18. Ansell J. Risk-benefit assessment of anticoagulant therapy. Drug Saf. 6:54, 1991.
19. Ginsberg J. S. et al. Heparin effect on bone density. Thromb. Haemost. 64:286, 1990.
20. Matzsch T. et al. No transplacental passage of standard heparin or an enzymatically
depolymerized low molecular weight heparin. Blood Coagul. Fibrinolysis 2:273,
1991.
21. Gillis S., Shushan A., Eldor A. Use of low molecular weight heparin for prophylaxis
and treatment of thromboembolism in pregnancy. Int. J. Gynaecol. Obstet. 39:297,
1992.
22. Melissari E. et al. Use of low molecular weight heparin in pregnancy. Thromb.
Haemost. 68:652, 1992.
23. van Besien K., Hoffman R., Golichowski A. Pregnancy associated with lupus
anticoagulant and heparin induced thrombocytopenia: Management with a low
molecular weight heparinoid. Thromb. Res. 62:23, 1991.
- Список использованной литературы:
Информация
Тулебаева Л.Р. – зам. главного врача ГККП «Костанайский городской родильный дом».
Жумагалиева А.К. – врач акушер-гинеколог ГККП «Костанайский городской родильный дом».
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Варикоз при беременности.
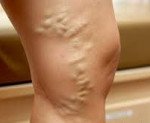
Варикоз при беременности
Описание
Варикоз при беременности. Эктазия венозных сосудов, возникшая в гестационном периоде и патогенетически с ним связанная. Проявляется тяжестью, парестезиями, болью в нижних конечностях и наружных гениталиях, отечностью, судорожными подергиваниями мышц, трофическими поражениями кожи. Диагностируется при помощи осмотра, методов ультразвукового ангиосканирования. Во время беременности лечение обычно ограничено компрессионной терапией с коррекцией режима сна и отдыха, двигательной активности, питания. Возможно назначение флеботоников, флебопротекторов, антикоагулянтов, антиагрегантов. Хирургические методы лечения, как правило, используют после родов.
Дополнительные факты
Варикоз (варикозная болезнь) — одно из наиболее распространенных сосудистых заболеваний, ассоциированных с гестационным периодом. По данным исследований, до 15-20% жителей России страдает патологией вен, при этом 2/3 из них составляют женщины, а 60-80% случаев венозной эктазии возникли из-за беременности. Болезнь обычно впервые диагностируют у молодых пациенток, 75% из которых находятся в возрасте не старше 30 лет. Более чем в двух третях случаев клиника варикоза дебютирует после 20-й недели первой беременности. Актуальность своевременной диагностики варикозной болезни связана с высокой вероятностью возникновения фетоплацентарной недостаточности и риском фатальных тромбоэмболических осложнений при отсутствии адекватной терапии.

Варикоз при беременности
Причины
С учетом статистических данных о частоте варикозной болезни при гестации большинство специалистов в сфере акушерства и гинекологии рассматривают заболевание как осложнение беременности. Предрасполагающим фактором, вызывающим эктазию сосудов у 91% больных, является генетически обусловленная несостоятельность средней оболочки вен, в которой уменьшено количество коллагеновой субстанции и увеличено содержание полисахаридов. Развитию варикоза у конституционально предрасположенных женщин в период беременности способствуют:
• Увеличение объема циркулирующей крови. Прирос ОЦК у беременных составляет от 30-50% (при вынашивании 1 ребенка) до 45-70% (при наличии в матке 2 и более плодов). Этот компенсаторный механизм позволяет обеспечить адекватное кровоснабжение ребенка, жизненно важных органов женщины и фетоплацентарной системы.
• Гормональная перестройка при беременности. Во время гестации яичники и плацента усиленно секретируют прогестерон и релаксин. Под действием этих гормонов расслабляются гладкомышечные волокна вен, происходит структурная перестройка соединительной ткани. В итоге сосудистая стенка хуже справляется с возросшим интравенозным давлением.
• Сдавливание сосудов беременной маткой. Растущая матка сдавливает нижнюю полую и подвздошные вены. Нарушается отток крови от таза и нижних конечностей, повышается внутрисосудистое давление, что провоцирует растяжение венозных стенок. Влияние этого фактора играет ключевую роль в формировании варикоза после 25 недели беременности.
• Изменения в системе гемостаза. По мере приближения родов снижается фибринолитическая активность крови, повышается количество факторов коагуляции. Данный адаптационный механизм направлен на уменьшение объема физиологической кровопотери в родах. При этом возрастает вероятность тромбирования патологически измененных вен.
Дополнительным этиофактором, способствующим возникновению варикоза у беременных, становится снижение двигательной активности. При недостаточной работе скелетных мышц усиливается застой крови в ногах и тазу. Ситуация усугубляется при наличии избыточной массы тела, при которой наблюдается еще большее увеличение объема крови, циркулирующей в сосудистом русле пациентки.
Патогенез
Пусковым моментом в развитии варикоза при беременности становится срыв компенсаторных возможностей клапанного аппарата венозной сети. Из-за увеличения ОЦК и механического препятствия оттоку от нижних конечностей при сдавливании магистральных вен кровь оказывает повышенное давление на сосудистую стенку. Генетически наследуемая несостоятельность соединительнотканных волокон усиливается расслаблением гладких мышц сосудов под действием прогестерона. В результате просвет вены расширяется, клапаны перестают смыкаться, кровь депонируется в сосудистой системе нижних конечностей. По мере развития заболевания патологический процесс может распространяться на сосуды вульварного кольца, вагины, малого таза.
Классификация
Основными критериями систематизации форм варикоза являются анатомическая распространенность венозного застоя и степень выраженности заболевания. Такой подход позволяет дифференцированно подбирать схемы лечения разных вариантов расстройства. С учетом вовлечения в процесс различных органов выделяют варикозную болезнь нижних конечностей, вульварный варикоз, варикоз органов малого таза. По выраженности клинической симптоматики различают следующие стадии расширения венозных сосудов нижних конечностей:
• Компенсированный варикоз. Внешние признаки сосудистой эктазии отсутствуют, беременная отмечает усталость ног к концу дня, дискомфорт в икроножных мышцах при физической нагрузке и быстрой ходьбе.
• Субкомпенсированный варикоз. На коже появляется сосудистый рисунок («звездочки»). К вечеру ноги отекают, ночью возникают судороги, онемение, боль. Дольше обычного заживают синяки, царапины.
• Декомпенсированный варикоз. Пациентку постоянно беспокоят боли в ногах, нарастают отеки. Вены заметно расширены, узловатые. Кожа гиперпигментирована. Есть признаки экземы и трофических нарушений.
При тазовом варикозе у беременных заболевание также развивается стадийно. На первой стадии диаметр пораженных сосудов в любом венозном сплетении таза не превышает 5,0 При второй в процесс вовлечены матка или яичники, просвет сосудов составляет 6,0-10,0 Для третьей характерна эктазия вен более 10 мм с тотальным поражением всех тазовых венозных сплетений.
Симптомы
У 80-82% пациенток заболевание дебютирует чувством тяжести, напряжения, «гудения» в ногах, усиливающимися к вечеру и во время физических нагрузок. Симптоматика варикоза нарастает постепенно. По мере прогрессирования заболевания в некоторых участках мышц возникает боль, которая сначала развивается при длительном стоянии, выполнении физической работы. В наиболее тяжелых случаях боль становится постоянной, а ее интенсивность может быть настолько выраженной, что беременная испытывает сложности при самостоятельном передвижении. До 60% больных отмечают судороги икроножных мышц, до 40-50% — потерю чувствительности, онемение ног, до 30% — кожный зуд.
На субкомпенсированной стадии варикоза появляются внешние признаки расширения поверхностных вен. Сначала на коже формируются участки ретикулярных сосудов и телеангиоэктазий («сеточек» и «звездочек»). В последующем венозный рисунок становится отчетливым. Вены выглядят расширенными, извитыми, со временем — узловатыми. О распространении процесса эктазии на глубокие сосуды свидетельствует возникновение отеков в области голеностопных суставов и голеней. При декомпенсации варикоза кожа ног выглядит гиперпигментированной, развивается экзема. Если патология возникла задолго до беременности, возможна дистрофия подкожной жировой клетчатки, трофические язвы.
Ломота в мышцах. Ломота в теле. Судороги.
Возможные осложнения
При отсутствии адекватного лечения варикоз у беременных может осложняться развитием трофических язв, рожистого воспаления, тромбофлебита, тромбоза поверхностных и глубоких вен, тромбоэмболией легочной артерии и других магистральных сосудов в родах. В 40-45% случаев возникает фетоплацентарная недостаточность с острой и хронической гипоксией плода. У 25% пациенток наблюдаются аномалии родовой деятельности (слабость родовых сил, дискоординация сократительной активности миометрия). При влагалищном варикозе возможны массивные травматические течения послеродового периода. Почти у трети рожениц отмечаются дефекты отделения плаценты и выделения последа. Отдаленными последствиями варикоза, возникшего при беременности, являются геморрой, инвалидизирующая хроническая венозная недостаточность, тазовые боли.
Диагностика
При появлении характерных кожных признаков постановка диагноза варикоза при беременности обычно не представляет каких-либо сложностей. Задачами диагностического этапа являются определение стадии и локализации венозной эктазии, исключение других причин, способных вызвать застой в сосудистой сети нижних конечностей. Наиболее информативными методами обследования считаются:
• Осмотр на кресле. Исследование позволяет выявить в вульварной области и на внутренней поверхности бедер характерные изменения венозных сосудов — эктазию, извилистость, узловатость. Возможна отечность половых губ и промежности. При осмотре в зеркалах слизистая влагалища выглядит гипертрофированной, синюшной. Своды влагалища при бимануальной пальпации сглажены, зачастую болезненны.
• УЗДГ венозной системы. В ходе ультразвукового сканирования оцениваются форма и диаметр сосудов, их протяженность, анатомическое положение, состояние стенки. Метод позволяет определить зоны разветвления, состоятельность клапанного аппарата, проходимость вен, наличие и направление рефлюкса. Сканировать можно как сосуды нижних конечностей, так и нижнюю полую вену (УЗДС НПВ).
• Дуплексное сканирование сосудов ног. Преимуществом неинвазивного метода, сочетающего традиционное ультразвуковое и допплеровское исследования, является не только получение подробной информации о параметрах кровотока, но и визуализация венозной сети. Дуплексное ангиосканирование применяют для комплексной оценки состояния поверхностных, перфорантных и глубоких сосудов.
Методы радиодиагностики (варикографию, селективную оварикографию, восходящую флебографию конечностей, тазовую флебографию, КТ-венографию, флебосцинтиграфию и тд ) при беременности применяют ограниченно в связи с возможным негативным влиянием на плод. В сложных случаях при подозрении на тазовый варикоз с осторожностью выполняют диагностическую лапароскопию.
Дифференциальная диагностика
Дифференциальная диагностика варикозной болезни вен ног проводится с водянкой беременных, сердечной недостаточностью, лимфедемой, острым тромбозом венозной системы. Варикоз малого таза необходимо дифференцировать с генитальным эндометриозом, хронической воспалительной патологией тазовых органов, субмукозной и субсерозной миомами матки, кистами и другими опухолями яичников. Кроме наблюдения акушера-гинеколога пациентке рекомендованы консультации флеболога, кардиолога, онколога.
Лечение
Основными задачами терапии при варикозной болезни у беременных являются остановка прогрессирования расстройства, смягчение тяжести клинической картины и предотвращение возможных тромбоэмболических осложнений. Предпочтительными считаются немедикаментозные методы, при необходимости дополняемые фармакотерапией в безопасных сроках беременности:
• Компрессионная терапия. Женщине с подтвержденным диагнозом варикоза рекомендуется носить ежедневно в течение всей беременности, использовать во время родов и послеродовом периоде эластичные бинты, специальные компрессионные колготы или чулки 1-2 класса компрессии. Компрессионное лечение за счет механического уменьшения диаметра поверхностных вен позволяет ускорить кровоток, снизить отечность и застойные явления.
• Растительные флеботоники и флебопротекторы. Эффект от применения препаратов этой группы связан с повышением тонуса венозной стенки, уменьшением ее проницаемости, улучшением микроциркуляции, реологических свойств крови и лимфооттока. Преимуществом большинства биофлавоноидов является возможность их использования при беременности и лактации. Флеботонические лекарственные средства назначают как в таблетированной форме, так и наружно.
• Антикоагулянты и антиагреганты. При наличии признаков, свидетельствующих о склонности к повышенной коагуляции и угрозе развития ДВС-синдрома, с осторожностью применяют медикаменты с антитромботической активностью (обычные и низкомолекулярные гепарины). Для улучшения реологии крови и сосудистой микроциркуляции показаны фармацевтические средства, препятствующие агрегации тромбоцитов и обладающие ангиопротекторным действием.
Беременным с варикозом рекомендованы специальные комплексы лечебной физкультуры, лимфодренажный массаж, дозированная ходьба, ежедневный восходящий контрастный душ. Коррекция диеты предполагает употребление пищи, богатой клетчаткой и растительными жирами. Инъекционную склеротерапию, минифлебэктомию, кроссэктомию, эндовазальную лазерную коагуляцию и другие оперативные методы лечения используют в исключительных случаях при тяжелых формах заболевания, выраженном болевом синдроме, наличии осложнений. Чаще хирургическую коррекцию проводят по окончании лактационного периода.
Предпочтительным методом родоразрешения при варикозе являются естественные роды, в начале которых на нижние конечности роженицы накладываются эластичные бинты или надевается компрессионное белье. Пациенткам с вульварно-влагалищным варикозом требуется особенно бережное сопровождение потужного периода с выполнением по показаниям защитной перинеотомии. При разрыве эктазированных вен производится тщательное лигирование поврежденных сосудов с многократным прошиванием конгломерата узлов. Кесарево сечение рекомендуют пациенткам с высоким риском тромбоэмболических осложнений и тяжелым вульварным варикозом.
Прогноз
При своевременном выявлении и адекватной терапии прогноз благоприятный.
Профилактика
С профилактической целью рекомендован достаточный ночной сон и периодический отдых на протяжении дня в положении лежа с ногами, уложенными на плотную поверхность под углом 30°. Беременным с отягощенной наследственностью необходимо отказаться от ношения обуви с каблуком более 5 см, ограничить длительность нахождения в сидячем или стоячем положении, контролировать прибавку веса. Для предупреждения варикоза эффективны ежедневные пешие прогулки, снижение потребления соли, прием витаминных препаратов, укрепляющих сосудистую стенку (аскорбиновая кислота, рутин). Пациенткам с варикозом, планирующим беременность, по показаниям проводятся оперативные вмешательства для коррекции заболевания.
Источник
