Вальгусная деформация нижних конечностей код мкб

Содержание
- Описание
- Дополнительные факты
- Причины
- Лечение
Названия
Название: M21,0 Вальгусная деформация, не классифицированная в других рубриках.

M21.0 Вальгусная деформация, не классифицированная в других рубриках
Описание
Х. Образные ноги (вальгусное искривление ног) — патология, при которой у человека, стоящего с выпрямленными и сведенными вместе ногами, расстояние между пятками составляет 5 и более сантиметров. В большинстве случаев Х-образные ноги не являются врожденным заболеванием, а развиваются из-за чрезмерной нагрузки на ножки ребенка в первые годы жизни. Диагноз выставляется на основании внешнего осмотра, рентгенографии и других исследований. В раннем возрасте проводится консервативная коррекция, при безуспешности консервативного лечения и прогрессировании деформации показана операция.
Дополнительные факты
Х-образные ноги – часто встречающаяся деформация нижних конечностей. При выпрямленных ногах и сведенных вместе коленях расстояние между стопами пациента составляет 4-5 и более сантиметров, а внешний контур ног по форме напоминает песочные часы. Искривление может быть физиологическим или патологическим, врожденным или приобретенным. В возрасте от 2 до 4 лет 80% детей имеют вальгусное искривление ног, при этом по мере роста ребенка деформация уменьшается или исчезает.
Нормой для взрослого мужчины является отклонение голеней кнаружи до 5-7 градусов, для взрослой женщины – до 10 градусов. Более выраженное искривление приводит к неправильному распределению нагрузки на суставные поверхности большеберцовых костей, прогрессирующей деформации коленных суставов и развитию ранних гонартрозов. Кроме того, нефизиологичное положение нижних конечностей становится причиной постоянного перенапряжения мышц, быстрой утомляемости, нарушений осанки, плоскостопия Лечение Х-образных ног осуществляют ортопеды и травматологи.
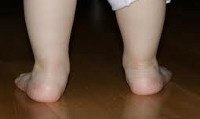
M21.0 Вальгусная деформация, не классифицированная в других рубриках
Причины
Чаще всего вальгусная деформация нижних конечностей развивается вследствие чрезмерной нагрузки на неокрепшие ножки малыша. Причиной может стать слишком раннее начало ходьбы – в таких случаях мышцы и связки еще недостаточно крепки, чтобы удерживать ножки ребенка в правильном положении, а плохая координация усугубляет эту проблему, поскольку во время ходьбы малыш слишком широко расставляет ноги, чтобы не упасть.
Образование Х-образных ног также может быть спровоцировано лишним весом ребенка. Однако, если лишний вес отсутствует, патология чаще развивается у астеников, а не у гиперстеников, что может быть обусловлено врожденной слабостью мышечно-связочного аппарата, более характерной для людей с астеническим типом телосложения. Девочки страдают вальгусным искривлением ног чаще мальчиков из-за особенностей строения таза, связанных с полом ребенка, при этом, чем шире таз и короче бедренные кости, тем сильнее может быть выражено Х-образное искривление ног.
Негативное влияние на формирование скелета оказывают некоторые болезни почек и другие заболевания, провоцирующие нарушения кальциевого обмена и, как следствие, снижение прочности костной ткани. В прежние времена в качестве одной из основных причин развития вальгусной деформации рассматривали рахит, однако, в настоящее время эта проблема утратила свою актуальность. Тем не менее, рахит иногда встречается, поэтому его необходимо исключать в процессе дифференциальной диагностики.
В ряде случаев Х-образные ноги передаются по наследству. Нарушение вызывается неправильным окостенением наружного мыщелка бедренной кости. В отличие от приобретенного вальгусного искривления, генетически обусловленная патология выявляется сразу после рождения ребенка, поскольку в норме у новорожденных должна наблюдаться физиологическая О-образная деформация. Врожденное Х-образное искривление ног всегда сочетается с плоскостопием и вальгусной деформацией шейки бедра.
Одностороннее вальгусное искривление ног встречается реже одностороннего. Причиной такой деформации могут стать внутрисуставные переломы мыщелков большеберцовой и бедренной кости, компрессионные переломы зоны метафизов, а также диафизарные переломы бедра и голени с не устраненным угловым смещением. Иногда односторонняя Х-образная деформация развивается при врожденных аномалиях нижних конечностей (дисплазии тазобедренного сустава и врожденном вывихе бедра, гипоплазии большеберцовой кости, аномалии развития коленного сустава ), злокачественных и доброкачественных опухолях хрящевой и костной ткани.
Наряду с истинной вальгусной деформацией ног, обусловленной изменениями костей и суставов нижних конечностей, выделяют ложное искривление, связанное с особенностями расположения мягких тканей. Ложная Х-образная деформация ног является чисто косметическим дефектом и не требует специального лечения.
Лечение
Нерезко выраженная Х-образная деформация у детей младшего возраста является физиологической нормой и не требует специального лечения. При отсутствии патологических изменений в суставах рекомендуется наблюдение у детского ортопеда. При выраженном вальгусном искривлении ног проводят консервативные мероприятия. Назначают комплексы ЛФК для укрепления мышц и связок бедер и голеней, рекомендуют ношение специальной обуви, ограничивающей боковое отклонение голеней. Ребенка направляют на массаж и физиопроцедуры. В тяжелых случаях используют специальные шарнирные ортезы и съемные лонгеты.
Длительное существование вальгусной деформации провоцирует раннее развитие гонартроза, поэтому взрослым и детям старшего возраста при наличии сохраняющегося искривления показано хирургическое вмешательство. Тактика лечения зависит от вида и причины деформации. При Х-образных ногах, обусловленных наследственной патологией или слабостью мышечно-связочного аппарата, проводят остеотомию бедренной кости. В послеоперационном периоде назначают ЛФК, массаж и физиотерапевтические процедуры.
При одностороннем искривлении, спровоцированном травмами или патологическими процессами в средней части голени, накладывают аппарат Илизарова, одновременно осуществляя остеотомию большеберцовой кости. Срок ношения аппарата определяется выраженностью деформации и может колебаться от 2-3 месяцев до полугода и более. После операции пациентов направляют на ЛФК, массаж и физиотерапию, в последующем проводят реабилитационные мероприятия, направленные на восстановление объема движений и укрепление мышц.
Источник
Вальгусная деформация стопы – одна из наиболее часто встречаемых в ортопедической практике болезней. На начальных этапах визуально она проявляется в виде появления небольшой и, как правило, безболезненной шишки на большом пальце ноги.
В этой связи многие пациенты не придают большого значения данному заболеванию и медлят с визитом к врачу. Однако вальгусная деформация распространяется не только на один палец, но и на всю стопу, что может привести к развитию серьезных осложнений и значительному ухудшению качества жизни. О том, что это за патология, как ее диагностируют, а также о современных методах ее лечения пойдет речь в этой статье далее.
Вальгусная деформация стопы – что это такое?
Вальгусная деформация представляет собой специфическую болезнь, при которой происходит опускание средней части стопы с разворотом пятки кнаружи. Сама стопа при этом уплощается и несколько «заваливается» кнутри. Первый палец, в свою очередь, отклоняется кнаружи, постепенно деформируются и другие пальцы. При этом возникает X-образное (вальгусное) искривление оси голеностопа и стопы.

Характерной особенностью данного типа деформации является то, что даже при выпрямленных и сведенных вместе нижних конечностях в положении стоя расстояние между пятками может составлять 4 сантиметра. Кроме этого, явным признаком патологии является появление специфического нароста костно-хрящевой ткани (экзофита), что становится причиной визуального увеличения стопы в размере.
Заболевание имеет многофакторную этиологию, в связи с чем в МКБ-10 обозначено сразу несколькими кодами в разных отделах классификатора.
Причины возникновения
Вальгусная деформация стоп имеет равную частоту возникновения у пациентов разных полов и возрастов.
 У новорожденных детей патология может возникнуть еще на стадии внутриутробного развития. Это связано, как правило, с патологиями протекания беременности, а также недостаточностью поступления в организм витаминов и микроэлементов из-за некачественного или несбалансированного питания во время вынашивания ребенка. Также причиной врожденного искривления стопы могут быть генетические нарушения, однако в этом случае выявляются и другие аномалии внутриутробного развития.
У новорожденных детей патология может возникнуть еще на стадии внутриутробного развития. Это связано, как правило, с патологиями протекания беременности, а также недостаточностью поступления в организм витаминов и микроэлементов из-за некачественного или несбалансированного питания во время вынашивания ребенка. Также причиной врожденного искривления стопы могут быть генетические нарушения, однако в этом случае выявляются и другие аномалии внутриутробного развития.
В более старшем возрасте причин возникновения вальгусной деформации стопы становится больше. Часто в этом виновато неправильное обращения родителей с ребенком, которые в возрасте до года пытаются поставить его на ноги, когда костно-мышечная система малыша к этому еще не готова.
К патологии может также привести гипотонус мышц, ДЦП, а также рахит. Кроме этого, вальгусная деформация стопы является следствием перенесенного полиомиелита (сейчас это бывает крайне редко, благодаря всеобщей вакцинации от этого инфекционного заболевания), полнейропатии.
У взрослых и подростков данную ортопедическую патологию обуславливают следующие причины:
-
 ношение неудобной, неправильной обуви (неподходящей по размеру или с высоким каблуком);
ношение неудобной, неправильной обуви (неподходящей по размеру или с высоким каблуком); - лишний вес;
- травмы;
- остеопороз;
- неблагоприятные условия труда, связанные с постоянным пребыванием в положении стоя.
Механизм возникновения приобретенной вальгусной деформации обусловлен дистрофией соединительной ткани, в результате чего нарушается естественная подвижность стопы со смещением части плюсневой кости. Сопутствующие неблагоприятные факторы усиливают степень деформации, что приводит, в конечном итоге, к артрозам, артритам, бурситам и возможной инвалидизации в пожилом возрасте.
Классификация и стадии развития
В современной ортопедической практике выделяются следующие типы вальгусной деформации стопы:
-
 Врожденная (МКБ-10: Q6). Патология формируется в период развития внутри утробы матери. Как правило, первые ее признаки обнаруживаются к тому моменту, когда ребенок начинает самостоятельно передвигаться.
Врожденная (МКБ-10: Q6). Патология формируется в период развития внутри утробы матери. Как правило, первые ее признаки обнаруживаются к тому моменту, когда ребенок начинает самостоятельно передвигаться. - Паралитическая. Приобретенная форма заболевания, патогенез которой обусловлен дисфункцией мышц стопы. Возникает в качестве осложнений после перенесенных полиомиелитов и полинейропатии.
- Рахитическая. Патология возникает в раннем возрасте на фоне рахита, вызванного недостатком в организме ребенка витамина D.
- Травматическая (МКБ-10: М 21.0). Возникновение данной формы патологии обусловлено, как следует из ее названия, травмами (растяжениями, ушибами, переломами).
- Статическая (МКБ-10: М 21.0). Наиболее распространенный тип вальгусной деформации, связанный с нарушением трофики и дистрофией соединительной ткани стопы.
Для определения стадии болезни используются показатели отклонения от нормы двух параметров, используемых ортопедами при рентгенологическом исследовании стопы:
- HVA. Под данной аббревиатурой понимается угол, по которому отклоняется большой палец стопы относительно первой кости плюсны. В норме показатель HVA не должен быть более 15 градусов.
- IMTA. В данном случае речь идет об угле, который образуется двумя осями плюсны. В норме показатель IMTA не должен превышать 9 градусов.
Исходя из отклонений показателей данных параметров от нормальных и определяется стадия патологического процесса:
- I ст. Легкая форма. IMTA от 9 до 11 градусов, HVA от 15 до 20 градусов. Сустав пропорционален, болезненных ощущений не отмечается.
- II ст. Средняя форма тяжести. IMTA – от 11 до 18 градусов, а HVA от 20 до 40 градусов. Появление визуально хорошо различимой шишки или «косточки», а также небольшой болезненности.
- III ст. Тяжелая форма. IMTA – более 18 градусов, HVA – не менее 40 градусов. Выраженная деформация стопы и голеностопа. Высокий риск развития осложнений. Наблюдается ярко выраженная болезненность при ходьбе.
На третьей стадии вальгусная деформация без надлежащего и своевременно начатого лечения может привести к утрате трудоспособности.
Симптомы
При вальгусной деформации больной отмечает у себя возникновение следующих симптомов:
-
 появление «косточки» (небольшой уплощенной шишки) на большом пальце;
появление «косточки» (небольшой уплощенной шишки) на большом пальце; - воспаление сустава, сопровождающееся болью и отеками;
- образование наростов у головки плюсневой кости;
- затруднение передвижения;
- на ранних стадиях заболевания симптомы могут быть стертыми или вовсе никак не проявляться.
При первых симптомах нужно срочно обратиться к врачу.
Диагностика
При подозрении на вальгусную деформацию стоп следует обращаться к ортопеду. Во время первичного приема специалист обратит внимание на внешний вид стопы и голеностопа, соберет необходимый анамнез. Для подтверждения диагноза и определения степени тяжести заболевания пациента направят на дополнительное обследование, заключающееся в применении следующих инструментальных методов:
-
 Рентгенографии. Рентгеновский снимок визуализирует патологические процессы в различных частях стопы. По нему специалист может высчитать углы отклонения от нормы и определить степень деформации.
Рентгенографии. Рентгеновский снимок визуализирует патологические процессы в различных частях стопы. По нему специалист может высчитать углы отклонения от нормы и определить степень деформации. - Компьютерной подометрии. Метод, позволяющий оценить степень нагрузки на стопу в целом и на отдельные ее участки в частности.
Кроме этого, в зависимости от причины, которая привела к вальгусной деформации, пациенту может потребоваться консультация и иных специалистов, таких как невролог, эндокринолог, хирург.
В рамках дифференциальной диагностики врачу следует отличить данную патологию от плоскостопия и варусной деформации стопы, которые имеют схожие визуальные признаки.
При варусной деформации стопы ступня направлена внутрь, соответственно, вся нагрузка приходится на внешнюю ее часть. Плоскостопие же характеризуется тем, что пациент, страдающий этой болезнью, при ходьбе использует внутренние части ступни, опираясь на них. По сути, эта патология нередко становится причиной вальгусной деформации.
Лечение
Тактика лечения рассматриваемой патологии зависит от таких факторов, как причины ее возникновения и степень тяжести болезни. Так, на 3 стадии вальгусное искривление возможно излечить только путем оперативного вмешательства. При первых же двух могут быть с успехом использованы методы консервативной терапии.
Медикаментозное лечение
Использование фармакологических препаратов предполагает избавление от неприятных болевых симптомов, воспалений и отеков. Это симптоматическая терапия, которая не избавит от болезни, однако облегчит ее течение.
 Так, широко используются обезболивающие мази (Вольтарен, Кетопрофен, Диклофенак), обладающие, кроме этого, и противовоспалительными свойствами. Для быстрого купирования болевого синдрома могут быть использованы таблетированные лекарственные препараты из группы НПВС (Найз, Нимесулид), однако длительный их прием не рекомендован, поскольку данные средства оказывают негативное воздействие на слизистую желудка.
Так, широко используются обезболивающие мази (Вольтарен, Кетопрофен, Диклофенак), обладающие, кроме этого, и противовоспалительными свойствами. Для быстрого купирования болевого синдрома могут быть использованы таблетированные лекарственные препараты из группы НПВС (Найз, Нимесулид), однако длительный их прием не рекомендован, поскольку данные средства оказывают негативное воздействие на слизистую желудка.
Физиотерапия
Физиотерапевтические методы, предлагаемые для лечения вальгусной деформации стопы, оказывают благоприятное воздействие на метаболизм и трофику тканей и суставов, а также снимают отечность, воспаление и боль. К ним, среди прочего, относятся:
- лазеротерапия;
- ультразвук;
- ударно-волновое воздействие.
Физиотерапевтические методы лечения должны быть согласованы с лечащим врачом.
ЛФК
Физические упражнения, включающие в себя элементы ЛФК, подбираются индивидуально, в зависимости от степени деформации. Наиболее универсальными и эффективными из них являются:
-
 ходьба босиком (на носочках, на пятках, на краях стопы);
ходьба босиком (на носочках, на пятках, на краях стопы); - приседания;
- перекаты с пятки на носок и обратно;
- «велосипед»;
- перекатывание стопой бруска или бутылки;
- ходьба по галечной поверхности или ее имитации.
Легкие физические упражнения должны выполняться ежедневно.
Массаж
Массаж является вспомогательным методом лечения вальгусной деформации стопы. Он эффективно способствует устранению болевых ощущений, убирает отеки. Крайне желательно, чтобы процедуры проводил специалист, имеющий медицинское образование и соответствующую квалификацию, знакомый с различными техниками лечебного массажа при ортопедических заболеваниях.
Средства ортопедической коррекции
Широкой популярностью пользуются средства, позволяющее корректировать положение стопы и голеностопа. К ним относятся:
- фиксаторы;
- ортопедические стельки;
- ортопедические шины;
- накладки.
Ассортимент данных изделий довольно широк, в этой связи обоснованность их применения может определить только лечащий врач, равно как и подобрать нужное и подходящее средство.
Хирургическая операция
К помощи хирургов прибегают только в том случае, когда все консервативные методы не приносят желаемого результата, а качество жизни пациента прогрессивно ухудшается. Это, как правило, происходит на 3 стадии болезни, однако у детей с врожденной деформацией стопы операция может быть проведена и в отсутствие неотложных показаний.
 В неосложненных случаях проводится операция МакБрайда, отличающаяся низким уровнем травматичности и малой инвазивностью. Ее смысл заключается в смене места крепления сухожилия одной из мышц большого пальца. В результате этого «косточка» пропадает, а стопа приобретает нормальный вид.
В неосложненных случаях проводится операция МакБрайда, отличающаяся низким уровнем травматичности и малой инвазивностью. Ее смысл заключается в смене места крепления сухожилия одной из мышц большого пальца. В результате этого «косточка» пропадает, а стопа приобретает нормальный вид.
В более сложных случаях используется остеотомия, проводимая под общим наркозом. Суть ее заключается в перепиливании кости с формированием необходимого угла и фиксацией ее при помощи спиц и винтов. Операция считается довольно травматичной и требует длительного периода восстановления.
В последнее время в ортопедии отходят от практики традиционных оперативных вмешательств при помощи хирургических инструментов, предпочитая лазерную коррекцию, которая предполагает меньшую инвазивность и относительно легко переносится пациентами.
Осложнения
Основным осложнением, которое может возникнуть на фоне вальгусной деформации стопы, является артрит. Кроме этого, с течением времени возможна деформация не только большого, но и остальных пальцев, что приведет к затруднениям при ходьбе и даже инвалидности. В целом же, при своевременно начатом лечении, прогноз заболевания благоприятный.
Профилактика
Лечение вальгусной деформации стопы – процесс крайне трудоемкий и длительный, поэтому вопросы, связанные с профилактикой данной патологии, имеют принципиально важное значение. К основным мерам предупреждения данного заболевания следует отнести:
-
 Ношение удобной обуви. Она должна быть подобрана по размеру и форме стопы с учетом погодных и климатических условий.
Ношение удобной обуви. Она должна быть подобрана по размеру и форме стопы с учетом погодных и климатических условий. - Физические упражнения. Гимнастика и занятия физкультурой поддерживают мышцы и связки ног в тонусе.
- Правильное питание. Рациональное и сбалансированное питание позволит избежать проблем, связанных с избыточной массой тела, в том числе и ортопедического профиля.
Специфических методов профилактики врожденной вальгусной деформации стопы не существует, однако соблюдение принципов здорового образа жизни и следование врачебным рекомендациям во время планирования беременности и в период вынашивания ребенка значительно снизят вероятность рождения ребенка с внутриутробными аномалиями развития.
Вальгусная деформация стопы – распространенное заболевание опорно-двигательного аппарата, которое встречается как у детей, так и у взрослых. Данная патология может стать катализатором для развития более серьезных проблем, именно поэтому ее терапию следует начинать как можно скорее. Только в таком случае возможен благоприятный прогноз и полное выздоровление.
Источник
