В месяц у ребенка синдром
В неонатологии это патологическое состояние носит название: «повышенная нервно-рефлекторная возбудимость» или определяется как «синдром гипервозбудимости» неонатологом или диагностируется детским неврологом сразу после первой консультации.
Но и многие родители могут заметить, что с малышом «что-то не так» — ребенок плохо спит, постоянно вздрагивает (и не только от пугающих звуков, а и в покое), наблюдается тремор подбородка и ручек, вялое сосание, частые срыгивания с выгибанием крохи и многие другие признаки.
Многие специалисты Европы и в США считают этот синдром пограничным состоянием, не требующим терапии, а наши детские неврологи назначают малышам лечение.
Кто же прав и как вести себя в сложившейся ситуации?
Ведь многие родители занимают такую же позицию – все пройдет само собой и «нечего пичкать ребенка сразу после рождения разной химией….».
В этой статье я хочу разобраться в этой ситуации с точки зрения практикующего врача педиатра.
Что такое синдром гипервозбудимости
Всем известно, что в первые месяцы жизни груднички в большинстве случаев сосут грудь или едят смесь, а затем крепко спят. Но на сегодняшний день все чаще родители предъявляют жалобы на выраженную реакцию крохи на минимальный раздражитель, малыш постоянно плачет и часто просыпается ночью. Некоторые родственники, а иногда и сами родители считают это капризами и даже пытаются «не обращать на это внимание» и «не приучать ребенка к рукам». Но это не так: если ребенок не может успокоиться и постоянно плачет — значит, его что-то беспокоит. Поэтому необходимо разобраться, почему так ведет себя вполне здоровый малыш?
Синдромом гипервозбудимости у детей грудничкового возраста называют совокупность симптомов, которые спровоцированы различными соматовегетативными расстройствами и нервно-рефлекторной возбудимостью.
Это состояние чаще всего возникает в результате перинатального поражения нервной системы различной степени. Поэтому проявления гипервозбудимости у новорожденного и грудничка нельзя оставлять без внимания – патология в силу действия каких-либо факторов может приобретать неблагоприятное течение и это может вызвать у ребенка более серьезные расстройства деятельности нервной системы.
Причины
В большинстве случаев главными причинами возникновения синдрома гипервозбудимости считаются:
- Нарушения процессов формирования и правильного созревания структур нервной системы малыша в период внутриутробного развития, связанные с воздействием различных факторов, особенно дефицит кислорода, питательных веществ и витаминов, а также стрессы и переживания в период беременности.
- Недоношенность.
- Патологические и осложненные роды.
После рождения синдром гипервозбудимости могут вызвать нервно-артритический диатез, рахит, прорезывание зубов, травмы или любой болевой синдром.
Чаще всего проявления гипервозбудимости связаны с незрелостью нервной системы и нарушением нервной регуляции и взаимодействия различных органов и систем.
При этом важно знать, что нервная система малыша в грудничковом возрасте:
- очень динамична;
- податлива к различным воздействиям как положительным, так и отрицательным;
- пластична с высокими возможностями к восстановлению.
Потому при легких изменениях и благоприятных условиях происходит самостоятельное восстановление всех нарушенных процессов и проявления этого патологического синдрома постепенно проходят, но постоянное наблюдение невролога в данном случае необходимо.
И все же существуют ситуации, когда изменения в нейронах значительные и/или организм малыша не может самостоятельно справиться с активными процессами возбуждения ЦНС, а нервная система отличается истощаемостью, особенно при выраженной незрелости у недоношенных малышей или выраженных воздействиях в период беременности.
В этих случаях без адекватного лечения перевозбуждение будет усиливаться, а симптомы патологии со временем будут только усиливаться.
Симптомы
Часто родители не обращают внимания на определенные проявления у малыша, и упускается момент ранней диагностики заболевания.
Если знать ранние клинические проявления патологии — лечение можно начать как можно раньше, а результаты будут оптимистичными или симптомы пройдут полностью.
Признаки гипервозбудимости, которые отмечаются у малыша в первые месяцы жизни:
- ребенок постоянно плачет без видимой причины;
- малыш беспокойно спит: отмечаются частые вздрагивания во сне, длительное засыпание, чуткий, поверхностный сон в связи, с чем кроха просыпается от любого шума;
- отмечается тремор (подбородка, ручек) или спонтанные движения;
- наблюдается изменение тонуса мышц и симптомы мышечной дистонии, чаще возникновение гипертонуса.
Кроме этих симптомов у ребенка могут наблюдаться различные сбои работы систем организма, связанные с нарушением их нервной регуляции во время плача и беспокойства у малыша наблюдаются:
- тахикардия;
- посинение носогубного треугольника;
- мраморность кожи или наоборот усиление сосудистой сетки;
- повышенное потоотделение;
- неустойчивый стул или чередование запоров и поносов;
- частые и обильные срыгивания.
Поэтому при появлении вышеперечисленных симптомов у грудничка необходимо акцентировать на этом внимание участкового педиатра, обратиться за консультацией к детскому неврологу и пройти дополнительное обследование (при необходимости).
В чем опасность синдрома гипервозбудимости
Важно помнить, что при отсутствии своевременного лечения синдрома гипервозбудимости могут сформироваться:
- синдром дефицита внимания и гиперактивности;
- неврозы;
- метеозависимость;
- тревожные расстройства;
- минимальная мозговая дисфункция;
- задержка речевого развития и/или психического развития;
- эпилепсия или другие серьезные органические изменения нервной системы, которые маскируются синдромом гипервозбудимости.
Поэтому малыши с различными проявлениями синдрома гипервозбудимости должны постоянно наблюдаться у детского невролога и в полном объеме выполнять все рекомендации врача. Это позволит значительно снизить риск развития осложнений.
Источник
Детские неврологические проблемы являются проблемой современного общества. Отрицательные факторы – неблагоприятная экологическая обстановка, стрессы во время беременности, нерациональное питание, сказываются на состоянии нервной системы младенцев. Неврология у новорожденных, по данным исследований ВОЗ, наблюдается примерно у четырех из пяти младенцев.
Неврология у новорожденных
Особенности детской нервной системы
Нервная система ребенка начинает развиваться еще во внутриутробном периоде. Доктор Комаровский указывает на такие ее основные особенности:
- К концу внутриутробного периода нервная система уже полностью сформирована.
- Ребенок рождается с незрелой нервной системой.
- Развитие ткани головного мозга происходит после рождения.
- Мозг новорожденного имеет почти все извилины.
- Наиболее зрелым к моменту рождения является спинной мозг.
Обратите внимание! При рождении масса мозга составляет ¼ веса мозга взрослого человека. К концу второго года она достигает 80% от массы взрослого мозга.
Основные рефлексы новорожденных
У новорожденных проверяют такие основные группы рефлексов:
- Корневой. Если прикоснуться к уголкам губ, то малыш поворачивает головку и открывает рот.
- Сосательный. При прикосновении к губам наблюдаются ритмичные движения.
- Хватательный. При поглаживании детской ладони пальцы сжимаются в кулачок.

Хватательный рефлекс
- Ладонно-ротовой. При надавливании на ладонь малыш открывает рот, наклоняя головку.
- Рефлекс Моро. При ударе по поверхности, где лежит грудной ребенок, он разводит руки в стороны, потом делает обхватывающее движение.
- Защитный. Если положить ребенка на живот, то он поворачивает голову в сторону.
Симптомы неврологии у грудничков
Неврологическая симптоматика у новорожденных может проявляться в:
- повышенной нервной возбудимости;
- дрожании конечностей;
- частых срыгиваниях;
- двигательных нарушениях;
- расстройствах сна;
- повышениях тонуса мышц;
- нарушении регуляции внутричерепного давления.
Наблюдаются и признаки заболеваний вегетативной нервной системы:
- судороги;
- наличие мраморного оттенка кожи;

Мраморность кожи у новорожденного
- влажные и холодные конечности;
- повышенная чувствительность к смене погодных условий.
Появление симптомов неврологии у новорожденных является поводом для немедленного обращения к врачу.
Причины развития патологи
Основными причинами развития неврологических заболеваний у малышей являются:
- родовая травма;
- кислородное голодание;
- осложненные роды;
- токсикоз женщин во время беременности;
- неблагоприятная наследственность.
Основные виды заболеваний
Вот какие неврологические заболевания бывают у новорожденных чаще всего:
- Гипоксически-ишемическое поражение центральной нервной системы. Оно развивается на фоне гипоксии плода во время беременности.
Опасно! Тяжелое кислородное голодание плода повышает риск нарушений интеллекта, детского церебрального паралича или судорожного синдрома.
- Родовые травмы. К ним относятся все неврологические расстройства у новорожденных, появившиеся после прохождения ребенка по родовым путям.
- Гидроцефалия. Это избыточное накопление спинномозговой жидкости в желудочках мозга. Заболевание приводит к деформациям черепа.
Гидроцефалия
Когда можно заметить нарушения
Если подозревается неврология у грудничков симптомы ее могут проявляться уже с первых недель жизни. Уже в это время можно заметить:
- отсутствие сосательного рефлекса;
- отсутствие защитного рефлекса;
- угнетение реакции автоматической ходьбы;
- отсутствие зажимания предмета или пальца;
- асимметричность рефлекторного ответа в ногах;
- патологическое выпирание родничка.
До года можно заметить такие признаки неврологии у грудничков:
- мраморность кожи, наличие полос на ней (этот симптом является физиологичным в первые годы жизни);
- ускоренный рост головы;
- косоглазие.
К чему приводит промедление
Неврологические проявления у новорожденных не всегда бывают ярко выраженными. Иногда заметить развитие серьезного заболевания может только врач. Опасность игнорирования симптомов неврологических заболеваний в том, что они приводят к прогрессированию патологий.
Ряд проявлений неврологического заболевания требует немедленного врачебного вмешательства.
Невролог для грудничка
Осмотр ребенка детским неврологом необходим для оценки общего состояния малыша и сбора анамнеза. Врачу во время приема важна такая информация:
- какая по счету беременность, и не было ли у матери вредных привычек;
- наличие заболеваний во время беременности;
- была ли угроза ее прерывания;
- не было ли токсикоза.
При общем осмотре ребенка до года оцениваются:
- форма и размер черепа;
- размер большого родничка;
Родничок у ребенка
- аномалии развития ушных раковин, глаз.
Важно! Детский невролог должен осматривать ребенка в возрасте 1, 3, 6 мес. Если малыш развивается без отклонений, то следующий осмотр на предмет симптомов заболеваний по неврологии у детей до года должен произойти в 12 месяцев. В случае отклонений в развитии невролог для грудничка должен вызываться каждый месяц.
Также особое внимание уделяется безусловным рефлексам. После 3, максимум 4 месяцев они должны постепенно угасать. Наличие неврологических симптомов у младенцев, связанных с патологическими безусловными рефлексами, является поводом для госпитализации в детское отделение.
При достижении одного месяца
Невролог следит, появились ли у ребенка характерные признаки, свидетельствующие о нормальном развитии. В одномесячном возрасте карапуз должен удерживать на короткое время головку, лежа на животике, фиксировать взгляд на ярком предмете или лице матери. В этом же возрасте младенец начинает гулить.
При достижении трех месяцев
Невролог фиксирует, как в трехмесячном возрасте ребенок может длительно удерживать голову. Он начинает самостоятельно переворачиваться на спину, хватать игрушки в руки и рассматривать их.
В полугодовалом возрасте
В это время ребенок способен откликаться на имя, различать своих и чужих, активно лепетать, становиться на четвереньки. Также он пытается садиться. Невролог должен следить за всеми изменениями.
Дети постарше
К 9-месячному возрасту врач должен зафиксировать такие изменения:
- малыш может стоять, держась за опору;
- приседать;
- выполнять самые простые просьбы.
Диагностика заболевания у грудных малышей
Для диагностики новорожденного невропатолог применяет такие исследования:
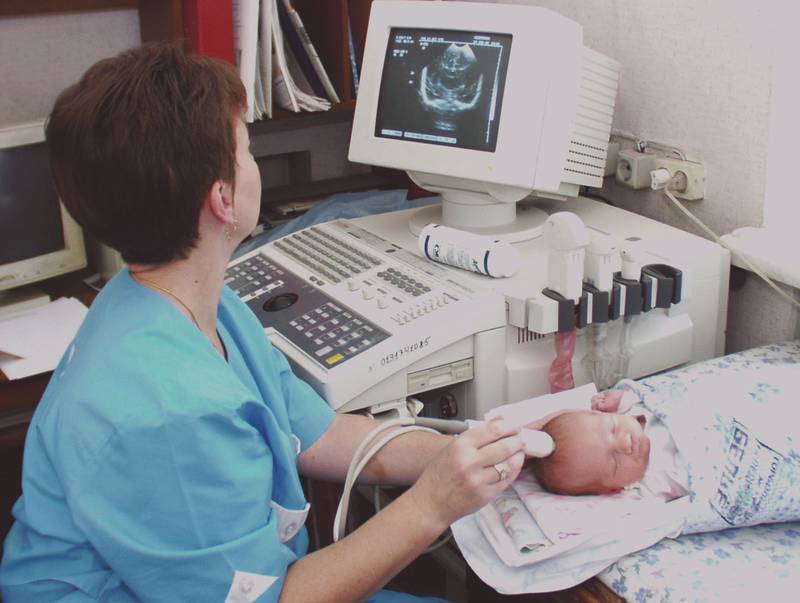
- Допплерографию. Она позволяет визуализировать работу сосудов головы, шеи.
- УЗИ сосудов.

УЗИ сосудов ребенку
- ЭхоЭГ. С ее помощью регистрируют электрическую активность головного мозга.
- Компьютерная или магнито-резонансная томография позволяет получить полную картину работы мозга.
Детские болезни нервной системы следует диагностировать и лечить как можно раньше. Только так развитие ребенка будет полноценным. Промедление с началом лечения неврологии у младенцев вызывает серьезные осложнения.
Видео
Источник
Детский невролог Анна Островерхова рассказывает о «страшных» неврологических симптомах, с которыми чаще всего приходят на прием встревоженные мамы.
depositphotos.com
Симптом 1. Тремор подбородка и рук
На самом деле, тремор рук и подбородка встречается у 2/3 здоровых новорожденных в первые дни жизни. Он не требует лечения:
♦ если тремор возникает на фоне беспокойства ребенка (при раздевании, доставании из воды, резких звуках или из-за холода);
♦ если прослеживается явная тенденция к его уменьшению (обычно к трем месяцам проходит полностью или явно уменьшается;
♦ если беременность и роды протекали нормально и нет факторов риска поражения ЦНС.
Однако бывают ситуации, когда тремор говорит о поражении центральной нервной системы, так что все-таки лучше проконсультироваться с неврологом.
Симптом 2. Мраморность, цианоз носогубного треугольника или всей кожи
В большинстве случаев мы сталкиваемся с физиологической мраморностью кожи (синевато-красноватый узор), которая не требует лечения:
♦ если она непостоянна, возникает когда ребенку холодно или жарко (даже при перепаде температуры в несколько градусов);
♦ проходит в комфортной для ребенка температуре;
♦ если ребенок соматически здоров (хорошо ест, набирает в весе, развивается по возрасту);
♦ если есть тенденция к уменьшению мраморности по мере роста малыша (обычно к трем месяцам проходит или исчезает полностью).
Когда мраморная окраска яркая и постоянная (а также присутствуют другие сопутствующие симптомы ЦНС), она действительно может сигнализировать о серьезном заболевании. В этом случае необходима консультация невролога или педиатра.
Симптом 3. Новорожденный во время бодрствования зажимает кулачки
Многие принимают такое поведение за признак повышения мышечного тонуса, а значит, за поражение центральной нервной системы. На самом деле, всем людям свойственно держать кисти в полусогнутом виде, даже когда они расслаблены.
Действительно, при поражении ЦНС тонус в руках повышается в мышцах-сгибателях, и у таких детей мы видим кисть, зажатую в кулачок. Однако если мышечный тонус ребенка не мешает активным и полным движениям в суставах, а взрослый может легко раскрыть ладонь малышу, если младенец хорошо хватает предметы и развивается по возрасту, то предположение о повышенном тонусе и поражении ЦНС можно подвергнуть сомнению.
Симптом 4. Белая склера
Часто можно услышать, что если ребенок смотрит перед собой и чуть вниз, и при этом над зрачком у него видно белую полоску склеры (наружной оболочки глазного яблока), то у малыша высокое внутричерепное давление. Однако сам по себе симптом «заходящего солнца» не является критерием для постановки диагноза внутричерепной гипертензии. Он может встречаться у здоровых малышей до трехмесячного возраста, это вариант нормы.
Насторожиться следует, если у младенца есть остальные признаки высокого внутричерепного давления: быстрый рост головы, незаращение швов черепа, беспокойное поведение, рвота (чаще утром и не связана с едой), плохой аппетит, свето- и звукобоязнь, ригидность мышц затылка и другие менингеальные знаки, при осмотре офтальмолог описывает застойный диск зрительного нерва и так далее.
Симптом 5. Ребенок начал ходить на носочках
Для большинства детей ходьба на цыпочках – это нормальный этап развития. Если ребенок пошел в 9-12 месяцев на носочках (частая ситуация), речи о ДЦП не может быть. Дети с поражением ЦНС вообще не начинают ходить в 9 месяцев.
Симптом 6. Нарушение сна
Ребенок долго засыпает, часто просыпается ночью, у него короткие дневные сны. Некоторые родители склонны тут же заподозрить у него поражение центральной нервной системы и повышенное внутричерепное давление.
В 90% случаев такие нарушения носят поведенческий характер или являются следствием нарушения гигиены сна. Обратите внимание на условия, в которых спит ребенок, и не пренебрегайте режимом.
Симптом 7. Двух-трехмесячный ребенок поджимает ноги при попытке поставить его на опору
Это вовсе не признак низкого тонуса и поражения спинного мозга, как иногда пишут на всевозможных форумах. Просто рефлекс опоры уже угас, а осознанно ребенок ноги на опору не ставит, так как еще не понял, что они в принципе у него есть.
Симптом 8. «Находки» на нейросонографии
Если на УЗИ мозга ребенка (нейросонография) обнаружились увеличенные размеры желудочков, субэпендимальные кисты и так далее, это еще не повод срочно назначать лечение, причем желательно ноотропами или мочегонными препаратами.
Лечить нужно больного, а не бумажку с результатами УЗИ. Если в клинической картине у ребенка все хорошо, он развивается по возрасту, набирает в весе, хорошо ест и спит, то смысла в лечении бумажки нет. Часто на УЗИ описывают физиологические и самопроходящие изменения (те же субэпендимальные кисты, например) или отклонения в размерах полостей (желудочки мозга), которые укладываются в рамки погрешности самого метода исследования.
Читайте также:
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Источник
Гипертензионно-гидроцефальный синдром — один из наиболее часто встречающихся в клинике поражения головного мозга, обусловлен избыточным накоплением спинномозговой жидкости (ликвора) в желудочках мозга и под его оболочками, возникающий в результате препятствия оттоку, избыточного образования и нарушения обратного всасывания ликвора. Для того, чтобы лучше понять суть этого процесса, давайте подробнее остановимся на анатомии (строении) головного мозга и механизмах оттока жидкости из него. Головной мозг человека имеет несколько полостей, называемых желудочками (крупных 4), они соединены между собой и заполнены специальной жидкостью (ликвором), которая вырабатывается особыми структурами — сосудистыми сплетениями из притекающей по артериям крови. Затем ликвор всасывается в венозные сосуды, замещаясь новым. Головной мозг, учитывая его высокую потребность в кислороде, нуждается в усиленном кровоснабжении, поэтому, кровь в него притекает по четырём крупным артериям, и обратно оттекает по венам. Для правильного функционирования головного мозга обязательна хорошая перемещаемость ликвора по желудочкам и между оболочками головного мозга, хорошая всасываемость его в венозную сеть и отток крови из мозга по венам.
При нарушении в каком-либо звене ликвородинамики затрудняется отток избыточной жидкости, она скапливается в желудочках мозга, расширяя их, между оболочками. Вены переполняются кровью, причём у ребёнка первого года жизни увеличивается не только размер желудочков мозга, но и размер головы. Большой родничок увеличивается в размерах, выбухает, пульсирует, расходится саггитальный шов, но именно это помогает ребёнку долго компенсировать избыточное накопление жидкости.
Гидроцефалия — это «водянка» мозга, лишняя жидкость. Гипертензия — это повышение давления, возникающее вследствие давления жидкости на вещество мозга. Оба компонента тесно взаимосвязаны между собой, и имеют общее название — «гипертензионно-гидроцефальный синдром».
Следует отметить, что данный синдром может возникнуть как вследствие органического поражения головного мозга («механической» закупоркой оттока жидкости опухолью или гематомой), так и неорганического поражения, связанного со снижением сосудистого тонуса, в частности венозного, что приводит к затруднению оттока избыточной жидкости и переполнению желудочков мозга.
Клинически гипертензионно-гидроцефальный синдром проявляется следующими признаками: дети первого года жизни вялые, слабые, плохо сосут и быстро устают; частая рвота «фонтаном»; пронзительный плач, больше похожий на стон; напряжение, выбухание родничка; расхождение черепных швов; повышение мышечного тонуса в конечностях, особенно в ногах; судороги; атрофия зрительных нервов. У детей старше года (с закрытыми родничками) признаки внутричерепной гипертензии могут развиваться очень быстро, проявляются они сильными, приступообразными головными болями, чаще по утрам, с рвотой, не приносящей облегчения. Меняется поведение детей, вначале они беспокойные, их раздражает любой внешний раздражитель (яркий свет, громкий звук и так далее), затем дети становятся вялыми, малоподвижными. Иногда наблюдается фиксированное положение головы, страдальческое выражение лица. На глазном дне отмечаются застойные явления, снижение остроты зрения.
Необходимо отметить, что у детей любого возраста могут возникать так называемые, транзиторные (преходящие), колебания ликворного давления. Головная боль, тошнота, головокружение и другие симптомы могут быть проявлением как множества функциональных нарушений деятельности головного мозга, так и различных опухолей (как доброкачественных, так и злокачественных), абсцессов, гематом, инфекционных и прочих заболеваний. В зависимости от причин возникновения гипертензионно-гидроцефального синдрома, будет разным и лечение — от медикаментозного, направленного на улучшение оттока жидкости, до хирургического, устраняющего причину окклюзии (закупорки) оттока ликвора.
Для того, чтобы установить истинную причину гипертензионно-гидроцефального синдрома, необходимо провести комплексное клиническое обследование ребёнка.
У детей первого года жизни важное значение имеет ежемесячный прирост окружности головы (у детей первого полугодия, в среднем, на 2 см в месяц, у детей второго полугодия — на 1 см в месяц). Для сравнения приведу несколько цифр: нормальная окружность головы у доношенного здорового ребёнка 34-36 см при рождении (обычно у мальчиков на 1-2 см больше, чем у девочек), в 3 месяца — 38-42 см, в 6 месяцев — 42-46 см, в 12 месяцев — 46-48 см, в полтора года — 46-50 см, в 2 года — 48-52 см.
Здесь необходимо отдельно остановиться на группе детей, у которых окружность головы несколько превышает средневозрастные нормы, и при отсутствии каких-либо признаков поражения головного мозга можно не волноваться. (Дети, перенесшие на первом году рахит, а так же дети, чьи родители имеют такую конституцию — так называемая наследственная макрокрания — необходимо провести дифференциальную диагностику с гипертензионно-гидроцефальным синдромом, и при отсутствии расширения желудочков, не требуется назначения лечения.)
Для уточнения причины заболевания необходимо провести следующее аппаратное обследование:
- эхоэнцефалография (ЭхоЭГ) — метод диагностики внутричерепных поражений с помощью ультразвука, не имеет противопоказаний, обеспечивает высокую точность, может применяться у детей практически с рождения;
- реоэнцефалограмма (РЭГ) — исследует венозный отток сосудов головного мозга, проводится у детей с рождения;
- рентгенография черепа — более информативна при длительно текущем заболевании, чаще используется у детей старше одного года;
- компьютерная томография (КТ) — позволяет максимально точно определить участок окклюзии ликворооттока, размеры желудочков и так далее;
- Электроэнцефалография (ЭЭГ) — определение процессов активности головного мозга с помощью электрических импульсов.
Необходимы осмотры такими специалистами, как офтальмолог, невропатолог, психиатр (длительно текущий гипертензионно-гидроцефальный синдром может привести к атрофии коры головного мозга и, впоследствии, к задержке психического, умственного развития), нейрохирург.
Лечение, в зависимости от причин, вызвавших заболевание, может быть медикаментозным (дегидратационная терапия диакарбом в сочетании с сосудистыми препаратами, массажем и физиолечением) и хирургическим (удаление образования, мешающего оттоку жидкости или, при невозможности провести такую операцию, показано шунтирование желудочков мозга — вставляется шунт — специальная трубочка), с помощью которого ликвор оттекает из желудочков мозга прямо в нижний отдел спинномозгового канала.
Вернёмся к описанию синдромов поражения головного мозга, так как гипертензионно-гидроцефальный синдром редко бывает изолированным, а часто сочетается с синдромом угнетения или коматозным.
Синдром угнетения проявляется вялостью, гиподинамией, снижением спонтанной активности, общей мышечной гипотонией, угнетением рефлексов новорождённых, снижением рефлексов сосания и глотания. Данный синдром характеризует течение острого периода перинатальной энцефалопатии и к концу первого месяца жизни обычно исчезает. Но может явиться предвестником отёка мозга и развития коматозного синдрома.
Коматозный синдром является проявлением крайне тяжёлого состояния новорождённого (по шкале Апгар такие дети имеют 1-4 балла). В клинической картине выражены вялость, адинамия, снижение мышечного тонуса до атонии, врождённые рефлексы не выявляются, зрачки сужены, реакция на свет незначительная или отсутствует вовсе, «плавающие» движения глазных яблок, нет реакции на болевые раздражители. Дыхание аритмичное, с частыми апноэ (остановками), брадикардия (урежение частоты сердечных сокращений), тоны сердца глухие, пульс аритмичный, артериальное давление низкое, отсутствуют рефлексы сосания и глотания.
Такое состояние новорождённого требует неотложной терапии и крайне неопределённо в плане развития и здоровья ребёнка.
Итак, перинатальная энцефалопатия — диагноз, устанавливаемый детям первого года жизни с неуточнённой формой заболевания головного мозга, характеризующийся различными синдромами. Это приводит к нарушению адаптации, а иногда — и к инвалидизации.
Успех лечения зависит от ранней диагностики и правильно подобранной схемы приёма препаратов.
Вместо пирацетама деткам обычно назначают ноотропил, это тот же самый пирацетам, только импортный, у него нет ограничений по возрасту, странно, что врач Вам этого не сказал. У нас врачи сразу говорят, что пирацетам дешевле, а ноотропил безопаснее. Ноотропил в капсулах, его можно растворять в воде, очень удобно детям давать. Мы так и лечились — ноотропил + кавинтон, с самого рождения, курсами 3 раза в год, диагноз такой же был. Никаких отрицательных эффектов не наблюдала.
От лечения отказываться не рискнула, ребенок у меня недоношенный родился, некоторые рефлексы, которые должны быть у новорожденного,отсутствовали, врачи мне честно сказали, что они не смогут определить, поражено что-то у ребенка или нет, поставили ПЭП и начали лечить.
Первый месяц мы лечились в больнице, было проведено комплексное лечение, включая массаж и физио-лечение. В последствии провели еще 2 курса кавинтона с ноотропилом + массаж, в 9 месяцев ПЭП сняли. Вам я бы посоветовала проконсультироваться с другим врачом, прежде чем отказываться от лечения. Или попробуйте разговорить своего врача, пусть он Вам расскажет, что именно не понравилось ему в Вашей малышке. Я обычно так и делала, мне подробно объясняли, что и как. Есть ведь масса настораживающих признаков, которые может разглядеть только врач и которые маме просто незаметны. Вряд ли Ваш врач назначил вам эти лекарства просто так, для профилактики, что-то его насторожило, не стесняйтесь, спросите, покажите девочку другим врачам. Лучше все-таки довериться врачу, советоваться в интернете не лучший вариант.
2001-11-08, Marisha
Хорошая статья, как врач сталкивающийся с такими детьми постоянно, говорю ответственно.
Немного продолжу. Часто причиной возникновения острого гипертензионного синдрома у детей раннего и реже старшего грудного возраста может быть остро возникшее кровоизлияние в вещество головного мозга как следствие:
1.течения острого инфекционного заболевания с возможным поражением оболочек и вещества головного мозга.
2.кровоизлияние как следствие ушиба, сотрясения, переломов костей черепа., не всегда вовремя диагносцированных.
3.Сосудистых аномалий вен и артерий., и как возможное следствие — спонтанное кровоизлияние.
Основным методом диагностики таких состояний является нейросонография, при подтверждении и для дальшейшего лечения — Компьютерная томография ГМ. В остром периоде этих состояний в зависимости от степени поражения и возраста ребенка периоду угнетения предшествует период возбуждения, длительность которого определяется анатомо-физиологическими особенностями и сопутствующими заболеваниями каждого конкретного ребенка.
Время лечения и дальнейшего обязательного реабилитационного лечения определяет ТОЛЬКО! лечащий врач и нейрохирург, при своевременном обращении есть правило — «чем раньше — тем меньше»., имеется ввиду время и объем лечения.
2001-12-05, Владимир…
Спасибо за статью. Первая статья,котороя внятно и просто объясняет и доносит смысл и способы лечения данного заболевания. У меня двойня, рождены путем кесарева сечения в 37 недель. беременность протекала нормально без каких-либо осложнений. Диаметр головы при рождении у обоих детей 34см. В 4 месяца у мальчика 40см, у девочки 43см. Нервопатолог ставит диагноз Гидроцефально-гипертензионный синдром в следствии пренатального поражения ЦНС. Один желудочек мозга больше другого. Ребенок получает курс массажа, но доктор настаивает на применении также медикаментозного лечения такими препаратами как ДИУРЕЗ-формула и НООБУТ. Я противница неоправданного применения каких либо препаратов в столь маленьком возрасте. Скажите ,пожалуйста, возможно ли обойтись без применения медикаментозного лечения и обойтись только массажем, если у ребенка нет никаких признаков проявления гидроцефально-гипертензионного синдрома, кроме увеличенного размера головы и ассиметрии желудочков? Очень надеюсь на ваш ответ потому что искренне верю,что только женщина-врач, а по-совместительству еще и мама двоих детей, может дать самый понятный и квалифицированный ответ. Заранне спасибо
2006-12-10, юлия
вы заметили, что статья — перепечатка из журнала 2001 года?
и можно ли называть «неоправданным» применение препаратов, если уже налицо увеличенный размер головы и асимметрия желудочков? а что, по-вашему, будет оправданным применением?
один массаж ничего не сделает — он на отток жидкости из мозга никак не влияет. Попробуйте поискать остеопата, они иногда берутся за детей с этим синдромом. называется «кранио-сакральная терапия». Мне кажется не очень убедительно, но недавно читала где-то на «Няне» взволнованный рассказ мамы, ребенку которой это очень помогло. Поузнавайте, раз уж вы такой сторонник безмедикаментозного лечения.
от себя скажу, что моему ребенку гип-гидр. синдром в нужное время не лечили, и радости от этого очень мало. Он у нее не резко выраженный, но нахлебались проблем по самое не хочу.
2006-12-10, мимо шла
У меня двойня ,родились на 7-месяце,с девочкой все хорошо,а у мальчика ГГС,оперированная гидроцефалия,сейчас им 2,2 года он не сидит не ходит они разные поэтому иногда трудно, подскажите как помочь мальчику,он ничего не может но очень старается ,реагирует на все ,говорит мама папа по назначению,плохо видит правая рука нога плохо работают,в коляске прыгает,а на ножки боится становится сразу плачет,очень много понимает,очень хороший ребенок ,иногда кажется хочет что-то сказать и не может,больно когда не знаешь чем помочь,внимание ему уделяют все родные разговаривают как со взрослым,но мы вроде «два шага вперед,один назад»
2008-07-29, Любовь
моему мальчику уже 20 лет,когда появились первые признаки гидроцефально-гипертензионного синдрома ему было 6,но у него еще и атрезия тонкой кишки,он перенес две сложнейших операции,я сама возила его в институт Бехтерева на обследование и наш невропатолог,мотивируя тем,что я медсестра и «сама все знаю»-это ее слова,даже не поставила мальчика на учет.Лечились так,как назначили в институте,мальчик очень умный,отлично учился,но в пубертатном периоде у него начали трястись руки,с каждым годом все сильнееЮ и теперь уже взрослый невропатолог назначил валерьянку.Эффекта,конечно же,нет.Помогите,пожалуйстаю
2007-04-08, ирина
Моей дочке сечас 2,5 месяца. В 1 месяц нам поставили диагноз «ПЭП». Назначили медикаментозное лечение:
Пирацетам, ницерголин по 10 инъекций, затем пирацетам и кавинтон в таблетк
