Узи при синдроме портальной гипертензии

Журнал «SonoAce Ultrasound»
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Портальная гипертензия — одна из основных причин тяжелых пищеводно-желудочных кровотечений у детей, нередко приводящая к летальности. Кроме того, исходом портальной гипертензии у детей с болезнями печени может быть печеночная или почечная недостаточность. В связи с этим крайне важно своевременное распознавание самого синдрома и установление причин его развития.
Впервые термин «портальная гипертензия» ввел в 1928 г. английский хирург A. McJandoe. В основе ее развития лежит препятствие току крови по системе воротной вены. Обычно предполагается блокада механического характера, но встречаются случаи функционального, спастического происхождения блокады какого-либо отдела портальной системы. Различаются следующие типы портальной гипертензии: внутрипеченочная (цирроз печени, врожденный фиброз печени, выраженная жировая инфильтрация, внутрипеченочные опухоли); внепеченочная (тромбоз воротной и селезеночной вен, изолированный тромбоз селезеночной вены, порок развития воротной вены, сдавление вен опухолью или лимфатическими узлами); надпеченочная (синдром Budd-Chiari, сдавление печеночных вен опухолью); смешанная (когда порок развития воротной вены осложняется хроническим вирусным гепатитом, а затем и циррозом печени или аномалия развития воротной вены сочетается с фиброзированием печени).
Патогенез портальной гипертензии при различных типах блокады портальной системы различен. Самой частой причиной печеночной формы гипертензии является цирроз печени, когда на фоне воспаления происходит склерозирование с последующим фиброзированием портальных трактов, развитие узлов регенерации, нарушение структуры печеночных долек, сдавливание сосудистых структур, в том числе внутрипеченочных разветвлений воротной вены. Нарушение же организации долек ведет к изменению внутридолькового кровообращения и является причиной развития некрозов в центре дольки, фиброза и выраженной клеточной инфильтрации с пролиферацией купферовских клеток. Последние могут вдаваться в просвет синусоидов, суживать их, приводя к повышению давления в портальной системе. Затруднение тока крови по системе воротной вены и повышение портального давления приводят к увеличению и гиперплазии селезенки. Далее портальная гипертензия вызывает развитие коллатералей как природных, так и новых портокавальных связей: через венечную вену желудка к венозному сплетению пищевода и далее через непарную и полунепарную вены с системой верхней полой вены. Расширяются вены пищевода. В развитии портокавальных анастомозов участвуют vv.epigastricae, образуя «голову медузы», чаще наблюдаемую у взрослых пациентов. Синдром Cruveillier-Baumgarten наиболее характерен для детского возраста при врожденном фиброзе печени. При развитии портокавальных коллатералей через v.mesentericae inferior увеличиваются геморроидальные вены. В возникновении развивающегося при портальной гипертензии асцита играют роль стаз в портальной и лимфатической системе органов брюшной полости и нарушение инактивации кортикостероидов, в частности, альдостерона.
В отличие от механизма внутрипеченочной портальной гипертензии внепеченочный, на первый взгляд, представляется более простым. Практическое отсутствие ствола и разветвлений воротной вены при врожденном генезе развития, облитерированный или суженный ее просвет в результате тромбоза или экстравазального сдавления приводит к повышению сопротивления кровотоку, ведущего к стабильному увеличению портального давления до 300-500 мм водяного столба (N до 120-180 мм водяного столба) и развитию гипердинамического типа гемоциркуляции в сосудах бассейна воротной вены, с выраженным артериовенозным шунтированием в органах, увеличивая нагрузку на сосуды, с последующими их морфологическими изменениями. Их выраженность зависит от продолжительности и тяжести течения заболевания.
Развитие портальной гипертензии при надпочечной блокаде кровообращения чаще всего обусловлено рестриктивным перикардитом, сужением печеночных вен или нижней полой вены выше ее слияния с печеночными венами (болезнь Chiari), сужением нижней полой и/или печеночной вен в результате врожденной перегородки, тромба, опухоли, гипертрофированной хвостатой доли печени, что в конечном счете ведет к расстройству крово- и лимфообращения в органах и тканях нижележащих отделов.
Основными методами исследования больных с подозрением на портальную гипертензию кроме общепринятых физикальных являются ангиографические, эндоскопические и ультразвуковые в сочетании с допплерографией (в цветном и обычном режимах). Все перечисленные методы взаимодополняют друг друга. Об относительной конкурентности может идти речь между ангиографией и допплерографией. Однако, учитывая безвредность ультразвукового метода и относительную простоту его применения, нужно признать, что он должен использоваться первым у каждого ребенка с увеличенной селезенкой и другими признаками, позволяющими подозревать портальную гипертензию. А затем, ориентируясь на полученные результаты, решать вопрос о проведении рентгеноконтрастных исследований.
Наиболее частой формой портальной гипертензии у детей по сравнению с другими является внепеченочная блокада портального кровообращения, частота которой в дифференциальной диагностике портальной гипертензии достигает 50-88%. При этом у взрослых этот показатель находится в пределах 10% [1, 2]. Такая разница объясняется тем, что основная причина развития гипертензии — это первичное поражение вен портальной системы, которое в ряде случаев сопровождается фиброзированием паренхимы печени.
Эхографическое исследование органов брюшной полости у детей с подозрением на внепеченочнув форму портальной гипертензии практически в 100% случаев позволяет правильно предположить диагноз. Печень, как правило, нормального или уменьшенного размера. Последнее обусловлено значительным снижением портального кровотока при развитии фиброзирования паренхимы, наблюдаемом у 60-70% детей. При врожденном фиброзе от паренхимы регистрируются множественные мелкие сильные эхосигналы, рассеянные по всей площади среза органа (рис. 1). Воротная вена изменена, при этом может наблюдаться отсутствие просвета ее ствола или основных ветвей (рис. 2), наличие множественных тонких извитых сосудов с гиперэхогенными стенками, собранных вместе — ангиоматозная трансформация (рис. 3), наличие тромба, сужающего или закрывающего просвет сосуда, или локальное сужение просвета, что приводит к развитию коллатералей, видимых как анэхогенные узкие, извитые тубулярные структуры, идущие рядом с основным стволом (рис. 4). Такие изменения воротной вены приводят к значительному замедлению кровотока. Цветное допплеровское картирование облегчает качественную оценку состояния воротной вены, позволяя определить направление кровотока (гепатопетальный — к печени или гепатофугальный — от печени).
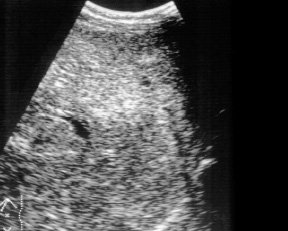
Рис. 1. Эхограмма печени при врожденном фиброзе.
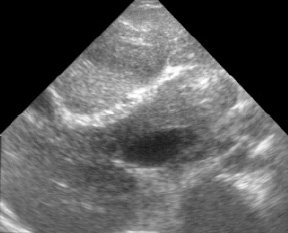
Рис. 2. Эхограмма воротной вены без просвета.

Рис. 3. Эхограмма воротной вены при ангиоматозной трансформации.
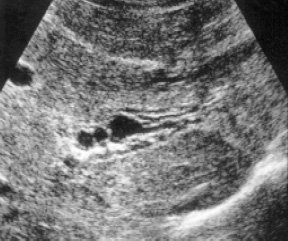
Рис. 4. Эхограмма правой ветви воротной вены с коллатералями, развившимися из-за тромбоза ствола.
Портальная гипертензия при ее внепеченочной форме постепенно приводит к ряду вторичных изменений. Селезенка увеличивается, наблюдается мелкоочаговое или диффузное мелкоочаговое уплотнение паренхимы, уплотнение стенок мелких сосудов, некоторые могут быть тромбированными (рис. 5). Селезеночная вена расширена, часто извита в области ворот. Скорость кровотока по ней, как правило, сохраняется, но значительно увеличивается показатель объемного кровотока. Селезеночная артерия несколько расширена, что приводит к увеличению индекса резистентности и свидетельствует об увеличении периферического сопротивления, косвенно подтверждая данные эхографии о состоянии паренхимы селезенки.
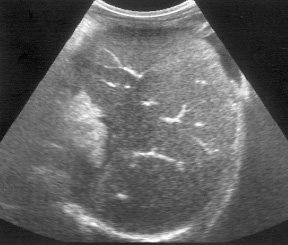
Рис. 5. Эхограмма селезенки, тромбоз мелких ветвей селезеночной вены.
Малый сальник у детей обычно не визуализируется при эхографическом обследовании, однако при портальной гипертензии он часто утолщается и становится видимым как эхогенное тканевое образование с нечеткими краями, расположенное между передней поверхностью поджелудочной железы и задней поверхностью желудка, или, eсли желудок не виден, то задней поверхностью печени (рис. 6).
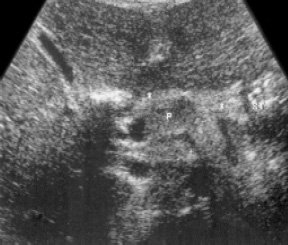
Рис. 6. Эхограмма утолщенного малого сальника.
Р — поджелудочная железа; ST — желудок.
В норме стенки желчного пузыря обычно не видны, но допускается их утолщение до 2 мм. При портальной гипертензии желчный пузырь, как правило, деформирован, с резко утолщенными стенками (рис. 7). В некоторых случаях в стенках могут быть видны варикозно расширенные сосуды, что особенно хорошо демонстрируется при использовании цветного допплеровского картирования в энергетическом режиме.
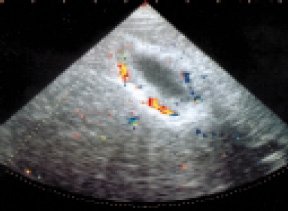
Рис. 7. Эхограмма желчного пузыря с резко утолщенными стенками, содержащими варикозно расширенные сосуды, и уменьшенным просветом (режим ЦДК).
При тяжелой форме портальной гипертензии развиваются венозные коллатерали, некоторые из которых могут быть видны: это венечные, желудочно-пищеводные, определяемые между левой долей печени и головкой, телом поджелудочной железы как анэхогенные округлые или тубулярные структуры (рис. 8). Варикозно расширенные вены пищевода могут быть определены при продольном сканировании в области аорты. В связи с различной направленностью кровотока из-за извитости сосудов при ЦДК демонстрируется его смешанный характер. При исследовании печени при фиброзе отмечается проходимая пупочная вена, имеющая иногда неровные стенки и направленная от области бифуркации воротной вены к поверхности печени в цефально-латеральном направлении (рис. 9).
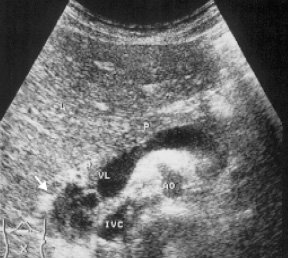
Рис. 8. Эхограмма области головки поджелудочной железы с сосудистыми коллатералями (стрелка).
L — печень; P — поджелудочная железа; VL — селезеночная вена; AO — аорта; IVC — нижняя полая вена.
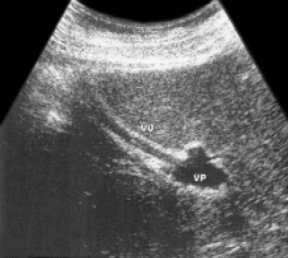
Рис. 9. Эхограмма расширенной пупочной вены.
VU — пупочная вена; VP — воротная вена.
При печеночной форме портальной гипертензии, основной причиной развития которой у детей является цирроз печени, наблюдаются практически все те же вторичные изменения. Воротная же вена значительно расширена, достигая в диаметре 20 мм, стенки ее утолщены. Скорость кровотока по вене снижена, но за счет увеличения диаметра возрастает и величина объемного кровотока. Так же увеличение этого показателя имеет место и в селезеночной вене. Изменения, происходящие в портальной системе, ведут к перераспределению объема крови — его увеличению в сосудах портальной системы и снижению в других жизненно важных органах (мозг, почки) [3]. При более выраженных нарушениях кровообращения по воротной вене происходит накопление жидкости в брюшной полости, которая при ее малом количестве прежде всего локализуется в латеральных каналах и малом тазу, а затем в околопеченочном и околоселезеночном пространствах.
Наиболее эффективным способом лечения внепеченочной портальной гипертензии и основного ее осложнения — рецидивов острых кровотечений из варикозных вен пищевода и желудка — является создание портокавальных анастомозов, позволяющих создать условия для декомпрессии портальной системы. Выбор сосудов для создания шунта определяется индивидуально, с учетом гемодинамических параметров и возраста пациента. В последние годы предпочтение отдается спленоренальным, мезокавальным по типу «бок в бок». Все данные о кровотоке в потенциально используемых сосудах могут быть получены при допплеровском исследовании. Наблюдение же за характером кровотока после проведенной операции и сопоставление получаемых данных с первичными дает возможность говорить об эффективности проведенного оперативного лечения как сразу после него, так и в позднем катамнезе. Одним из осложений после проведенной операции шунтирования является образование гематомы (4-5% наблюдений), которая на эхограмме представляется округлым эхосвободным образованием с довольно четкими границами. Динамическое исследование позволяет контролировать состояние гематомы и регрессию ее размеров.
Одним из способов лечения внутрипеченочной портальной гипертензии является удаление селезенки. К основным возможным послеоперационным осложнениям, диагностируемым при УЗИ, следует отнести кровотечение с образованием гематомы, развитие абсцесса, реактивные изменения в соседних органах, чаще всего поджелудочной железе.
При синдроме Badd-Chiari на эхограммах определяется сужение или отсутствие просвета нижней полой вены или одной из печеночных вен, в частности, гипертрофированной хвостатой долей (рис. 10). При хронизации процесса образуются визуализируемые при УЗИ венозные коллатерали, сосуд выше облитерации или сужения расширен, кровоток значительно ослаблен.
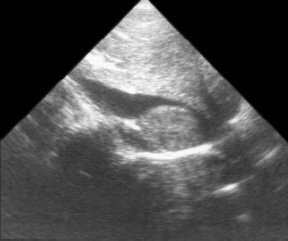
Рис. 10. Эхограмма нижней полой вены (продольный срез). Просвет вены сужен гипертрофированной хвостатой долей.
Таким образом, ультразвуковое исследование органов брюшной полости является методом выбора на раннем как амбулаторном, так и стационарном диагностическом этапах обследования детей с портальной гипертензией, включает обязательную допплеровскую оценку состояния кровотока, позволяет с высокой точностью подтвердить и определить причину портальной гипертензии, а сравнительный анализ данных, полученных в различные сроки терапевтического и хирургического лечения заболевания — оценить его эффективность.
Литература
- Пациора М.Д. Хирургия портальной гипертензии. М.: Медицина. 1974. С. 232.
- Van Vroonhen T., Molenaar J. Distal splenorenal shunt for decompression of portal hypertension in children with cystic fibrosis// Surg.Ginecol.Obst. 1979. V.149. P.559-566.
- Аббас Н.М. Состояние центральной и периферической гемодинамики у детей с хроническими заболеваниями печени: Дисс… канд. мед. наук. — М., 1996. С.160.

Журнал «SonoAce Ultrasound»
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Источник
Разделы лекции
Эмбриогенез портальной системы
- Эмбриональное развитие воротной вены, печеночных вен, нижней полой вены.
- Особенности эмбрионального кровообращения: схема и описание.
Сосудистая анатомия
- Воротная вена, печеночная артерия, строение печеночной дольки и ее ангиоархитектоника, синусоидальные вены, гемодинамическая регуляция портального кровотока.
- Особенности эмбрионального кровообращения: схема и описание.
- Притоки воротной вены: формирование притоков воротной вены, варианты анатомии.
- Система верхней и нижней полой вены: определение, межсистемные кава-кавальные анастомозы (анастомозы задней стенки груди и живота — поясничные вены, восходящие поясничные вены, формирование v. azygos, непарной вены, и v. hemiazygos, полунепарной вены).
- Анастомозы, образованные венозными сплетениями позвоночника — наружные и внутренние сплетения.
- Анастомозы, образованные венами диафрагмы — венозные анастомозы между венами диафрагмы из бассейна верхней полой вены и нижней полой вены.
- Анастомозы вен передней и боковых стенок груди и живота — поверхностное и глубокое венозное сплетение.
- Порто-системные анастомозы: причины и механизм формирования порто-системного сброса.
- Естественные порто-системные анастомозы:
- Порто-кавальные анастомозы пищевода;
- Порто-кавальные анастомозы передней брюшной стенки;
- Порто-кавальные анастомозы прямой кишки;
- Порто-кавальные анастомозы задней стенки брюшной полости.
Формирование портальной гипертензии
Направление коллатерального кровотока при внутрипеченочном и внепеченочном блоке портального кровообращения. Механизм формирования варикозного расширения вен: подслизистое и пара-пищеводные, пара-гастральные, пара-ректальные, парахоледохеальные венозные сплетения, передача давления.
Варикозное расширение вен
Классификация на гастро-эзофагальную и эктопические группы, прикладная анатомия, пути притока и оттока от варикозно-расширенных вен портального региона в схемах с объяснениями. Варикозное расширение вен пищевода, желудка.
Эктопический варикоз
Эктопический варикоз 12-перстной кишки, тонкой кишки, толстой кишки, большого сальника, эктопический варикоз — вены Саппея (Sappey), эктопический варикоз мочевого пузыря, влагалища и матки, эктопический варикоз желчного пузыря, желчных протоков и портальная билиопатия, эктопический варикоз диафрагмы, межпортальные коммуникации, изолированная обструкция селезеночной вены и левосторонняя портальная гипертензия.
Ультразвуковое исследование
Технология исследования: оборудование, протокол ультразвукового исследования, синхронизированное видео исследования вен портального региона с доступами, ультразвуковая норма и анатомия сосудов портального региона, допплеровские настройки, визуализация и нормальные показатели кровотока в сосудах портального региона.
Внутрипеченочная портальная гипертензия
Портальная гипертензия: определение, классификации, патогенез портальной гипертензии, ультразвуковые изменения в В-режиме — изменения печени, спленомегалия и гиперспленизм, асцит — патогенез и визуализация.
Допплеровское исследование в аспекте патогенеза цирроза печени с портальной гипертензией, ультразвуковые и допплерографические критерии портальной гипертензии, признаки порто-системного сброса: реверс кровотока в магистральных венах и прямая визуализация коллатеральных вен, изменения кровотока в печеночных венах, ультразвуковая визуализация порто-системных коллатералей.
Подпеченочная портальная гипертензия: причины и патогенез
Острый тромбоз воротной вены и ее притоков: ультразвуковая картина с видеопримерами, критерии опухолевого тромбоза, сегментарные формы тромботического поражения, кавернозная трансформация воротной вены как исход тромбоза воротной вены, ультразвуковая картина портальной холангиопатии, сопоставленная с РХПГ.
Аневризма воротной вены, печеночной вены: причины, ультразвуковые критерии и артефакты.
Врожденные шунты воротной вены, в том числе кавернозная трансформация воротной вены: иллюстрированная современная классификация, подробная коллекция всех форм врожденных аномалий портального региона в эхограммах и видеопримерах с описаниями, включая редкие формы, в том числе: функционирующий аранциев проток, портальная венозно-печеночно-артериальная фистула.
Наследственная геморрагическая телеангиэктазия (Рандю — Ослера — Вебера): определение, патогенез, ультразвуковые критерии поражения печени с примерами.
Аномальный дренаж легочных вен: определение, классификация, видеопример с ультразвуковыми критериями.
Сегментарная атрезия нижней полой вены: видеопример редкой аномалии с пояснениями и схемой.
Надпеченочная портальная гипертензия: синдром Бадда-Киари, определение, патогенез, этиология, патологическая анатомия, методы диагностики, ультразвуковое исследование — возможности и информативность, ультразвуковые критерии — внутрипеченочные и внепеченочные коллатерали, самая полная коллекция ультразвуковых примеров проявлений синдрома Бадда-Киари в эхограммах и видеоклипах, вторичный синдром Бадда-Киари, мембранозная обструкция нижней полой вены, застойная сердечная недостаточность (кардиальный цирроз печени).
Веноокклюзионная болезнь (синдром синусоидальной окклюзии): этиология, патогенез, клиническая картина, ультразвуковые проявления и цели ультразвуковой диагностики.
Лечение портальной гипертензии
Фармакотерапия, эндоскопическое лечение, хирургическое лечение: трансъюгулярный внутрипеченочный порто-системный шунт (TIPS) — схема расположения и технология установки, нормальная ультразвуковая картина, осложнения TIPS — стеноз, окклюзия, миграция, ультразвуковые критерии и примеры, хирургия порто-системных шунтов — классификация с ультразвуковыми примерами, хирургическая деваскуляризация, трансплантация печени с ультразвуковым примером рецидива портальной гипертензии.
Источник
