Увеличенные лоханки у плода может ли быть синдром дауна

Расширенные лоханки почек у плода – одна из патологий, встречаемых в эмбриологии. В чем суть этого явления, почему оно развивается у малыша? Опасность и методы лечения пиелоэктазии.
Что такое почечная лоханка и пиелоэктазия?

Структура почки считается одной из самых сложных в организме. Лоханки и чашечки связывают почку с мочевыводящими протоками – мочеточниками. В каждой из крупных лоханок находится несколько больших чашечек. Каждая чашечка, в свою очередь, состоит из чашечек ещё меньших размеров. Специалисты выделяют несколько типов лоханок, которые находятся в почках плода:
- Эмбриональные – в такой лоханке нет больших чашечек. Присутствуют только маленькие, которые соединяются с большой лоханкой.
- Фетальные – отсутствуют сами лоханочные структуры. Их заменяют большие чашечки, которые связываются непосредственно с мочеточниками.
- Зрелые – имеют же такое строение, как почечные лоханки у взрослого человека.
Первичное расширение лоханки называется гидронефрозом. Он характеризуется затрудненным оттоком мочи, который вызывается патологическими процессами. Когда лоханка уменьшается в размере – это гипоплазия. В некоторых ситуациях лоханочные составляющие вообще могут отсутствовать.
Пиелоэктазия – это расширение лоханок из-за переполнения их мочой. Они становятся слишком маленькими, для поступающих в них больших объемов мочи и из-за этого растягиваются.
Существует два вида этой болезни:
- односторонняя;
- двусторонняя.
Есть и другая классификация пиелоэктазий:
- пиелоэктазия – расширяются только лоханки;
- пиелоуретроэктазия – изменение размера мочеточника и лоханки;
- каликопиелоэктазия – рост всех составляющих чашечно-лоханочной системы.

Чаще всего расширение лоханок почек происходит у плодов мужского пола. У каждого 5 мальчика встречается этот недуг. Этот факт объясняется особенностями анатомии мужского организма.
Физиология мочевыводящих путей у мальчиков сложнее, поэтому они больше подвержены пиелоктазии.
Причины расширения лоханок почек у плода
Есть некоторые факторы, которые могут предрасполагать к недугу или напрямую вызывать его. К таковым относятся:
- наследственная предрасположенность к болезни;
- интенсивное воздействие токсических веществ на организм плода (когда мамы употребляют алкоголь и наркотики, курят, едят плохую пищу, потребляют некачественную воду, дышат слишком грязным воздухом и так далее);
- патологически узкие мочеточники;
- присутствует обратный ток мочи по мочеточникам (пузырно-мочеточниковый рефлюкс);
- в организм плода поступает слишком много жидкости;
- уретральные клапаны недоразвиваются при внутриутробном развитии;
- закупорка мочеточников;
- аномалии в развитии чашечно-лоханочной системе;
- засорение мочеполовых путей сторонними веществами: опухоли, слизь, гнойный сгусток или конкремент;
- гипертонус мочевого пузыря;
- роды произошли раньше срока (малыш недоношенный), из-за чего у ребенка присутствует слабость мышечной системы;
- у матери присутствуют воспалительные процессы в почках и пиелонефрит;
- присутствуют нарушения (нейрогенного характера) функции мочевого пузыря, из-за чего у малыша редкие позывы к мочеиспусканию, вследствие чего моча застаивается и лоханки переполняются;
- аномалии строения мочевыводящих путей и почек.
В большинстве случаев лоханки почек у плода расширяются из-за нарушения процессов оттока мочи. Причинами этого может стать стеноз – спазмирование стенок мочеточников. Как уже говорилось, лоханка – это своеобразные мисочки, где моча скапливается до того времени, пока не поступит в мочевыводительные пути. При спазме она просто не может попасть в мочеточники и дальше в мочевой пузырь.
Обратите внимание! Дети, у которых присутствовало расширение лоханок левой или правой почки, когда они находились в состоянии плода, во взрослом возрасте часто появляются другие патологии мочеполовой системы.
Опасно ли это явление?
Расширение почечных лоханок опасно для ребенка появлением различных осложнений. К таковым относятся:
- Расширение мочеточников. Появляется из-за сильного давления внутри полости мочевого пузыря (так как мочи становится очень много). Спазмы, которые случаются в нижележащих отделах мочеиспускательного канала тоже стимулируют расширение.
- Уретроцеле. Так называется сужение мочеточникового устья, которое приводит к образованию кистовидного или шаровидного выпячивания внутрипузырного отдела мочеточника. Из-за чего происходит уретрогидронефротическая трансформация, нарушение оттока мочи и пиелонефрит.
- Цистит и пиелонефрит. Это воспалительные заболевания в мочевом пузыре и чашечно-лоханочной системе почек, которые появляются из-за застоя мочи и появления патологической микрофлоры.
- Нарушение сфинктральной функции. Начинает плохо работать сфинктер, который находится между мочевым пузырем и мочеточником. В норме он закрывается и не дает моче обратно забрасываться в почки.
- Гибель нефронов. Нефрон – это наименьшая функциональная единица почечной ткани. Вследствие воспалений и других патологических процессов, протекающих в почках, они начинают отмирать. Соответственно, страдает функционал почечных органоидов.
- Атрофия почек. Происходит из-за поражения структурных единиц органа.
- Пролапс. Так называется запущенная стадия нефроптоза (опущения почки). Орган перестает держаться в нормальном положении и выпадает в уретру или полость влагалища.
- Опущение почки. Так как чашечно-лоханочные структуры начинают переполняться мочой, вес почек начинает расти. Из-за этого связочный аппарат и фасции, которые формируют почечное ложе и удерживают орган в физиологически правильном положении, слабнут и почка начинает опускаться.
Диагностирование пиелоэктазии
Данное заболевание обычно диагностируется во второй половине срока беременности. Таблица размеров расширения лоханок почек у плода:
| Второй триместр (норма) | Третий триместр (норма) | Патологический размер (гидронефроз) |
| 5 мм | 7 мм | 10 мм и выше |
Патология выявляется при проведении плановых ультразвуковых исследований. Они как раз и нужны для своевременного выявления разных дисфункций и аномалий в организме ребенка.
Обратите внимание! Объем лоханок в почках часто меняется в зависимости от мочеиспускания. Поэтому важно анализировать расширение до и после похода в туалет.
Лечебные меры
Тактика лечения полностью зависит от того, на какой стадии была обнаружена патология. Если степень легкая или средняя – врачи просто мониторят состояние ребенка. Используется только наблюдение потому что есть большой шанс самопроизвольного излечения, ведь мочеиспускательный канал и другие структуры системы только развиваются. Мониторинг происходит посредством УЗИ.

Когда присутствует тяжелая пиелоэктазия – делается операция. Она, конечно же, производится уже после рождения ребенка. Вмешательство проводится с использованием миниатюрного инструмента, который не сможет повредить ткани. Вводится он в мочеиспускательный канал. Чтоб у ребенка не было осложнений, ему дают противовоспалительные лекарства, которые можно пить новорожденным. Основной целью операции является восстановление нормального оттока мочи и ликвидация обратного заброса жидкости из мочеточников в полость мочевого пузыря.
Важно: лечение расширения почечных лоханок медикаментами не является эффективным.
Послеоперационный период
Чтоб организм ребенка лучше восстановился, ему назначается особая диета (если малыш на прикорме). Если он находится на грудном вскармливании – рекомендаций по питанию нужно придерживаться маме. Женщине лучше убрать из рациона полностью:
- соленое;
- острое;
- жирное;
- кислое;
- жаренное;
- крепкий чай и кофе.
Большинство потребляемой еды должно быть вегетарианской. О построении рациона для малыша сможет детально рассказать доктор.
Прогноз
Операция не дает 100% гарантии, что патология не вернется. Поэтому маленькие пациенты должны находится под наблюдением педиатра. Особо важен контроль за состоянием здоровья таких детей в 6 лет и в период полового созревания. В эти промежутки у ребенка может случиться рецидив, так как у него активно растут мышцы и скелет.
Существует ли профилактика?
Четких наставлений для избежания расширения лоханок почек у плода женского и мужского полов нет. Врачи рекомендуют потенциальным мамам проходить комплексные обследования, во время которых могут выявить какие-то дисфункции. Чтоб избежать появления патологий у будущего малыша, лучше вылечить все заболевания почек до начала беременности. Так же советуется отказаться от вредных привычек, чтоб плод не подвергался действию токсинов.

Если пиелоэктазия у малыша была обнаружена уже при внутриутробном развитии – женщине рекомендуется уменьшить объемы потребляемой жидкости. Так же хорошо на состояние ребенка может повлиять легкая физическая активность мамы.
Обследование и лечение ребенка после родов
У большинства малышей пиелоэктазия самоустраняется после того как органы мочевыделительной системы дозревают (это происходит уже после родов). Если у плода наблюдалась умеренное расширение почечных лоханок – достаточно будет регулярно (раз в 2-3 месяца) на протяжении первого года жизни проходить ультразвуковое обследование. Если помимо этого недуга присутствовала ещё и мочевая инфекция – врач может назначить антибиотики.
Когда у детей диагностируется запущенная пиелоэктазия или прогрессирование этого недуга – малыша направляют на комплексное урологическое обследование.
Если вследствие болезни у ребенка начала ухудшаться почечная функция – делается операция (о ней мы говорили ранее).
Итог
Расширение лоханок почек у плода – одна из очень часто встречаемых патологий в строении почек у детей. Она имеет свойство устраняться сама собой, когда малыш растет. При этом тяжелые стадии пиелоэтазии требуют обязательного хирургического вмешательства, так как способны вызвать целый ряд серьезных осложнений. Мамам не рекомендуется отказываться от проведения такой операции.
Уже после рождения малыша важно регулярно водить его на УЗИ обследования, чтоб специалисты могли своевременно выявлять ухудшения состояния ребенка и прогнозировать возможные рецидивы. Детей с тяжкими степенями недуга ставят на пожизненный диспансерный учет. Берегите здоровье своего крохи и будьте здоровыми!
Источник
Признаки синдрома Дауна более десяти лет диагностируются врачами на раннем сроке беременности. Первичное скрининговое исследование включает в себя УЗИ и биохимический анализ крови. Процедура проводится не менее 3-х раз за беременность и сводит вероятность рождения ребенка с синдромом Дауна к низкому проценту.
Что это за заболевание у плода?
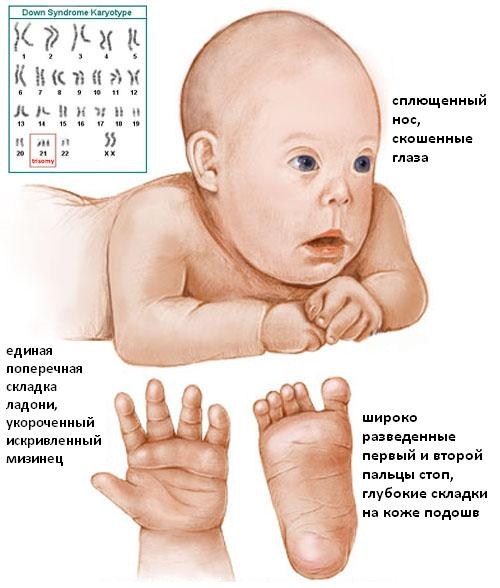
Под этим термином понимают нарушение генетического порядка в виде наличия лишней хромосомы в 21-й паре. Второе наименование этого заболевания – трисомия по двадцать первой паре хромосом. Согласно статистике, недуг у плода встречается примерно 1:800 случаям, причем между мальчиками и девочками заболевание распределяется одинаково. На возникновение патологии не влияет расовая и национальная принадлежность.
Причины возникновения хромосомного заболевания и характер его протекания пока до конца учеными медиками не изучены. Врачи предполагают, что при трисомии 21-й хромосомы клетки, полученные от родителей, не расходятся во время деления.
Считается, что риск рождения ребенка с отклонением выше в следующих случаях:
- Возраста матери на момент беременности — меньше 18 лет или больше 35 лет;
- Возраст отца — более 42 лет.
Остальные эндогенные причины, в том числе наследственного характера, пока не нашли достаточного подтверждения.
Дети с отклонением в 100% случаев имеют сопутствующие заболевания в виде пороков сердца, эндокринной системы, проблемы со зрением, слухом, иммунитетом. Они отстают в умственном и физическом развитии от сверстников.
Некоторые из сопутствующих пороков развития выявляют у детей на первом УЗИ-скрининге, например, дефект межжелудочковой перегородки сердца. На втором УЗИ признаки болезни могут проявиться в виде первичной пиелоэктазии (расширении почечных лоханок), кист сосудов головного мозга, проблемами со скелетом.
Риск рождения ребенка с отклонением
Если подтвердились результаты хромосомного заболевания у плода, то родителям, в особенности, матери, приходится решать, оставлять ребенка или прерывать беременность. Возможность сделать медикаментозное прерывание беременности есть только до 22 недель.
Нужно принять во внимание, что прогноз продолжительности жизни у такого малыша благоприятный, такие люди подчас доживают до 50 лет. Но дети с недугом это — серьезная нагрузка на будущих родителей, потому что они нуждаются в продолжительных коррекционных занятиях, специальных программах развития. Из-за наличия сопутствующих заболеваний дети должны 50–80% времени находиться под наблюдением врачей из-за риска развития обострения.
Комбинированный скрининг, который включает УЗИ и анализ на отклонение матерей, входящих в группу риска, делают в первый триместр на сроке беременности в 11–13 недель.
Перинатальный скрининг УЗИ второго триместра выявляет заболевание в 60–90% случаев. Трехмерное УЗИ в этом триместре повышает шансы в несколько раз.
Риски хромосомных заболеваний принято маркировать как высокие, средние и низкие. Высоким считается риск 1:200, низким 1:3001. Врачи в праве направить на дополнительное УЗИ при высоком и среднем риске.
Какие признаки у недуга?
Объективными маркерами, выявляемыми УЗИ диагностикой и указывающими на большой риск рождения ребенка с синдромом Дауна, являются:
- Толщина воротникового пространства (ТВП). Воротниковая область — кожная складка на задней стороне шеи малыша. В ней находится некоторое количество жидкости, но в случае трисомии по 21-й хромосоме объем жидкости превышен. При проведении обследования в период с 10 по 14 неделю беременности ширина складки составляет в норме 0,8–2,8 мм. Для точной диагностики УЗИ крайне важен срок беременности, потому что ТВП растет с возрастом ребенка. На мониторе УЗИ складка видна как белая линия, а жидкость черного цвета.
- Состояние носовой кости. Дети с синдромом Дауна имеют укороченные кости носа. Негативный симптом, если в 12 недель на УЗИ носовая косточка ребенка не визуализируется. В этот период норма величины кости носа лежит в диапазоне от 2–4,2 мм. При обнаружении патологии носовой косточки в 70% случаев диагноз подтверждается.
Изучают косвенные признаки. При обнаружении в 1-м триместре отклонений от нормы пространства ТВП на УЗИ обследуют остальные органы плода, скелет. Сопровождающие признаки заболевания проявляются:
- В укороченных размерах костей голеней;
- Увеличенном междуглазье;
- В изменении структуры мозга;
- В наличии только одной пупочной артерии (в норме их две);
- В увеличенном размере мочевого пузыря;
- В учащенном сердцебиении (тахикардии);
- Во множественных пороках сердца.
На мониторе сканера измеряют длину подвздошных костей и угол между ними. Обследуют мозг плода на гипоплазию мозжечка (недоразвитость органа и его функциональных зон). При этом на фото УЗИ мозжечок выглядит уменьшенным в размерах по сравнению с лобной долей мозга. Также при болезни наблюдают уменьшение размеров лобной доли по сравнению с нормой.
Когда обследуют мозг плода ультразвуком, то анализ на заболевание подтверждается сочетанием уменьшенного лобно-таламического расстояния и поперечного сечения мозжечка. Это занимает меньше времени, чем сканировать полностью мозг.
Один только размер ТВП не может служить достаточным основанием для окончательного диагноза недуга при беременности. Генетик обязан учесть результаты биохимического анализа крови и заключение УЗИ вместе.
УЗИ обычно проводится в двухмерном черно-белом изображении, при этом многие органы смотрятся укрупненно и не до конца визуализируются. Поэтому метод трехмерного УЗИ, проводимого для дополнительной диагностики генетических патологий, покажет поверхностные дефекты, такие как, например, ширина расстояния между глазами плода.
Для получения достоверной информации УЗИ в первом триместре должно обязательно проводиться в отведенный для него период, а именно — не ранее наступления 11 акушерской недели и не позднее 13 недель 6 дней!
Как обнаружить признаки синдрома Дауна?
Методы, позволяющие выявлять болезнь при беременности,подразделяются на не инвазивные и оперативные.
К первым относятся ультразвуковое обследование на сканере УЗИ и биохимический анализ крови на важные белки Альфа-фето-протеин (АФП) и человеческий хорионический гонадотропин (β-ХГЧ). Значительное отклонение от нормы показателя АФП указывает на возможные патологии, в том числе генетического характера, такие как синдром Дауна.
Ко второй группе причисляют следующие инвазивные способы:
| Вид оперативного обследования | Период | Материал диагностики |
|---|---|---|
| Биопсия хориона | 10–14 недель | Исследуется кусочек хориона (начальная стадия плаценты) |
| Плацентобиопсия | 14–20 недель | Изучают клетки плаценты |
| Амниоцентез | 15–18 недель | Анализ околоплодных вод, взятых методом пункции плодного пузыря |
| Амниоцентез | С 20-й недели | Забор пуповинной крови |
УЗИ и биохимический анализ на болезнь крови матери считаются безопасными методами, они не предполагают вмешательства внутрь организма матери или малыша. Анализ на синдром Дауна на УЗИ сканере проводится трансвагинально, через влагалище или поверхностным способом – трансабдоминально.
Неинвазивные методы используют чтобы выявлять подозрения на хромосомную патологию, а для подтверждения диагноза используют инвазивные, иначе говоря, оперативные методы перинатальной диагностики. Они со 100 процентной точностью выявляют хромосомное заболевание в период беременности.
Инвазивные процедуры в период внутриутробного развития плода проводить рискованно, потому что они предполагают внедрение в плодное яйцо или брюшную полость матери и забор частички кожи или крови ребенка. Собранный материал отправляют на генетическую экспертизу. Важно понимать, что оперативные вмешательства во время беременности несут в себе риск из-за возможности проникновения инфекций и бактерий.
Заключение
Дети с отклонением в 21 веке успешнее социализируются, чем ранее, однако многое зависит от усилий родителей и тяжести сопутствующих болезней. Анализ на заболевание проводят обязательно в первом триместре с 11-й по конец 13-й недели специалистом, при необходимости результат подтверждают инвазивным способом и только после этого говорят о 100% достоверном результате.
Источник
Ну словом, в 33 недели беременности нашли в ЖК на УЗИ, наконец, отклонение — расширение почечных лоханок у плода-мальчика с одной стороны до 5, с другой до 7. До этого ни на УЗИ в ЖК, ни в Гармонии на более ранних сроках ничего не обнаруживали. Направляют в медико-генетический центр на Флотскую, чтобы выяснить генетическое это отклонение или временное… Кажется я так их поняла. Кто с этим сталкивался откликнитесь плиз. Оч. волнуюсь за малыша.
Я слышала что это вариант нормы.
У нас не было.
у Ниагары такое было? Найдите ник такой латинскими буквами. Можете в письме спросить или топики поискать..
У нас девочка, в 22-23 недели на 3D УЗИ на Московской сказали, что у нас справа лоханка расширена (6,5 мм). Узистка сказала, что это нестрашно и возможно это у меня есть какая-то инфекция, но вообще не пугала. Потом на приёме гинеколог сказала, что это вообще надо уже потом, после рождения ребёнка обследовать и смотреть это надо в динамике, вобщем сказала не переживать и типа того, что пока забыть об этом, что ничего страшного, и никуда меня по этому поводу не посылала.
как посмотрю на вас, так за себя не стыдно))
Марику ставили в три месяца, сдавали каждый месяц ОАМ, контролировали кол-во лейкоцитов
профилактика: тока ГВ, без допаиваний (почки у ляль плохо воду переносят) прикормы не ранее полугода с осторожностью и без соли-консервантов
в год сняли диагноз
вощим, ничего страшного особо нету:)
т.е. вот такое строение лоханки, при котором м.б. проблемы, связанные с рефлюксом, забросом мочи, инфицированием и тыды….но могут и не быть
Боишься — не делай, делаешь — не бойся (с)
у меня 30 недель, недавно прошла 3D узи — поставили диагноз «пиелоэктазия слева». Диаметр правой почки — 7,6 мм, левой — 19,4. В прерывании отказывают, мотивируя большим сроком, но предупреждают о сложных дорогостоящих операциях сразу после рождения и никаких гарантий. Помогите! Объясните по-человечески насколько это страшно и как с этим бороться?
Вы не пугайтесь раньше времени…
Найдите Ниагару… их вроде оперировали в грудном возрасте…
Вот у нее все и выспросите.
Вообще лечить должны бесплатно… они вроде сами лекарство покупали и за проживание мамы в больничке платили…
Ни чего в этом страшного нет. Ребеночек большой, полечат его и будет у вас здоровый чудный малыш.
Я где то такой топ уже заводила. Мы были в 23 недельки у Сагдеевой на 3D УЗИ, она нам поставила Пиелоэктазию слева до 5-6 мм., врач на приёме сказала, что судить о чём то рано, нужно будет обследовать малышку после рождения.
Девочки! То же самое мне сегодня сказали на УЗИ. Расширение лоханки правой почки 7-8 мм. Расстроилась жутко….
Что теперь делать??? И почему это??? Мало того, что малыша вообще не показали….
Ещё и мальчик… у меня уже есть сын … так девочку хотела…
Вообщем расстроилась я жутко!!!
У нас у обоих детишк расширение лоханки, старшей 2,5 года- все о’к, надеюсь у младшего будет также, мне говорили, что ничего страшного, просто такая особенность (все люди разные, у кого-то больше, у кого-то меньше), если со временем не растет. Будете раз в полгода делать УЗИ органов брюшной полости и ОАМ почаще сдавать. Не расстраивайтесь! Это либо вообще норма, либо поправимо.
Elina
Не расстраивайтесь!
Спасибо за поддержку!
Просто непонятное что-то, и даже ничего не пояснили на УЗИ то. Может мне сейчас каки то меры принять нужно.
Вообще, сказали на Флотскую ехать, там должны какие-то доп. обследования провести.
Может быть еще и не подтвердится ничего… (это я так сама себя успокаиваю!)
ДА, съездите в ген. центр. Мне со вторым на УЗИ (24 жен. конс.) в 32 недели много всякого страшного насмотрели, я 5 дней переживала, а потом в ген.центре. сказали, что все в норме и что узистки в 24 конс-ции очень часто ошибаются и что у каждой второй обращающейся беременной никаких патологии не выявляется!
Вот в том то и дело, что я тут посидела, немного успокоилась.
В нашей ЖК такой аппарат древний, что может быть, действительно, какая то неточность закралась.
Кроме того, может мне имеет смысл ещё и на 3D сходить, уж лучше сейчас, немного больше заплатить за обследования, но спокойно дохаживать беременность.
А то вот эти дергания и переживание точно никому не нужны!!
Вчера сделала повторное УЗИ (срок 22-23 недели) повторился диагноз расширенных лоханок (4-5 см), рекомендуют обратиться на Флотскую. Нашла Вашу тему — вроде успокоилась… но тут на глаза попался такой вопрос-ответ… Я в ужасе…. а вы такие спокойные….
https://www.art-med.ru/faq/faq59.asp?p=4
«Мне 27 лет, первая беременность. На 20 неделе у малыша обнаружили расширение почечных лоханок (5 мм). При повторном УЗИ в 23 недели — расширение было 7 мм. Все остальные показатели УЗИ в норме. Врач-генетик говорит (но не настаивает) на сдаче анализа амниоцентез. Почему данный анализ проводится не позже 23 недели? Насколько я знаю, после анализа увеличивается риск выкидыша, негативных последствий для ребенка и пр. — так ли это? Есть ли статистические данные о рождении ребенка с различными синдромами при таких показателях?
Расширение почечных лоханок у плода в середине беременности принято рассматривать как косвенный признак наличия у плода хромосомной патологии, в частности, синдрома Дауна. Предложение сделать амнио- или кордоцентез (пункцию пуповины) и посчитать плоду хромосомы совершенно обоснованно. Решение о проведении процедуры Вам надо принять быстро – в течение 1-2-х дней. Диагностику имеет смысл проводить до 23-24 нед, так как далее прерывание беременности будет невозможным (даже если наличие патологии все-таки подтвердится). Амнио- и кордоцентез в опытных руках очень редко влекут за собой какие либо осложнения течения беременности и не отражаются на развитии плода.»
Девочки, как это так?….
Пожалуйста, скажите что-нибудь…
У нас это было .
Не переживайте девочки !
При беременности нам поставили расширение лоханки, врачи напугали всем, чем могли.
Родила, прогдиагностировали — подтвердили расширение до 8 мм.
Весь первый год мы сдавали каждые две недели аназизы мочи ОАМ, иногда по Ничепоренко и Земницкому
Делали УЗИ — контролировали состояние лоханки.
Из рекомендаций — ГВ — как можно дольше, не болеть простудными заболеваниями 1 год ни в коем случае, ну и на море мы часто выезжали — имунную систему укреплять.
Сейчас нам почти два года и мы уже все подрят едим и пьем (кроем молока и хлеба — аллергия, но это не связанно с почками )) — диагноз нам сняли — сказали — анатомическая особенность, сейчас у детей это частенько встречается ))
Дорогие мамочки не волнуйтесь раньше времени)) Все будет хорошо )))
Александра,да это так,на Флотской нам тоже такой диагноз ставили,даже больше-гидронефроз,потом врожднный пиелонефрит.Это на самом деле м.б признаком хромосомной аномалии ,очень часто при хр. аномалиях,наблюдается такая патология.Мы не делали кордоцентез,хтя и тройной тест был позитивный,ребёнок нормальный,но с гидронефрозом пока не разобралисьь до конца,диагноз не снят.Часто ОАМ ,не болеть,если болеет-пить уроантисептики,УЗИ каждый месяц.На 5 день после родов и в месяц УЗИ обязательно,а там видно будет.Более неблагоприятно когда на ранних сроках обнаруживают,т.е до 20 недель.
с гидронефрозом все понятно. Но как быть с синдромом Дауна… или это просто как пример к чему может привести хромосомная патология — меня это пугает…
RыжаЯ
Мы были в 23 недельки у Сагдеевой на 3D УЗИ, она нам поставила Пиелоэктазию слева до 5-6 мм., врач на приёме сказала, что судить о чём то рано, нужно будет обследовать малышку после рождения.
То же самое, только в 33 недели. Врач сказал, что это вариант нормы, возможно, что на момент исследования у ребенка был полный мочевой пузырь. Другой врач не исключил вариант «гипердиагностики» (типа, когда очень уж внимательно ищут и в конце концов «находят»).
Александра
Расширение почечных лоханок у плода в середине беременности принято рассматривать как косвенный признак наличия у плода хромосомной патологии, в частности, синдрома Дауна
Девочки, как это так?….
Вообще первый раз об этом слышу, хотя после УЗИ перерыла кучу всякой литературы и лазила по многим специализированным сайтам. У синдрома Дауна есть другие, «прямые», а не «косвенные» признаки, которые видны на УЗ исследовании и по результатам анализов. Думаю, нет поводов для беспокойства. Давайте успокаиваться! 🙂
Вечер для звёзд, сад для цветов, дом для тепла… (с)
Дело в том ,что при многих хромосомных аномалиях есть ещё и пиелоэктазия,мне на флотской так и написали пиелоэктазия,маркер ХА(хромосомной аномалии)
У нас нашли не только расширение лоханки, но и других отделов мочевыделительной системы (правда, только в 32 недели увидели, но удивлялись, что раньше не обнаружили), съездила на Флотскую — никто про Дауна не говорил, вообще сказали — спокойно вынашивай, рожай в срок, а там просто ребенка будем наблюдать. Ну и вот, пока что вынашиваю. 🙂
Так что рекомендую на Флотскую в любом случае съездить — там вам УЗИ повторно сделают, еще раз посмотрят — может, правда, гипердиагностика, не раз слышала, что снимают потом диагноз псле дополнительного обследования. В любом случае нервничать — самое лишнее в данной ситуации, ничего не изменит. Удачи!
Трепанга,5и 7 мм-в 33 недели-это вариант нормы,так что не волнуйтесь,в 23-24 недели-до 4 мм-тоже норма,после родов сделаете УЗИ и там будет видно,пока точно ничего страшного,мне хоть и писали маркер ХА,тоже никто не пугал,вынашивать надо спокойно и всё,в большинстве лучав прим из 1000 обнаруженных внутриутробно ,у новорожденных только у 200 подтврждается,из них у 70 процентов до года всё в норму приходит,успокойтесь.
Завтра поеду к своему врачу за направлением на Флотскую.
Александра, я была на Флотской. Меня там очень напугали. Сказали, что это может маркером СД, но может и не быть. Предложили кордоцентез, очень торопили с ответом. Я отказалась. Жду повтороного УЗИ у них же. На нервах уже третью неделю. Но считаю, что для такого серезного диагноза, какак синдром Д., и такого серьезного обследования, как кордоцентез, нужны более веские основания.
Вообщем, сама не знаю правильно ли поступила. Поэтому ничего не буду Вам советовать.
Страшно очень.
Но сомнения… по поводу целесообразности таких исследований не пропали!!!
Я вообще запуталась в показаниях — в интеренете написано что норма 5-6, на Флотскай, когда записывали на прием, сказали, что норма 10мм и зачем я трачу их время… Нам поставили 4-5мм… Не понимаю врачей, зачем пугать. Неужели у СД нет других признаков кроме расширения почечных лоханок?
10 мм-это уже-гидронефроз,это не норма,но есть шанс ,что до года может всё в норму прийти,но шанс меньше ,чем при размерах до 6 мм
Источник
