Увеличение л узла код по мкб
Шейный лимфаденит (МКБ 10 — L04) представляет собой воспаление лимфатических узлов в хронической или острой форме. Шейная локализация практически сразу проявляется в виде типичных симптомов, что делает возможным своевременное начало терапии и, соответственно, быстрое выздоровление.
Чаще всего шейный лимфаденит возникает на фоне заболевания ротовой полости, причиной которого может стать инфицирование микроорганизмами, вирусами или бактериями. Отдаленный гнойный очаг также может стать предпосылкой для лимфаденита.
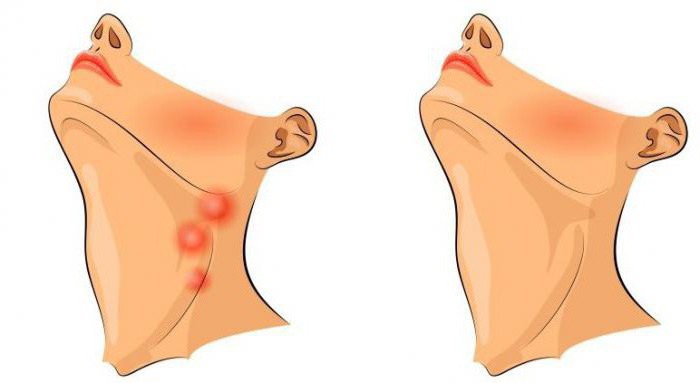
Причины лимфаденита
Довольно часто воспалению лимфоузлов предшествует процесс нагноения в районе лица. Стафилококки и стрептококки являются самыми распространенными возбудителями болезни. В зависимости от причины возникновения лимфаденит подразделяется на специфический и неспецифический.
Причиной специфического лимфаденита могут стать тяжелые инфекционные заболевания, такие как дифтерия, туберкулез и другие. Неспецифическая форма заболевания возникает ввиду прямого попадания инфекции в лимфоузел. Это может произойти через рану на шее.
В группу риска заболевания шейным лимфаденитом (МКБ 10 — L04) входят пациенты с ослабленной иммунной системой, часто болеющие инфекционными заболеваниями дети, работающие с животными, землей и грязной водой взрослые. Больше всего случаев встречается у пациентов старше 18 лет.
Провоцирующие факторы

Существует несколько факторов, которые обуславливают риск заболевания:
- инфекционное заболевание носоглотки и полости рта;
- нарушения эндокринной системы, включая щитовидную железу;
- вирус иммунодефицита человека;
- аллергическая реакция с осложнениями;
- патология процесса обмена веществ;
- чрезмерное употребление алкогольных напитков.
Шейный лимфаденит (МКБ 10 — L04) не является заразным, это вторичный процесс, который возникает как осложнение вирусной или бактериальной инфекции. В зависимости от сопутствующих заболеваний, терапию лимфаденита проводят отоларинголог, инфекционист, хирург и т. д.
На начальном этапе лимфаденит проявляется в острой форме, постепенно переходя в хроническую стадию. Иногда на вступительной стадии симптомы болезни не проявляются. Это зависит от состояния иммунитета пациента.
Виды
Виды шейного лимфаденита (МКБ 10 — L04) представлены ниже:
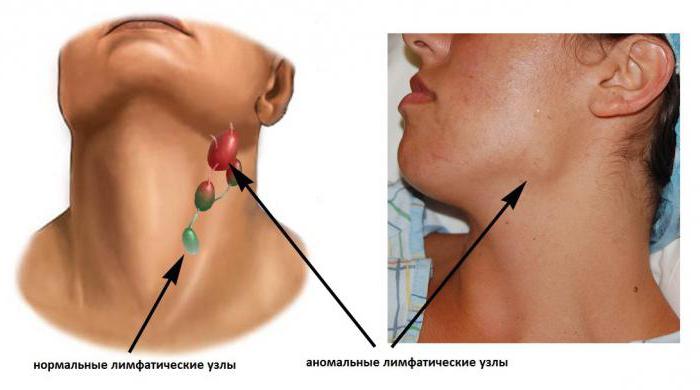
- неспецифическое воспаление происходит на фоне попадания в лимфоузел грибковой или вирусной инфекции, легче поддается лечению, реже приводит к осложнениям;
- специфическое воспаление является признаком тяжелой патологии, включая туберкулез, сифилис, брюшной тиф и чуму
В этом случае диагностика проходит уже на этапе хронического течения. Выделяются несколько стадий болезни в острой форме:
- Серозная. Не вызывает интоксикации и сильной лихорадки. Начальная стадия проникновения вредоносного микроорганизма в лимфоузел.
- Гнойная. Обозначает заражение бактериями. Сопровождается высокой температурой и требует оперативного вмешательства.
- Осложненная. Требует экстренного хирургического вмешательства, так как может привести к заражению всего организма.
Течение неспецифической формы шейного лимфаденита (код по МКБ 10 — L04) характеризуется распространением по лимфоузлу вирусов и грибков. Данная форма хорошо поддается терапии и редко вызывает осложнения. Распространение заболевания на другие лимфоузлы может привести к развитию тяжелой патологии под названием генерализованный лимфаденит.

Признаки шейного лимфаденита
Общими симптомами, указывающими на лимфаденит, являются:
- повышение температуры в острой стадии протекания заболевания;
- нарушение сна, потеря аппетита, слабость;
- нарушения неврологического характера, апатия, головокружение, мигрени;
- интоксикация.
В начале острого шейного лимфаденита (код по МКБ 10 — L04) отмечается уплотнение и увеличение лимфатических узлов. Пальпация болезненная. Это считается серозной стадией и требует обращения к врачу. В ином случае заболевание будет прогрессировать и перейдет в хроническую форму.
Признаками, характеризующими хроническую форму лимфаденита, являются:
- отечность лимфатических узлов;
- повышение температуры тела;
- сонливость, общее недомогание, нарушение сна;
- небольшая болезненность при пальпации.
На этапе хронического течения лимфаденита шейных лимфоузлов (МКБ 10 — L04) симптомы становятся невыраженными. Это связано с тем, что организм снижает количество ресурсов, которое тратится на борьбу с болезнью и привыкает к имеющемуся состоянию. В итоге происходит интоксикация организма продуктами распада и участками, подвергшимися некрозу.
Гнойное поражение тканей приводит к нарастанию внешних проявлений болезни и в итоге быстро обостряется. На гнойную стадию укажет пульсация и сильная боль, а также сильная припухлость лимфатических узлов. Подобное состояние считается угрожающим жизни и требует немедленного вмешательства.
Методы диагностики
Как выявляют шейный лимфаденит (МКБ 10 — L04)? Во время осмотра специалист пальпирует пораженные лимфатические узлы, а также окружающие их ткани на предмет определения причины болезни. Общее исследование крови даст информацию о наличии воспалительного процесса, сопровождающегося повышением количества лимфоцитов.

Если лимфаденит диагностируется без сопутствующих осложнений, то потребуется немедленное лечение. В случае, если доктор наблюдает изменения в других органах и системах, требуется провести дополнительное обследование, включающее такие тесты:
- общий и биохимический анализ крови;
- исследование на гистологию материала лимфоузла посредством пункции;
- рентгенологическое изучение грудной клетки (проводится при подозрении на туберкулез);
- УЗИ брюшной полости, если причина воспалительного процесса не была установлена;
- исследование крови на вирус иммунодефицита и гепатиты.
Вне зависимости от стадии заболевания, посещение врача является строго обязательной процедурой. Обострение лимфаденита может произойти в любой момент.
Лечение
Гнойный шейный лимфаденит (МКБ 10 — L04) лечится исключительно хирургическим путем. Очаг вскрывается, содержимое удаляется, рана обрабатывается и дренируется. После этого проводится симптоматическая терапия. Консервативное лечение проводится в зависимости от фактора, вызвавшего заболевание. Чаще всего назначаются анальгетики, общеукрепляющие препараты и противовоспалительные средства. В период ремиссии допускается проведение физиотерапии.
Профилактические меры
Что касается профилактики, то необходимо сразу лечить гнойные и воспалительные заболевания, возникающие в области грудной клетки и лица. Так как заболевание может возникнуть на фоне заражения полости рта, следует регулярно посещать стоматолога в профилактических целях.
Помимо этого, профилактика лимфаденита предполагает прием витаминно-минеральных комплексов, своевременную обработку царапин и ран на коже, а также лечение абсцессов, фурункулов и т. д. Лечить лимфаденит в домашних условиях недопустимо. Воспаленные лимфоузлы нельзя прогревать или прикладывать к ним компрессы!
Источник
Как правило, диагноз «подмышечный лимфаденит» пугает пациентов. Такая реакция обуславливается незнанием особенностей протекания болезни, хорошо поддающейся лечению и не оказывающей влияния на здоровье человека в последующем при условии своевременной диагностики.
В чем суть заболевания?
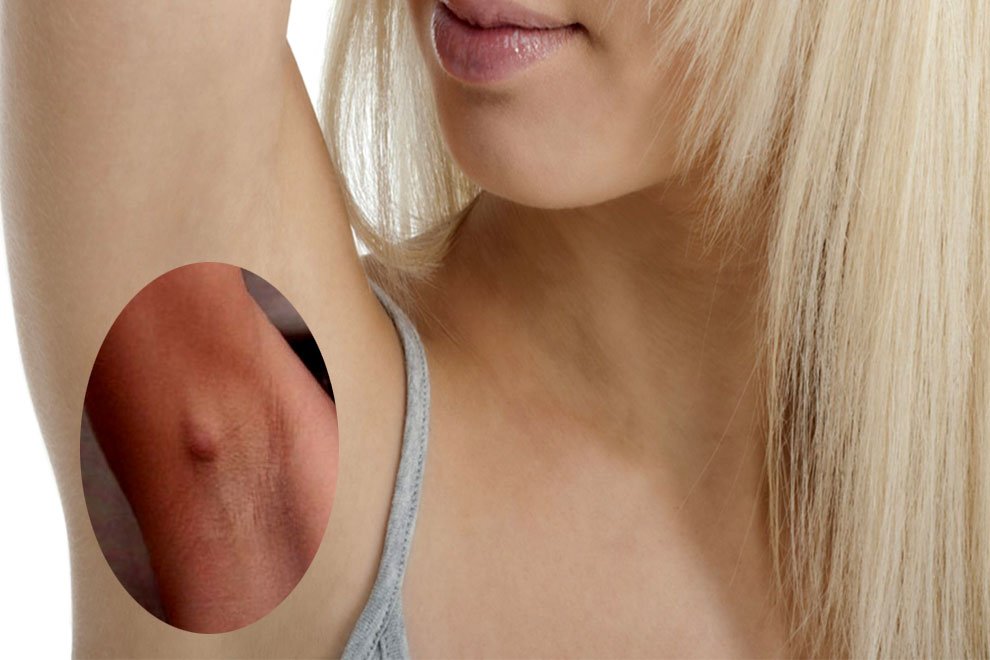
При заболевании ощущается сильная тянущая боль и отечность в районе подмышечной впадины
Подмышечный лимфаденит (код по международной классификации болезней МКБ-10 – L04.2) – это инфекционное заболевание, сопровождающееся воспалением подмышечных лимфатических узлов и увеличением их до значительных размеров. Возбудителями болезни выступают представители патогенной и условно-патогенной микрофлоры – диплококки, стафилококки, стрептококки, кишечная и синегнойная палочка, грибки и т.д.
Причины
Лимфаденит подмышечной области является прямым следствием инфицирования вирусами, грибками или бактериями, проникающими в лимфатические узлы следующими путями:
- лимфогенным – через зараженную лимфу;
- гематогенным – через кровь;
- контактным – при попадании патогенной микрофлоры в рану.
Болезнь может развиться на фоне:
- фурункулеза;
- туляремии;
- флегмоны;
- бруцеллеза;
- сифилиса;
- гонореи;
- экземы;
- СПИДа;
- туберкулеза;
- рака;
- трофических язв;
- гнойных ран;
- воспаления яичников у женщин;
- грибковых заболеваний – микроспории, трихофитии, споротрихоза;
- остеомиелита костей руки.
Провоцирующими факторами в данном случае могут выступать:
- пониженный иммунитет – в этом случае организм оказывается бессильным не только перед патогенной, но и перед условно-патогенной микрофлорой, безвредной для здорового человека;
- вредные привычки – злоупотребление курением и спиртными напитками приводит к снижению иммунитета и накоплению вредных веществ в организме.
Подмышечный лимфаденит может развиться на фоне кошачьих царапин или укусов. В этом случае возбудителями будут выступать риккетсии – микроорганизмы, обитающие в кошачьем организме.
Симптомы

Боль и дискомфорт под мышками – первый повод обратиться к врачу
Одним из первых проявлений подмышечного лимфаденита является боль под мышкой, в области лимфатических узлов, появляющаяся при прикосновении к пораженной области, а также признаки общей интоксикации и повышение температуры тела.
Кроме того, могут наблюдаться:
- отечность и покраснение кожных покровов (появляются при остром течении заболевания);
- ухудшение аппетита, непрекращающаяся головная боль, упадок сил, обусловленные интоксикацией организма;
- абсцессы при нагноении узлов (способны привести к некротическим изменениям структуры тканей и лимфоузлов);
- тахикардия при поражении сердечно-сосудистой системы;
- газовая крепитация, сопровождающаяся похрустыванием при надавливании;
- ограничение подвижности руки при поражении нервных тканей.
Диагностика
Постановка диагноза при подмышечном лимфадените производится комплексно и включает в себя:
- опрос и осмотр пациента;
- анализы крови и лимфы;
- пункцию лимфатического узла, позволяющую исключить болезнь Ходжкина или лейкоз;
- компьютерную томографию лимфосистемы;
- рентгеноконтрастную лимфографию – изучение проблемных мест при помощи контрастных веществ и специального оборудования;
- лимфосцинтиграфию – исследование проблемных мест при помощи радионуклидных веществ и специального оборудования;
- ультразвукового исследования.
Классификация

Простой подмышечный лимфаденит протекает незаметно, без ухудшения самочувствия и беспокойства
Заболевание классифицируется по характеру протекания, клинической картине и виду микроорганизмов, приведших к развитию патологии.
В зависимости от характера протекания лимфаденит подразделяется на:
- острый, сопровождающийся явно выраженной симптоматикой – отеками, болями, появлением уплотнений в подмышечных впадинах, значительным повышением температуры тела и общей интоксикацией организма;
- хронический, характеризующийся незначительным увеличением лимфатических узлов (самочувствие больных при этом остается нормальным, боль при пальпации отсутствует).
В зависимости от клинической картины лимфаденит подразделяется на:
- Простой. Протекает незаметно, без ухудшения самочувствия и беспокойства. Боль и покраснение кожи отсутствуют. Температура тела не поднимается. Наблюдается незначительный дискомфорт в области подмышечной впадины и незначительное увеличение лимфатических узлов в размерах.
- Серозный. Сопровождается усилением дискомфорта в подмышечной впадине, значительным увеличением лимфоузла, болезненностью, появляющейся при прикосновении. Воспаленная область краснеет, становится горячей на ощупь. Узлы и ткани соединяются в горячий, болезненный «пакет». Общее самочувствие не ухудшается.
- Гнойный. К вышеперечисленным симптомам добавляются слабость и повышение температуры тела. Происходит нагноение лимфатических узлов. Образуются свищи. Воспаление переходит на близрасположенные ткани.
В зависимости от вида микроорганизмов, приведших к развитию заболевания, лимфаденит подразделяют на:
- специфический, развившийся на фоне болезней, поражающих лимфатические узлы – онкологических заболеваний, туберкулеза, бруцеллеза, сифилиса, туляремии;
- неспецифический, развивающийся на фоне ослабления иммунитета под воздействием стрептококков, стафилококков и т.д.
В зависимости от локализации подмышечный лимфаденит разделяется на:
- левосторонний;
- правосторонний;
- двусторонний.
Как вылечить лимфаденит подмышечных лимфатических узлов?

При необходимости лечение подмышечного лимфаденита проводят оперативным методом
Основными направлениями в лечении лимфаденита под мышкой у женщин, мужчин и детей являются:
- медикаментозная терапия;
- физиотерапия;
- народные методы лечения;
- оперативное лечение.
Лечение детей производится точно так же, как и взрослых. Дозировка лекарственных препаратов подбирается с учетом возраста и веса ребенка.
Медикаментозная терапия
Медикаментозное лечение при подмышечном лимфадените позволяет:
- устранить первопричину заболевания;
- уменьшить выраженность воспалительных процессов в лимфатических узлах;
- улучшить общее самочувствие.
С этой целью могут быть назначены:
- нестероидные противовоспалительные средства;
- антигистаминные препараты;
- антибиотики;
- противовирусные средства;
- противогрибковые препараты;
- противотуберкулезные средства.
Назначением тех или иных лекарственных препаратов, в том числе и антибиотиков, при подмышечном лимфадените должен заниматься врач. Самолечение в данном случае недопустимо ввиду того, что может привести к усугублению имеющихся проблем со здоровьем.
Физиотерапия
Необходимо создание покоя для области поражения, проведение адекватной антибиотикотерапии и витаминотерапии
Физиотерапия при подмышечном лимфадените позволяет облегчить общее состояние заболевших, снизить выраженность воспалительных процессов в лимфатических узлах, ускорить восстановление поврежденных тканей. Больным, как правило, рекомендуются:
- ультравысокочастотная терапия (УВЧ);
- лазеротерапия;
- гальванизация.
УВЧ-терапия
УВЧ-терапия – это процедура, заключающаяся в воздействии на человеческий организм высокочастотным электромагнитным полем и приводящая к:
- росту температуры в зоне воздействия;
- расширению сосудов и перемещению лейкоцитов в пораженную область;
- разрастанию соединительной ткани.
Описанные изменения усиливают местный тканевый иммунитет и способствуют быстрому купированию воспалительных процессов.
Показаниями к УВЧ-терапии является наличие острого воспалительного процесса в лимфоузлах, а противопоказаниями – опухолевые процессы и туберкулез.
Внимание! УВЧ-терапию не следует применять при признаках, указывающих на инфекционные процессы в организме – повышение температуры тела, озноб, тахикардию, мышечные боли и т.д
Лазеротерапия
Лазеротерапия – это процедура, заключающаяся в воздействии на человеческий организм волнами определенной частоты с целью:
- улучшения микроциркуляции в воспаленном узле;
- снятия воспаления;
- обезболивания;
- ускорения регенерации тканей.
Показаниями к использованию метода являются острые и хронические лимфадениты, а противопоказаниями:
- опухолевые процессы;
- туберкулез;
- наличие доброкачественных образований в области воздействия.
Гальванизация
Гальванизация – это процедура, заключающаяся в воздействии на организм электрическим током низкого напряжения и малой силы, проходящим через ткани, с целью:
- обезболивания;
- улучшения микроциркуляции в пораженной области;
- ускорения регенерации тканей и нервных волокон.
Методика используется:
- в восстановительном периоде после устранения причины, приведшей к развитию острого лимфаденита и снижения выраженности воспалительных процессов в лимфатических узлах;
- при хронических формах патологии.
Народные методы лечения

Перед применением любого народного средства следует проконсультироваться с лечащим врачом на предмет противопоказаний
Средства народной медицины используются в качестве дополнения к основному лечению с целью снятия воспаления, улучшения общего состояния здоровья и ускорения выздоровления на ранних стадиях заболевания.
Использование средств народной медицины допустимо лишь в комплексе с приемом антибактериальных, противовирусных или противогрибковых средств и только после выявления истиной причины лимфаденита.
Наиболее популярными способами лечения подмышечного лимфаденита являются:
- прогревание лимфатических узлов;
- использование травяных сборов и настойки эхинацеи.
Перед применением того или иного народного средства следует проконсультироваться с лечащим врачом и получить его одобрение.
Прогревание лимфатических узлов противопоказано при:
- наличии опухолевых процессов в лимфоузлах;
- развитии аденофлегмоны;
- туберкулезном поражении лимфоузлов;
- наличии признаков интоксикации организма – головных и мышечных болей, повышенной температуры тела, учащенного сердцебиения.
Оперативное лечение
Оперативное лечение используется при развитии гнойных осложнений лимфаденита – абсцессов и аденофлегмон. Под общим или местным обезболиванием гнойный очаг вскрывается, гной и поврежденные ткани удаляются, рана промывается антисептическими растворами, ушивается и дренируется (в полость вставляется дренаж – специальная трубка, предназначенная для оттока жидкости и гноя и введения лекарственных препаратов).
Профилактика

Правильное питание – одна из мер для профилактики и предотвращения развития подмышечного лимфаденита
Профилактика подмышечного лимфаденита включает в себя:
- защиту от инфицирования и своевременное лечение вирусных, грибковых и инфекционных заболеваний;
- сведение к минимуму вероятности травмирования области подмышек;
- соблюдение правил личной гигиены;
- укрепление иммунитета;
- ведение здорового образа жизни;
- качественное питание.
Прогноз
Своевременное и адекватное лечение подмышечного лимфаденита способно полностью излечить заболевание, хотя и может занять продолжительное время. Игнорирование признаков болезни может привести к необратимым изменениям в организме, вплоть до летального исхода.
Источник
Лимфоаденопатия — изменение размеров, количества или консистенции лимфатических узлов у детей. В большинстве случаев это доброкачественные изменения определенных групп лимфоузлов (локализованная форма) — в 75%.
Увеличение генерализованое (множественных групп л/у) встречается в 1/4 части болезней, а злокачественные заболевания составляют 1,1% случаев.
У здоровых детей лимфоузлы пальпируются в виде единичных (1–2) образований, размером до 0,5 см в диаметре, мягко-эластичной консистенции, не спаянных между собой, кожей и окружающими тканями, подвижных, безболезненных, без признаков воспаления.
Данные о состоянии лимфатических узлов обязательно должны быть четко отражены в истории развития ребенка, поскольку являются важными для динамического наблюдения.
Особенности у детей:
- Наиболее часто лимфоаденопатия выявляется у детей 3–14 лет.
- Увеличение лимфоузлов может быть результатом лимфаденита. Лимфаденит – увеличение лимфоузлов, обусловленное воспалительной реакцией непосредственно в ткани узла. При этом воспалительную реакцию вызывает возбудитель, попадающий непосредственно в лимфатический узел.
- Увеличением считается диаметр более 1 см, паховых — более — 1,5 см.
- Реактивная гиперплазия лимфоузлов (реактивный лимфаденит) – их увеличение, обусловленное иммунной реакцией на удаленный очаг инфекции, генерализованную инфекцию, аутоиммунные процессы. Клинически, до биопсии, дифференцировать лимфаденит и реактивную гиперплазию сложно, а зачастую невозможно у большинства пациентов.
- Злокачественность повышается с возрастом.
- Длительность менее 2 недель или более года — маловероятно злокачественное заболевание.
- Увеличение лимфоузлов до биопсии можно трактовать как лимфоаденит в следующих случаях:
- четкая ассоциация увеличенных лимфоузлов с первичным очагом воспаления, расположенных в одной или смежных анатомических областях;
- наличие отчетливых признаков локального воспаления: покраснение кожи над лимфатическим узлом, его спаянность с кожей или подкожной клетчаткой, флюктуация, образование свища;
- увеличение лимфоузла как проявление инфекционного заболевания, когда диагноз установлен, исходя из других доминирующих признаков.
Код МКБ:
- R59 — увеличение лимфатических узлов
- R59.0 — локализованное увеличение лимфатических узлов.
- R59.1 — генерализованное увеличение лимфатических узлов (кроме лимфоаденопатии при ВИЧ).
- R59.9 — неуточненное увеличение лимфатических узлов.
Эти коды используются редко, так как любая лимфоаденопатия требует уточнения и определения причины изменения лимфоузлов.
Причины лимфоаденопатии у детей
Лимфатические узлы представляют собой важную составляющую часть лимфатической системы человека, необходимой для нормальной жизнедеятельности организма.
Лимфоузлы – это структурная единица иммунитета и каждый лимфоузел это отдельный орган со своим кровоснабжением и определенным набором функций.
Функции лимфоузлов:
- регулирование обмена жидкости, белков и жиров в организме;
- очищение (фильтр) внутренней среды от продуктов распада, метаболитов микробных клеток и вирусов;
- антигенная дифференцировка В- и Т-лимфоцитов, в результате которой происходит образование плазматических клеток, вырабатывающих иммуноглобулины.
Локализованная лимфаденопатия – это увеличение строго одной группы ЛУ или нескольких групп, расположенных в одной или двух смежных анатомических областях (наличие первичного очага не обязательно).
У детей с локализованной лимфаденопатией наиболее часто вовлекаются шейные ЛУ (85,0%), на втором месте стоят подмышечные ЛУ (6,7%).
Увеличение лимфоузлов может быть связано с различными процессами происходящими в нем:
- локальное воспаление;
- разрастание ткани в связи с размножением клеток (лимфоцитов и макрофагов), как ответ на антигенную стимуляцию, опухоль, поликлональная лимфоаденопатия;
- метастазы опухолей;
- болезни накопления и инфильтрация макрофагами, нагруженными продуктами обмена веществ (метаболитами).
Ключи к диагностике (жалобы, анамнез):
- животные, укусы насекомых;
- хронический прием медикаментов (атенолол, аллопуринол, капотен, карбамазепин, гидрасалазин, пенициллины, дифенин, бисептол, пириметамин);
- путешествия, прививки;
- врожденные иммунодефициты, ВИЧ;
- семейный анамнез (туберкулез).
По размеру лимфоузлов:
- менее 2см — доброкачественная лимфоаденопатия;
- более 2 см — злокачественная.
По локализации:
- злокачественная — под/надключичные, подколенные, генерализованные формы;
- доброкачественная — подчелюстные, паховые.
Причины увеличения отдельных групп лимфоузлов
Внутрибрюшные:
- злокачественные опухоли;
- мезентериальный аденит.
Подмышечные:
- болезнь «кошачьей царапины»;
- инфекционные процессы в области верхних конечностей, грудной стенки;
- злокачественные опухоли.
Шейные:
- бактериальный лимфаденит;
- инфекции ЛОР-органов;
- токсоплазмоз;
- инфекционный мононуклеоз;
- злокачественные опухоль;
- болезнь Розаи – Дорфмана;
- болезнь Кавасаки.
Пахово-подвздошные:
инфекционные процессы в области нижней конечности, паховой области
Медиастенальные:
- злокачественные опухоли;
- туберкулез;
- саркоидоз;
- гистоплазмоз;
- кокцидиомикоз.
Затылочные:
- краснуха;
- инфекционные процессы в области волосистой части головы.
Околоушные:
- болезнь «кошачьей царапины»;
- инфекции в области глаз.
Лимфоаденопатия головы и шеи
Чаще всего лимфоаденопатия в этом регионе — инфекция (перенесенная или текущая)
- Чаще всего инфекционные процессы — зубы, ротоглотка, глаза, отит, токсоплазмоз, цитомегаловирусная инфекция, мононуклеоз, туберкулез.
- Длительная лимфоаденопатия — редко.
- Под/надключичные лимфоузлы увеличиваются редко, обязательно нужно смотреть: увеличение справа — поражение органов средостения и легких, слева — органы живота.
- Глоточные миндалины могут быть местом развития злокачественной лимфомы.
Лимфоаденопатия подмышечных лимфоузлов
- Чаще неспецифическое поражение в ответ на инфекцию или повреждение.
- Длительно увеличиваются редко.
- Сигнальные лимфоузлы при раке молочной железы.
- Лимфома, меланома конечности.
Изменения паховых лимфатических узлов
- Отток лимфы от ног, гениталий, ягодиц, стенки живота ниже пупка.
- Могут быть увеличены до 2 см в норме.
- Чаще всего реактивные изменения или инфекция.
- Лимфома Ходжкина, рак половых органов, меланома.
Диагностика
При обследовании ребенка с лимфоаденопатией необходимо оценить локализацию и объем поражения, характеристики лимфоузлов, наличие инфекции или других симптомов (интоксикация, увеличение печени и/или селезенки, лихорадки, слабость, потеря веса, ночной пот, боли в суставах, сыпь).
Генерализованная лимфоаденопатия:
- увеличение лимфузлов в 2 и более разных анатомических областях;
- вероятнее всего серьезные инфекции, аутоиммунные заболевания, метастазы;
- необходимо специальное обследование;
- редко при опухолях. чаще при лейкемии, лимфоме, метастазах.
Что нужно помнить:
- если причина увеличения лимфоузлов непонятна, а лимфоаденопатия наблюдается в зоне, где в норме могут пальпироваться лимфоузлы — нужно подождать 2-3 недели и провести повторный осмотр;
- нельзя назначать глюкокортикоиды (гормоны) — они вредны, отсрочат или спутают диагноз!
При сохранении, увеличении, появлении новых увеличенных, измененнных лимфоузлов, появлении общих симптомов (интоксикация, увеличение печени и/или селезенки, лихорадки, слабость, потеря веса, ночной пот, боли в суставах, сыпь), наличия или появления лимфоузлов, где в норме их не видно, особенно надключичных — быстро решать вопрос о биопсии.
Источник
