Уртикарный васкулит код мкб
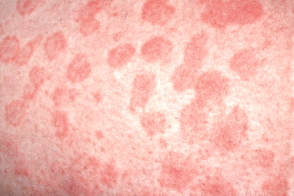
Уртикарный васкулит (urticarial vasculitis)
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
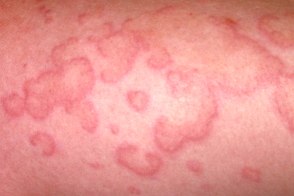 Уртикарный васкулит (urticarial vasculitis,некротический уртикароподобный васкулит) — системное заболевание,характеризующееся появлением на коже волдырей,сохраняющихся более 24 ч,и гистологическими признаками лейкоцитокластического васкулита.Код
Уртикарный васкулит (urticarial vasculitis,некротический уртикароподобный васкулит) — системное заболевание,характеризующееся появлением на коже волдырей,сохраняющихся более 24 ч,и гистологическими признаками лейкоцитокластического васкулита.Код
по МКБ-10: L95.9
Этиология и эпидемиология
Распространенность заболевания составляет 5 случаев на миллион в год.В 60-80% случаев заболевают женщины в возрасте 30-50 лет,реже мужчины и очень редко дети.Болезнь наблюдается у 5% пациентов с хронической крапивницей.Различают:
- Нормокомплиментарную форму,встречающуюся в 70-80% с доброкачественным течением.
- Гипокомплиментарную форму с системными осложнениями.
- Гипокомплиментарный синдром уртикарного васкулита (McDuffie syndrome),тесно связанный с красной волчанкой,встречающийся в 5% случаев.
Полагают,что уртикарный васкулит,подобно аллергическим васкулитам кожи,обусловлен формированием и отложением иммунных комплексов в стенках сосудов,активацией системы комплемента и дегрануляцией тучных клеток из-за действия анафилотоксинов С3а и С5а.Иммунокомплексные аллергические реакции возникают через 1-2 нед после контакта с антигеном.Отложение комплексов антиген- антитело (IgG и IgM) и C3 внутри и вокруг стенок преимущественно посткапиллярных венул в поверхностной дерме и на дермально-эпидермальном
соединении ведет к активации комплемента и привлечению в очаг повреждения нейтрофилов,которые высвобождают коллагеназу и эластазу,разрушающих сосудистую стенку.Активация эндотелиальных клеток приводит к потере антикоагулянтных и фибринолитических свойств,что приводит к осаждению фибрина и фибриноидной дегенерации пораженных сосудов.
Появление аутоантител IgG,направленных против коллагеноподобной области C1q и активация комплемента через классический путь ведет к снижению уровня C1q.
Пока неизвестно является ли заболевание наследственным ,но описан случай у идентичных близнецов,а недавнее исследовние двух случаев аутосомно-рецессивного гипокомплементарного васкулита выявило гомозиготные мутации в ДНКазе1L3,кодирующей эндонуклеазу
В большинстве случаев уртикарный васкулит носит идиопатический характер,но в ряде случаев выявлена связь с приемом медикаментов,инфекциями,факторами внешней среды и рядом заболеваний.
Триггеры заболевания
- Инфекции (гепатит В и С,инфекционный мононуклеоз и болезнь Лайма)
- Медикаменты (циметидин,дилтиазем,прокарбазин,йодид калия,флуоксетин,прокаинамид,циметидин,этанерцепт,инфликсимаб,кокаин,метртрексат и нестероидные противовоспалительные препараты
- Сывороточная болезнь
- Физические факторы (физические нагрузки,воздействие тепла или холода)
Ассоциированные заболевания
- Аутоимунные заболевания (системная красная волчанка,синдром Шегреа)
- Гематологические заболевания ( плазмоклеточная дискразия (IgM,IgG,IgA),болезнь Кастельмана,криоглобулинемия и идиопатическая тромбоцитопения)
- Злокачественные заболевания (лимфома Ходжкина,острый нелимфоцитарный лейкоз,острый миелолейкоз,миелома (IgA),аденоокарцинома толстой кишки,рак почки)
Клиническая картина

Заболевание характеризуется высыпанием множественных,четко очерченных волдырей,чаще округлой формы,иногда довольно плотной консистенции,сохраняющихся на одном и том же месте более 24-48 часов (обычно в течение 3-5 дней,а иногда до 3 -х недель).В этом периоде локализация,форма и размеры элементов сыпи практически не меняются.Цвет высыпаний в начале красный,по мере разрешения процесса — с зеленовато-желтым оттенком,при диаскопии бледнеют.После исчезновения волдырей на их месте остается геморрагическая
сыпь в виде «кайенского перца»,не меняющаяся
при диаскопии.
Локализация сыпи преимущественно на туловище и проксимальных отделах конечностей,реже на лице.Элементы сыпи обычно сливаются,образуя кольцевидные,дугообразные или причудливые фигурные бляшки.В 30-40% случаев высыпания сопровождаются ангиоотеком.Изредка наблюдаются эритематозные пятна,феномен Рейно и высыпания пузырей.Субъективно пациентов беспокоит жжение,боль,напряжение и,реже,зуд в очагах поражения.
Системные поражения при уртикарном васкулите
Чаще наблюдаются при гипокомплиментарной форме заболевания
- Общие симптомы: лихорадка (10-15% ),недомогание и миалгия
- Суставы (60-70%): артралгия,полиартрит (коленные,голеностопные,локтевые,лучезапястные,пястно-фаланговые и межфаланговые суставы),синовит
- Абдоминальные симптомы (20-30%) : тошнота,рвота,абдоминальная боль,кишечные кровотечения или диарея.Спленомегалия или гепатомегалия
- Глаза (более 10%) : эписклерит,увеит,склерит,конъюнктивит
- Легкие (5-20%) : кашель,одышка или кровохарканье
- Почки (10-20%) : гломерулонефрит,кратковременная или стойкая микроскопическая гематурия и протеинурия
- Лимфаденит (5%)
- ЦНС (редко) : внутричерепная гипертензия,атрофия зрительного нерва
Гипокомплиментарный синдром уртикарного васкулита (в 50% случаев приводит к возникновению системной красной волчанки)
Течение.Нормокомплиментарная форма является доброкачественным и часто самоизлечивающимся состоянием с крайне редкими рецидивами.Гипокомплиментарная форма и гипокомплементарный синдром уртикарного васкулита являются хроническим процессом с частыми рецидивами и осложнениями.
Осложнения: гломерулонефрит,хроническая
обструктивная болезнь легких,системная красная волчанка,ангиоотек гортани
Диагностические критерии уртикарного васкулита
Диагноз ставится на основании двух основного и двух или более второстепенных критериев
Основные критерии
- крапивница в течение 6 месяцев
- гипокомплиментемия
Второстепенные критерии
- доказанный биопсией васкулит
- артралгия или артрит
- увеит или эписклерит
- гломерулонефрит
- периодические боли в животе
- снижение C1q или наличие анти-C1q аутоантител
Диагностика
- Общий анализ крови: часто повышение СОЭ
- Общий анализ мочи: в 10% случаев микрогематурия и протеинурия
- Биохимическое исследование крови: АСТ,АЛТ,билирубин,креатинин,остаточный азот
- Обследование уровня антинуклеарных антител,криоглобулинов,циркулирующих иммунных комплексов
- Исследование крови на ревматоидный фактор и СРБ
- Определение уровня C1q,C3,C4 и CH50 2 или 3 раза в течение нескольких месяцев наблюдения.
- ИФА на вирусы гепатита В и С,боррелиоз
- Рентгенография грудной клетки
- Консультация офтальмолога
Гистологическое исследование
В ранней стадии в дерме выявляют воспаление венул и инфильтраты из нейтрофилов без признаков некротического васкулита. Позднее развивается картина некротического васкулита: периваскулярные инфильтраты,состоящие преимущественно из нейтрофилов,лейкоклазия (распад нейтрофилов с образованием «ядерной пыли»),отложение фибриноида в стенке сосудов и вокруг них,набухание эндотелиальных клеток,умеренный диапедез эритроцитов. С помощью иммунофлюоресцентного окрашивания выявляют в 70% отложения иммуноглобулинов,компонентов
комплемента (С3) и фибриногена в стенках и вокруг сосудов верхних слоев дермы.
Дифференциальная диагностика
- Крапивница (включая нейтрофильную и мультиформную)
- Укусы членистоногих и папулезная крапивница
- Наследственный и приобретенный ангиоотек
- Реакция типа сывороточной болезни
- Фигурные эритемы (центробежная,ползучая извилистая,ревматическая)
- Болезнь Стилла у взрослых
- Синдром Шницлера
- Синдром Макла -Уэлса (криопирин-ассоциированный периодический синдром)
- Синдром Свита
- Болезнь Кавасаки
- Вирусные экзантемы
- Капиллярит
- Уртикарная фаза буллезного пемфигоида
- Атипичная мультиформная эритема
- Ревматоидный нейтрофильный дерматит
Лечение
Первая линия терапии
- Антигистаминные препараты H1 блокаторы:
- Дезлоратадин 5 мг в сутки;
- Левоцетиризин 5 мг в сутки;
- Лоратадин 10 мг в сутки;
- Фексофенадин 120 — 180 мг в сутки;
- Цетиризин 10 мг в сутки;
- Эбастин 10-20 мг в сутки;
- Рупатадин 10 мг в сутки.
- Антигистаминные препараты H2 блокаторы
- циметидин 300 мг внутрь 3 раза в сутки
- ранитидин 150 мг внутрь 2 раза в сутки
- Доксепин 10 мг — 25 мг 2- 3 раза в сутки
- Нестероидные противовоспалительные препараты
- индометацин по 75-200 мг/сут внутрь
- ибупрофен по 1600-2400 мг/сут внутрь
- напроксен по 500-1000 мг/сут внутрь
- Гидроксихлорохин (плаквенил) 200 мг два раза в день
Вторая линиия терапии
- Колхицин 0,6 мг внутрь 2-3 раза в сутки
- Дапсон 50-150 мг/сут внутрь
Третья линия терапии
- Преднизон 20-60 мг в день
- Иммуноглобулин человеческий внутривенно
- Препараты золота (тауредон,миокризин,кризанол) внутримышечно
Четвертая линия терапии
- Иммунодепрессанты: азатиоприн,циклофосфамид,циклоспорин,мофетил микофенолята,метотрексат
- Биологические прпараты: анакинра,анакинумаб,тоцилизумаб,омализумаб,ритуксимаб
Цитируемая литература
Дополнительно по этой теме на сайте
Уртикарные дерматозы (urticarial dermatoses)
Источник
Острые и хронические заболевания сосудов встречаются в практике специалистов несколько реже кардиальных проблем. В рамках международного классификатора (МКБ-10), обе группы нарушений находятся в едином комплексе в пределах одного раздела, потому во многих случаях между диагнозами имеется явная связь.
Геморрагический васкулит — это острое аутоиммунное заболевание с формированием выраженной кожной сыпи, поражением суставов, пищеварительного тракта и почек. Суть заключается в воспалении сосудов. Если говорить точнее — капилляров и мелких структур, обеспечивающих питание этих тканей.
Заболевание имеет неинфекционное, асептическое происхождение. При этом триггером (спусковым механизмом) зачастую выступает именно поражение бактериями или вирусами в предшествующий период.
Но сама патология связана с нарушением активности защитных сил организма —иммунитет начинает атаковать здоровые клетки.
Симптоматика явная, но не всегда одинаково тяжелая. Зависит от ситуации. Дифференциальная диагностика, отграничение заболеваний позволяет поставить точку в вопросе.
Нарушение имеет несколько названий. Геморрагический васкулит — не общепринятое, в рамках классификатора патологический процесс определяется как аллергическая пурпура, код по МКБ-10 — D69.0 с постфиксами, уточняющими происхождение. Также встречается наименование — болезнь Шенлейн-Геноха.
Терапия консервативная, в тяжелых случаях требуется госпитализация в гематологический стационар.
Механизм развития
Точно сказать, почему и как формируется отклонение, врачи пока не могут. Это связано со сложным и многогранным комплексом, лежащим в основе генеза нарушения.
Однако превалирующей остается теория гиперсенсибилизации организма.
Что это такое?
В результате воздействия неблагоприятных внешних факторов тело мобилизуется, интенсивность работы защитных сил, иммунной системы резко повышается. От этого зависит биологическое существование.
Подобная активность досталась человеку от далеких предков. Обычно такими неблагоприятными внешними факторами выступают патогенные микроорганизмы, вирусы или же аллергены.
В первом случае возможно перенесение инфекционного процесса. Во втором речь идет, в том числе, и о слабых иммунных ответах. Вплоть до простой крапивницы.
По окончании течения нарушения организм сохраняет состояние «повышенной боевой готовности».
В определенный момент происходит сбой. Начинается ложный иммунный ответ. Страдают собственные ткани организма: мелкие сосуды. В частности венулы, капилляры.
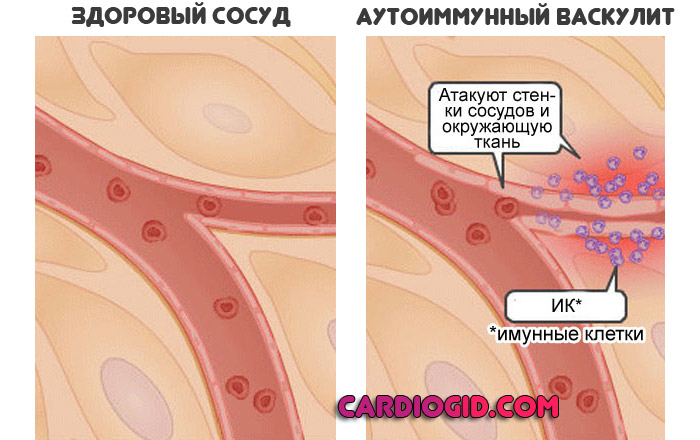
В этом плане геморрагический васкулит ничем не отличается от прочих аутоиммунных патологий вроде болезни Крона, или ревматоидного артрита. Другая только локализация.
Защитная система вырабатывает особые антитела к собственным клеткам. Наблюдается соединение их в комплексы, которые оседают на тканях и вызывают разрушение.
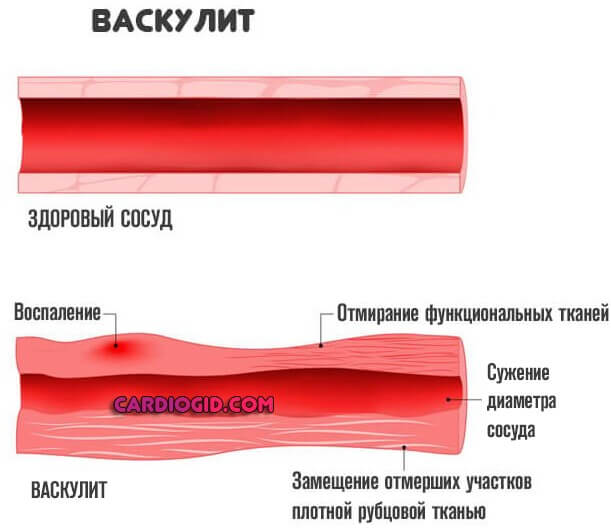
Итогом оказывается воспаление той или иной степени выраженности. Клиническая картина разнится, зависит от силы ответа, особенностей организма пациента.
Воспалительный процесс имеет асептическое происхождение, не сопровождается бактериальным или вирусным поражением, но от этого не становится менее опасным.
В отсутствии терапии следующий этап — развитие осложнений, венчающих общий механизм (см. ниже).
Классификация
Типизация проводится по двум критериям. Первый — это локализация патологического процесса. Согласно ей, выделяют следующие виды нарушения:
- Кожная форма. Сопровождается обильными высыпаниями по всему телу. Локализация геморрагической сыпи — преимущественно вовлекаются голени, ягодицы, колени. Реже прочие области.
Симптомы общего характера присутствуют не всегда. Протекает болезнь вариативно. Чем больше объем вовлечения кожных покровов в процесс, тем выше тяжесть патологии и хуже состояние пациента.
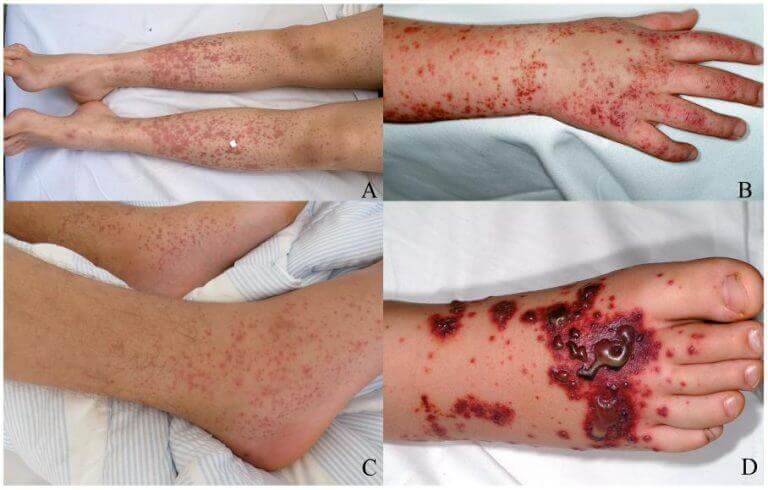
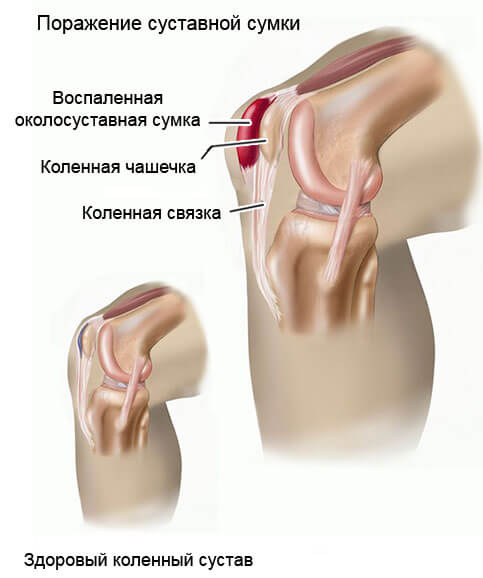
- Суставная форма. В изолированном виде встречается исключительно редко. Дебютирует с артралгии. Боли в коленях, бедрах, локтях. Развивается типичная клиническая картина, присущая для ревматоидного поражения. Продолжается подобное нарушение около 3-4 дней, потом сходит на нет. Но может рецидивировать.
- Кожно-суставная форма. Смешанная, сопровождается поражением как дермальных слоев, так и опорно-двигательного аппарата.
Наблюдается в 10% случаев и дает выраженную картину того и другого описанных процессов. Изначально протекает несколько тяжелее, что делает необходимым срочное лечение.
- Абдоминальный тип. Как и следует из названия, превалирует локализация в сосудах брюшной полости и органах, находящихся в ней.
Встречается разновидность редко. Примерно в 5% клинических случаев или менее. Но есть противоречивые данные.
Основу симптоматического комплекса составляют боли в животе разной интенсивности. В некоторых случаях по типу кишечной колики.
Дискомфорт может сохраняться до нескольких дней, возникает регулярно, что наводит на мысли о патологиях пищеварительного тракта и требует обследования.
Диагностика ставит точку в вопросе происхождения неприятного ощущения.
- Почечная форма. Наиболее опасная из всех. Для нее типично поражение парного фильтрующего органа.
Обычно вовлекаются сразу оба, симметричное вовлечение дает наиболее грубые нарушения работы мочевыдительного тракта. Вплоть до выраженной дисфункции.
Патология клинически представлена вторичным гломерулонефритом, аутоиммунным воспалением.
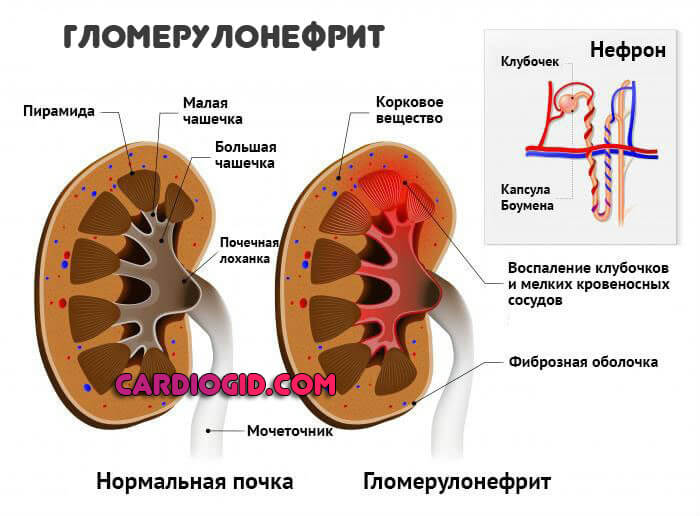
Внимание:
Почечная недостаточность становится закономерным итогом, если срочно не начать лечение.
В то же время, растут риски злокачественной гипертензии, то есть стойкого критического роста артериального давления. Что тоже оказывается осложнением этого типа процесса.
- Смешанная форма. Как показывает практика, наиболее распространенная. Определяется системным поражением организма. Клиника соответствующая, сопровождается дисфункцией сразу нескольких структур.
Подобный метод классификации считается ключевым с точки зрения подбора терапии.
Другой способ подразделить заболевание — по тяжести течения. Это не менее важный критерий.
- Легкая степень. Минимальный дискомфорт, объем высыпаний незначительный. Ограничивается четким очагом в области нижних конечностей, поясницы, ягодиц.
Симптомы не всегда обращают на себя внимание. Полное излечение возможно и без помощи докторов. Спонтанный регресс наступает почти в 100% случаев.
- Средняя степень. Уже требует вмешательства специалистов. Сопровождается сыпью, болями в суставах. Также возможно обнаружение примесей крови в моче, если исследовать урину в лабораторных условиях.
Как правило, прогноз на восстановление благоприятный. Не считая запущенных случаев с критическими осложнениями. Но это большая редкость.
- Тяжелая степень. Наблюдается поражение сразу нескольких систем. Обильные некротические высыпания на коже, макрогематурия, которая делает видимой кровь в моче, боли в пояснице, вовлечение брюшных сосудов с вероятностью кровотечений, сильный дискомфорт в суставах на фоне вторичного аутоиммунного артрита.
Высоки риски тяжелых нарушений работы органов или летального исхода. Такая форма лечится исключительно в стационаре.
Обе классификации используются в практике специалистов одинаково часто. В том числе для уточнения диагноза и его правильного кодирования.
Симптомы
Как было сказано, наиболее распространенная смешанная форма геморрагического васкулита. Клиническая картина в большей мере зависит от локализации нарушения.
Соответственно, общая форма сопровождается целой группой проявлений:
- Кожная сыпь. Интенсивность зависит от тяжести расстройства. В легких случаях — это небольшие участки, в сложных — все тело.
По характеру дефекты выглядят как красноватые или фиолетовые, насыщенно малиновые пятна неправильной круглой формы, (см. фото ниже). Гладкие. Не зудят и не беспокоят пациента.
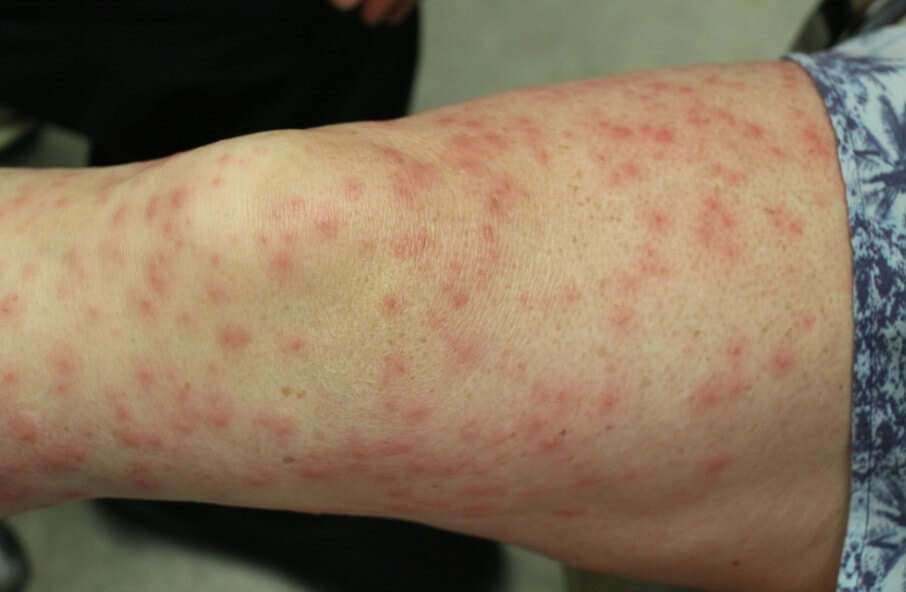
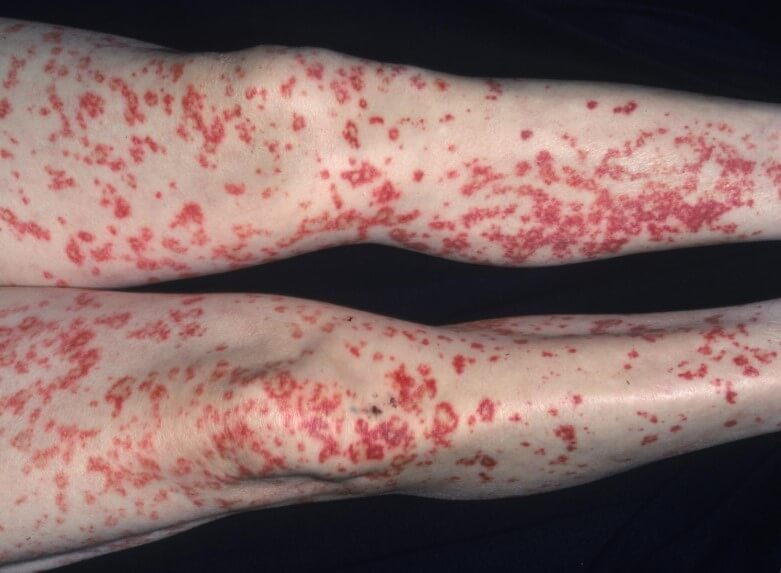
В сложных ситуациях, в качестве внешних проявлений васкулита возможен папулезный компонент. То есть в центре образуется небольшой пузырек с жидкостью, который вскрывается и начинает изъязвляться.
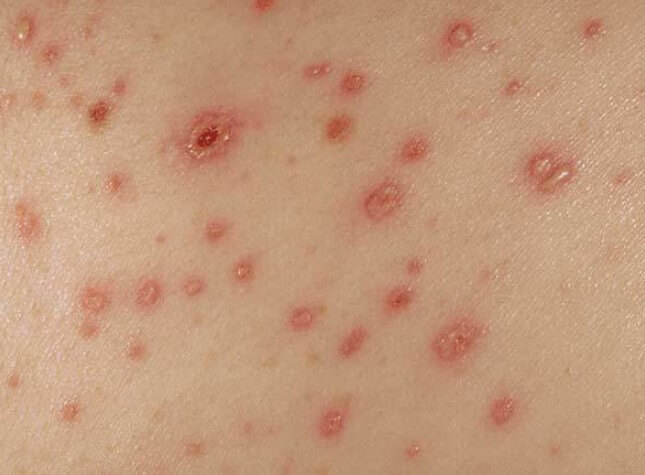
Некроз (то есть отмирание) пораженного участка — указание на тяжелое течение патологического процесса.
В таких случаях возможен зуд, встречается жжение кожного покрова. Отдельные очаги сыпи могут сливаться воедино, формируя большие области.
- Повышение температуры тела. Крайне распространенный симптом. Встречается почти у 80% пациентов. С этого и начинается геморрагический васкулит. Уровень зависит от тяжести поражения. В легких случаях показатели едва достигают 37.5, но это далеко не предел. Гипертермия сопровождает патологию на протяжении всего ее течения.
- Боли в животе. Незначительные по силе, как правило. Давящие. Тянущие. Нечеткие в плане локализации. Блуждают и разливаются по всей брюшине. В более сложных случаях напоминают кишечные колики, как при метеоризме. Но после отхождения газов самочувствие остается неизменным.
- Нарушения мочеиспускания. Редкое посещение туалетной комнаты, малый объем отходящей урины. Это тревожный признак. Он может указывать на начало почечной недостаточности. Также встречаются боли в пояснице, жжение при посещение туалетной комнаты, спонтанный рост артериального давления, выраженное изменение оттенка мочи на красноватый или даже розовый.
- Боли в суставах. Геморрагический васкулит сопровождается преимущественным поражением нижних конечностей. Потому первыми страдают бедра и колени. Затем возможно вовлечение локтей, кистей, плеч. Клиника напоминает таковую при артрите. Боли, нарушение двигательной активности, ощущение сдавливания и сковывания движений, отечность, покраснение, рост местной температуры. Таковы типичные признаки.
Если говорить о более «специализированных», узких формах геморрагического васкулита, клиника будет соответствовать локализации поражения.
| Локализация | Симптомы |
|---|---|
| Кожа: |
|
| Суставный тип: |
|
| Абдоминальная разновидность: |
|
| Поражение почек: |
|
Клинические признаки берутся в расчет и используются для диагностики.
Причины
Точно сказать, что провоцирует васкулит геморрагического типа, врачи не могут. Но путем наблюдений, удалось выявить факторы, которые выступают непосредственными спусковыми механизмами.
Среди таковых:
- Перенесенные ранее инфекции. Обычно стрептококковые. В некоторых случаях речь шла о вирусах герпеса (простого, Варицелла-Зостер, Эпштейна-Барр, несколько штаммов).
- Аллергическая предрасположенность. Не гарантированно, но риски существенно выше, чем в прочих ситуациях.
- Активный или бесконтрольный прием некоторых лекарственных средств. Повысить чувствительность организма могут антибиотики, противовоспалительные нестероидного происхождения, антиаритмические. Некоторые гормональные средства.
- Также риски растут при наличии злокачественных опухолей, цирроза печени, сахарного диабета, нарушений работы щитовидной железы и гипофиза, частых переохлаждениях.
- Возможна спонтанная реакция на интенсивное ультрафиолетовое излучение. Укусы насекомых.
Причины геморрагического васкулита у взрослых и детей определяются гиперсенсибилизацией организма, повышением его чувствительности. Виновники разные, а непосредственный фактор идентичен.
Диагностика
Обследование проводится под контролем иммунолога, привлекаются и прочие специалисты.
Примерный перечень мероприятий таков:
- Опрос больного. Нужно оценить жалобы и составить четкую клиническую картину. Это позволит выдвинуть гипотезы и постепенно исключать их до определения точного состояния человека.
- Сбор анамнеза. Докторов интересует семейная история патологий, перенесенные ранее заболевания и текущие сейчас нарушения. Вредные привычки, образ жизни, склонность к аллергии также представляют интерес.
- УЗИ почек и сосудов данной локализации. Брюшной полости. Оба метода используются для выявления типичного поражения этих структур.
- Анализ крови общий. Обнаруживается рост количества эозинофилов, незначительное увеличение концентрации лейкоцитов, других форменных клеток.
- Биохимическое исследование указывает на отклонение объема СРБ-белка и некоторых иных уровней.
- Анализ мочи. Изменяется ее плотность, цвет. Обнаруживаются эритроциты, белок, цилиндрический эпителий.
Внимание:
Лабораторные мероприятия не всегда дают идентичные результаты. Бывают скрытые или нестандартные формы геморрагического васкулита.
Имеет смысл сопоставить все данные объективной диагностики и только потом делать выводы. В основном этого хватает.
Гематологи и специалисты по проблемам иммунитета могут повторить все процедуры, по мере необходимости.
Лечение в зависимости от формы
Терапия в основном консервативная. Применяются препараты с активным действием, нескольких групп. Конкретные наименования и типы зависят от разновидности геморрагического васкулита.
Все без исключения ситуации требуют назначения таких лекарственных средств:
- Антиагреганты. Гепарин, аспиринсодержащие наименования (Тромбо-Асс как вариант), Пентоксифиллин. Для восстановление реологических свойств крови. Ее текучести.
- Также возможно применение более тяжелых препаратов, вроде никотиновой кислоты, фибринолитиков (Урокиназа). Зависит от случая.
Абдоминальный тип:
- Глюкокорикоиды. Преднизолон, Дексаметазон. Для купирования воспалительного процесса и снижения интенсивности иммунного ответа.
- Коллоидные растворы (Реополиглюкин) для нормализации состояния крови.
- При нарушении анатомической целостности структур брюшины показана оперативная коррекция.
Кожная форма:
- Алкалоиды (Колхицин и аналоги). Для устранения высыпаний.
- Специфические медикаменты для терапии аутоиммунных воспалительных процессов (например, Сульфасалазин).
Суставная разновидность в основном требует применения идентичных медикаментов, как при дермальном типе.
Для купирования болевого синдрома показаны средства вроде Диклофенака, Нимесулида (НПВП). В разумных количествах, не превышая дозировку.
Почечное поражение:
- Глюкокортикоиды в высокой концентрации. Дексаметазон в качестве основного.
- Цитостатики. Чтобы снизить интенсивность иммунного ответа. Конкретное наименование подбирается врачом.
- Гепарин, антиагреганты.
- Противогипертонические средства. Ингибиторы АПФ и прочие. По показаниям.
Внимание:
В тяжелых случаях потребуется операция, вплоть до пересадки почки.
Лечение геморрагического васкулита — задача непростая и требует тщательного определения формы патологического процесса, постоянной коррекции с учетом изменений самочувствия больного.
Потому пациентов со средней и тем более высокой степенью тяжести состояния нужно вести в стационаре.
Нужна ли специальная диета?
Изменение рациона не считается ключевым в деле терапии. Но на острый период рекомендуется сократить количество поваренной соли до 7 граммов или даже менее, минимизировать сахар, отказаться от спиртного и кофеина, жирных продуктов, консервов, полуфабрикатов.
Также при поражении почек нужно снизить количество потребляемой жидкости в разумных пределах. В остальном же строгих ограничений нет.
Прогноз
Благоприятный в отсутствии вовлечения внутренних органов. Выживаемость порядка 98%.
При развитии негативных явлений шансы на выздоровление падают до 75% или чуть выше. Зависит от тяжести нарушений и качества проводимого лечения.
Возможные последствия
Среди таковых:
- Почечная недостаточность.
- Дисфункции печени.
- Внутренние брюшные кровотечения.
- Тромбоз.
- Злокачественная гипертензия с ростом риска инсульта, инфаркта, слепоты.
- Перитонит.
- Тяжелая инвалидность или гибель пациента. К счастью, это редкие исходы.
Геморрагический васкулит или аллергическая пурпура — сравнительно нечасто встречаются в практике врачей (около 0.5-2% от общего количества людей на планете, с учетом обращения к специалисту и официальной статистики).
Заболевание хорошо поддается лечению, но не терпит легкомысленного отношения. Если не среагировать вовремя, велика вероятность опасных осложнений. Все в руках пациента.
Список литературы:
Источник
