Уход при геморрагической лихорадке с почечным синдромом


МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ КАЛМЫКИЯ
БПОУ РК «Калмыцкий медицинский колледж им. Т. Хахлыновой»

АКТУАЛЬНОСТЬ
За истекший период 2016 года в Российской Федерации зарегистрировано 50 случаев впервые выявленной малярии (в 2015 году – 22) и 79 случаев лихорадки денге.
Всего за период зарегистрировано, 116 случаев Крымской геморрагической лихорадки, что на 12,4% больше аналогичного периода прошлого года, 48 случаев лихорадки (в четыре раза больше прошлого года), семь случаев туляремии, пять случаев брюшного тифа, три случая гидрофобии, один случай дифтерии, один случай лихорадки Западного Нила. На 7,8% снизилось количество обращений в больницы по поводу присасывания клещей и на 3,4% по поводу укусов животными.

ТРАНСМИССИВНЫЕ ИНФЕКЦИИ
Трансмиссивные инфекции – это группа заболеваний, основным условием для распространения которых является наличие насекомого-переносчика. Человек при этом является носителем инфекции и при отсутствии насекомого-переносчика опасности для окружающих не представляет.
Это вирусные, бактериальные, паразитарные инфекции, пути передачи которых к человеку предполагают наличие переносчика возбудителя инфекции, в роли которых выступают кровососущие, членистоногие (насекомые, клещи) и брюхоногие моллюски. Заражение данными заболевания осуществляется при укусе человека зараженным насекомым или животным (мыши, крысы) или может произойти через продукты питания, инфицированных мочой крыс
(больных) или испражнениями блох.
Переносчики инфекции – комары, вши,
блохи, клещи.

МАЛЯРИЯ
- Малярия – острая инфекционная болезнь, сопровождающаяся лихорадкой, ознобом, головной болью, вызванная результатом укуса комара.
- Возбудители — Plasmodiumvivax для трехдневной малярии
- Эпидемиология . Источник инфекции — больной человек, гаметоноситель. Механизм передачи возбудителя — трансмиссивный, реализуется через укус инвазированной самки комаров рода Anopheles.
- Инкубационный период : 10-20 дней. Если не начать лечение в течении первых 24 часов, малярия может развиться в тяжелую болезнь, заканчивающуюся летальным исходом.
- Клиника : лихорадка, головная боль, озноб, боли в мышцах, пояснице, тошнота.
- Осложнения : тяжелая анемия, дыхательная недостаточность, метаболический ацидоз.
- Лечение . Этиотропная терапия: гематошизотропные препараты — хлорохин (курс: 1 -и день 1,5,2й — Зй — по 0,5), бигумаль ; хлорохинустойчивых гистошизотропные препараты – примахин, хиноцид. При лечении штаммах — фансидар, хинин; злокачественных форм (кома) препараты вводятся внутривенно (хинин 10-20 мг/кг веса).
.
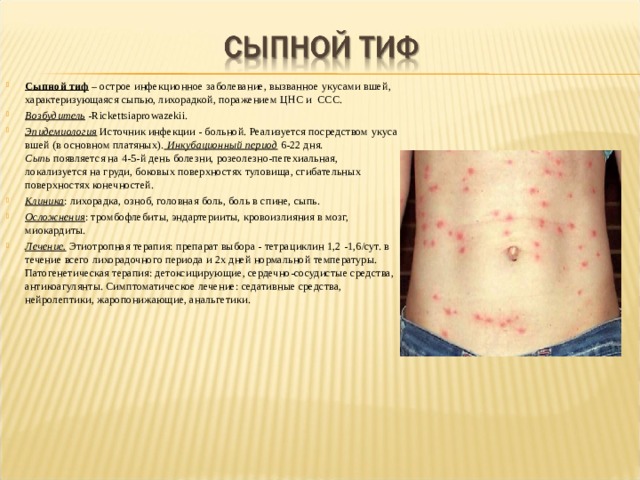
- Сыпной тиф – острое инфекционное заболевание, вызванное укусами вшей, характеризующаяся сыпью, лихорадкой, поражением ЦНС и ССС.
- Возбудитель — Rickettsiaprowazekii.
- Эпидемиология Источник инфекции — больной. Реализуется посредством укуса вшей (в основном платяных). Инкубационный период 6-22 дня. Сыпь появляется на 4-5-й день болезни, розеолезно-пегехиальная, локализуется на груди, боковых поверхностях туловища, сгибательных поверхностях конечностей.
- Клиника : лихорадка, озноб, головная боль, боль в спине, сыпь.
- Осложнения : тромбофлебиты, эндартерииты, кровоизлияния в мозг, миокардиты.
- Лечение. Этиотропная терапия: препарат выбора — тетрациклин 1,2 -1,6/сут. в течение всего лихорадочного периода и 2х дней нормальной температуры. Патогенетическая терапия: детоксицирующие, сердечно-сосудистые средства, антикоагулянты. Симптоматическое лечение: седативные средства, нейролептики, жаропонижающие, анальгетики.
ГЛПС – острая инфекционная болезнь, характеризующаяся системным поражением
мелких кровеносных сосудов, геморрагическим диатезом, расстройствами и поражением
почек и развитием острой почечной недостаточности.
Возбудитель — РНК-содержащий вирус рода Hantaan.
Эпидемиология. Источник инфекции – грызуны, клещ
Пути передачи возбудителя -алиментарный, аэрогенный, контактный;
заражение происходит чаще воздушно-пылевым путем.
Инкубационный период 1-7 недель. Начало острое.
Синдром интоксикации . Повышение температуры до 38 — 41 С в течение недели,
резкая головная боль, озноб, жажда, миалгии.
Геморрагический синдром с 3-го дня болезни, сыпь мелкоточечная, петехиальная,
в местах естественных впадин, иногда сыпь располагается в виде цепочек и полос
Почечный синдром . Олигурический период с 3-4-го по 8-11-й дни болезни: боли в пояснице,
снижение диуреза вплоть до анурии, нарастание интоксикации при снижении температуры.
Осложнения : ОПН, ХПН.
Лечение. Нестероидные противовоспалительные средства (индометацин и др.),
дезагреганты (курантил), кортикостероиды (преднизолон); детоксицирующие
средства — инфузионно, ангиопротекторы (рутин, аскорбиновая кислота); глюкозо-
новокаиновая смесь для уменьшения гиперкалиемии.
Симптоматическое лечение: обезболивающие, седативные препараты.

СЕСТРИНСКИЙ УХОД ПРИ ЛИХОРАДКЕ:
4. Обеспечить обильное горячее питьё
(чай, настой шиповника и др.).
5. Контролировать физиологические
отправления.
6. Обеспечить постоянное наблюдение за
пациентом.
Цель:
1)в первый период лихорадки необходимо «согреть» больного,
2)во второй период лихорадки следует «охладить» больного,
3)в третий период необходимо предупредить падение АД и сердечно-сосуд
Помощь в первом периоде лихорадки:
Медицинская сестра должна:
1. Обеспечить постельный режим.
2. Тепло укрыть пациента.
3. К ногам положить грелку.
5. На лоб пациента положить пузырь со
льдом или холодный компресс, смоченный в
растворе уксуса (2 столовых ложки на 0,5
литра воды) — при выраженной головной
боли и для предупреждения нарушения
сознания.
6. При гиперпиретической лихорадке
следует сделать прохладное обтирание,
можно использовать примочки (сложенное
вчетверо полотенце или холщовую салфетку,
смоченные в растворе уксуса пополам с
водой и отжатые, нужно прикладывать на 5
10 мин., регулярно их меняя).
7. Периодически протирать слабым
раствором соды ротовую полость, a губы
смазывать вазелиновым маслом.
8. Питание осуществлять по диете № 13.
9. Следить за физиологическими
отправлениями, подкладывать судно,
мочеприёмник.
10. Проводить профилактику пролежней.
Помощь во втором периоде лихорадки:
Медицинская сестра должна:
1. Следить за строгим соблюдением
пациентом постельного режима.
2. Обеспечить постоянное наблюдение
за лихорадящим пациентом (контроль
АД, пульса, температуры тела, за общим
состоянием).
3. Заменить теплое одеяло на легкую
простыню.
4. Давать пациенту (как можно чаще!)
витаминизированное прохладное питье
(морс, настой шиповника).
5 . На лоб пациента положить пузырь со
льдом или холодный компресс,
смоченный в растворе уксуса (2
столовых ложки на 0,5 литра воды) –
при выраженной головной боли и для
предупреждения нарушения сознания.

Помощь в третьем периоде лихорадки:
При критических состояниях:
1. Вызвать врача.
2. Приподнять ножной конец кровати
убрать подушку из-под головы.
3. Контролировать АД, пульс.
4. Приготовить для п/к введения 10%
раствор кофеин-бензоат натрия,
кордиамин, 0,1% раствор адреналина,
1% раствор мезатона.
5. Дать крепкий сладкий чай.
6. Укрыть пациента одеялами, к рукам и
ногам пациента приложить грелки.
7. Следить за состоянием его нательного
и постельного белья (по мере
необходимости бельё нужно менять,
иногда часто).
При литическом снижении температуры
тела пациента медицинская сестра
должна:
1. Создать пациенту покой.
2. Контроль Т°, АД, ЧДД, РS.
3. Производить смену нательного и
постельного белья.
4. Осуществлять уход за кожей.
5. Перевод на диету № 15.
6. Постепенное расширение режима
двигательной активности.

ТЕХНИКА ВЗЯТИЕ КРОВИ НА ОПРЕДЕЛЕНИЕ АНТИТЕЛ КЛАССОВ M, G (IGM, IGG)
Оснащение: шприц ёмкостью 10 – 20мл с иглой для в/в инъекций, спиртовые шарики
(спирт – 70%), маска, перчатки, жгут, клеёнчатая подушечка, салфетка, маска, кожный
антисептик, стерильная пробирка.
— Объяснить пациенту цель исследования и заручиться его согласием.
— Приготовить направление.
— Надеть маску, тщательно вымыть руки проточной водой с мылом, обработать кожным
антисептиком, надеть перчатки, обработать их спиртовым шариком или антисептиком для
перчаток.
— Усадить пациента на стул или уложить на кушетку.
— Освободить руку от одежды до середины плеча.
Попросить пациента максимально разогнуть руку в локтевом суставе, под локоть положить
клеёнчатую подушечку.
— Проверить упаковку шприца на целостность, срок годности.
— Наложить жгут на среднюю треть плеча.
— Правила наложения жгута:
- концы жгута должны смотреть вверх;
- жгут накладывается на плечо через салфетку или одежду; тинка олстаая каапля ка

— Пульс на лучевой артерии должен прощупываться (рука не должна бледнеть или
синеть – пережимаются только вены, артерии свободны).
— Попросить пациента несколько раз сжать и разжать кулак (поработать кулачком).
— Прощупать вену и встать по ходу вены.
— Дважды обработать кожу спиртовыми шариками движениями снизу вверх вначале
10х10см и вторым шариком 5х5см по ходу вены.
-Вскрыть упаковку со шприцем, насадить иглу на шприц и проверить проходимость
иглы и наличие воздуха в шприце.
-Попросить пациента сжать кулак и зафиксировать вену первым пальцем левой
руки, оттягивая кожу вниз.
-Держа иглу срезом вверх (и делениями на цилиндре вверх)параллельно вене, под
острым углом к коже проколоть кожу.
-Продолжая фиксировать вену, слегка изменить направление иглы к вене и осторожно
проколоть вену. Возникает ощущение попадания в пустоту (провала).
— Зафиксировать шприц, слегка придавив его к руке пациента вторым пальцем правой
руки.
— Оттянуть поршень на себя и набрать нужное количество крови.
— Снять жгут. Пациент при этом разжимает кулак.

— На место прокола приложить спиртовый шарик и извлечь иглу, придерживая кожу.
Запомните! Сначала снять жгут, дать крови отток, а затем извлечь иглу!
— Попросить пациента перехватить ватный шарик свободной рукой и согнуть руку в
локте на 5 минут, резко не вставать, посидеть 5 – 10 минут в процедурном кабинете.
Снять иглу со шприца с помощью специального устройства на контейнере, поместить
в контейнер для использованных игл для дезинфекции,
-Осторожно по стеночки вылить кровь из шприца в стерильную пробирку, на
пробирке написать фамилию и номер пациента, поместить пробирку в штатив.
— Шприц освободить от остатков крови в ёмкость №1 с дезраствором, набрать полный
шприц дезраствора из ёмкости №1, и поместить в ёмкость № 2 с дезсредством. После
дезинфекции шприцы и иглы помещаются в жёлтый мешок «Б» для утилизации.
— Помочь пациенту лечь удобно, поправить постель.
— Снять перчатки вымыть руки.
— Отметить в медицинской карте и в процедурном листе о выполнении процедуры
— Отправить пробирку вместе с направлением в лабораторию .

1. Возбудителями сыпного тифа являются:
а. Риккетсии
б. Вибрионы
в. Стафилококки
г. Шигеллы
- а. Риккетсии б. Вибрионы в. Стафилококки г. Шигеллы
2. Механизм заражения сыпным тифом:
а. Фекально-оральный
б. Трансмиссивный
в. Аэрозольный
г. Вертикальный
- а. Фекально-оральный б. Трансмиссивный в. Аэрозольный г. Вертикальный
3. Характерный симптом сыпного тифа:
а. Паралич мягкого неба
б. Толчкообразные движения языка
в. Желтушная окраска склер
г. Генерализованная лимфоаденопатия
- а. Паралич мягкого неба б. Толчкообразные движения языка в. Желтушная окраска склер г. Генерализованная лимфоаденопатия
4. Основной метод диагностики сыпного тифа:
а. Биологический
б. Биохимический
- а. Биологический б. Биохимический
в . Серологический
- в . Серологический
г. Аллергологический
- г. Аллергологический
5. Основное средство этиотропной терапии сыпного тифа:
а. Интерферон
б. Бисептол
- а. Интерферон б. Бисептол
в . Тетрациклин
- в . Тетрациклин
г. Арбидол
- г. Арбидол
ТЕСТЫ К ПРАКТИЧЕСКОМУ ЗАНЯТИЮ
- 6.Возбудителями малярии являются:
а . Вирусы
б. Стрептококки
в. Плазмодии
г. Сальмонелла
- а . Вирусы б. Стрептококки в. Плазмодии г. Сальмонелла
- 7. Источником малярии является:
а . Человек
б. Комар
в. Крупный рогатый скот
г. Дикое животное
- а . Человек б. Комар в. Крупный рогатый скот г. Дикое животное
- 8. Характерный симптом малярии:
а . Розеолезная сыпь
б. Тенезмы
в. Приступы лихорадки
г. Водянистая рвота типа рисового отвара
- а . Розеолезная сыпь б. Тенезмы в. Приступы лихорадки г. Водянистая рвота типа рисового отвара
- 9. Основной метод диагностики малярии:
а . Биологический
б. Аллергологический
в. Бактериологический
г. Микроскопия толстой капли
- а . Биологический б. Аллергологический в. Бактериологический г. Микроскопия толстой капли
- а . Биологический б. Аллергологический в. Бактериологический г. Микроскопия толстой капли
- 10. Препараты для лечения малярии:
а . Противовирусные
б. Сердечные гликозиды
в. Гематошизонтоцидные средства
г. Антациды
- а . Противовирусные б. Сердечные гликозиды в. Гематошизонтоцидные средства г. Антациды
- а . Противовирусные б. Сердечные гликозиды в. Гематошизонтоцидные средства г. Антациды

ОТВЕТЫ
- 1а
- 2б
- 3б
- 4в
- 5в
- 6в
- 7б
- 8в
- 9г
- 10в

ЗАДАЧА
В инфекционное отделение поступил больной С., 42 лет, который предъявлял жалобы
на слабость, головную боль, повышение температуры до 39 С, озноб. Болен 5-й день,
все дни отмечал слабость, периодические подъемы температуры до 40 С.
Повышению температуры предшествовал сильный озноб. Падение температуры
происходит резко и сопровождается сильной потливостью. Лихорадочные приступы
повторяются через 1 день.
При осмотре : состояние средней тяжести, бледен, склеры субиктеричны, сыпи нет.
В легких дыхание везикулярное. Температура тела 39,5 С пульс 100 уд/мин, тоны
сердца приглушены, АД 115/75 мм рт.ст. Язык обложен, влажный. Живот мягкий,
слегка болезненный в правом и левом подреберьях. Печень увеличена на 2 см.
Менингеальных симптомов нет. Физиологические отправления в норме.
Эпидемиологический анамнез : последние 2 года жил с семьей в Таджикистане,
возвратился 18 дней тому назад.
Предполагаемый диагноз – малярия
Задания:
Составьте план сестринского ухода за пациентом.
Составьте план профилактических мероприятий и мероприятий в очаге.
ЭТАЛОН ОТВЕТА
- План сестринского ухода
— Обеспечить пациенту постельный режим
— придать удобное положение в постели
— проветрить палату
— измерять температуру каждые 2 часа
— проводить контроль пульса, АД
— обеспечить обильным питьем
— выполнить назначение врача
- Объем мероприятий в очаге при малярии зависит от климатических условий, температуры окружающей
среды, наличия в местности комаров – переносчиков инфекции. Мероприятия в очаге:
— госпитализация больного в инфекционный стационар с подачей экстренного извещения в органы санитарно-
эпидемиологического надзора;
— забор крови толстой капли для выявления плазмодии выявление и обследование » на малярию», в том числе
лиц, прибывших из Таджикистана вместе с заболевшим,
-для исключения паразитоносительства; немедленная госпитализация этих лиц при повышении температуры
тела;
— при наличии комаров по предписанию эпидемиологов проводятся дезинсекционные мероприятия;
— лица, прибывшие из Таджикистана вместе с заболевшим подлежат наблюдению сроком на два года;
— в очаге проводится санитарно-просветительная работа.
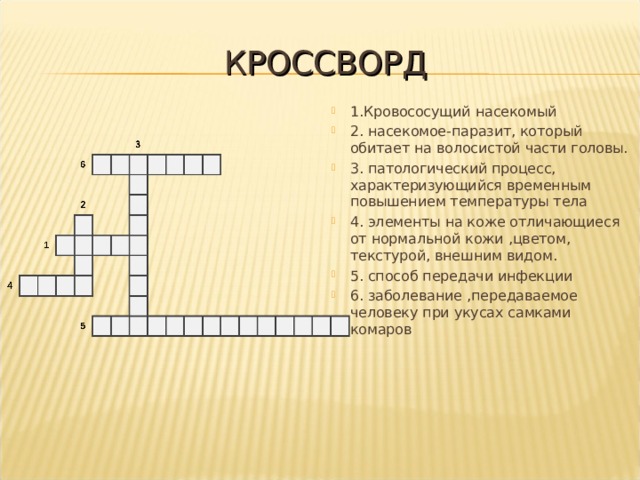
КРОССВОРД
- 1.Кровососущий насекомый
- 2. насекомое-паразит, который обитает на волосистой части головы.
- 3. патологический процесс, характеризующийся временным повышением температуры тела
- 4. элементы на коже отличающиеся от нормальной кожи ,цветом, текстурой, внешним видом.
- 5. способ передачи инфекции
- 6. заболевание ,передаваемое человеку при укусах самками комаров

ОТВЕТ
- 1.Комар
- 2. вошь
- 3. лихорадка
- 4. сыпь
- 5. трансмиссивный
- 6. малярия

РЕБУС
Ответ: вошь

Источник
1. Взятие крови для серологического исследования.
Материальные ресурсы: шприц на 10 мл, игла для венепункции, стерильная пробирка с пробкой, ватные шарики, стерильный лоток, кожный антисептик, маска, перчатки, штатив для пробирок, лоток для сброса, венозный жгут, непрокалываемый контейнер для использованных игл, подушка клеенчатая, бланк направления, салфетка, емкость с дезраствором, ручка, стеклограф.
Методика. Убедиться в наличии у пациента информированного согласия на предстоящую процедуру. Установить с пациентом доверительные отношения. Объяснить пациенту цель и ход процедуры. Вымыть и осушить руки. Надеть перчатки и маску. Помочь пациенту занять удобное положение (лежа или сидя). Положить под локоть пациента подушечку. Собрать шприц, положить в стерильный лоток. Наложить венозный жгут на плечо выше локтевого сгиба. Попросить пациента несколько раз сжать и разжать кулак. Попросить сжать кулак. Осмотреть место прокола и пропальпировать вену, обработать кожным антисептиком в области венепункции. Выполнить венепункцию. Оттянуть поршень шприца на себя, набрать кровь с помощью шприца или самотеком. Приложить ватный тампон с антисептиком к месту укола, снять жгут с плеча, извлечь иглу из вены, прижать тампон. Согнуть руку в локтевом сгибе на 5-7 мин. Поместить кровь в пробирку, закрыть пробкой. Поместить иглу в непрокалываемый контейнер. Пронумеровать пробирку. Поместить пробирку в штатив. Установить штатив в контейнер. Оформить направление в лабораторию. Отправить кровь в серологическую лабораторию (баклабораторию). Убедившись, что кров не выделяется из места венепункции, снять ватный тампон и поместить в емкость с дезраствором. Снять маску, снять перчатки и замочить в дезрастворе. Вымыть и осушить руки.
2.Сестринский уход за больным ГЛПС.
1 этап: выявление проблем пациента.
Настоящие проблемы пациента с ГЛПС: слабость, гипертермия, головная боль, боли в поясничной области.
Потенциальные проблемы: развитие острой почечной недостаточности или разрыв капсулы почки.
2 этап: Планирование ухода.
Краткосрочные цели: 1) уточнение диагноза.
2) облегчить состояние пациента
Долгосрочные цели: не допустить прогрессирования заболевания и появление осложнений.
3 этап: Реализация сестринского ухода.
Независимые вмешательства:
1. Обеспечить соблюдение строгого постельного режима на олиоанурический период.
2. Обеспечить соблюдение механически, химически, термически щадящей диеты.
3. Провести беседу с пациентом о необходимости соблюдения постельного режима и диеты.
4. Обеспечить смену нательного и постельного белья при необходимости.
Зависимые и взаимозависимые вмешательства:
1. Подготовить больного и провести взятие крови на серологическое исследование.
2. Подготовить больного к проведению назначенных врачом диагностических процедур (общий анализ крови, общий анализ мочи, анализ мочи по Зимницкому, УЗИ почек и ОБП, ЭКГ)
3. Ежедневная термометрия по листу назначений (обычно 2 раза в день).
4. Проведение медикаментозной терапии по листу назначений с учетом дозы, переносимости пациентом, кратности приема, приема пищи (изучить инструкцию приема медикаментозного средства).
4. Оценка сестринского ухода:
Результат: краткосрочный — облегчение состояния пациента, долгосрочный – выздоровление и отсутствие осложнений.
3. При проведении беседы с пациентом необходимо объяснить важность постельного режима при ГЛПС, так как при физической нагрузке возможен разрыв капсулы почек, необходимо разъяснить важность проводимой терапии, так как возможно развитие острой почечной недостаточности.
4. При реабилитации больных, переболевших ГЛПС, рекомендовано:
А) исключить физические нагрузки на 1 год
Б) воздержаться от проведения прививок сроком на 1 месяц
В) избегать переохлаждения
Г) принимать витамины А, С, Е и Se.
Д) рекомендованы пешие прогулки на свежем воздухе в умеренном темпе 2 часа в день
Е) диспансерное наблюдение инфекциониста 1 год.
Источник
