Удаление селезенки код мкб
Содержание
- Описание
- Дополнительные факты
- Классификация
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
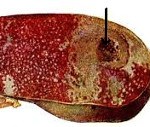
Название: Разрыв селезенки.
Анатомические особенности селезенки
Описание
Разрыв селезенки. Нарушение целостности селезенки в результате травматического воздействия. Возникает при ударе в нижнюю часть левой половины грудной клетки или в область левого подреберья. Является результатом высокоэнергетической травмы. Часто сочетается с повреждением других органов брюшной полости. Проявляется болями в левом подреберье и симптомами кровопотери, обычно наблюдаются признаки раздражения брюшины. Диагноз выставляется на основании клинических проявлений, данных лапароскопии и других исследований. Лечение оперативное.
Дополнительные факты
Разрыв селезенки – достаточно распространенное повреждение, которое встречается при различных высокоэнергетических травмах: падениях с высоты, промышленных, природных, железнодорожных или автодорожных катастрофах. Из-за высокой вероятности обильного кровотечения представляет непосредственную опасность для жизни, требует проведения немедленного оперативного вмешательства. Чаще встречается у лиц трудоспособного возраста, что обусловлено их более высокой физической активностью и более высоким риском попадания в экстремальные ситуации.
Разрывы селезенки могут быть изолированным повреждением, а также встречаться в составе сочетанной и множественной травмы (политравмы). Часто наблюдаются одновременные повреждения печени, брыжейки и толстой кишки. Возможно сочетание с переломами ребер, повреждением грудной клетки, переломом позвоночника, ЧМТ, переломом таза, переломами костей конечностей и другими повреждениями. Лечение данной патологии осуществляют травматологи и абдоминальные хирурги.
Селезенка – паренхиматозный орган, расположенный в верхней левой части брюшной полости, кзади от желудка, на уровне IX-XI ребер. Покрыта капсулой. Имеет форму удлиненной и уплощенной полусферы, которая выпуклой стороной обращена к диафрагме, а вогнутой – к органам брюшной полости. Селезенка не относится к числу жизненно важных органов. Является основным источником лимфоцитов, продуцирует антитела, участвует в разрушении старых тромбоцитов и эритроцитов, выполняет функцию депо крови.
К числу предрасполагающих факторов, повышающих вероятность повреждения селезенки, относятся недостаточно прочная тонкая капсула, полнокровие органа и его малая подвижность. С другой стороны, эти факторы нивелируются тем, что селезенка достаточно надежно защищена от внешних воздействий ребрами. Вероятность разрыва селезенки в результате травмы увеличивается при патологических процессах, сопровождающихся спленомегалией и повышением рыхлости паренхимы. Кроме того, прочность селезенки в некоторой степени зависит от степени ее кровенаполнения, положения органа в момент травмы, фазы дыхания, наполнения кишечника и желудка.
Классификация
Выделяют следующие виды разрывов селезенки:
• Контузия – наблюдается разрыв участка паренхимы при сохранении целостности капсулы органа.
• Разрыв капсулы без значительного повреждения паренхимы.
• Одномоментный разрыв селезенки – одномоментное повреждение капсулы и паренхимы.
• Двухмоментный разрыв селезенки – разрыв паренхимы, за которым через некоторое время следует разрыв капсулы.
• Разрыв капсулы и паренхимы с самостоятельной тампонадой (мнимый двухмоментный разрыв) – разрыв паренхимы быстро «закрывается» сгустком крови и кровотечение прекращается еще до появления выраженной клинической симптоматики. В последующем сгусток вымывается током крови, кровотечение возобновляется.
• Мнимый трехмоментный разрыв – двухмоментный разрыв, за которым через некоторое время следует самостоятельная тампонада, а позже – свободное позднее кровотечение.
Чаще всего наблюдаются одномоментные разрывы селезенки с немедленным возникновением кровотечения в брюшную полость. Двухмоментные разрывы составляют около 13% от общего количества закрытых повреждений селезенки, временной период между моментом травмы и началом кровотечения в брюшную полость колеблется от нескольких часов до 1-2,5 недель. Причиной разрыва капсулы при уже имеющейся центральной или подкапсульной гематоме становится физическое напряжение, чихание, кашель, ходьба, акт дефекации, поворот в постели и другие обстоятельства, вызывающие повышение давления в селезенке.
Большинство разрывов селезенки небольшие, сопровождаются стертой симптоматикой и диагностируются лишь через несколько часов, когда состояние больного ухудшается из-за продолжающейся кровопотери и скопления достаточного количества крови в брюшной полости. Профузное кровотечение с резким нарастанием клинических симптомов чаще наблюдается при двухмоментных повреждениях селезенки.
Симптомы
Клиника повреждений селезенки отличается большим разнообразием. Выраженность и наличие тех или иных проявлений зависят от степени разрыва, наличия или отсутствия сопутствующих повреждений, а также времени с момента травмы. Сразу после травматического воздействия может наблюдаться либо нерезкое ухудшение состояния, либо картина острой кровопотери без перитонеальных признаков, свидетельствующих о повреждении паренхиматозного органа. Основными жалобами в первые часы являются боли в районе левого подреберья и верхних отделах живота. Примерно у половины пациентов боли иррадиируют в левую лопатку и левое плечо.
Большинство больных принимают вынужденную позу: на левом боку с поджатыми ногами либо на спине. Брюшная стенка не участвует в акте дыхания. Степень напряжения брюшной стенки и выраженность болевого синдрома при пальпации живота может значительно варьировать как у разных больных, так и у одного и того же пациента в разные периоды после травмы. В отдельных случаях (при коллапсе или шоке) напряжение мышц живота может отсутствовать. Притупление звука в отлогих отделах живота при перкуссии наблюдается только при значительном кровотечении. Через некоторое время после травмы развивается парез кишечника, проявляющийся отсутствием дефекации, задержкой газов и вздутием живота.
Боль в груди слева. Боль в грудной клетке. Кашель. Одышка. Рвота. Тошнота. Шум в ушах.
Диагностика
Анализы крови на начальных этапах обследования малоинформативны, поскольку из-за механизмов компенсации кровопотери состав периферической крови может оставаться в пределах нормы в течение нескольких часов. Диагноз выставляется на основании клинических признаков, данных рентгенографии грудной клетки и рентгенографии живота. На рентгеновских снимках слева под диафрагмой определяется гомогенная тень. Дополнительными признаками разрыва являются ограничение подвижности и высокое стояние левого купола диафрагмы, расширение желудка, смещение левой части ободочной кишки и желудка вправо и книзу. При скудной клинической симптоматике, подкапсульных и центральных гематомах селезенки данные рентгенографии часто неспецифичны. Может потребоваться ангиография, однако этот метод не всегда применим из-за больших временных затрат, отсутствия необходимого оборудования или специалистов.
В настоящее время в связи с широким распространением эндоскопических методов все большее значение в диагностике разрывов селезенки приобретает лапароскопия. Эта методика позволяет не только быстро подтвердить наличие кровотечения в брюшную полость, но и точно установить его источник. При отсутствии эндоскопического оборудования альтернативой лапароскопии может стать лапароцентез – метод, при котором переднюю брюшную стенку прокалывают троакаром (полым инструментом), затем вводят через троакар катетер и выполняют аспирацию содержимого брюшной полости. Данная методика дает возможность подтвердить наличие кровотечения в брюшную полость, но не позволяет установить его источник.
Лечение
Кровотечения при разрывах селезенки крайне редко останавливаются самостоятельно, поэтому такая травма является показанием для экстренного хирургического вмешательства. Операция должна быть проведена в как можно более ранние сроки, поскольку нарастающая кровопотеря ухудшает прогноз. При возможности перед началом вмешательства добиваются стабилизации гемодинамики, осуществляя переливание крови и кровезаменителей. Если гемодинамические показатели не удается стабилизировать, операцию проводят даже при тяжелом состоянии пациента, параллельно продолжая осуществлять активные реанимационные мероприятия.
Классическим общепризнанным в травматологии и абдоминальной хирургии способом остановки кровотечения при любых разрывах селезенки считается полное удаление органа. Однако в последние годы, наряду с полным удалением, при отрывах фрагментов и неглубоких одиночных повреждениях некоторые хирурги в качестве варианта рассматривают органосохраняющую операцию – ушивание ран селезенки. Безусловными показаниями к полному удалению органа являются обширные разрывы и размозжения, разрывы в области ворот, обширные рваные и сквозные раны, невозможность надежного ушивания раны и прорезывание швов. В послеоперационном периоде после ушивания или удаления селезенки продолжают внутривенные инфузии крови и кровезаменителей, проводят коррекцию нарушений деятельности различных органов и систем, назначают обезболивающие и антибиотики.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: D73,3 Абсцесс селезенки.

D73.3 Абсцесс селезенки
Описание
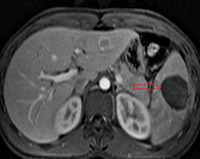
Абсцесс селезенки. Ограниченное от окружающих тканей скопление гнойного экссудата в селезенке. Заболевание характеризуется нарастающей слабостью, лихорадкой, тошнотой и рвотой. Болевые ощущения локализуются в левом подреберье, иррадиируют в левую половину тела, усиливаются при дыхании. Диагностика включает осмотр хирурга, УЗИ или КТ селезенки, обзорную рентгенографию брюшной полости, исследование крови. Абсцесс относится к экстренной хирургической патологии и требует срочного оперативного вмешательства на фоне проведения дезинтоксикационной и антибактериальной терапии. Выполняют чрескожное дренирование гнойника или удаление селезенки вместе с очагом воспаления.
Дополнительные факты
Абсцесс селезенки представляет собой обособленную полость, заполненную гнойным содержимым. В абдоминальной хирургии в качестве самостоятельной патологии встречается в 0,5-1% случаев. Заболевание чаще возникает вторично при нагноении гематом и инфарктов селезенки, при метастазировании инфекции из других органов по кровеносному руслу. Одиночные абсцессы могут достигать гигантских размеров, содержать до 3-5 литров гноя. Множественные гнойники в селезенке имеют многокамерное строение, отличаются небольшими размерами, но имеют тенденцию к слиянию с образованием одной большой гнойной полости. Абсцессы могут располагаться в одном из полюсов селезенки или занимать всю площадь органа.
D73.3 Абсцесс селезенки
Причины
Среди возбудителей гнойного процесса преобладают сальмонеллы, стрептококки, стафилококки. Редко патогенная микрофлора представлена грамотрицательными бактериями и грибами. К основным причинам, приводящим к образованию гнойников в селезенке, относят:
• Инфекционные заболевания. Генерализация инфекционного процесса при малярии, брюшном и возвратном тифе, скарлатине, дифтерии вызывает формирование гнойных очагов в органах и тканях, в т. В селезенке.
• Травмы селезенки. Ушибы и ранения органа, протекающие без разрыва капсулы, сопровождаются скоплением крови под оболочкой. В этих случаях абсцесс возникает вследствие нагноения гематомы.
• Распространение гнойной инфекции из других очагов. Проникновение инфекции в селезенку гематогенным путем происходит при гнойно-воспалительных заболеваниях других органов и систем (септическом эндокардите, остеомиелите, сепсисе, пиелонефрите, цистите). При раке или язве желудка, левостороннем паранефрите, абсцессах брюшной полости имеет место контактный переход патогенной флоры на селезенку.
• Эхинококкоз селезенки. Абсцесс может образовываться за счет скопления личинок эхинококка в лиенальной ткани и нагноения паразитарной кисты селезенки.
• Инфаркт селезенки. В результате тромбоза, эмболии или длительного спазма селезеночных артерий возникает острая ишемия и некроз части или всего органа. Инфицирование пораженной области приводит к развитию абсцесса.
Формированию абсцесса способствуют болезни, сопровождающиеся снижением иммунитета (серповидно-клеточная анемия, хронический лимфолейкоз, лейкемия, ВИЧ-инфекция).
Патогенез
Занос микробных возбудителей в селезенку в большинстве случаев происходит по кровеносному руслу, реже — при непосредственном ранении органа или контактно (с соседних анатомических структур). Возбудители или гнойные эмболы оседают в синусоидных капиллярах, где размножаются, вызывая образование воспалительного инфильтрата с явлениями некроза. По мере расплавления очага воспаления формируется полость абсцесса, заполненная зловонным гноем шоколадного цвета или цвета «мясных помоев» с включениями секвестров селезеночной ткани. Полости могут иметь различные размеры, строение и локализацию. При расположении гнойника в зоне верхнего полюса селезенки отмечается реакция со стороны плевры: боль в левой половине груди, реактивный плеврит. Нижнеполюсная локализация абсцесса вызывает болезненность в левом подреберье и напряжение мышц живота.
Симптомы
Клиническая картина вариабельна, зависит от масштаба поражения и локализации гнойного очага. Патологический процесс может иметь ярко выраженный характер и стремительное развитие. В этом случае течение заболевания характеризуется выраженной слабостью, повышением температуры тела (до 39-40° С), ознобом, головокружением. Возникают диспепсические явления (тошнота, рвота, диарея). Болезненные ощущения разной интенсивности локализуются в области левого подреберья, часто иррадиируют в левую лопатку, руку, ключицу и усиливаются при дыхании. При больших размерах гнойника может наблюдаться выпячивание брюшной стенки слева, спленомегалия. Абсцедирование может протекать без специфических признаков и иметь стертую клиническую картину. Прорыв гнойника сопровождается перитонеальными симптомами (адинамией, холодным потом, акроцианозом, дефансом мышц брюшной стенки).
Возможные осложнения
При соприкосновении абсцесса селезенки с петлями кишечника формируются свищи, которые вызывают кишечное кровотечение. Разрыв гнойника сопровождается попаданием гнойного содержимого в брюшную полость и развитием разлитого перитонита. Проникновение патогенных бактерий в кровяное русло вызывает сепсис. В редких случаях происходит вскрытие абсцесса в просвет бронхов, желудка, кишечника с последующим выходом гнойных масс наружу. При попадании гнойного содержимого в плевральную полость развивается эмпиема плевры.
Диагностика
В связи с вариабельностью клинической картины и частым отсутствием специфических симптомов диагностика заболевания вызывает трудности. При подозрении на абсцесс селезенки необходимо провести следующие обследования:
• Осмотр хирурга. Включает изучение анамнеза жизни и заболевания, физикальный осмотр (пальпация, аускультация живота). У пациентов отмечается болезненность в подреберье слева, пальпируется увеличенная селезенка.
• Инструментальную диагностику. В первую очередь проводят УЗИ селезенки, в ходе которого абсцесс определяется как гипоэхогенная или анэхогенная округлая тень. На обзорной рентгенографии брюшной полости визуализируется затемнение под диафрагмой слева. Компьютерная томография (КТ селезенки) позволяет получить точную информацию о размерах, локализации гнойника, дополнительных образованиях и выпоте в брюшной или плевральной полости. Для выявления очага воспаления проводят радионуклидную сцинтиграфию (с цитратом 67Ga).
• Анализ крови (ОАК, биохимия). Неспецифические виды исследования, определяющие наличие воспалительного процесса в организме. При абсцессе в анализе крови отмечается лейкоцитоз со сдвигом лейкоцитарной формулы влево, анемия, гипопротеинемия.
Дифференциальная диагностика
Дифференциальную диагностику абсцесса проводят с острыми воспалительными заболеваниями соседних органов: левосторонним паранефритом, воспалением нисходящей ободочной и сигмовидной кишки (колитом, сигмоидитом), поддиафрагмальным абсцессом слева. Гематомы и инфаркты селезенки сопровождаются схожей симптоматикой. Прорыв гнойника дифференцируют с прободной язвой, панкреонекрозом и перитонитом другого генеза.
Лечение
При подтверждении диагноза показано срочное хирургическое вмешательство. Тактика оперативного лечения зависит от локализации и величины гнойного очага, наличия осложнений и общего состояния пациента. В настоящее время применяют следующие виды хирургической тактики:
• Чрескожное дренирование и санация гнойника. Под контролем УЗИ пункционной иглой удаляют гнойное содержимое и вводят в полость абсцесса лекарственные средства. Для определения патогенной микрофлоры проводят исследование полученного гноя. Манипуляцию выполняют при одиночных абсцессах до 4-5 см и противопоказаниях к проведению лапаротомии (тяжелое соматическое состояние пациента, заболевания свертывающей системы крови).
• Спленэктомия с ревизией брюшной полости. Удаление селезенки вместе с абсцессом осуществляется при больших одиночных или множественных гнойниках, неэффективности малоинвазивных методов лечения, развитии кровотечений и перитонита. В некоторых случаях проводят аутотрансплантацию с возвращением части органа в брюшную полость для сохранения иммунной функции.
Выбор оперативного подхода зависит от местоположения абсцесса селезенки. Локализация гнойника в верхней части органа предполагает трансторакальный доступ, в нижней части — чрезбрюшинный. Всем больным в послеоперационном периоде назначают антибактериальные и обезболивающие препараты. При прорыве гнойника дополнительно показана массивная противовоспалительная и дезинтоксикационная терапия. В период реабилитации (1-2 месяца) следует воздержаться от занятий спортом, тяжелой физической нагрузки, принятия горячих ванн.
Прогноз
Прогноз заболевания зависит от размеров абсцесса и наличия осложнений. При своевременно выполненной операции и грамотном послеоперационном уходе прогноз болезни удовлетворительный. Пациенты уже через 2 месяца могут переходить к привычному распорядку жизни. Прорыв гнойника, развитие перитонита и бактериемии приводят к резкому ухудшению состояния вплоть до комы. Несвоевременное лечение в 100% случаев приводит к летальному исходу.
Профилактика
Профилактика абсцесса селезенки направлена на своевременную диагностику заболеваний, служащих патогенетической и морфологической основой для формирования гнойника. Пациенты не должны игнорировать симптомы болезни, а при их возникновении своевременно обращаться к врачу.
Источник
