У меня синдром осгуда шляттера
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 25 ноября 2015;
проверки требуют 42 правки.
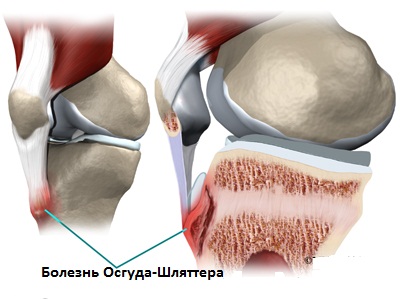
Болезнь Осгуда–Шлаттера, Osgood–Schlatter disease — остеохондропатия бугристости большеберцовой кости.
Преобладающий возраст развития болезни Осгуда — Шлаттера с десяти до 29 лет, но если вовремя не прекратить нагрузки, то костная ткань может уже никогда не восстановиться. Вероятность возникновения заболевания зависит от пола, лица мужского пола ей более подвержены.
Факторы риска развития болезни Осгуда–Шлаттера: баскетбол, хоккей, футбол, кикбоксинг, горные лыжи, спортивный туризм, большой теннис, дзюдо, самбо, таеквондо, карате.
Заболевают молодые люди, в основном, совершенно здоровые. В конце XX века она описывалась французскими авторами как «апофизарный остеит», или «остеомиелит роста». Немного ранее датские и английские авторы считали болезнь характерным для молодых солдат и юных спортсменов травматическим периоститом. При данном заболевании необходимо сразу прекратить нагрузки и уменьшить ходьбу . Иногда боли в колене достигают такого уровня, что ходить и стоять практически невозможно.
Клиническая картина[править | править код]
Чаще возникает у мальчиков 10-18 лет, не только после ушиба, падения или физических нагрузок, но и без какого-либо внешнего воздействия — начинаются боли при сильном разгибании или крайнем сгибании колена, развивается ограниченная, плотная, резко болезненная при надавливании припухлость большеберцового бугра. Общее состояние удовлетворительное, местные воспалительные изменения отсутствуют или слабо выражены.
Патологический процесс, как правило, самоограничивается. Возникновение его обусловлено нагрузкой на собственную связку надколенника, прикрепленную к бугристости большеберцовой кости. На фоне ускоренного роста в подростковом возрасте, повторяющиеся нагрузки на связку, и незрелость бугристости большеберцовой кости, могут спровоцировать подострый перелом последней в сочетании с лигаментитом собственной связки надколенника. Эти изменения приводят к формированию патологических костных разрастаний, болезненных при резких движениях. При опоре на колено боль может иррадиировать по ходу связки и выше надколенника в сухожилие четырёхглавой мышцы бедра, крепящееся в верхнему краю надколенника.
Часто вслед за одним заболевает и другое колено, с теми же объективными изменениями на голени. Болезненность и боли держатся месяцами, обостряясь под влиянием механических инсультов, постепенно исчезая в течение года, редко позднее. Прогноз вполне благоприятный. Костный выступ остается, но без всякого ущерба для функции колена.
Гистологически процесс характеризуется утолщением хрящевой прослойки между большеберцовым метафизом и связкой надколенника, неправильными границами зон окостенения, простирающимися в сухожильную ткань и образующих богатый клетками волокнистый хрящ, иногда с основным веществом слизистого типа.[2]
Проявления болезни Шлаттера[править | править код]
- Ограниченная болезненность в области бугристости большеберцовой кости (голень), усиливающаяся при сгибании в коленном суставе, особенно при приседании (даже неполном). Этим заболеванием часто страдают спортсмены-фехтовальщики, основная стойка которых предполагает некоторое приседание, и велосипедисты — постоянные вращательные движения ногами, из-за этого большая нагрузка на коленный сустав.
- Отёчность мягких тканей
Диагностика болезни Осгуд-Шлаттера[править | править код]
- Рентгенографическое исследование коленных суставов в боковых проекциях; часто наблюдаются характерные «хоботки» в области бугристости большеберцовых костей, нередко вводящие врачей в заблуждение; изолированные костные фрагменты небольших размеров, иногда в количестве 1-2-3. Картина представляется очень разнообразной, напоминающей дробления, искривления и надломы эпифизарного отростка.
- Радиоизотопное сканирование
- Ультразвуковое исследование коленного сустава
Примечания[править | править код]
Источник
Остеохондропатия бугристости большеберцовой кости (Болезнь Осгуда-Шлаттера) – патология костной системы, в основе которой лежит деструкция зоны роста большеберцовой кости с развитием хондроза коленного сустава. Болезнь впервые описана американскими учеными Осгудом и Шляттером (Шлаттером) в 1903 году.
Абсолютное большинство случаев зарегистрировано среди мальчиков-подростков в возрасте 11-17 лет, занимающихся спортом. Девочки, а также взрослые люди болеют крайне редко.
Причины возникновения болезни Осгуда-Шляттера
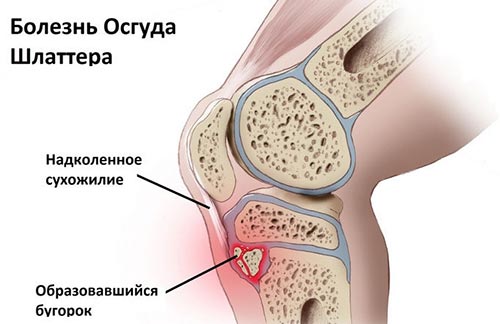
Остеохондропатия бугристости большеберцовой кости возникает без видимых причин. Считается, что в ее формировании играют роль генетически детерминированные особенности строения костной и хрящевой ткани. К числу предрасполагающих факторов относится:
- мужской пол – как уже говорилось, большинство случаев болезни Шляттера выявлено у мальчиков.
- возраст – пик заболеваемости приходится на промежуток 11-14 лет, хотя болезнь может дебютировать и в более старшем возрасте (до 17-18 лет). Болезнь Осгуда-Шлаттера у совершеннолетних взрослых пациентов протекает в виде последствий патологии, возникшей в детские годы.
- наличие физической нагрузки – патология развивается у детей, активно занимающихся спортом. В группу риска входят подростки, отдающие предпочтение бегу, футболу, боевым искусствам, тяжелой атлетике.
- патологическая подвижность сустава, связанная с врожденной несостоятельностью связочного аппарата – слабые связки способствуют усилению нагрузки на суставные поверхности, что приводит к деструкции последних.
- Инфекционные, посттравматические и другие разновидности артритов – воспалительный процесс нарушает структуру тканей, делая их более уязвимыми для физического воздействия.
Все приведенные воздействия повышают вероятность болезни Шляттера, однако не гарантируют ее появление. Известны ситуации, когда ребенок, подвергшийся воздействию нескольких предрасполагающих факторов, избегал развития патологии. В то же время ее симптомы появлялись у детей, не имеющих негативного влияния на колени.
Симптомы болезни Осгуда-Шлаттера коленного сустава
Болезнь Осгуда-Шлаттера проявляется рядом специфических симптомов:
- припухлость и отек большеберцовой бугристости,
- местная гиперемия (покраснение, связанное с усиленным притоком крови),
- локальная гипертермия (кожа над очагом горячая на ощупь),
- выбухание хряща, различимое визуально,
- болезненность при пальпации колена,
- болезненность при ходьбе, в момент сгибания пораженной конечности и выноса ее вперед.
Рентгенологические признаки патологии неявные и неспецифические. Диагностика затруднена наличием большого количества вариантов оссификации апофиза, которая может протекать по-разному даже на конечностях одного человека.
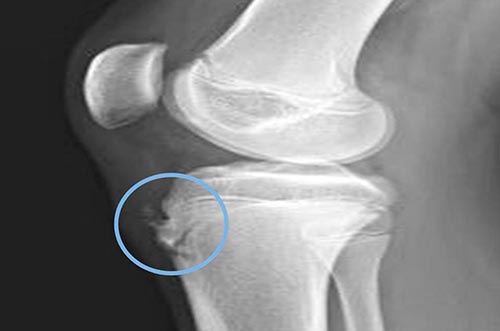
При оценке рентгеновского снимка врач ориентирует на разницу в степени выбухания хряща и его величиной на полученном изображении. В результатах лабораторного исследования присутствуют неспецифические симптомы воспаления: увеличение СОЭ, умеренный лейкоцитоз, сдвиг формулы влево (увеличение процента молодых форм нейтрофилов в крови).
Болезнь Шляттера у подростков диагностируется на основании комплекса исследований: рентген, лабораторные анализы, анамнез, клинические проявления и жалобы.
Наиболее информативным методом диагностики является компьютерная томография. Послойные снимки позволяют с высокой степенью достоверности выявить изменения, соответствующие болезни Осгуда. Методика является дорогостоящей, поэтому ее назначение всем пациентам не представляется возможным.
Рассматриваемое заболевание следует дифференцировать с хондромаляцией надколенника. Основные различия этих процессов приведены в таблице:
| Критерий | Хондромаляция надколенника | Болезнь Осгуда-Шлаттера |
| Возраст начала заболевания | Подростковый или ранний юношеский | Подростковый, чаще встречается при атлетическом телосложении |
| Соотношение полов | Более распространено среди девочек | Более распространено среди мальчиков |
| Жалобы | Постепенно нарастающая боль в области колена. Больному трудно подниматься по лестнице, он вынужден сидеть с вытянутыми ногами. | Боль, локализуется в области бугристости большой берцовой кости и усиливается при нагрузке. |
| Объективные данные | При надавливании, ярко выраженная боль в области надколенника. Ощущение слабости четырехглавой мышцы бедра. Блокада сустава. | Боль и припухлость в месте соединения сухожилия четырехглавой мышцы с бедром. |
| Рентгенография суставов | , | На рентгенограмме видны отек мягких тканей, утолщение хряща, покрывающего бугристость спереди, фрагментация бугристости. |
Лечение болезни Шляттера
Легкие степени синдрома Шляттера, не приводящие к нарушению функции ноги, не требуют значительного медицинского вмешательства. В основе лечения здесь лежит максимальная иммобилизация конечности и временный отказ от нагрузок.
Если патология протекает тяжело, больной должен получать соответствующую медикаментозную терапию, физиолечение, массаж, заниматься лечебной физкультурой. В редких случаях возникает необходимость производить лечение болезни хирургическим путем.
Медикаментозное
Болезнь Шляттера коленного сустава требует назначения пациенту местных и системных противовоспалительных средств. В качестве препаратов локального действия применяются: фастум-гель, финалгон. Средства обладают противовоспалительным и отвлекающим действием, способствуют ослаблению болевого синдрома.
Системно больному назначают средства из группы НПВП. Препараты выбора – индаметацин, ибупрофен, парацетамол. Указанные средства обладают наибольшей противовоспалительной активностью. Использование столь распространенных средств, как анальгин и кеторол, необоснованно. Они способствуют ослаблению болевого синдрома, однако на воспалительный процесс воздействуют слабо.
Для укрепления опорно-двигательного аппарата и обеспечения организма необходимыми веществами ребенок должен получать средства на основе кальция, витамины группы «B», «E». Рекомендовано полноценное питание, богатое микроэлементами и минеральными солями.
Физиотерапевтическое
При диагнозе «болезнь Осгуда-Шлаттера» медикаментозное лечение не является единственной терапевтической методикой. Чтобы ускорить процесс реконвалесценции, пациенту назначают физиотерапию. Отдельные специалисты ставят под сомнение ее эффективность, однако практика опровергает их доводы. В качестве способа лечения назначается:
- магнитотерапия – воздействие на пораженный участок переменным или бегущим магнитным полем,
- УВЧ – терапия с помощью высокочастотного магнитного поля,
- электрофорез – введение противовоспалительных средств непосредственно в очаг патологии с помощью слабого электрического тока,
- ударно-волновая терапия – лечебные эффекты достигаются за счет воздействия на коленный сустав акустической волны.
Физиотерапия позволяет уменьшить или полностью купировать болевой синдром, стимулировать кровообращение в очаге патологии, сократить сроки болезни. Необходимо помнить, что воздействие с помощью физических факторов при рассматриваемом заболевании играет вспомогательную роль.
Хирургическое
Если синдром Осгуд-Шляттера не поддается консервативной терапии, лечение проводят с помощью операции. Показанием к вмешательству служит длительное, не менее 2-х лет, малоэффективное медикаментозное лечение, существенное нарушение функции ног, стойкий болевой синдром, прогрессирующая остеохондропатия бугристости большеберцовой кости.
Операция проходит в условиях чистой операционной. Используется эпидуральная анестезия или общий наркоз. Техника вмешательства заключается в отсечении связки надколенника, выскабливании очага дистрофии с последующим пришиванием пересеченной связки чуть ниже бугристости. Оссифицированные участки гипертрофии удалению не подлежат.
Восстановление после операции обычно занимает 2-3 месяца. На начальных этапах конечность иммобилизируется, позднее больной активно разрабатывает ее с помощью лечебной физкультуры и массажа. Слишком ранняя активизация может привести к несостоятельности швов и необходимости ревизии послеоперационной раны.
ЛФК
В начале лечения, независимо от его методов, больное колено максимально иммобилизируют. После операции применяется гипсовая лонгета или ортез. При выборе консервативного способа воздействия допустимо кинезиотейпирование – обклеивание пораженного участка хлопковой липкой лентой по ходу мышечных тяжей.
Тейпирование – прекрасная альтернатива ортезам и гипсовой лонгете. Ограничивая движения в суставе, тейп не приводит к поражениям кожи, он легок в ношении и не причиняет дискомфорта. К сожалению, метод недостаточно эффективен для послеоперационной фиксации колена.
По мере выздоровления инструктор ЛФК подбирает упражнения, позволяющие плавно включить больную ногу в работу. В тренировочную схему обычно включают такие виды тренировок, как:
- пассивное разгибание,
- сгибание и разгибание,
- сгибание лежа на животе,
- приседания у стены,
- упражнения со жгутом.
Самостоятельно подбирать схему занятий недопустимо. Этим должен заниматься инструктор совместно с лечащим врачом.
Массаж
Говоря о том, как лечить развившуюся болезнь Осгуд-Шляттера, нельзя не упомянуть массаж. Корректное воздействие на колено и мышцы ноги позволяет избежать развития контрактур в период иммобилизации, а также быстрее вернуться к активной жизни на заключительных этапах восстановительного периода. Массаж стимулирует микроциркуляцию, предотвращает мышечные спазмы, ускоряет регенерацию тканей.
Лечение народными средствами

Лечение народными средствами может применяться в качестве вспомогательного метода. Эффективность подобных способов терапии не доказана, поэтому вся ответственность за последствия ложится на самого пациента. При хондропатиях целители рекомендуют применять следующие рецепты:
- настойка из корня лопуха: высушенный корень измельчают до порошкообразного состояния, смешивают с медом в соотношении 1:1 и погружают в стакан водки. Средство настаивают неделю, после чего пьют по 1 ложке трижды за сутки.
- Каланхоэ: растение измельчают до кашицеобразного вида, после чего заливают водкой так, чтобы весь состав был закрыт. Смесь настаивают 2-3 дня, после втирают в пораженные суставы.
- Бодяга: сырье промывают, высушивают и перетирают в порошок. Последний смешивают с растительным маслом так, чтобы получилась мазь густой консистенции. Средством растирают суставы 1 раз за сутки.
Некоторые народные рецепты могут быть противопоказаны отдельным категориям больных. Перед началом терапии следует получить консультацию лечащего врача.
Последствия и возможные осложнения
Отсроченные последствия и осложнения болезни встречаются редко. Как правило, подобное происходит при длительном отсутствии лечения. Костная ткань может подвергнуться органическим изменениям, что приведет к нарушению функции коленного сустава.
Мужчины призывного возраста редко страдают рассматриваемой патологией. К этому моменту ее проявления сходят на нет. Однако если подобное все же происходит, молодой человек получает отсрочку от военной службы длительностью 1 год. Это необходимо для полного залечивания дефекта.
В целом, болезнь не представляет опасности для жизни и здоровья в долгосрочной перспективе. Случаи стойких нарушений функции сустава единичны и в основном обусловлены отсутствием лечения. Несмотря на это, к патологии следует отнестись серьезно. Максимально быстро вернуться к полноценной жизни можно только при своевременном посещении врача и начале терапии.
Загрузка…
Источник
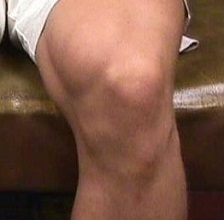 Болезнь Осгуда-Шляттера может проявляться болезненной шишкой в области ниже коленной чашечки в детском и подростковом возрасте, когда начинается период полового созревания.
Болезнь Осгуда-Шляттера может проявляться болезненной шишкой в области ниже коленной чашечки в детском и подростковом возрасте, когда начинается период полового созревания.
Возникает чаще всего у детей, которые занимаются спортом особенно такими видами как бег, прыжки или видами спорта, требующими быстрых изменений траекторий движения как, например футбол, баскетбол, фигурное катание и гимнастика. И хотя болезнь чаще встречается у мальчиков, гендерный разрыв сужается по мере вовлечения девочек в занятия спортом. Болезнь Осгуда-Шлаттера болезнь поражает больше подростков занимающихся спортом (в соотношение один к пяти).
Возрастной диапазон заболеваемости имеет гендерный фактор так, как у девочек половое созревание наступает раньше, чем у мальчиков. Болезнь Осгуда-Шлаттера обычно возникает у мальчиков в возрасте от 13 до 14 лет и у девочек в возрасте от 11 до 12 лет. Заболевание обычно проходит само по себе по мере того как прекращается рост костной ткани.
Что это такое?
Болезнь Шляттера была описана в 1906 году Осгудом-Шляттером, имя которого она и носит.
Другое название заболевания, которое также применяется в клинической ортопедии и травматологии, отражает суть происходящих при болезни Шляттера процессов и звучит как «остеохондропатия бугристости большеберцовой кости». Из этого названия видно, что болезнь Шляттера, как болезнь Кальве, болезнь Тиманна и болезнь Келера, относится к группе остеохондропатий — заболеваний невоспалительного генеза, сопровождающихся некрозом костной ткани. Болезнь Шляттера наблюдается в период наиболее интенсивного роста костей у детей от 10 до 18 лет, значительно чаще у мальчиков.
Заболевание может протекать с поражением лишь одной конечности, но достаточно часто встречается болезнь Шляттера с патологическим процессом в обеих ногах.
Причины развития
Остеохондропатия большеберцовой кости развивается в юном возрасте, от 10 до 18 лет, у лиц, которые интенсивно и регулярно занимаются спортом. Поскольку более активными традиционно являются мальчики, заболевание диагностируется у них в несколько раз чаще. У взрослых болезнь Шлаттера не встречается.
Следует отметить, что недуг поражает подростков независимо от их общего состояния здоровья, поэтому заболевают в том числе и абсолютно здоровые люди. Факторами повышенного риска являются спортивные тренировки, связанные с высокой нагрузкой на колени – футбол, волейбол, гандбол, тяжелая и легкая атлетика, боевые искусства и лыжный спорт. Для девушек травмоопасными считаются балет, танцы, гимнастика и теннис.
Существует также взаимосвязь между возрастом подростка и манифестацией болезни – девочки заболевают раньше, чем мальчики. Это связано со сроками полового созревания, провоцирующего интенсивный рост. Для девочек это 11-12 лет, а для мальчиков – 13-14.
Основной причиной заболевания является не разовая травма – ушиб или падение, а хроническая травматизация, связанная с резкими движениями, частыми поворотами коленей и прыжками. Трубчатые кости молодых людей содержат так называемые «зоны роста» – эпифизарные пластинки, состоящие из хрящевой ткани. Их прочность гораздо ниже, чем у костей, что делает зоны роста уязвимыми для различных повреждений.
Под влиянием постоянных перегрузок сухожилия могут перерастягиваться и надрываться, вследствие чего колени начинают болеть и опухать, и в районе бугристости большой берцовой кости нарушается кровообращение. В самом коленном суставе развивается воспаление, которое проявляется периодическими кровоизлияниями.
В результате повреждения хряща на бугристости кости постепенно возникают изменения некротического характера, которые растущий организм пытается заполнить костной тканью. Из-за этого появляется шишковидное образование, представляющее собой костный нарост.
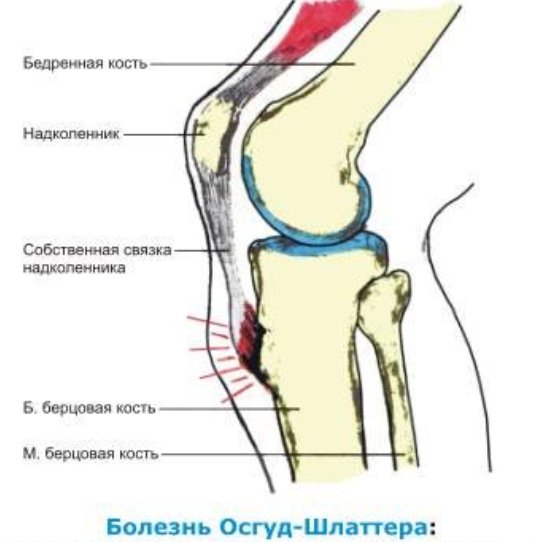
Патогенез
В результате перегрузок, частых микротравм колена и чрезмерного натяжения собственной связки надколенника, происходящего при сокращениях мощной четырехглавой мышцы бедра, возникает расстройство кровоснабжения в области бугристости большеберцовой кости. Могут отмечаться мелкие кровоизлияния, разрыв волокон связки надколенника, асептическое воспаление в области сумок, некротические изменения бугристости большеберцовой кости.
Симптомы
Симптомы болезни Осгуда-Шлаттера чаще возникают у подростков 10-18 лет, не только после ушиба, падения или физических нагрузок, но и без какого-либо внешнего воздействия начинаются боли при сильном разгибании или крайнем сгибании колена, развивается ограниченная, плотная, резко болезненная при надавливании припухлость большеберцового бугра.
Общее состояние удовлетворительное, местные воспалительные изменения отсутствуют или слабо выражены. Патологический процесс как правило самоограничивается. Возникновение его обусловлено нагрузкой на собственную связку надколенника, прикрепленную к бугристости большеберцовой кости. На фоне ускоренного роста в подростковом возрасте, повторяющиеся нагрузки на связку, и незрелость бугристости большеберцовой кости, могут спровоцировать подострый перелом последней в сочетании с лигаментитом собственной связки надколенника. Эти изменения приводят к формированию патологических костных разрастаний, болезненных при резких движениях. При опоре на колено боль может иррадиировать по ходу связки и выше надколенника в сухожилие четырёхглавый мышцы бедра, крепящееся в верхнему краю надколенника. Общее состояние удовлетворительное, местные воспалительные изменения отсутствуют или слабо выражены.
Часто вслед за одним заболевает и другое колено, с теми же объективными изменениями на голени. Болезненность и боли держатся месяцами, обостряясь под влиянием механических инсультов, постепенно исчезая в течение года, редко позднее. Прогноз вполне благоприятный. Костный выступ остается, но без всякого ущерба для функции колена. Гистологически процесс характеризуется утолщением хрящевой прослойки между большеберцовым метафизом и связкой надколенника, неправильными границами зон окостенения, простирающимися в сухожильную ткань и образующих богатый клетками волокнистый хрящ, иногда с основным веществом слизистого типа.
Диагностика
Установить болезнь Шляттера позволяет совокупность клинических признаков и типичная локализация патологических изменений. Учитывают также возраст и пол пациента. Однако решающим в постановке диагноза является рентгенологическое обследование, которое для большей информативности следует проводить в динамике. Рентгенография коленного сустава производится в прямой и боковой проекции.
В некоторых случаях дополнительно проводится УЗИ коленного сустава, МРТ и КТ сустава. Применяют также денситометрию, позволяющее получить данные о структуре костной ткани. Лабораторная диагностика назначается для исключения инфекционного характера поражения коленного сустава (специфического и неспецифического артрита). Она включает клинический анализ крови, анализ крови на С-реактивный белок и ревматоидный фактор, ПЦР-исследования.
В начальном периоде болезнь Шляттера характеризуется рентгенологической картиной уплощения мягкого покрова бугристости большеберцовой кости и поднятием нижней границы просветления, соответствующего жировой ткани, расположенной в передней части коленного сустава. Последнее обусловлено увеличением объема поднадколленниковой сумки в результате ее асептического воспаления. Изменений в ядрах (или ядре) окостенения бугристости большеберцовой кости в начале болезни Шляттера отсутствуют.
С течением времени рентгенологически отмечается смещение ядер окостенения вперед и вверх на величину от 2 до 5 мм. Может наблюдаться нечеткость трабекулярной структуры ядер и неровность их контуров. Возможно постепенное рассасывание смещенных ядер. Но чаще происходит их слияние с основной частью ядра окостенения с образованием костного конгломерата, основанием которого является бугристость большеберцовой кости, а верхушкой — шиповидный выступ, хорошо визуализирующийся на боковой рентгенограмме и прощупывающийся при пальпации в области бугристости.
Дифференциальный диагноз болезни Шляттера необходимо проводить с переломом большеберцовой кости, сифилисом, туберкулезом, остеомиелитом, опухолевыми процессами.
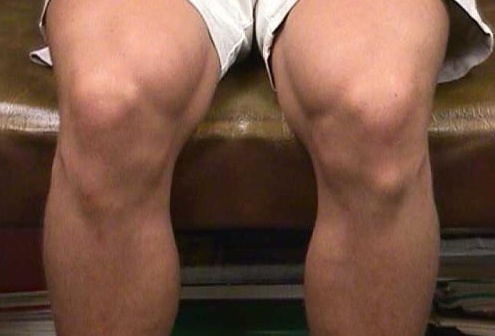
Осложнения
Болезнь Осгуда-Шлаттера редко приводит к развитию осложнений. В некоторых случаях в области колена может оставаться локальная припухлость или хроническая боль. Как правило, они возникают после физических нагрузок и хорошо поддаются терапии нестероидными противовоспалительными препаратами и физиопроцедурами.
После проведенного лечения в области голени может сохраняться костный нарост. Обычно он никак не влияет на подвижность колена и не причиняет дискомфорта в повседневной жизни или во время спортивных тренировок.
При тяжелом течении болезни Осгуда-Шлаттера костный нарост может спровоцировать смещение и деформацию надколенника. У таких больных после прекращения роста костей развивается остеоартроз и при попытках встать на колено будут ощущаться постоянные боли. У некоторых пациентов на фоне таких изменений боль возникает только при смене погоды.
В самых тяжелых случаях болезнь Осгуда-Шлаттера приводит к выраженному разрушению кости, которое невозможно остановить при помощи консервативных методик. В таких случаях возникает необходимость в проведении хирургического вмешательства, направленного на удаление всего пораженного деструктивным процессом участка сустава. «Мертвые» части суставных структур в таких случаях заменяются трансплантатами.
Лечение
Как правило, патология хорошо поддается лечению, имеет благоприятный прогноз, но основная проблема – это длительность терапии (от 6-ти месяцев до 2-х лет) и необходимость соблюдать рекомендации по режиму физических нагрузок.
Лечение болезни Осгуда Шлаттера у подростков может быть консервативным и хирургическим.
Консервативная терапия
Это основной вид лечения данной проблемы. Основная задача терапии – купировать болевой синдром, снизить интенсивность асептического воспаления и обеспечить нормальный процесс оссификации бугристости большеберцовой кости.
Основной метод консервативной терапии – это щадящий режим физической активности. На время лечения нужно обязательно прекратить все занятия спортом и прочие чрезмерные физические нагрузки. В обязательном порядке нужно применять различные ортопедические изделия для защиты коленного сустава – ортезы, бандажи, эластические повязки, фиксаторы, пателлярные бандажи.
В комплексной терапии назначают и медикаментозную коррекцию. В случае болевого синдрома назначают в соответствующих возрастных дозах анальгетики и нестероидные противовоспалительные препараты. Также всем пациентам показаны препараты кальция, поливитамины. Обязательной составляющей консервативной терапии является физиотерапия.
Пациентам назначают курсы:
- УВЧ,
- магнитной терапии,
- фонофореза,
- электофореза,
- лазерной терапии,
- ударно-волновой терапии.
Также всем пациентам показана лечебная гимнастика и курсы массажа.
Как правило, такое комплексное лечение приносит положительные результаты спустя 3-6 месяцев, но иногда терапия может затянуться. В случае, когда консервативная терапия оказалась неэффективной, а болезнь прогрессирует, развиваются ее осложнения, прибегают к оперативному вмешательству.
Хирургическое лечение
Показаниями к назначению операции у пациентов с болезнью Осгуда-Шлаттера являются:
- длительное течение патологии и неэффективность консервативной терапии (когда курс лечения длится более 2-х лет);
- наличие стойкого болевого синдрома, который не устраняется прочими методиками лечения;
- если с помощью рентгенографии наблюдается фрагментация большеберцовой бугристости и наблюдается отделение отдельных отломков кости;
- если возраст ребенка на момент диагностирования болезни составляет 14 лет и больше.
Сама по себе операция считается технически несложной. Хирург удаляет все отделившееся костные фрагменты и проводит пластику сухожилий и связок.
Реабилитация после хирургического лечения не является длительной. После курса консервативного лечения ребенок снова сможет вести активный образ жизни и полностью избавиться от болезни.

Профилактика
После устранения всех раздражающих факторов, обеспечения покоя поврежденному колену и проведения комплекса умеренной терапии, пациент должен продолжить соблюдать меры осторожности.
Чтобы предотвратить болезнь Осгуда-Шлаттера у подростков в дальнейшем, нужно давать разгрузку суставу, избегать провокаторов заболевания (прыжки, бег, стояние на коленях). Можно заменить привычные виды спорта на более лояльные (плавание, велосипед), хотя, как правило, после пройденного лечения ограничения на занятия спортом снимаются.
Профилактические меры – не всегда гарантия того, что болезнь не проявит себя снова. Любая микротравма может развиться в болезнь Осгуда-Шлаттера, если вовремя не заметить ее и не начать лечение. В группе риска всегда находятся дети и подростки, чья постоянная деятельность (танцы, спорт) несет опасность травмирования нижних конечностей. Для профессиональных спортсменов ежедневный уход за ногами должен стать привычным ритуалом. Только так можно сохранить здоровье ног и избежать остеохондропатии.
Источник
