У больного 48 лет с синдромом лериша

Синдром Лериша — это окклюзия бифуркации аорты и начальных отделов общих подвздошных артерий, которая вызывает хроническую ишемию органов малого таза и нижних конечностей. Заболевание проявляется высокой перемежающейся хромотой, ишемическими поражениями тканей ног. У мужчин возможна импотенция. Диагностика синдрома предполагает проведение УЗИ аорты и отходящих от нее сосудов, аортографии, оценку липидного профиля и коагулограммы. Консервативное лечение назначается на ранних стадиях болезни. Хирургические методы включают реконструктивную аортальную пластику, аорто-бедренное шунтирование, поясничную симпатэктомию.
МКБ-10
I74.0 Эмболия и тромбоз брюшной аорты

Общие сведения
Синдром носит имя французского физиолога и хирурга Рене Лериша, который описал патологию в 1923 году. Р. Лериш назвал это состояние терминальным аортитом и выделил 5 основных клинических проявлений. Точные данные о распространенности окклюзии брюшной аорты неизвестны, поскольку у части больных она протекает бессимптомно. В странах Европы заболеванием страдает в среднем 1% населения. Манифестация синдрома типична в возрасте 40-60 лет. Соотношение между мужчинами и женщинами среди заболевших, по наблюдениям разных авторов, составляет от 10:1 до 30:1.

Синдром Лериша
Причины
Поражение терминального отдела аорты может быть вызвано как приобретенными, так и врожденными этиологическими факторами. Развитию синдрома способствуют патологии, которые уменьшают просвет сосуда изнутри либо сдавливают аорту извне. В современной кардиоангиологии установлены 4 основные группы причин, вызывающих синдром Лериша, к которым относятся:
- Атеросклероз. Формирование атероматозной бляшки в области аортальной бифуркации выявляется у 88-94% пациентов с проявлениями синдрома Лериша. Атеросклеротическая окклюзия характеризуется медленным, но неуклонным прогрессированием.
- Неспецифический аортоартериит. Аутоиммунное воспаление аорты составляет около 5% в структуре причин синдрома Лериша. Аортоатрериит вызывает симптомы окклюзии преимущественно у людей молодого возраста — от 20 до 40 лет.
- Тромбоз и тромбоэмболия. Посттромбоэмболическая закупорка аортальной бифуркации может стать результатом попадания в аорту тромбов, образовавшихся в левых отделах сердца. У 1% больных возникает травматический тромбоз, вызванный тазовыми переломами.
- Редкие причины. Иногда развитие синдрома Лериша связано со сдавлением аорты извне опухолями или фиброзными процессами в забрюшинном пространстве. Менее 1% занимают врожденные причины — гипоплазия или аплазия сосудов, а также фиброзно-мышечная дисплазия.
Патогенез
Болезнь Лериша характеризуется поражением различных слоев сосудистой стенки, что определяется этиологией процесса. При атеросклерозе типичны изменения аортальной интимы, формирование липидных бляшек, которые перекрывают просвет сосуда. При аортоартериите преимущественно утолщается средний и наружный слой аортальной стенки, зачастую начинается перифокальное воспаление аутоиммунного типа.
Патофизиологической основой заболевания служит прогрессирующее снижение кровотока в сосудах нижних конечностей и органах малого таза. Из-за синдрома обкрадывания, приводящего к недостаточному поступлению крови в нижнюю брыжеечную артерию, наблюдается ишемия внутренних органов брюшной полости. Гемодинамически значимые нарушения определяются при окклюзии на 60-70%. Степень компенсации процесса зависит от скорости формирования сосудистых коллатералей.
Классификация
Российский хирург А.В. Покровский выделяет 3 типа окклюзии брюшной части аорты: низкая (дистальнее нижней брыжеечной артерии), средняя (между нижней брыжеечной и почечной артерией) и высокая (на уровне почечных артерий). Более чем у 60% людей с клиникой синдрома Лериша наблюдается сопутствующее поражение коронарных или брахиоцефальных артерий.
Для выбора тактики лечения существует классификация аорто-подвздошных поражений по TASC II, согласно которой различают 4 типа синдрома:
- Тип A. У больного с одной или двух сторон сужены общие подвздошные артерии (ОПА). Аорта в патологический процесс не вовлечена. К этой категории также относят короткие (менее 3 см) окклюзии наружных подвздошных артерий (НПА).
- Тип B. Представляет собой поражение инфраренальной аорты длиной не более 3 см, двусторонние стенозы ОПА и НПА протяженностью от 3 см до 10 см.
- Тип C. Для этого варианта синдрома Лериша характерны стенозы НПА и ОПА, которые распространяются на 10 см и более. При типе С наблюдается распространение окклюзии на общие бедренные артерии (ОБА).
- Тип D. Самый тяжелый вариант поражения, когда в процесс вовлекается брюшная аорта и подвздошные артерии с обеих сторон. Типичны множественные окклюзии НПА и ОБА.
Симптомы
Первыми признаками синдрома Лериша выступают зябкость и парестезии нижних конечностей. Кожа стоп и голеней становится очень бледной, холодной на ощупь. Во время ходьбы обычно отмечаются неприятные тянущие ощущения в ягодицах и по задней поверхности бедра. Если процесс вызван атеросклерозом, наблюдаются характерные для этого заболевания признаки — ксантомы и ксантелазмы, повышенная утомляемость, боли за грудиной.
Классический признак синдрома Лериша — перемежающаяся хромота. Во время спокойной ходьбы ощущается резкая боль в ягодичных и бедренных мышцах, вынуждающая человека остановиться. После короткого отдыха болевые ощущения исчезают. При первой степени ишемии больных беспокоит быстрая утомляемость мышц ног, при второй — боль возникает при ходьбе, при третьей не исчезает даже в покое, при четвертой выявляются язвенно-некротические нарушения кожи.
У 20-50% мужчин синдром Лериша проявляется импотенцией. Поражение тазовых органов также характеризуется недержанием газов, затрудненным мочеиспусканием. При быстрой ходьбе или подъеме по лестнице бывают боли в животе, которые обусловлены патологическим перераспределением объема крови. При длительном течении синдрома кожа стоп приобретает синюшный оттенок, появляются отеки ног.
Осложнения
При отсутствии лечения синдром Лериша протекает крайне неблагоприятно — спустя 5-7 лет после манифестации заболевания вероятность летального исхода достигает 50%. Прогрессирующая ишемия сопровождается трофическими нарушениями нижних конечностей. Нарастает ишемический отек, образуются язвы на коже голеней и стоп. В дальнейшем возможна сухая или влажная гангрена дистальных отделов ноги, приводящая к инвалидности.
Реже возникают кардиальные осложнения, которые обусловлены прогрессированием атеросклероза или тромбоэмболическими процессами. При синдроме Лериша в несколько раз возрастает риск инфаркта миокарда, инсульта. Поражение распространяется на артерии почек — наблюдается гибель большинства нефронов с формированием терминальной почечной недостаточности.
Диагностика
Постановка предварительного диагноза окклюзии возможна при первичном обследовании врачом-терапевтом либо сосудистым хирургом. Физикальный осмотр выявляет отсутствие пульсации крупных артерий нижних конечностей. При аускультации выслушивается систолический шум над брюшной аортой. Характерно уменьшение лодыжечно-плечевого индекса менее 0,7. Для подтверждения синдрома Лериша проводятся исследования:
- УЗИ сосудов. Дуплексное сканирование позволяет с высокой точностью оценить степень сужения аорты около ее бифуркации, определить особенности патологического процесса. С помощью ультразвука исследуют скорость кровотока в бедренных артериях.
- Аортография. Рентгеноконтрастное исследование выполняется пациентам, у которых есть показания для хирургического лечения. Аортография используется для определения точной локализации и протяженности сосудистого поражения, для оценки степени коллатерального кровотока. Альтернативой рентгенографии является КТ аорты с контрастированием.
- Лабораторные методы. При окклюзии бифуркации аорты анализы относят к вспомогательным диагностическим исследованиям. Чтобы подтвердить атеросклеротическое происхождение окклюзионного синдрома исследуют уровень холестерина и липопротеидов. Обязательно выполняют коагулограмму. При необходимости берут кровь на острофазовые показатели.
Лечение синдрома Лериша
Консервативная терапия
Медикаментозным лечением ограничиваются при начальной степени окклюзирующих заболеваний, когда еще не развиваются трофические повреждения нижних конечностей. Прием препаратов сочетают с санаторно-курортным лечением, ЛФК и дозированной ходьбой (терренкуром). При дислипидемии рекомендуют соответствующую диету. При комплексе Лериша выделяют 2 основных направления лечебных мероприятий:
- Дезагрегационная терапия. Пациентам показан пожизненный прием антиагрегантов (ацетилсалициловой кислоты или тиенопиридинов) в невысоких поддерживающих дозах. Лечение направлено на нормализацию работы свертывающей системы крови, профилактику тромбозов.
- Гиполипидемическая терапия. Препараты, снижающие холестерин и ЛПНП, назначаются при атеросклеротической этиологии болезни Лериша. В основном используют статины и фибраты в минимальных терапевтических дозировках.
Хирургическое лечение
Оперативные методы показаны при ишемии нижних конечностей II-IV степени. При поражении типа А и В по классификации TASC сосудистые хирурги используют эндоваскулярный способ операции. Больным с синдромом типа С и D целесообразно проводить открытые хирургические вмешательства на пораженных сосудах. Для устранения синдрома Лериша применяют несколько оперативных техник:
- Реконструктивные методики. Наилучшим способом восстановления кровотока в нижней части тела считается резекция измененного отдела аорты с ее последующим протезированием. Операция отличается хорошими отдаленными результатами, редко вызывает тромбоэмболические осложнения.
- Аорто-бедренное шунтирование. При сохраненном кровотоке в подвздошных артериях показано шунтирование крови в бедренные артерии. Методика улучшает кровоснабжение нижних конечностей за счёт поступления артериальной крови напрямую из аорты.
- Поясничная симпатэктомия. Операцию проводят с целью устранения спазма дистальных сосудов конечностей при наличии противопоказаний к более радикальным методам лечения. Иногда симпатэктомию делают вместе с реваскуляризацией для повышения эффективности терапии.
Прогноз и профилактика
Выполнение реконструктивных операций способствует улучшению качества жизни у всех пациентов и восстановлению трудоспособности у 90% больных. Для улучшения отдаленных результатов лечения рекомендовано диспансерное наблюдение с регулярным дуплексным сканированием сосудов. Профилактика синдрома Лериша направлена на своевременное выявление и терапию основных причин болезни — атеросклероза, аортоартериита.
Литература 1. Сосудистая хирургия. Национальное руководство/ под ред. В. С. Савельева, А. И. Кириенко. — 2015. 2. Современные тенденции лечения больных с синдромом Лериша. О.А. Демидова, В.С. Аракелян, Н.А. Чигогидзе, Б.Г. Алекян — 2014. 3. Клиническая ангиология: Руководство в двух томах/ под ред. А.В. Покровского. — Т. 2. — 2004. | Код МКБ-10 I74.0 |
Синдром Лериша — лечение в Москве
Источник
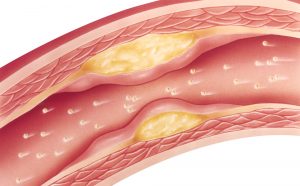
Впервые эта сосудистая патология была описана хирургом Рене Леришем в 1923 году, и синдром был назван в его честь. Синдром Лериша – одно из наиболее частых окклюзирующих состояний, характеризующееся сужением и/или полной закупоркой артериальных сосудов аорто-подвздошного отдела. При этой патологии может наблюдаться не только стеноз или окклюзия артерий этого отдела кровеносной системы, но и различные комбинации таких сосудистых поражений. Например, стеноз брюшной аорты и окклюзия одной из подвздошный артерий и т. п.
При синдроме Лериша нарушение кровообращения, вызванное сосудистыми изменениями, приводит к появлению характерной триады симптомов: отсутствие пульса на артериях ног, перемежающая хромота и нарушения потенции. Их выраженность зависит от степени сужения или протяженности закупоривания артерий, а их возникновение происходит при сужении сосудов на 60-70 %. При отсутствии своевременного лечения этот недуг способен приводить к необходимости ампутации пораженной гангреной конечности, тяжелым сердечно-сосудистым осложнениям, инвалидизации и, даже, смерти больного.
По данным статистики, синдром Лериша чаще наблюдается у мужчин, чем у женщин, и обычно выявляется в возрасте 40-60 лет, но в последние годы количество более молодых пациентов с таким недугом стало увеличиваться. Специалисты полагают, что этот факт объясняется неправильным питанием, гиподинамией и пристрастием к вредным привычкам (особенно к курению).
В этой статье вы ознакомитесь с причинами развития, проявлениями, стадиями течения, способами выявления и лечения синдрома Лериша. Эта информация поможет вам вовремя заподозрить начало развития этой опасной сосудистой патологии, и вы примете верное решение о необходимости обращения к врачу для начала своевременного лечения.
Причины и механизм развития
 Одним из факторов, способствующих развитию синдрома Лериша, является регулярное употребление в пищу фаст-фуда
Одним из факторов, способствующих развитию синдрома Лериша, является регулярное употребление в пищу фаст-фуда
Спровоцировать развитие синдрома Лериша способны различные заболевания:
- атеросклероз аорты;
- атеросклероз сосудов нижних конечностей;
- синдром Такаясу (неспецифический аортоартериит);
- посттравматические тромбозы;
- закупоривание сосудов эмболами;
- врожденные аномалии развития аорты (гипо- или аплазии);
- дисплазии фиброзно-мышечного слоя сосудов ног.
Примерно в 94% случаев синдром Лериша развивается из-за появления патологических изменений в сосудах, вызванных атеросклеротическими поражениям. Провоцировать развитие этого заболевания могут самые различные факторы: чрезмерное потребление продуктов с высоким содержанием холестерина (фаст-фуд, животные жиры, смешанные жиры), малоподвижный образ жизни, дефицит сна, курение, ожирение, наследственность, сахарный диабет, гормональные изменения при климаксе и пр.
Второе место (5%) среди причин появления синдрома Лериша принадлежит такому заболеванию как неспецифический аортит. Пока ученым не удалось выяснить точные причины развития этого недуга, но известно, что синдром Такаясу сопровождается возникновением воспалительных процессов в сосудах крупного и среднего калибра. При отсутствии лечения воспаление приводит к стенозированию артерий, и у больного может развиваться синдром Лериша.
Прямой причиной возникновения этого сосудистого синдрома становится стеноз или полное закупоривание сосудов аорто-подвздошного отдела. Эти сосудистые поражения провоцируются разрастаниями атеросклеротических бляшек, оседанием тромбов или эмболов. Впоследствии эти образования зарастают соединительной тканью и кальцифицируются. В результате просвет сосуда сужается, а затем закупоривается полностью.
Степень повреждения артерий и протяженность закупоренного участка определяют выраженность нарушений гемодинамики и степень выраженности проявлений синдрома Лериша. Такие сосудистые поражения приводят к ишемии органов таза, нижних отделов спинного мозга и тканей ног. Вначале симптомы недостаточности их кровоснабжения возникают только при физической активности, а по мере еще большего стеноза и закупоривания артерий начинают проявляться и в состоянии покоя.
При длительной ишемии тканей, кровоснабжающихся аорто-подвздошными артериями, возникают и обменные нарушения, приводящие к появлению трофических язв. Обычно они располагаются на стопах и пальцах ног и при отсутствии лечения могут провоцировать развитие гангрены.
Симптомы
 Первым проявлением синдрома Лериша является боль в икроножной мышце во время ходьбы
Первым проявлением синдрома Лериша является боль в икроножной мышце во время ходьбы
На начальной стадии развития синдром Лериша дает о себе знать появлением болей в икроножных мышцах во время ходьбы. На определенной стадии болевой синдром становится настолько интенсивным, что человек начинает прихрамывать на пораженную ногу. Как правило, именно появление перемежающейся хромоты становится поводом для обращения к врачу.
Иногда окклюзия артерий происходит на средних или более высоких уровнях. В таких случаях боли впервые возникают в области ягодичных мышц, наружной поверхности бедер или поясницы. Такое поражение артерий так же приводит к появлению хромоты, а симптом называется «высокая перемежающаяся хромота».
Кроме болей, больные с синдромом Лериша отмечают появление следующих симптомов:
- судороги в мышцах ног;
- парестезии: ощущение ползания мурашек, жжения, покалывания, онемение ног;
- ощущение похолодания ног;
- побледнение кожи на нижних конечностях;
- сжимающая боль в животе (в некоторых случаях).
Сужение просвета или закупоривание артерий приводит к тому, что при попытках прощупать пульс на ноге выявляется ослабление или полное отсутствие пульсации.
На более запущенных стадиях кожа на ногах изменяет свой цвет, становится сухой, шелушащейся и менее эластичной. Из-за начала обменных нарушений ногти начинают расти медленней, теряют свой блеск, становятся тусклыми, ломкими и приобретают бурую окраску. Волосы на пораженной конечности постепенно выпадают, и на ней могут возникать очаги полного облысения. Недостаточное питание подкожно-жировой клетчатки и мышечных тканей приводит к их постепенной атрофии.
Кроме болезненных и дискомфортных ощущений в ногах, у половины мужчин синдром Лериша, сопровождающийся ухудшением кровоснабжения спинного мозга и органов таза, проявляется различными нарушениями потенции – изменение либидо, эректильные дисфункции. Впоследствии из-за длительного нарушения кровообращения у больного может развиваться импотенция.
На запущенных стадиях заболевания боли в стопе и пальцах становятся мучительными и присутствуют постоянно. Из-за трофических нарушений кожа более подвержена травмам и на ней появляются трофические язвы. В тяжелых случаях развивается гангрена.
Стадии синдрома Лериша
При синдроме Лериша выделяют четыре стадии ишемии:
- I – функциональная компенсация. При нагрузках больной ощущает зябкость, парестезии, судороги в ногах. Присутствует повышенная утомляемость нижних конечностей. После прохождения 500-1000 м со скоростью шага около 5 км/ч у больного появляется перемежающаяся хромота. После устранения физической нагрузки боли в ноге постепенно исчезают.
- II – субкомпенсация. Перемежающаяся хромота проявляется при преодолении около 250 м. Возникают изменения со стороны кожных покровов: они становятся сухими, шелушащимися, выпадают волосы. Ногтевые пластины становятся более ломкими, тусклыми и приобретают бурый оттенок. Появляются первые признаки атрофии подкожно жировой клетчатки и мышц стопы.
- III – декомпенсация. Боли в ноге появляются даже в состоянии покоя. Перемежающаяся хромота возникает уже через 25-50 м. Кожа на конечности становится бледной при возвышенном положении и краснеет при опускании ноги. Даже микротравмы приводят к образованию трещин и поверхностных трофических язв.
- IV – деструктивные изменения. Болевой синдром присутствует постоянно. Язвы плохо заживают, воспаляются, отекают и некротизируются. При отсутствии лечения развивается гангрена.
Диагностика
 При данной патологии определяется снижение артериального давления в сосудах пораженной ноги
При данной патологии определяется снижение артериального давления в сосудах пораженной ноги
Заподозрить развитие синдрома Лериша можно по характерным жалобам больного и данным осмотра пациента – изменение внешнего вида кожных покровов и ногтей, ослабление или отсутствие пульсации на артериях ноги и выслушивание систолического шума. При обращении на поздних стадиях болезни на стопах и пальцах ног обнаруживаются трофические язвы.
В качестве скринингового метода обследования проводится ЛИД – определение индекса отношения артериального давления измеренного на лодыжке к показателям АД на плече. В норме индекс составляет немного более единицы. Более низкие показатели указывают на присутствие ишемии нижних конечностей, и чем ниже эти показатели, тем тяжелее гемодинамическое расстройство. Индекс ЛИД 0,4 указывает на критическую ишемию нижней конечности.
Для подтверждения диагноза назначаются следующие виды обследования:
- КТ ангиография;
- контрастная аортография или ангиография (проводится при планировании хирургической реваскуляризации или чрескожной ангиопластики/стентирования);
- лабораторные анализы крови (липидный спектр, уровень гликированного (HGB A1c), коагулограмма).
Выполнение УЗДГ или МРТ ангиографии при синдроме Лериша менее информативны и могут использоваться только как альтернативные диагностические методики.
Лечение
Консервативная терапия при синдроме Лериша может назначаться только на I-II стадии заболевания, когда ишемия нижней конечности еще может компенсироваться. На более поздних сроках патологическое сужение и закупоривание сосудов может устраняться исключительно хирургическим путем.
Консервативная терапия
Больному с синдромом Лериша рекомендуется пройти курс обследования для выявления причин заболевания и устранения их дальнейшего влияния на состояние сосудов. После этого пациенту необходимо начать курс терапии основного заболевания (сахарного диабета, атеросклероза и пр.). Кроме этого, следует соблюдать все рекомендации врача о ведении здорового образа жизни:
- отказ от курения и приема алкогольных напитков;
- регулярные прогулки на свежем воздухе;
- исключение из рациона продуктов, вызывающих повышение уровня вредного холестерина.
Для устранения симптомов синдрома Лериша могут применяться следующие группы лекарственных препаратов:
- ганглиоблокаторы – Мидокалм, Буталол, Васкулат и др.;
- спазмолитики – Но-шпа, Папаверин;
- средства для разжижения крови и профилактики тромбообразования – Цилостазол, Сулодексид, Курантил, Пентоксифиллин, Трентал, Аспирин, Клопидогрель, Реополиглюкин;
- холинолитики – Андекалин, Депо-Падутин.
Для лечения трофических язв используются растворы антисептиков и местные средства для улучшения регенерации и трофики тканей (Солкосерил, Ируксол, Метилурацил).
Хирургическое лечение
Решение о необходимости проведения хирургической операции для восстановления проходимости артерий и нормального кровотока может приниматься при прогрессировании симптомов ишемии на II стадии. Выбор такой реконструктивной методики будет зависеть от состояния сосудистых стенок, диаметра просвета артерии и характера кровотока.
Для восстановления нормального кровообращения конечности при синдроме Лериша могут выполняться такие виды сосудистых операций:
- стентирование – в просвет суженного сосуда устанавливается металлический каркас цилиндрической формы (стент), который расширяет артериальный просвет и восстанавливает кровоток;
- эндартерэктомия – удаление из просвета артерии закупоривающей ее массы через небольшой разрез с последующим ушиванием сосудистой стенки швом или путем наложения заплаты из синтетического или аутовенозного материала;
- протезирование артерии – закупоренная часть сосуда удаляется и заменяется синтетическим протезом или участком забранной из другой области ноги вены;
- шунтирование – создание обходного пути кровоснабжения страдающего от ишемии участка путем наложения шунта из аутовены или синтетического протеза.
При необходимости для восстановления нормального кровотока могут проводиться комбинированные вмешательства из вышеперечисленных сосудистых операций.
Противопоказаниями к проведению хирургического лечения могут становиться следующие состояния:
- терминальные стадии почечной или сердечной недостаточности;
- недавно перенесенный инфаркт или инсульт (около 3 месяцев).
Возраст больного и другие сопутствующие патологии не являются противопоказаниями к проведению хирургического лечения.
В редких случаях при тяжелых операциях в послеоперационном периоде могут возникать следующие осложнения:
- кровотечение;
- инфицирование и нагноение раны или сосудистого протеза;
- ТЭЛА;
- компрессия нервов или мягких тканей;
- повреждения близлежащих органов (кишечника, мочевого пузыря, мочеточника и пр.);
- ишемия спинного мозга (крайне редко);
- почечная недостаточность;
- ухудшение кровоснабжения печени и кишечника;
- послеоперационное расширение аорты;
- тромбоз или эмболия протеза и окружающих его участков сосуда.
Устранение таких осложнений может осуществляться терапевтическим или хирургическим путем. Как правило, при достаточной квалификации хирурга и выполнении всех рекомендаций врача они не возникают.
В некоторых случаях пациенты обращаются к сосудистому хирургу на запущенных стадиях болезни, когда мягкие ткани ног подвергаются гангрене. При этой тяжелой патологии врачу приходится принимать решение о выполнении такой радикальной операции как ампутация стопы или конечности. После этого больному предлагаются различные виды протезирования ноги.
После хирургического лечения больным с синдромом Лериша назначаются антитромбоцитарные средства (Аспирин, Кардиомагнил, Клопидогрель) для профилактики тромбообразования. Они могут приниматься курсами или пожизненно. Кроме этого, рекомендуется лечение основного заболевания, которое может провоцировать рецидив закупоривания артерий.
Прогнозы
Своевременно выполненные реконструктивные сосудистые операции при синдроме Лериша в 90% случаев приводят к успешным результатам восстановления кровотока. Отдаленные результаты в таких случаях также обычно благоприятны.
При отсутствии лечения прогноз исхода синдрома Лериша всегда неблагоприятен. Примерно через 8 лет после появления первых признаков патологии умирает около 1/3 больных, у 1/3 проводится ампутация конечности, а у оставшейся 1/3 симптомы ишемии постоянно прогрессируют. Специалисты отмечают, что у молодых пациентов эта патология развивается быстрее.
Синдром Лериша относится к опасным патологиям и нуждается в начале своевременного лечения у сосудистого хирурга при появлении первых же признаков ишемии нижних конечностей. Для восстановления нормального кровотока на начальных стадиях недуга может рекомендоваться консервативная терапия. В дальнейшем для восстановления проходимости пораженных артерий необходимо хирургическое лечение.
Первый канал, программа «Жить здорово!» с Еленой Малышевой, в рубрике «Про медицину» разговор о синдроме Лериша:
Источник
