Тубулопатия код по мкб

Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Тубулопатии.

Тубулопатии
Описание
Тубулопатии. Гетерогенная группа заболеваний мочевыделительной системы, связанная с нарушением процесса реабсорбции в почечных канальцах. Клиника крайне разнообразна. Тубулопатии проявляются признаками дефицита того или иного микроэлемента: слабостью, обезвоживанием, полиурией, мышечной гипотонией, симптомами рахита, изменением артериального давления в ту или иную сторону Проводится исследование мочи и функции почек, лабораторная и рентгенологическая диагностика, анализ родословной. Лечение тубулопатий чаще симптоматическое, направлено на нормализацию уровня натрия, калия, кальция и тд.
Дополнительные факты
Несмотря на то, что тубулопатиями считаются заболевания, при которых имеется нарушение работы почечных канальцев, часть нозологий данной группы на самом деле являются энзимопатиями, то есть в их основе лежит нарушение структуры белков-переносчиков. Частота встречаемости тубулопатий сильно варьирует. Например, синдром Барттера диагностируется крайне редко, в то время как частота почечной глюкозурии достигает 6% среди новорожденных (с учетом семейной формы). Актуальность проблемы в педиатрии чрезвычайно высока. Во-первых, тубулопатии часто протекают под маской рахита и по этой причине диагностируются уже на стадии хронической почечной недостаточности, которая практически не поддается коррекции. Во-вторых, причина большинства первичных тубулопатий остается не до конца изученной, а значит, возможна только поддерживающая терапия.
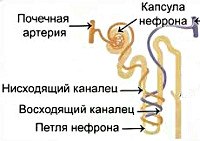
Тубулопатии
Причины
Большинство тубулопатий возникают вследствие генетического дефекта. Мутация может происходить в генах, кодирующих синтез белков, транспортирующих различные микроэлементы через мембрану клеток почечных канальцев. Также возможно отсутствие реакции на гормоны, регулирующие реабсорбцию калия, натрия, бикарбонатов и других соединений, что связано с дефектом развития рецепторов к этим гормонам на клеточных мембранах. Еще одной причиной тубулопатий являются диспластические изменения в почках, то есть неправильная закладка тканей во внутриутробном периоде, из-за чего изменяется сама структура мембран тубулоцитов.
Вышеперечисленные факторы приводят к нарушению процесса реабсорбции различных соединений и микроэлементов из первичной мочи. Однако то же самое может происходить в почечных канальцах после отравлений солями тяжелых металлов или лекарственными препаратами, при болезнях накопления (сфинголипидозы, мукополисахаридоз и тд ), когда также имеет место генетический дефект, который в данном случае находится за пределами почек и мочевыделительной системы. Любые заболевания, способные привести к нарушению функционирования почечных канальцев, могут спровоцировать тубулопатии. Это могут быть ожоги тяжелой степени, болезни крови и другие состояния, при которых нагрузка на почки значительно повышается.
• С преимущественным поражением проксимальных канальцев (цистинурия, болезнь де Тони-Дебре-Фанкони, почечная глюкозурия и тд ).
• С преимущественным поражением дистальных канальцев (почечный тубулярный ацидоз I типа, псевдогипоальдостеронизм).
• С нарушением реабсорбции на уровне собирательных трубочек (синдром Лиддла, синдром Барттера, гиперальдостеронизм).
• С тотальным повреждением канальцевого аппарата (нефронофтиз).
Симптомы
Клинические проявления зависят от того, транспорт какого именно соединения нарушается. Так, при гипофосфатемическом диабете наблюдается избыточное выведение с мочой кальция, поэтому в клинике превалируют симптомы рахита, высокорезистентного к терапии витамином D. Рахитоподобные изменения развиваются также при болезни де Тони-Дебре-Фанкони, но в данном случае они сочетаются с множественными костными деформациями и патологиями со стороны других органов (глаз, сердца и сосудов, ЛОР-органов и тд ). Псевдогипоальдостеронизм характеризуется избыточным выведением хлорида натрия из организма, причем не только с мочой, но и с калом, слюной, потом, поэтому у больных наблюдаются симптомы обезвоживания.
Диагностика
При подозрении на тубулопатию педиатр назначает комплексное исследование мочи и функций мочевыделительной системы. Обязательным является определение уровня калия, кальция, натрия, хлора в моче, а также тест на наличии глюкозы в моче. Обнаружить аминокислоты в анализе можно с помощью хроматографии. Конкременты исследуются визуально под микроскопом или выявляются при рентгенографическом обследовании и УЗИ. Кроме того, УЗИ-диагностика часто подтверждает аномалии развития почек, мочеточников и других отделов мочевыделительной системы. Для многих первичных тубулопатий установлен и тип наследования, и локализация дефекта в хромосоме, поэтому необходим анализ родословной. При возможности применяются молекулярно-генетические методы.
Содержание различных микроэлементов устанавливается не только в моче, но и в крови. Как правило, при повышенной экскреции почками в крови отмечается их дефицит. Также биохимический анализ крови позволяет оценить уровень глюкозы. Наряду с этим при тубулопатиях определяется количественное содержание гормонов. Особое внимание уделяется гормонам щитовидной железы и надпочечников, принимающим активное участие в метаболизме натрия, калия, кальция Кроме того, высокая концентрация, например, альдостерона, может свидетельствовать об отсутствии чувствительности к нему рецепторов на мембранах тубулоцитов, что позволяет заподозрить почечный солевой диабет.
Лечение
Поскольку патология чаще всего обусловлена генетическими дефектами, этиотропная терапия не разработана. Исключение составляют вторичные тубулопатии, развившиеся в результате болезней накопления, нерациональной диеты В таких случаях коррекция предрасполагающих факторов приводит к улучшению состояния. Например, при ожогах тяжелой степени проводится гемодиализ, при лизосомных болезнях накопления показана заместительная ферментная терапия, предупреждающая отложение различных соединений в почечных канальцах. Независимо от причины тубулопатий назначается ощелачивающая диета, включающая картофель, капусту, молочные продукты и фрукты.
Терапия первичных тубулопатий направлена на нормализацию уровня микроэлементов, которые усиленно выводятся с мочой. Острый дефицит корригируется внутривенным введением раствора хлорида натрия (чаще гипертонического), препаратов калия и цитратных смесей. В лечении рахита используются высокие дозы витамина D и бисфосфонаты, способствующие задержке кальция и фосфора в организме. Выраженные костные деформации являются показанием к хирургической коррекции. Поскольку при тубулопатиях часто отмечается задержка физического развития, возможно назначение курсов синтетического соматотропина.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
| Локализация поражения | Тубулопатии | |
| первичные | вторичные | |
| Проксимальные извитые канальцы | Болезнь де Тони-Дебре-Фанкони, глюкозаминовый диабет, глюкозурия, фосфат-диабет, аминоацидурия (цистинурия, иминоглицинурия, болезнь Хартнапа, глицинурия), ПТА тип 2. | Цистиноз, синдром Лоу, тирозинемия, галактоземия, гликогенозы, наследственная непереносимость фруктозы, при отравлении солями тяжелых металлов и др., болезнь Вильсона-Коновалова, первичный гиперпаратиреоидизм, гипофосфатазия, целиакия, синдром Альпорта, первичная гипероксалурия, сахарный диабет, ксантинурия. |
| Дистальные канальцы | Почечный несахарный диабет, ПТА тип 1, псевдогипоальдостеронизм. | Пиелонефрит. |
| Общее повреждение канальцев | ХПН, нефронофтиз Фанкони. | |
МКБ – 10. Другие болезни почки и мочеточника (N25 — N29).
N25 Нарушения, развивающиеся в результате дисфункции почечных канальцев.
N25.0 Почечная остеодистрофия
N25.1 Нефрогенный несахарный диабет.
N25.8 Другие нарушения, обусловленные дисфункцией почечных канальцев
Классификация тубулопатий по проявлениям
| Ведущий синдром | Первичные тубулопатии | Фенотипически сходные состояния |
| Аномалии скелета (почечные остеопатии) | Фосфат-диабет, болезнь де Тони-Дебре-Фанкони, почечный тубулярный ацидоз | Витамин Д-зависимый рахит, гипофосфатазия, целиакия, псевдогипопаратиреоидизм. |
| Полиурия | Почечная глюкозурия, почечный несахарный диабет, почечный солевой диабет (псевдогипоальдостеронизм) | Нефронофтиз Фалькони, пиелонефрит, цистеноз, тирозинемия, ХПН. |
| Нефролитиаз | Цистинурия, глицинурия, иминоглицинурия. | Оксалоз и вторичная гипероксалурия, ксантинурия, синдром Леша-Нихина |
Основные общие критерии диагностики тубулопатий.
-
Генетически отягощенный анамнез. -
Рахитоподобные аномалии скелета клинически и рентгенологически. -
Задержка роста и физического развития. -
Отсутствие лечебного эффекта от обычных доз витамина Д. -
Снижение фосфора, кальция, калия, натрия, бикарбонатов, повышение щелочной фосфатазы в крови, ацидоз. -
Полиурия и снижение удельного веса мочи. -
Гипотония. -
Увеличение в моче фосфора, кальция, глюкозы, аминокислот, бикарбонатов. -
Снижение титруемых кислот и титруемого аммиака в моче, сдвиг РН мочи в щелочную сторону. -
Ранний нефролитиаз и нефрокальциноз.
P.S.: для каждой отдельной тубулопатии характерен свой клинический и лабораторный симптомокомплекс. Алгоритм диагностики заключается в последовательном клиническом, лабораторном, рентгенологическом, генетическом обследовании больного.
МКБ-10. Почечная недостаточность (N17-N19)
Исключено: D59.3 гемолитико-уремический синдром; K76.7 гепаторенальный синдром; P96.0 уремия новорожденного
N17 Острая почечная недостаточность.
N17.0 ОПН с тубулярным некрозом.
N17.1 ОПН с острым кортикальным некрозом.
N17.2 ОПН с медуллярным некрозом (папиллярный некроз).
N17.8 Другая острая почечная недостаточность.
N17.9 ОПН неуточненная.
N18 Хроническая почечная недостаточность.
N18.0 Терминальная стадия поражения почек.
N18.9 Хроническая почечная недостаточность неуточненная.
N19 Почечная недостаточность неуточненная.
Острая почечная недостаточность.
ОПН– клинический синдром, различной этиологии с внезапной транзиторной или необратимой утратой гомеостатических функций почек, обусловленный гипоксией почечной ткани с последующим преимущественным повреждением канальцев и отеком интерстициальной ткани. ОПН характеризуется быстрым или внезапным снижением клубочковой фильтрации и проявляется клиническим снижением диуреза, нарастанием азотемии с развитем уремии, нарушением кислотно – основного состава крови, водно-электролитного и других обменов, патологическим поражением почти всех систем и функций. Основным клиническим проявлением ОПН является олигурия или анурия. Критерии олигурии — диурез менее 1/3 от нормы или менее 300 мл/м2/сутки, или менее 10-12 мл/кг/сутки, или менее 0,5 мл/кг/час. Исключение – дети, новорожденные старше 7 дней и первого квартала жизни, когда олигурией считается уменьшение диуреза менее 1 мл/кг/час. Анурия – диурез менее 60 мл/м2/сутки.
Гомеостатические функции почек могут быть нарушены и при диурезе, равном более 300 мл/кг в час — неолигурическая ОПН.
Снижение скорости клубочковой фильтрации (СКФ) менее 5% нормы – ведущее патогенетическое звено ОПН.
По причинам ОПН подразделяется на преренальную (функциональную), ренальную (органическую) и постренальную.
По течению ОПН делится на четыре стадии: начальная, олигоанурическая, стадия восстановления диуреза (нормурия, полиурия), выздоровление.
По исходу выздоровление, смертельный исход, переход в ХПН.
Экстраренальные проявления ОПН:
-
кожа и слизистые: сухость, шелушение, бледность, геморрагии, язвы на слизистой рта, запах мочевины изо рта; -
подкожно-жировой слой: отеки, потеря массы; -
мышечная система: гипотрофия.гипотония мышц; -
легочная система: интерстициальный отек легких (одышка, кашель, влажные хрипы в легких), гидроторакс, внутригоспитальные респираторные инфекции, рентгенографические изменения; -
сердечно-сосудистая система: тахикардия, приглушение тонов, расширение границ сердца, гидроперикард, сердечная недостаточность, артериальная гипо- и гипертензия, аритмия. ЭКГ и ЭХО-КГ изменения; -
ЖКТ: тошнота, рвота, диарея, асцит, гепатомегалия; -
нервная система: все уровни нарушения сознания от сомноленции до комы, головные боли, судороги, нарушения зрения.
Лабораторные и инструментальные изменения при ОПН:
-
анализ крови: анемия, лейкоцитоз с нейтрофильным сдвигом влево. -
анализ мочи: моча кислая, у. в. снижен, белок – от следов до значительного количества, лейкоциты, эритроциты, цилиндры, уменьшение в моче концентрации мочевины (норма 300-550 ммоль/л) и креатинина (норма 4,4-17,7 ммоль/л), натрий ниже 20 ммоль/л при гломерулярном типе ОПН и ниже 50-90 ммоль/л при тубулярном типе. -
биохимические показатели крови: ацидоз, повышение мочевины, креатинина, повышение калия, снижение натрия, снижение кальция и хлоридов, повышение фосфора. -
ЭКГ: признаки дистрофических изменений в миокарде: снижение вольтажа зубцов, их деформация, нарушение ритма, снижение систолического показателя, признаки гипер- или гипокалиемии; -
УЗИ – почки увеличены, имеется отек коркового и мозгового слоя, отсутствует кортико-медуллярная дифференциация. -
признаки гиперкалиемии в олигурическую стадию: слабость, рвота, мышечные подергивания, вялые параличи, нарушение речи, мышления, коллапс. На ЭКГ — высокий и острый зубец Т, нарушается внутрипредсердная проводимость, иногда синоаурикулярная блокада, затем нарушается внутрижелудочковая проводимость, комплекс QRS расширяется и деформируется, как при блокаде ножек пучка Гиса, появляется желудочковая тахикардия, мерцание желудочков, медленный желудочковый замещающий ритм и, наконец, асистолия желудочков. -
признаки гипокалиемии (в полиурическую стадию): слабость, вялость, тахикардия, тошнота. гипотония. На ЭКГ – низкий и отрицательный зубец Т, смещение сегмента ST вниз, повышается и заостряется зубец Р.
Критерии диагностики типичного ГУС.
-
перенесенная диарея, обусловленная токсигенными штаммами E. Coli, -
микроангиопатическая гемолитическая анемия, -
тромбоцитопения, -
острая почечная недостаточность.
Критерии диагностики гепаторенального синдрома.
-
наличие заболевания печени с печеночной недостаточностью; -
снижение клубочковой фильтрации почек — менее 40 мл/мин; -
повышение уровня сывороточного креатинина; -
отсутствие других причин для развития ОПН; -
отсутствие стойкого улучшения функции почек после отмены диуретиков и возмещения обьема плазмы -
содержание белка в моче менее 500 мг/дл, отсутствие УЗ-признаков обструкции или поражения почечной паренхимы;
Дополнительные критерии:
-
олигурия, -
содержание натрия в моче ниже 10 ммоль/л, -
осмолярность мочи выше осмолярности плазмы, -
количество эритроцитов в моче меньше 50 в п/зр., -
гипонатриемия (содержание натрия меньше 130 ммоль/л ),
Два варианта течения: быстропрогрессирующее и постепенное.
Классификация ХПН
| Стадия ХПН | Креатинин в ммоль/л. | СКФ в % от нормы. |
| IA | до 0,13 | Норма (80 –120 мл/мин.) |
| IБ | до 0,2 | до 50 |
| IIA | 0,2 – 0,4 | 20 — 50 |
| IIБ | 0,4 – 0,7 | 10 — 20 |
| IIIA | 0,7 – 1.0 | 5 — 10 |
| IIIБ | Больше 1,0 | Ниже 5 |
Источник
 Тубулопатия – это не отдельное заболевание, а группа патологий.
Тубулопатия – это не отдельное заболевание, а группа патологий.
Они характеризуются нарушением работы одного или нескольких белковых ферментов, которые контролируют реабсорбацию веществ.
Заболевания имеют отдельную классификацию, а симптомы не выражены ярко, в результате чего их легко спутать с проявлениями других болезней.
Общая информация
 Тубулопатии – группа определенных заболеваний почек, имеющих схожий механизм развития, не отличаются клиническими проявлениями и методом терапии.
Тубулопатии – группа определенных заболеваний почек, имеющих схожий механизм развития, не отличаются клиническими проявлениями и методом терапии.
В медицине различают несколько типов тубулопатий в зависимости от причины их появления и периода возникновения.
Тубулопатии возникают в основном по причинам нарушения формирования плода или под влиянием различных факторов, оказывающих влияние на структуру почек.
Симптомы неспецифичны и для установления точного диагноза требуется проведение тщательной диагностики.
Причины возникновения
 Принято выделять первичные и вторичные тубулопатии. Причинами развития первого типа заболеваний являются:
Принято выделять первичные и вторичные тубулопатии. Причинами развития первого типа заболеваний являются:
- нарушение структуры переносящих белковые вещества мембран;
- недостаточное количество ферментов, которые участвуют в транспортировки питательных веществ и микроэлементов в органы мочевыделительной системы, в том числе и почки;
- низкая чувствительность канальцев и мембран к воздействию гормонов;
- нарушение строения клеток мембран.
Вторичные тубулопатии возникают чаще всего в результате повреждения транспортных канальцев на фоне генетической предрасположенности. Также спровоцировать развитие заболеваний могут:
- воспалительный процесс, затрагивающий ткани почки;
- дисплазия.
Причиной тубулопатии становятся и приобретенные патологии, характеризующиеся нарушением обмена веществ.
Классификация и виды
 Существует несколько классификация заболеваний. Выделяют как первичные, так и вторичные. К первому типу относятся:
Существует несколько классификация заболеваний. Выделяют как первичные, так и вторичные. К первому типу относятся:
- фосфат-диабет;
- почечная глюкозория;
- глюкозаминовый диабет;
- болезнь Хартнапа и другие.
Вторичные патологии возникают на фоне уже имеющихся аномалий развития или в результате воспалительных процессов. Основными из них являются:
- врожденная непереносимость фруктозы;
- цистиноз;
- болезнь Вильсона-Коновалова;
- целиакия и другие.
В зависимости от преобладающего симптома выделяют:
- Синдром полиурии. Также может быть первичный или вторичный. К ним относятся такие патологии как пиелонефрит, почечный несахарный диабет.
- Аномалия скелета. Возникает при изменении структуру костной ткани. Также носит название почечные остеопатии.
- Нефролитиаз. В почках начинают формироваться камни, наблюдается песок.
Установление типа тубулопатии происходит на основе результатов диагностических мероприятий. Также подбирается схема лечения.
Нарушение проксимальных канальцев
К таким заболеваниям относятся почечная гликозурия, диабет-фосфат и аминоацидурия. Все патологии имеют благоприятный прогноз, но терапия должна проходить под строгим наблюдением врача.
После прохождения курса лечения пациент может вернуться к нормальному образу жизни.
К вторичным нарушениям дистальных канальцев относятся гликогенез, синдром Лоу, цистиноз. Прогноз неоднозначный и зависит от многих факторов. Лечение также проводится под наблюдение специалистов.
Дистальных канальцев
Наблюдаются только врожденные заболевание. Пациенту следует контролировать объем мочи и соблюдать специальную диету.
Полностью вылечить заболевание невозможно, но благодаря современной медицине удается улучшить прогноз и вернуть человека к нормальной жизни. Чаще всего при установлении заболеваний, относящихся к данной категории, устанавливается инвалидность.
Развитие болезни
 На фоне тубулопатии нарушается процесс транспортировки питательных веществ, микроэлементов и кислорода к почке. Это нарушает их работу и негативно сказывается на общем состоянии.
На фоне тубулопатии нарушается процесс транспортировки питательных веществ, микроэлементов и кислорода к почке. Это нарушает их работу и негативно сказывается на общем состоянии.
Патологический процесс затрагивает не только канальцы, но и соседние ткани органа. Нарушение работоспособности возникает в результате нехватки необходимых веществ.
Тубулопатии у детей возникают по тем же причинам, что и у взрослых. Но некоторые симптомы отличаются. Риск развития заболеваний возрастает в тех случаях, когда пациент уже перенес почечную недостаточность. На фоне уже перенесенной болезни отмечается нарушение канальцев.
Клиническая картина
 Клинические проявления заболеваний многообразны и зависят от того, какой элемент мочевыделительной системы был затронут.
Клинические проявления заболеваний многообразны и зависят от того, какой элемент мочевыделительной системы был затронут.
В некоторых случаях наблюдается выведение большого количества кальция вместе с уриной. Рахитоподобные нарушения сочетаются с деформацией глаз, сосудов, сердца, ушей, носа. Также отмечаются признаки обезвоживания.
При недостаточном количестве глюкозы возникают следующие симптомы:
- чувство голода;
- слабость;
- онемение конечностей.
Данные признаки часто напоминают сахарный диабет, в результате чего многие пациенты ищут причину их появления не в той области.
Симптомы у детей
Проявления тубулопатии у детей незначительно отличаются от клинической картины у взрослых. При развитии патологии наблюдается потеря аппетита, слабость, постоянная сонливость.
Также нарушается процесс мочеиспускания. В зависимости от области локализации патологического процесса может наблюдаться уменьшение объема мочи, частые позывы, недержание или задержка.
Диагностические меры
 В первую очередь при возникновении симптомов следует обращаться к терапевту или нефрологу. Специалист установит наличие симптомов, проведет осмотр и назначить ряд диагностических исследований.
В первую очередь при возникновении симптомов следует обращаться к терапевту или нефрологу. Специалист установит наличие симптомов, проведет осмотр и назначить ряд диагностических исследований.
Основным методом диагностики является анализ мочи. Лабораторное исследование позволяет установить уровень содержания кальция, натрия, калия в урине. Требуется также сдать анализ на определение количества глюкозы.
Для выявления аминокислот назначается хроматографии. Все конкременты внимательно изучаются с помощью микроскопа или определяются во время рентгенологического исследования.
С целью подтверждения аномалий развития почек назначается УЗИ мочеточников и других органов мочевыделительной системы. При возможности может быть назначено молекулярно-генетическое исследование.
Пациентам назначается анализ крови, так как в большинстве случаев наблюдается наличие различных микроэлементов или повышение уровня их содержания. Биохимический анализ позволяет установить уровень глюкозы.
В обязательном порядке проводится и определение количества гормонов, что позволяет оценить работу эндокринной системы. На основе полученных результатов врач устанавливает диагноз и назначает курс терапии.
Способы терапии
Метод лечения зависит от типа заболевания. Чаще всего применяют медикаментозную терапию, но в тяжелых случаях используется хирургическое вмешательство.
Консервативный метод
 Основой лечения при тубулопатии является назначение диеты. Пациенту следует принимать витаминные комплексы для восполнения уровня кальция, фосфора и других микроэлементов.
Основой лечения при тубулопатии является назначение диеты. Пациенту следует принимать витаминные комплексы для восполнения уровня кальция, фосфора и других микроэлементов.
Лекарственные препараты подбираются индивидуально, в зависимости от заболевания, степени его развития и состояния пациента. При наличии болезненных ощущений показаны обезболивающие средства, могут быть назначены антибиотики.
Все препараты следует принимать только по назначению врача и в указанных дозировках. Эффективность лечения зависит от правильности соблюдения рекомендаций специалиста.
Хирургическое вмешательство
При наличии камней в почках или других заболеваний, лечение которых не может быть проведено с помощью лекарственных препаратов, назначается операция. Основными методами являются:
-
 Хирургическое вмешательство посредством скальпеля. Период восстановления достаточно продолжительный, возможны осложнения.
Хирургическое вмешательство посредством скальпеля. Период восстановления достаточно продолжительный, возможны осложнения. - Эндоскопический. При процедуре доступ к пораженному органу осуществляется с помощью эндоскопа. После операции период восстановления занимает от 3 до 7 недель. На теле остаются небольшого размера шрамы и рубцы.
- Литотрипсия. Назначается при наличии камней в почках. В первую очередь с помощью ультразвука или ударно-волновой терапии дробят, а затем удаляют. Относится к малоинвазивным методам.
Метод хирургического вмешательства зависит от многих факторов. В первую очередь операция проводится в тех случаях, когда другие методы неэффективны. Перед процедурой пациенту следует пройти ряд обследований на установление наличия показаний и противопоказаний.
Рецепты народной медицины
Использовать при тубулопатии методы народной медицины категорически запрещено. Это обусловлено разнообразностью заболеваний, входящих в данный комплекс.
Использование рецептов народной медицины может стать причиной серьезных осложнений.
Осложнения и последствия
Главным осложнением тубулопатии является острая почечная недостаточность. Также существует риск развития некроза коркового вещества органа.
Причинами их развития являются нарушение обмена веществ и почечная ишемия. Для исключения возникновения осложнений следует соблюдать все рекомендации специалиста.
Прогноз и профилактика
Прогноз напрямую зависит от заболевания и причины его развития. В некоторых случаях отмечается улучшение состояния и полное выздоровление. Но при тяжелых нарушениях и невозможности проведения операции пациенты показана поддерживающая терапия, устанавливается инвалидность.
Специальных профилактических мер по снижению риска развития тубулопатии не существует. Специалисты рекомендуют будущим родителям медико-генетическую консультацию.
Тубулопатии – комплекс различных заболеваний, которые характеризуются нарушением процесса обмена веществ в почках. Симптомы и метод терапии зависят от типа патологии. В некоторых случаях возможно выздоровление. Но для этого следует соблюдать все рекомендации врача.
Источник
