Тромбоз голени код мкб
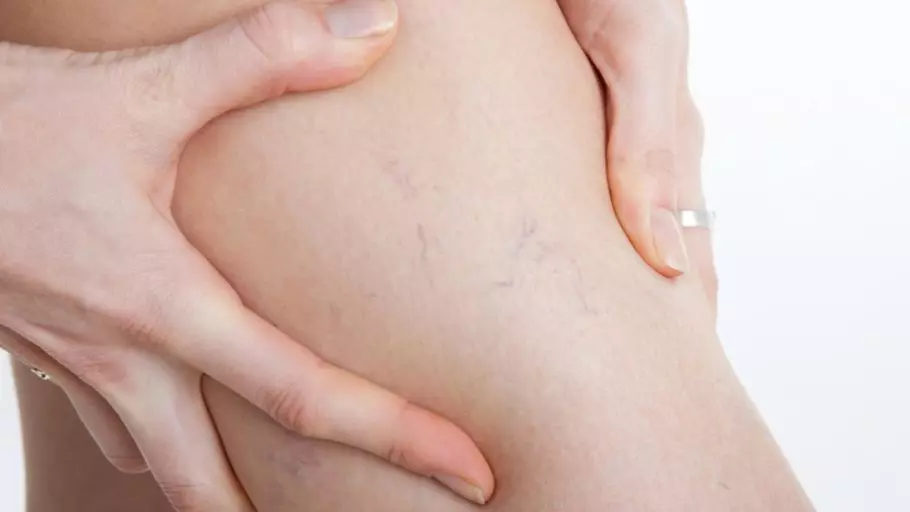
Образование тромбов на ногах является серьезной патологией, требующей незамедлительного лечения или хирургического вмешательства. Тромбоз коварная болезнь, с непредсказуемыми последствиями. Как распознать патологию, и какие существуют способы лечения?
Международная классификация тромбоза
Тромбоз вен нижних конечностей МКБ 10 входит в группу «Варикозное расширение вен», включающую в себя три тома с кодировками и расшифровками. В ней тромбоз глубоких вен нижних конечностей МКБ 10 указан под кодом I80. Эта болезнь характеризуется такими признаками, как воспалительный процесс венозных стенок, нарушение кровообращения, образование кровяных сгустков в просвете между венами. Игнорировать эти симптомы нельзя, в противном случае тромб может оторваться и попасть в близлежащие органы, что может привести к смерти.
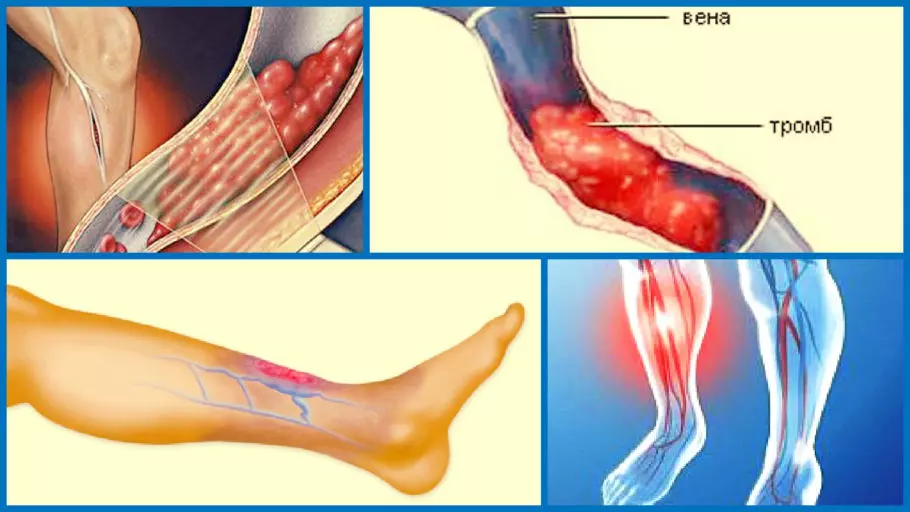
Тромбоз вен характеризуется появлением кровяного сгустка (тромба) в венозном просвете
Причины и симптомы тромбофлебита
Тромбофлебит МКБ 10 могут спровоцировать следующие факторы:
- инфекционные заболевания, протекающие в организме;
- механические повреждения костей и мягких тканей;
- сбой в процессе питания тканей;
- наличие химического вещества внутри сосудистых соединений;
- прием синтетических гормонов;
- беременность;
- повышение свертываемости крови;
- вредные привычки;
- ожирение;
- сердечно-сосудистые заболевания.
Ранние проявления болезни тромбоз (код по МБК 10-I80) не вызывают выраженных признаков. С прогрессированием патологии появляются следующие симптомы:
- сильные отеки;
- тянущие и колющие спазмы в области нижних конечностей;
- повышенная раздражительность кожных покровов;
- появление на коже насыщенного красно-синего оттенка и видимых сосудистых сплетений;
- чувство жжения, постоянный зуд;
- гнойные абсцессы с присоединением трофических язв.

При образовании тромба пациенты отмечают: распирающие, давящие, ноющие и дёргающие боли к концу дня
Виды тромбофлебита нижних конечностей
Тромбофлебит может протекать в острой или хронической фазе. Его также подразделяют на две разновидности:
- Мезентериальный.
- Илеофеморальный.
В фазе обострения наблюдается интенсивная симптоматика с нестерпимыми болевыми ощущениями, усиливающимися при ходьбе. Для снятия и умеренного облегчения признаков принимают анальгезирующие и противовоспалительные препараты («Анальгин», «Нимесулид», «Диклофенак»). С появлением первых симптомов следует незамедлительно обратиться к врачу, лечение проходит в медицинском учреждении с постоянным контролем состояния сосудов.
Хронической стадии свойственны все вышеперечисленные признаки, но симптоматика менее выражена. Этой фазе также характерны сухие раны, язвенные образования, гнойные нарывы. Возможно возникновение венозной недостаточности хронического типа.
Мезентериальный тромбоз характеризуется спонтанным сбоем кровотока. Развивается патология на фоне отделившегося тромбоза. Этому явлению благоприятствуют сердечные заболевания, врожденные пороки сердца, атеросклероз, варикозное расширение вен, сепсис, инсульт, инфаркт миокарда, тахикардия, кардиосклероз, осложнения после операции.
Выделение в кровяное русло тканевого тромбопластина, тромбина и других факторов свёртывания приводит к слипчивости клеток крови и дополнительному образованию веществ, способствующих этому процессу
Лечится патология лекарственными препаратами, разжижающие кровь и препятствующие тромбообразованию. Эффективными считаются сеансы физиотерапии и специальная диета. К экстренному хирургическому вмешательству прибегают, когда состояние больного резко ухудшается. В послеоперационный период обязательным является соблюдение профилактических мер в целях рецидива тромбоза.
Илеофеморальный тромбоз – серьезное и опасное заболевание, появляющееся при резком свертывании крови с большим содержанием в ней тромбоцитов. Причиной развития недуга является перекрытие кровяным сгустком бедренной и подвздошной вен. Без лечения илеофеморальный тромбоз приводит к появлению гангрены.
Существует ряд причин, вызывающих этот вид тромбоза:
- продолжительное нахождение в лежачем положении во время операции;
- застой крови из-за постоянного постельного режима;
- травмы венозных стенок;
- инфекционное заражение сосудистой системы;
- длительное употребление оральных контрацептивов;
- врожденные аномалии и приобретенные патологии системы кровоснабжения.
Ввиду перечисленных факторов наблюдается закупорка сосудов, вследствие чего полностью нарушается поток крови, и начинает развиваться венозная недостаточность.
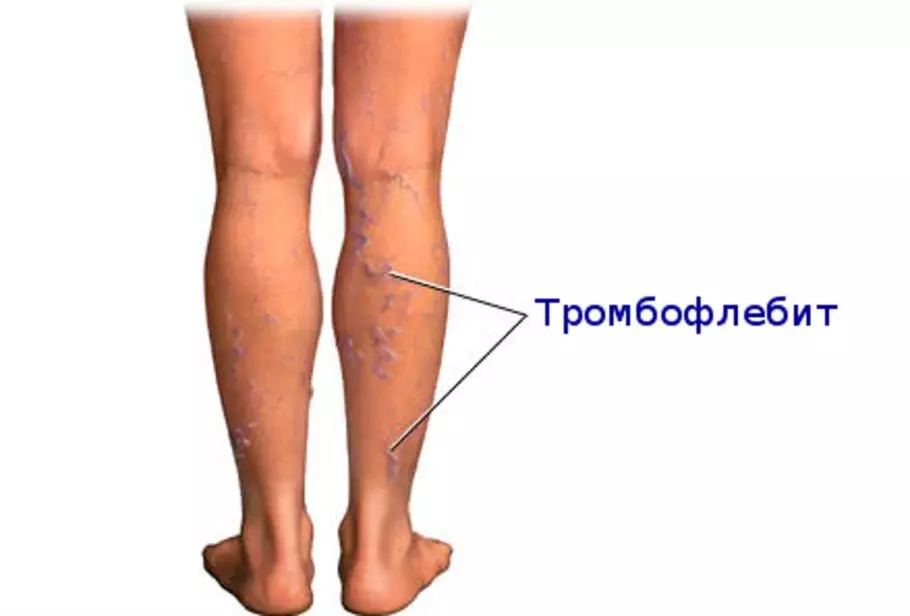
Образующийся «вихреобразный» поток также благоприятствует условиям для тромбообразования
Выделяют две стадии илеофеморального тромбофлебита: продромальную и фазу с выраженной симптоматикой. Продромальной стадии характерно повышение температуры, появление спазмов, тянущие болевые ощущения в нижних конечностях. На стадии с выраженной симптоматикой наблюдаются отеки ног, изменение цвета кожных покровов, сочетающиеся с интенсивными болями. Неприятные спазмы проявляются в паховой, бедренной части и в области икроножных мышц. Боль может носить разный характер: легкая кратковременная или постоянная ноющая. Отечность затрагивает всю ногу от ягодиц до паха. Отеки давящего типа с отсутствием пульсации в артериях. Спазматические сокращения придают бледную окраску кожному покрову. Если при этом нарушается кровоток, то конечность начинает синеть.
Вторая стадия считается опасной. Если своевременно не приступить к лечению, возможен летальный исход из-за отрыва тромба и его попадания в близлежащие органы.
Лечение патологии
Лечение проводится в стенах больничного учреждения. Больному показан прием антикоагулянтов, препятствующих свертыванию крови и дезагрегантов, уменьшающих способность крови к тромбообразованию. Эффективной при тромбозе является и физиотерапия. Проводятся процедуры под наблюдением врача. В острой фазе больному показан постельный режим. После выхода из критического периода можно начинать умеренную двигательную активность с ношением специального компрессионного трикотажа. Это позволит привести ноги в тонус и нормализовать кровоснабжение вен.
Во избежание тромбоэмболии, в вену устанавливают кава-фильтр, через который вводят ферментативные элементы, для нейтрализации воспалительного процесса. Оперативное вмешательство применяется, когда медикаментозное лечение не приносит должного результата.
Своевременное лечение тромбоза снижает риск смертности как минимум в два раза. В качестве профилактики следует вести здоровый образ жизни с регулярными занятиями спортом. Есть специальные упражнения, направленные на улучшение венозного кровоснабжения и тонуса. Курс лечебной терапии назначает врач-флеболог. Предпринимать самостоятельно какие-либо меры не рекомендуется, так как это чревато развитием осложнений.

Профессиональные навыки: Андролог, Сексопатолог, Сексолог, Уролог, Репродуктолог, Психотерапевт
Краткая биография и личные достижения: Врач высшей категории. Доктор медицинских наук. Действующий Главный врач и научный руководитель собственной авторской научно-практической клиники. Доктор медицинских наук, уролог-андролог, сексолог высшей категории, стаж работы более 20 лет. Профессионально занимается точной диагностикой и лечением различных половых инфекций, уретритов, простатитов, аденомы простаты, преждевременного семяизвержения, эректильной дисфункции, мужского климакса и бесплодия.
Консультирует и назначает план лечения при снижении либидо, избыточном весе, диабете 2 типа, преждевременном старении мужчин. Является соавтором уникальных методик комплексного лечения аденомы простаты и простатита, благодаря которым тысячи мужчин за последние 10 лет избежали нежелательной операции.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Патогенез
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Острый венозный тромбоз.
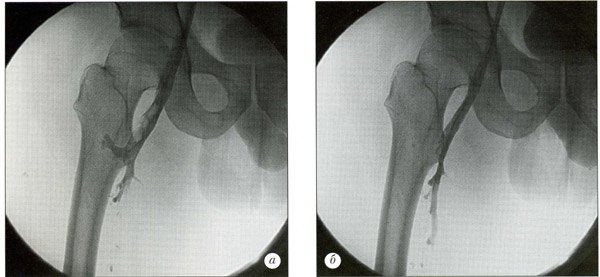
Острый венозный тромбоз бедренной вены
Описание
Острый венозный тромбоз — это формирование «кровяного сгустка», тромба, в глубокой венозной системе нижних, либо, что наблюдается значительно реже, верхних конечностей.
Причины
Причины заболевания точно не установлены. Рассматривается ряд факторов риска, как, например, прием молодыми женщинами оральных контрацептивов, объемные образования малого таза и забрюшинной клетчатки, длительный постельный режим, параплегия, послеродовой период, онкологические заболевания, тем не менее, конкретные причины в значительном числе случаев выделить сложно.
Патогенез
Процесс острого венозного тромбоза начинается при сочетании следующих трех факторов: повреждение сосудистой стенки, стаз крови, нарушение реологических свойств крови. Патогенез данного процесса заключается в остром возникновении препятствия венозному оттоку и перераспределению крови по коллатералям на фоне воспаления венозной стенки; после чего начинается процесс (период) реканализации тромбированных вен и восстановления патологического кровотока по ним, который (пеиод) заканчивается к шестому месяцу. Но, даже в реканализованных венах кровоток не приобретает нормальный характер поскольку просвет вены не достигает исходного диаметра, а деструкция клапанов после перенесенного тромбоза приводит к ретроградному току крови.
Симптомы
Клинически начало заболевания проявляется резким возникновением болевого синдрома, отеком конечности и синюшностью кожных покровов. Локализация симптомов зависит от высоты тромбоза и обширности поражения. Если процесс поражает нижнюю полую вену, то возникает двусторонний отек конечностей. Так, в случае проксимального вовлечения подвздошного сегмента отмечается односторонний отек всей конечности. Тромбоз бедренно-подколенной зоны сопровождается симптомами поражения ниже коленного сустава, как и окклюзия всех вен голени. Выраженность болевого синдрома и расстройств кровообращения в значительной мере определяется степенью вовлечения нескольких сегментов и состоянием коллатерального оттока. Для острых венозных тромбозов глубоких вен характерным признаком является болезненность мышц, а также болезненность тканей по ходу сосудисто-нервных пучков. Следует помнить о возможности тромбоза мышечных вен голени, при которых клиника заболевания идентична описанной, но в данном случае нарушения проходимости магистральных вен нет. Иногда встречаются изолированные тромбозы одной из магистральных (или их пары) вен голени. В этом случае заболевание проявляется лишь болями. Крайне редко при выраженном поражении магистральных вен и плохих путях коллатерального оттока при остром венозном тромбозе возникает венозная гангрена, в этом случае требуется ампутация конечности.
Диагностика
Диагностика острого венозного тромбоза в амбулаторных и в стационарных условиях базируется на оценке клинической симптоматики и результатах инструментальных методов обследования и должна осуществляться в кратчайшие сроки поскольку от быстроты определения самого факта тромбоза, его локализации, характера проксимальной части тромба зависит клинический прогноз. Во всех случаях острого венозного тромбоза обследование предпочтительно начинать с ультразвукового ангиосканирования и лишь тогда, когда визуализация затруднена (например, подвздошно-кавального сегмента) или в тех случаях, когда при наличии клиники илиофеморального флеботромбоза осуществить верификацию диагноза неинвазивно невозможно показано выполнение в экстренном порядке рентгеноконтрастного исследования. Скрининговым методом диагностики острого венозного тромбоза стал на сегодняшний день тест на Д-димер. Отрицательный его результат исключает венозный тромбоз с вероятностью 95-98% у пациентов с низким риском его возникновения.
Лечение
Цели лечения венозного тромбоза: остановить распространение тромбоза,предотвратить тромбоэмболию легочных артерий, не допустить прогрессирования отека и тем самым предотвратить возможную венозную гангрену и потерю конечности, восстановить проходимость вен (профилактика посттромбофлебитической болезни, предупредить рецидив тромбоза. Запомните: подозрение на тромбоз глубоких вен нижних конечностей, тем более установленный диагноз, являются показанием к экстренной госпитализации больного, при возможности в специализированный ангиохирургический стационар, в крайнем случае в общехирургическое отделение.
Основной задачей хирургического лечения является предотвращение легочной эмболии. С этой целью при выявлении эмболоопасного (флотирующего) тромба в зависимости от конкретной клинической ситуации выполняют прямую или катетерную тромбэктомию, чрескожную имплантацию кава-фильтров различной конструкции, перевязку магистральных вен или пликацию нижней полой вены. Во всех остальных случаях задачи лечения решаются с помощью консервативной терапии. Также консервативная терапия в обязательном порядке должна проводиться после любого из перечисленных хирургических вмешательств.
Антикоагулянтная терапия показана всем больным с клиническими и лабораторными признаками активного тромбообразования, что обычно соответствует первым трем неделям заболевания. Это наиболее действенное средство прекращения прогрессирования тромбоза с доказанным лечебным эффектом. Антикоагулянтная терапия предполагает последовательное применение прямых (нефракционированный или низкомолекулярные (дальтепарин, надропарин, эноксапарин и ) гепарины) и непрямых (антивитамины-K) антикоагулянтов (производные кумарина (варфарин, аценокумарол, этил бискумацетат и ) и индандиона (фенилин)). Антикоагулянтная тераия должна проводиться с обязательным учетом противопоказаний к данным препаратам.
Гемореалогически активные препараты (реополиглюкин, пентоксифиллин, тиклопедин, клопидогрель) и флебоактивные препараты (детралекс, троксерутины, эскузан, цикло-3-форт и ) используют с целью улучшения микроциркуляции, снижения вязкости крови и уменьшения адгезивного и агрегационного потенциала форменных элементов.
Противовоспалительные средства (НПВС) применяют в силу того, что имеется воспаление со стороны венозной стенки и перивазальных тканей, а также болевой синдромом, затрудняющий активизацию пациента. Кроме того, НПВС подавляют синтез тромбоксана А2, результатом чего является снижение агрегация тромбоцитов и умеренно выраженная гипокоагуляция. Предпочтительно использование производных арилалкановой кислоты (диклофенак и кетопрофен).
Терапия антибиотиками проводится у больных с воспалительными очагами, инфарктной пневмонией, «входными воротами» для инфекции (открытые переломы, операционная травма и ), гнойничковыми поражениями кожи, а также у пациентов с высоким риском септических осложнений (сахарный диабет, СПИД и ). Тромболитическая терапия, на которую возлагались большие надежды, в своем сегодняшнем виде их не оправдала.
Местное лечение включает локальную гипотермию в проекции сосудистых пучков, а также использование мазей, основным действующим началом которых являются гепарин и НПВС. Не следует применять согревающие спиртовые и мазевые компрессы, которые способны лишь усилить приток крови, поддерживать явления флебита и способствовать прогрессированию тромбоза.
Немедикаментозные методы лечения: соблюдение определенного двигательного режима и эластическая компрессия. Чем тщательнее больной соблюдает двигательный режим и режим компрессионной терапии в острой стадии заболевания и в период реабилитации и чем более длительное время она проводится, тем лучше результаты лечения венозного тромбоза, а также менее выраженны явления хронической венозной недостаточности в отдаленном посттромботическом периоде.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
